 Rheuma ist ein Oberbegriff für schmerzhafte Erkrankungen des Bewegungs- und Stützapparats, in deren Verlauf auch Schäden an inneren Organen (Herz, Lunge, Leber, Gefäße, Darm und ZNS) auftreten können. Häufig spricht man von Rheuma, wenn eigentlich die rheumatoide Arthritis gemeint ist, eine chronische Erkrankung, die durch Gelenkentzündungen unbekannter Ursache entsteht.
Rheuma ist ein Oberbegriff für schmerzhafte Erkrankungen des Bewegungs- und Stützapparats, in deren Verlauf auch Schäden an inneren Organen (Herz, Lunge, Leber, Gefäße, Darm und ZNS) auftreten können. Häufig spricht man von Rheuma, wenn eigentlich die rheumatoide Arthritis gemeint ist, eine chronische Erkrankung, die durch Gelenkentzündungen unbekannter Ursache entsteht.
Zu den Erkrankungen des rheumatischen Formenkreises gehören entzündungsbedingte Gelenk- und Wirbelsäulenerkrankungen sowie unter dem Begriff Weichteilrheumatismus zusammengefasste Erkrankungen an Muskulatur, Bindegewebe, Sehnen und Gefäßen. Diese unterschiedlichen Erkrankungen weisen eine Gemeinsamkeit auf, nämlich Immunreaktionen gegen körpereigene Gewebe.
Steckbrief: Rheuma
Inhaltsverzeichnis
- 1 Steckbrief: Rheuma
- 2 Definition Rheuma
- 3 Was ist Rheuma?
- 4 Ursachen & Auslöser
- 5 Symptome & Anzeichen
- 6 Diagnose & Erkennung
- 7 Krankheitsverlauf
- 8 Häufigkeit & Prävalenz
- 9 Diagnosedaten
- 10 Komplikationen & Folgen
- 11 Wann zum Arzt?
- 12 Behandlung & Therapie
- 13 Vorbeugung & Prävention
- 14 Prognose zur Heilung
- 15 Folgeerkrankungen
- 16 Alternative Medizin
- 17 Diät & Ernährung
- 18 FAQ – Fragen & Antworten
- Name(n): Rheuma
- Art der Krankheit: Chronische Entzündung
- Verbreitung: Weltweit
- Erste Erwähnung der Krankheit: Antike
- Behandelbar: Teilweise
- Art des Auslösers: Diverse
- Wieviele Erkrankte: Ca. 1% der Weltbevölkerung
- Welchen Facharzt sollte man aufsuchen: Hausarzt; Rheumatologe; Orthopäde; Internist
- ICD-10 Code(s): ICD-10-GM-2017 – M00-M99 – M00-M25 – M05-M14 – M06
Table of Contents
Definition Rheuma
Unter Rheuma oder einer rheumatischen Arthritis versteht man eine chronische entzündliche Erkrankung, die mehr als nur die Gelenke der Finger anzugreifen imstande ist. Es kann bisweilen vorkommen, dass diese Krankheit ein weites Areal befällt. Darunter unter anderem die Haut, die Augen, die Lunge, das Herz oder die Blutgefäße.
Des Weiteren handelt es sich bei diesem Leiden um eine Autoimmunerkrankungung. Das heißt kurzum, dass das natürliche Abwehrsystem des Körpers nicht mehr recht dazu imstande ist, zwischen Freund und Feind zu unterscheiden und sich im Laufe dieser Verwirrung selbst verletzt. Das eigene Abwehrsystem greift also körpereigenes Gewebe an und beschädigt es zum Teil massiv. Darum sind rheumatische Erkrankungen auf keinen Fall als Abnutzung fehlzuinterpretieren, wenngleich die Krankheit selbst auf den ersten Blick so wirken mag. Rheuma liegt kein Verschleiß zugrunde.
Es handelt sich tatsächlich lediglich um eine autimmunitive Störung des Organismus. Diese kann im vorliegenden Falle so weit gehen, dass sich nicht nur sehr schmerzhafte Symptome, wie Schwellungen einstellen, sondern es sogar zum vollkommenen Abbau ganzer Gelenke oder Knochenpartien kommt.
Aus diesem unglücklichen Umstand heraus ergibt sich auch die typische Form, mit der sich Rheumatismus zumeist präsentiert. Einer klar ersichtlichen Verkrümmung und Deformation einer Körperteile. Insbesondere Hände und Finger sind oftmals betroffen und geben ein Bild über das verheerende Ausmaß der Krankheit.
Darüber hinaus wirken aber nicht nur die Deformation und die Erodierung negativ auf den Körper des Betroffenen ein, auch die begleitenden entzündlichen Prozesse schädigen das Gewebe nicht selten irreparabel stark.
Dennoch gibt es für alle Betroffenen Grund zum Aufatmen. Gerade in den letzten Jahren und Jahrzehnten sind der Forschung große Durchbrüche gelungen, was die Heilung von Rheuma angeht. Mithilfe der daraus hervorgegangenen verbesserten Heilungsmethoden ist es inzwischen möglich, viele der Symptome drastisch zu lindern. Dennoch ist die Erkrankung immer noch nicht komplett zu heilen.
Was ist Rheuma?
Der Begriff „Rheuma“ wird heutzutage sehr inflationär und darüber hinaus sehr unspezifisch verwendet. Zumindest von Laien. Oftmals ist Nicht-Medizinern überhaupt nicht bewusst, dass Rheuma als solches keine Krankheit ist, sondern lediglich als Überbegriff für eine Ansammlung ähnlicher Leiden zu gebrauchen ist.
Es handelt es sich als beim Rheumatismus um mehrere Leiden, die sich primär dadurch äußern, dass sie Schmerzen in den Gelenken der Betroffenen erzeugen und auch das unmittelbar daran angrenzende Gewebe befallen. Um von Rheuma sprechen zu können ist es zusätzlich notwendig, dass die zugrunde liegende Erkrankung chronischer Natur ist.
Akute Erkrankungen dagegen, die die Gelenke befallen sind alles nicht allem nicht als Rheumatismus im engeren Sinne anzusprechen. Das Fachgebiet, dass sich mit rheumatischen Erkrankungen beschäftigt, nennt sich „Rheumatologie“ und ist ein anerkanntes medizinisches Spezialisierungsfeld.
Um noch einmal auf die oben erwähnte Feststellung einzugehen, dass es sich bei Rheuma nicht um eine einzelne Erkrankung, sondern vielmehr um eine Sammelbezeichnung handelt, die eine Vielzahl ähnlicher Leiden umfasst, ist es zusätzlich noch interessant anzuführen, dass man allgemein hin über 200 verschiedene Einzelleiden in die Gruppe der rheumatischen Erkrankungen aufnimmt.
Zwar sperren sich einige Mediziner dieser Menge und erkennen nicht alle Krankheiten an, die sich in dieser Liste befinden, aber alles in allem ist davon auszugehen, dass man unter dem Begriff Rheuma bis zu 200 verschiedene Einzelleiden zusammenfassen kann.
Oftmals, wenn man über Rheuma liest, liest man eigentlich über Arthritis. Viele Fachartikel rücken dieses Leiden in den Mittelpunkt ihres Fokus.
Darum ist es dem Leser zu empfehlen zu unterscheiden, inwieweit sich das Gelesene oder Gehörte tatsächlich mit Rheumatismus im klassischen auseinandersetzt oder inwieweit es sich lediglich um Ausführungen über Arthritis oder andere spezielle Krankheiten handelt, die in die Kategorie rheumatischer Leiden fallen.
Inflationärer Gebrauch
Nicht zuletzt darum kann es sehr kompliziert für Laien sein, sich einen allgemeinen Überblick über das Thema Rheuma zu verschaffen und selbst betroffene verstehen oftmals nur sehr schwer, welches Leiden genau sie nun befallen hat. Auch der inflationäre Gebrauch des Wortes „Rheuma“ an sich trägt dazu bei, dass sich die Bedeutung desselben immer mehr entleert.
 Darum fordern immer wieder einige Wissenschaftler und Forscher, dass man sich entweder für eine umfassendere Aufklärung stark mache oder dafür sorge, dass der Begriff des Rheumatismus als solches nach und nach abzuschaffen, bzw. auszutauschen sei. Inwieweit solcherlei Bestrebungen jedoch sinnig sind oder nicht, ist ebenfalls hochgradig diskutabel. Schließlich ist keinem Betroffenen dadurch geholfen, dass man der Krankheit schlicht einen anderen Namen gibt.
Darum fordern immer wieder einige Wissenschaftler und Forscher, dass man sich entweder für eine umfassendere Aufklärung stark mache oder dafür sorge, dass der Begriff des Rheumatismus als solches nach und nach abzuschaffen, bzw. auszutauschen sei. Inwieweit solcherlei Bestrebungen jedoch sinnig sind oder nicht, ist ebenfalls hochgradig diskutabel. Schließlich ist keinem Betroffenen dadurch geholfen, dass man der Krankheit schlicht einen anderen Namen gibt.
Die ungenaue Definierung des Begriffes „Rheuma“ lässt sich darüber hinaus auch historisch begründen. Die Bezeichnung selbst stammt aus dem Griechischen „ῥευματίζομαι“ und wurde später, als eben „rheumatismus“, ins Lateinische aufgenommen. Dabei bedeutet das Wort ureigensten Sinne, dass man an einer unkontrollierten Ausschüttung von Körpersäften leidet.
Diese Interpretation von Muskelschmerzen geht auf die Antike Vorstellung zurück, dass der Körper des Menschen aus vier Temperamenten zusammengesetzt sei, die sich stets die Waage halten müssen. Hat man ein Temperament zu viel, so ist es wahrscheinlich, zumindest dachte man das, dass man an einem körperlichen Leiden erkrankt – beispielsweise am Rheumatismus.
Des Weiteren sollte man aber nicht vergessen, dass der Begriff ‚Rheuma‘ dennoch lange Zeit keinen Eingang in die Alltagssprache der Menschen fand. Zumeist bezeichnete man rheumatische Leiden schlichtweg zusammenfassend als „Gicht“.
Dieser Begriff wurde im Mittelalter und in der frühen Neuzeit ähnlich inflationär gebraucht, wie heutzutage der Begriff Rheuma. Hierbei sollte man jedoch die mittelalterliche Auffassung von Gicht nicht mit der heutigen gleichsetzen. Gicht ist in unserem modernen Verständnis eine fest definierte Erkrankung und kein Sammelbegriff für alle möglichen Gelenkleiden mehr.
17. Jahrhundert
Erst ab dem ausgehenden 17. Jahrhundert lässt sich die Verwendung des Wortes Rheuma im alltäglichen Sprachgebrauch der Menschen mehr und mehr nachweisen. Ärzte erklärten chronisch schmerzende Gelenke nämlich mit dem, oben bereits erwähnten, Ungleichgewicht der Temperamente.
Man ging davon aus, dass das „Rheum“ (ein Körpersaft) zu viel vorhanden sei und dadurch die typischen Schmerzen auslöste. Diese Einschätzung ist aus heutiger medizinischer Sicht natürlich vollends überholt. Gleichwohl man sagen muss, dass der dahinter steckende Ansatz zumindest in Bezug auf die Gicht nicht ganz falsch war. Schließlich und endlich wird diese tatsächlich durch ein übermäßiges Vorhandensein von Harnsäure ausgelöst. Aber dies nur nebenbei.
Ab dieser Zeit etablierte sich die Verwendung des Wortes „Rheuma“ immer mehr und wurde schließlich zu jenem Sammelbegriff, wie wir ihn heute kennen und auch meistens inkorrekt benutzen. Es wird sich zeigen, ob eine tiefer gehenden Aufklärung dazu beitragen kann, dieses Begriff wieder aus den Köpfen der Menschen zu revidieren und sie dazu zu veranlassen, einen korrekteren Begriff zu adaptieren.
Sehr viele Erkrankungen, die im Zuge ihres Bestehens chronisches Rheuma auslösen können, wurden lange Zeit nicht als die Krankheit definiert, die sich wirklich sind. Dies lag schlicht und einfach an den fehlenden medizinischen Techniken zur Beurteilung der Entstehung von Krankheiten im Allgemeinen.
20. Jahrhundert
Dieser Umstand hat sich seit dem Beginn des 20. Jahrhundert jedoch immer mehr verändert und verbessert. Viele eigentlich behandelbare Erkrankungen, die rheumatische Störungen auslösen können, sind heute eben als behandelbar zu erkennen und können somit kuriert werden, folglich verschwindet auch das Rheuma oder es bildet sich zumindest merklich zurück.
Auch das sog. „rheumatische Fieber“, bzw. der „Streptokokkenrheumatismus“ ist eine solche durch Bakterien ausgelöste rheumatische Erkrankung, die noch vor wenigen Jahren nicht von anderen auslösenden Faktoren hätte unterschieden werden können.
Dank der modernen Schulmedizin jedoch, hat sich dieser Umstand zum Positiven hin verändert. Dadurch ist es nicht nur möglich, die Gründe, die der individuellen rheumatischen Erkrankung zugrunde liegen zu erforschen, sondern auch das Leiden dadurch zielgerichteter anzugehen und zu bekämpfen.
Rheuma-Erkrankungen
Liste rheumatischer Erkrankungen
- Lupus
- Sjögren Syndrom
- Arthrose
- Sehnenscheidenentzündung
- Gicht
- Morbus Reiter
- Juvenile rheumatoide Arthritis
- Morbus Bechterew
- Diverse Erkrankungen des Bindegewebes
- Diverse Störungen des Stoffwechsels
- Fibromyalgie
Da es sich, wie wohl schon allein der gerade aufgestellten Liste hervorgehen mag, beim Rheumatismus nicht um eine einzelne Erkrankung handelt, sind auch die zum Einsatz kommenden Behandlungsmethoden entsprechend gestreut und weitläufig. Es wird im besten Falle jeweils die zugrunde liegende Krankheit behandelt, nicht der Rheumatismus als Überbegriff.
Heilmittel
An dieser Stelle gilt es aber ganz klar einige Dinge zu unterscheiden. In früheren Zeiten, als die Menschen Rheuma noch für eine Einzelerkrankung hielten, gestaltete es sich mit der Behandlung etwas anders und es wurde versucht, universelle Heilmittel zu finden. Dieses Unterfangen musste natürlich misslingen.
Dennoch gibt es einige alternative Formen der Medizin, die weiterhin diesen Ansatz verfolgen. Das ist grundsätzlich eher nutzlos. Wesentlich nutzbringender dagegen ist es, wenn man sich, sollte man sich für eine alternative Behandlung entscheiden, für eine auf die eigentlich zugrunde liegende Erkrankung abgestimmte Behandlung entscheidet und keine allgemeinen Mittel zur Hilfe nimmt.
Die moderne Schulmedizin und die moderne alternative Medizin verfolgen beiden komplett neue Ansätze und versuchen, so wie gerade postuliert, das entsprechende Einzelleiden anzugehen und die nicht die Krankheit, wie sie historisch verstanden wurde. Dass dieser Ansatz wesentlich effektiver ist, als alles andere. Dürfte an dieser Stelle jedem klar sein.
Je nachdem, welche Erkrankung dem rheumatischen Leiden zugrunde liegt, wird eine Behandlung konzipiert. Dies geschieht zumeist sehr individuell und fallbezogen. In manchen Fällen ist der modernen Schulmedizin sogar möglich, das rheumatische Leiden aufzuhalten oder sogar in eine Revision zu zwingen.
Dies ist jedoch nicht immer der Fall und stark von der verursachenden Erkrankung abhängig. Darum sollte man stets eine gute Kommunikation mit dem zuständigen Mediziner unterhalten, um sich seiner etwaigen Behandlungserfolge sicher zu sein und sich darauf einzustellen, was einen eventuell erwartet oder nicht.
Zusammenfassung
Darum sollte man sich mit der Diagnose Rheuma nicht unbedingt zufrieden geben und versuchen in Erfahrung zu bringen, was genau dahinter steckt. Zwar können sich die meisten Menschen ungefähr etwas unter rheuma vorstellen, aber die Vorstellen gründet auf vollkommen falschen Prämissen und ist daher wenige wertvoll und kaum hilfreich.
Auch sind Betroffene dazu aufgerufen, sich von ihrem Arzt darüber aufklären zu lassen, welche Erkrankung die rheumatischen Symptome bei ihnen auslöste, um dazu imstande zu sein, die daraus resultierenden Symptome auch im privaten Rahmen gezielt und direkt anzugehen, ohne sich auf allzu allgemeine Heilmittel verlassen zu müssen.
Auch kann es sehr hilfreich sein, wenn man als Betroffener sein Umfeld ausreichend aufklärt und ihm darüber berichtet, was genau die Krankheit und die etwaig sichtbaren Symptome auslöst. Hierdurch schafft man nicht nur eine bessere Transparenz, sondern auch eine erhöhte Sensibilität für das Thema.
Dadurch hilft man nicht nur sich selbst, sondern auch anderen Betroffenen. Denn je mehr Leute verstehen, worum es sich bei einer rheumatischen Erkrankung eigentlich handelt, desto effektiver kann man einen Dialog darüber erzeugen und auch das wissenschaftliche Vorankommen damit befördern.
Ursachen & Auslöser
Nach den Ursachen unterteilt man die Erkrankungen des rheumatischen Formenkreises in entzündlich-rheumatische, degenerativ-rheumatische und extraartikulär-rheumatische Erkrankungen (Weichteilrheumatismus).
Die rheumatoide Arthritis (RA), auch als primär chronische Polyarthritis (PCP) bekannt, ist wahrscheinlich genetisch bedingt und kann durch eine Virusinfektion ausgelöst werden. Dabei tritt eine Autoimmunreaktion gegen körpereigenes Gelenkgewebe auf, in der Folge eine schmerzhafte Entzündung der Gelenkinnenhaut mit Bewegungseinschränkung.
Degenerativ-rheumatische Erkrankungen entstehen wie Arthrose durch Verschleiß infolge von Fehl- oder Überbelastung von Gelenken. Weichteilrheumatismus tritt meist als Begleiterkrankung bei Gefäßentzündungen und Kollagenosen (Bindegewebserkrankungen) auf.
Damit ist primäre Ursache bereits genannt. Dies ändert jedoch nichts an der Tatsache, dass es gewisse Risikofaktoren gibt, die eine etwaige Erkrankung wahrscheinlicher machen können.
Risikofaktoren
- Geschlecht
- Alter
- Familiäre Vorbelastung
- Rauchen
- Umweltfaktoren
- Übergewicht
Wie man aus dieser Liste ersehen kann, gibt es eine ganze Reihe potentieller Ursachen, die dafür sorgen können, dass das Entstehen eines rheumatischen leiden zumindest wahrscheinlicher wird. Besonders Mischtypen sollten besondere Vorsicht walten lassen.
Beispielsweise eine nikotinabhängige, übergewichtige Frau jenseits der 50 mit einer familiären Vorbelastung spielt mit dem Feuer und sollte dringend etwas an ihrem Lebenswandel ändern, wenn sie ihre Chancen, an Rheumatismus zu erkranken, auf ein vertretbares Niveau senken möchte.
Alles in allem aber bleibt zu sagen, dass die Wissenschaft noch sehr viel Forschungsarbeit vor sich hat, bis sie die Mechanismen der einzelnen einer rheumatischen Erkrankung zugrunde liegenden Krankheit verstanden hat. Dies liegt natürlich nicht zuletzt an dem Umstand, dass man zwischen bis zu 200 verschiedenen Einzelleiden unterscheidet, die Rheuma vorausgehen können.
Geschlecht
Frauen sind in der Regel häufiger von Rheuma betroffen als Männer. Die genauen Ursachen hierfür liegen jedoch noch im Dunkel. Zwar gibt es einige mehr oder wenige stichhaltige Theorie darüber, aber vollends akzeptiert ist noch keine.
Einige Forscher meinen überdies beobachtet haben zu können, dass gerade Frauen, die sehr viele oder gar keine Kinder zur Welt gebracht haben, häufiger an rheumatischen Erkrankungen leiden als solche, die ein oder zwei Kinder haben. Inwieweit dies jedoch miteinander korreliert ist auch noch Gegenstand der Forschung.
Man sollte also als Angehörige des weiblichen Geschlechts eher auf der Hut sein, als Männer. Darum kann es gerade für Frauen besonders sinnvoll sein, sich regelmäßigen Vorsorgeuntersuchungen zu unterziehen.
Mit etwas Glück ist es dem behandelnden Arzt vielleicht möglich, eine rheumatische Erkrankung bereits in einem frühen Stadium zu erkennen. Dies wäre ein wahrer Glücksfall. Schließlich und endlich ist es immer am besten für den zu erwartenden Heilungsverlauf, wenn eine gezielte Behandlung möglichst früh angesetzt wird.
Alter
Obschon Rheuma vollkommen unabhängig vom Alter auftreten kann, erhöht sich die Chance eines Ausbruchs mit zunehmendem Alter. Wobei Personen zwischen ihrem 40. und 60. Lebensjahr als am stärksten gefährdet gelten. Jüngere oder ältere Menschen laufen zwar auch Gefahr, diesem Leiden zu verfallen, aber es geschieht, zumindest statistisch gesehen, weitaus seltener.
Die genauen Hintergründe hierfür sind ebenso noch unbekannt und Gegenstand der Forschung. Allgemein hin wird aber angenommen, dass es an dem stark verlangsamten Stoffwechsel dieser Personen liegt, der dafür sorgt, dass auch Erkrankungen sich nur sehr langsam festsetzen und etablieren können. All dies sind jedoch bis dato nur Spekulationen.
Genetik
Familiäre Vorbelastung
Personen, deren nahe Verwandte bereits an Rheuma leiden oder litten weisen oftmals ein erhöhtes Risiko auf, selbst daran zu erkranken. Hieraus müsste sich also eine Art der genetischen Vorbelastung ergeben.
Aber auch diese ist bislang nur theoretisch vorhanden. Noch war kein Forscher dazu in der Lage, eine solche tatsächlich schlüssig und nachhaltig nachzuweisen. Gleichwohl deuten alle Indizien darauf hin, dass zumindest einige rheumatische Leiden durchaus in die Kategorie der potentiellen Erbkrankheiten aufzunehmen seien. Man wird diesbezüglich noch auf Erkenntnisse aus der Forschung warten müssen.
Weitere Faktoren
Weitere Risikofaktoren für Rheuma sind:
Rauchen

Pixabay / realworkhard
Rauchen kann als die Wurzel so manchen Übels zu betrachten sein. Darunter auch Rheuma. Sicherlich ist es nicht oft der Hauptgrund, aber dennoch kann es eine wichtige Rolle spielen. Darüber hinaus kann man es nicht selten mit einer besonders schweren Verlaufsform in Verbindung bringen.
Überhaupt sorgt die regelmäßige Aufnahme von Nikotin dafür, dass Adern und Artiern verstopfen. Das wirkt sich zudem negativ auf die Gelenke aus. Nicht zuletzt darum sollte man es sich zwei Mal überlegen, ob es die Zigaretten wirklich wert sind. Dies gilt insbesondere dann, wenn bereits eine familiäre Vorbelastung besteht.
Umweltfaktoren
Zugegebenermaßen sind die genauen Mechanismen dahinter noch nicht verstanden, aber man ist dennoch imstande dazu festzustellen, dass einige Umweltfaktoren durchaus dafür sorgen können, dass eine rheumatische Erkrankung entsteht. Besonders scheinen hierbei Stoffe wie Asbest oder Siliciumdioxid eine Rolle zu spielen.
Übergewicht
Adipöse und übergewichtige Personen scheinen in der Regel häufiger an Rheuma zu leiden, als solche mit Normalgewicht. Insbesondere übergewichtige Frauen jenseits der 50 sind am stärksten betroffen. Auch die hierfür verantwortlich zu machenden Mechanismus sind noch Gegenstand der Forschung.
Dennoch sollte man dies als Warnung verstehen und versuchen, ein angemessenes Gewicht zu halten. Hierdurch ist man nicht nur in der Lage, dem Rheumatismus vorzubeugen, sondern auch einer ganzen Reihe weiterer Leiden und das sollte es einem unbedingt wert sein.
Symptome & Anzeichen
Erste Anzeichen für Erkrankungen des rheumatischen Formenkreises können Spannungsgefühl oder Steifigkeit in Gelenken sein. Zu den weiteren Symptomen gehören Gelenkschmerzen und häufig Zeichen der Gelenkentzündung (Rötung, Überwärmung, Schwellung), außerdem Allgemeinsymptome wie Erschöpfung, leichtes Fieber, Gewichtsverlust und Schäden an anderen Organen.
Charakteristisch sind Rheumaknoten, also Gewebsverhärtungen unter der Haut, die besonders an Ellenbogen oder Hinterkopf auftreten. Weiter können Bindehautentzündungen des Auges vorkommen. Bei Kollagenosen kann man innere Organe, wie Herz, Lunge oder Niere mitbetroffen und organspezifische Beschwerden beobachten.
Hierzu im Folgenden eine allgemeine Übersicht
- Gereizte oder überreizte und geschwollene Gelenke und Glieder
- Steifheit der Gelenke und Glieder – insbesondere morgens nach dem Aufstehen und nach Phasen längerer Inaktivität
- Müdigkeit
- Fieber
- Unfreiwilliger Gewichtsverlust
- Hautirritationen
- Störungen des Sehvermögens
- Eingeschränkte Funktion der Lunge
- Probleme mit dem Herzen
- Nierenschäden
- Infekte und / oder Minderleistungen der Speicheldrüsen
- Schäden an den Nerven und dem Nervengewebe
- Schäden am Knochenmark
- Beschädigungen der Blutgefäße
Hierbei gilt es darüber hinaus zu beachten, dass die Symptome einer rheumatischen Erkrankung sehr stark von Fall zu Fall in ihrer Ausprägung und ihrer Intensität schwanken. Aber nicht nur dies, zudem treten die Symptome zumeist in Schüben auf. Das heißt, dass es sowohl zu Phasen relativer Schmerzfreiheit sowie zu Phasen extremer Belastung kommen kann. Es ist unglücklicherweise für die betroffenen oftmals nur schwer vorherzusehen, wann es wieder zu einem Schub kommt.
Zusammenfassung
Alles in allem deckt Rheuma also eine immense Bandbreite an Symptomen ab. Dieser Umstand macht beispielsweise eine Diagnose besonders in der Anfangszeit eher schwierig. Nichtsdestotrotz lassen sich die Symptome oftmals relativ problemlos der vorliegenden Krankheit zuordnen.
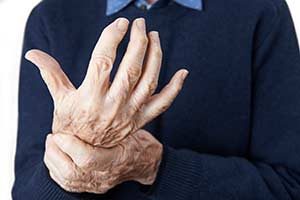 Alles in allem sollte man aber niemals vergessen, dass die Symptome so zahlreich und unterschiedlich sein können, dass es selbst den geübteren Medizinern bisweilen schwer fehlt, die korrekte Diagnose zu stellen.
Alles in allem sollte man aber niemals vergessen, dass die Symptome so zahlreich und unterschiedlich sein können, dass es selbst den geübteren Medizinern bisweilen schwer fehlt, die korrekte Diagnose zu stellen.
Insbesondere, wenn man im Hinterkopfe behält, dass es rund 200 verschiedene Krankheiten gibt, die mehr oder weniger in den rheumatischen Dunstkreis gezählt werden können. Wer also an eher unspezifischen Symptomen leidet, muss damit rechnen, dass sich die individuelle Diagnose etwas hinauszögern kann.
Dennoch sollte man über alle dem nicht vergessen, dass die Symptome sich, trotz der verschiedenen zugrunde liegenden Erkrankungen, alles in allem sehr ähnlich sind. Aber auch das macht eine spätere Diagnose nicht unbedingt einfacher.
Die „typischen“ Rheumasymptome sollte man also nicht überbewerten. Dennoch kann man und sollte man sie zum Anlasse nehmen, bei einem Mediziner vorstellig zu werden. Alles andere wäre sich selbst und seinem Umfeld gegenüber verantwortungslos.
Diagnose & Erkennung
Aus der Beschreibung der Schmerzen und des Krankheitsverlauf sowie der körperlichen Untersuchung ergibt sich die Verdachtsdiagnose Rheuma, die durch Blutuntersuchungen (Entzündungszeichen, Autoantikörper und Rheumafaktoren) erhärtet wird. Unter Rheuma Faktor (RF) versteht man eine Gruppe verschiedener Antikörper, die allerdings auch bei Gesunden vorkommen können.

Bildgebende Verfahren wie z. B. das CT können aufschlussreich sein
Weitere Untersuchungen sind eine Gelenkspunktion mit Analyse der Gelenkflüssigkeit, und bildgebende Verfahren wie Ultraschall, Röntgen, Computertomografie oder Skelettszintigrafie. Dabei können Knorpel- oder Knochenschäden an Gelenken erkannt werden; nicht-rheumatische Erkrankungen wie Gicht können ausgeschlossen werden. Die Fibromyalgie, eine Form des Weichteilrheumatismus, kann durch Untersuchung bestimmter Druckpunkte diagnostiziert werden.
Wie bereits erwähnt, kann eine Diagnose besonders in der frühen Phase der Krankheit den behandelnden Arzt vor eine wahre Herausforderung stellen. Dies liegt an dem Umstand, dass die auftretenden Symptome sehr unspezifisch sind und in dieser Kombination ebenso bei vielen anderen Erkrankungen auftreten.
Auch die zur Verfügung stehenden klinischen Tests sind alles in allem eher nicht aussagekräftig, wenn es um Rheuma geht. Zwar verwendet man Bluttests und bildgebende Verfahren zwecks Stellung einer Diagnose sehr häufig, aber das macht sie nicht zwingend effektiv.
Allgemein ist die Diagnose eher schwer zu erlangen. Dieser Umstand verändert sich jedoch im Verlauf der Krankheit zusehends. Je mehr körperlich deformierende Symptome auftreten, desto eindeutiger ist eine Diagnose zu stellen.
Darum kommt der physischen Examination beim Rheuma eine ganz besondere Rolle zu. Man kann im Zweifel durch Abtasten und Bewegen sowie Erfühlen mehr über die etwaig vorliegende Krankheit in Erfahrung bringen, als durch klinische Tests. Dies gilt es für Patienten zu bedenken, bevor sie einen Arzt aufsuchen.
Übersicht
Somit lässt sich zusammenfassend bemerken, dass es sehr schwer ist, allgemeine Aussagen über die Effektivität von Diagnosen zu treffen. Bei jedem Menschen ist die Krankheit verschiedenen ausgeprägt und zumeist liegen auch unterschiedliche Krankheiten oder Kombinationen von Krankheiten zugrunde, sodass es im Rahmen einer klinischen Diagnose massive Fehleinschätzungen geben kann.
Abschrecken lassen sollte man sich davon aber auf keinen Fall. Es ist besser, sich untersuchen zu lassen, als den Arzt zu vermeiden. Selbst wenn einmal die falsche Diagnose herauskommen sollte, ist das immer noch besser als gar keine Diagnose.
Untersuchung & Tests
Im folgenden noch eine Übersicht der häufig zum Einsatz kommenden klinischen Testverfahren:
- Blutuntersuchung: Bluttests dienen in der Regel dazu, eine Infektion im Blut nachzuweisen und darüber hinaus ebenso die auslösenden Faktoren der etwaigen Infektion zu benennen. Nichtsdestoweniger ist dieses verfahren nicht immer nutzbringend und kann bisweilen fehlerhafte oder gar keine verwertbaren Daten liefern.
- Röntgenaufnahme der Gelenke: Dieses Verfahren hilft dem behandelnden Arzt nicht nur dabei, eine etwaige Gelenkentzündung als solche erkennen zu können, sondern auch das Ausmaß und die exakte Position derselben zu ermitteln
- Pulsoxymetrie: Mithilfe dieses Vorgehens ist der Gehalt von Sauerstoff im Blut des zu Behandelnden bestimmbar. Dies ist dahingehend nützlich, da der Rheumatismus bisweilen die Weitergabe ausreichend hoher Mengen Sauerstoffs in das Blut verhindert.
- Computertomographie (CT): Bei der Computertomographie handelt es sich, ähnlich dem Röntgen, um ein sog. „Bildgebendes Verfahren“. Nichtsdestoweniger ist ein CT zumeist wesentlich aufschlussreicher, als eine Röntgenaufnahme – benötigt aber in der Erstellung auch dementsprechend mehr Zeit und Aufwand. Ein Arzt bedient sich dieses diagnostischen Mittels häufig dann, wenn eine bereits identifizierte Beeinträchtigung der Gelenke nicht erwartungsgemäß abheilt.
- Flüssigkeitsanalyse: Hierzu entnimmt man mittels einer Nadel, die zwischen den Rippen hindurch in das Brustfell gestochen wird, eine Sekretprobe. Selbige kann im Anschluss hieran dafür nützlich sein, um die genaue Ursache der Entzündungen zu determinieren.
Krankheitsverlauf
Schließlich und endlich kommen die Schübe in immer kürzeren Abständen und sind zudem von Mal zu Mal intensiver und schmerzhafter. Teilweise können sie in späteren Phasen so stark sein, dass der Betroffene während eines solchen Schubes nicht mehr dazu in der Lage ist, sich zu bewegen.
Auch die die Zeit zwischen den Schüben erschwert sich zumeist durch den stets und stetig voranschreitenden Verfall der Gelenke und Knochen. Sodass der Erkrankte am Ende entweder sehr stark oder komplett in seiner Mobilität eingeschränkt ist.
Damit ist der Verlauf gravierend und tragisch. Und man muss sich als Betroffener darauf einstellen, in späteren Stadien der Erkrankung teilweise oder dauerhaft auf fremde Hilfe angewiesen zu sein, um seinen Alltag selbstständig meistern zu können.
Das stellt für nicht wenige Personen eine immense psychische Belastung dar. Diese Belastung kann mitunter so stark sein, dass es neben der rheumatischen Erkrankung an sich auch noch zu psychischen Gebrechen kommt. Insbesondere mehr oder weniger stark ausgeprägte Depressionen sind oftmals bei Rheumatikern zu beobachten.
Frühe Erkennung
Darum sind Betroffene gut damit beraten, sich möglichst früh nicht nur um eine ausreichende Behandlung des Rheumas zu kümmern, sondern sich auch psychologische Hilfe zu suchen. Davon kann man nur profitieren.
Ebenso sollte man sich nach Möglichkeit bereits früh mit dem Gedanken abfinden, dass man ab einem gewissen Punkte nicht mehr dazu in der Lage sein wird, selbstbestimmt zu leben und für jeden Handgriff Hilfe benötigt. Das ist eine immense Einschränkung, die in vielen Menschen großes Leid hervorruft. Ein Grund mehr, sich nach einer psychologischen Betreuung umzusehen.
Das ultimative Stadium der Krankheit hinterlässt jeden Erkrankten anders. Aber bei beinahe allen kommt zu einer mehr oder weniger kompletten Bewegungsunfähigkeit der Gelenke. Teilweise entstehen auch schwerwiegende Verformungen und Verkrüpplungen der Hände oder der Extremitäten, sodass diese vollends unbrauchbar sind.
Wie man sehen kann, ist der Verlauf der vorliegenden Erkrankung nicht besonders erfreulich und endet beinahe immer damit, dass das betroffene Individuum seine Selbstständigkeit verliert. Um diesen Prozess so lang als irgend möglich hinauszuzögern ist es wichtig, sich frühzeitig behandeln zu lassen und sich nicht aufzugeben und den therapeutischen Maßregeln des Arztes Folge zu leisten.
Häufigkeit & Prävalenz
Angaben zur Häufigkeit des Rheumatismus schwanken sehr stark. Das einzige, was zunächst sicher scheint, ist die Tatsache, dass die Erkrankung immer gehäufter Auftritt. Gründe hierfür sind die zunehmende Lebenserwartung der Menschen und damit eine automatische Vergrößerung der Risikogruppe sowie diverse andere Faktoren. Die Lehrmeinungen gehen hier aber durchaus sehr weit auseinander.
Statistiken & Zahlen
In Deutschland sind etwa 0,65% der gesamten Bevölkerung betroffen. Hiervon hauptsächlich Männer jenseits des 50. Lebensjahres. Damit steht Deutschland im internationalen Vergleich relativ gut dar. In bestimmten Regionen der Erde ist der Rheumatismus wesentlich häufiger zu beobachten. So beispielsweise in skandinavischen Ländern und Kanada.
 Alles in allem lässt sich wohl mit Fug und Recht behaupten, dass der Rheumatismus im Laufe der letzten Jahrtausende eine der am häufigsten vorkommenden Krankheiten war. Dies dürfte unter anderem auf den Umstand zurückzuführen sein, dass es sich bei Rheuma eigentlich um ein Konvolut von 200 verschiedenen Erkrankungen handelt.
Alles in allem lässt sich wohl mit Fug und Recht behaupten, dass der Rheumatismus im Laufe der letzten Jahrtausende eine der am häufigsten vorkommenden Krankheiten war. Dies dürfte unter anderem auf den Umstand zurückzuführen sein, dass es sich bei Rheuma eigentlich um ein Konvolut von 200 verschiedenen Erkrankungen handelt.
Dementsprechend höher ist natürlich auch die Wahrscheinlichkeit, einer dieser Krankheiten zu verfallenen. Aber auch aus historischen Quellen lassen sich kaum brauchbare Daten ermitteln, die ein klares Bild davon zeichnen würden, mit welcher Prävalenz das vorliegende Leiden zuschlägt.
Dies liegt nicht nur an der Tatsache, dass die systemische Erfassung medizinischer Daten ein vergleichsweise neues Phänomen ist, sondern auch daran, dass die Ärzte und Mediziner früher Tage den Rheumatismus anders begriffen, als es ihre Kollegen in der Jetztzeit tun.
Man kann demnach aber nicht unbedingt von einer Kulturkrankheit sprechen, wie man es bisweilen immer noch hört. Rheuma ist ein weltweit vorkommendes Phänomen, das vollends unabhängig von der vorherrschenden soziokulturellen Situation auftritt.
Sicherlich dürften das in den meisten Berufen notwendige viele Sitzen dazu beitragen, dass es zu einer allgemeinen Schwächung der Gelenk eund des Bewegungsapparates kommt, dies ist aber nicht als ausschlaggebender Grund für die Entstehung des Rheumatismus anzusehen und darum auch nicht zu hoch zu bewerten.
Alles in allem also lässt sich zusammenfassend bemerken, dass es sehr schwer ist, verwertbare Daten betreffs Rheuma zu er ermitteln und man darum nur eine grobe Übersicht und eine grobe Kenntnis der internationalen Prävalenz dieses Leidens ästimieren kann.
Diagnosedaten
Wie bereits erwähnt, sind Diagnosen in der Frühphase der Erkrankung nur sehr schwer zu stellen und es kommt nicht selten zu fehlerhaften Interpretationen der vorhandenen Daten. Dies liegt unter anderem daran, dass die auftretenden Symptome zumeist sehr unspezifisch sind. Sie könnten ebenso für eine vollkommen andere Krankheit sprechen. Hierdurch fällt es selbst erfahrenen Ärzten nicht immer ganz leicht, Rheuma als solches zu erkennen und anzusprechen.
Diese Schwierigkeiten machen es umso wichtiger, dass sie spärlich zur Verfügung stehenden Daten umso genauer und gewissenhafter ausgewertet werden. Allerdings lösen sich diese Probleme mit einem Voranschreiten der Krankheit meist von selbst. Dies ist darauf zurückzuführen, dass sich die Symptome nach und nach immer mehr verdeutlichen und somit gezielter auf die vorliegende Krankheit hinweisen.
Wie bereits erwähnt, kann es bisweilen schwierig sein, eine Diagnose zu stellen. Dies liegt insbesondere daran, dass die klinischen Feststellungsmethoden für Rheuma sehr weitläufig und breitgefächert sind und dazu noch viele weitere Krankheiten existieren, die Rheuma in Symptomatik und Auftreten sehr stark ähneln.
Darum ist es für den behandelnden Arzt sowie für die zuständigen Laboranten von aller größter Wichtigkeit, absolute Sorgfältigkeit und Professionalität im Umgang mit den zu bearbeitenden Proben an den Tag zu legen. Alles andere verlangsamt den Prozess der Identifikation der Krankheit nur.
Es geht also für den zuständigen Mediziner zunächst hauptsächlich darum, eine etwaig vorliegende rheumatische Erkrankung von anderen Krankheiten mit ähnlichen Symptomen zu unterscheiden. Ist dies gelungen, steht der Diagnose an sich nichts mehr im Wege. Alles in allem lässt sich also sagen, dass der Weg zur Diagnose bei Rheuma nicht immer ganz einfach ist, jedoch auch nicht unmöglich. Ein erfahrener Arzt sollte keinerlei Probleme damit haben, eine solche mithilfe der gängigen Methoden festzustellen.
Auswertung
Die aus einer Diagnose gewonnenen Daten sind also für die korrekte Benennung einer jeden Krankheit essentiell. Darum ist es absolut notwendig, dass man selbige gewissenhaft und korrekt auswertet sowie in einen angemessenen Kontext bringt. Ist dies nicht der Fall, können Leib und Leben des Patienten auf dem Spiel stehen. Obgleich dies im Falle von Rheuma nur bedingt der Fall sein mag.
Dieser Umstand ändert aber dennoch nichts an der Tatsache, dass es auch hier von höchster Priorität ist, nicht fahrlässig mit den diagnostischen Daten und Mitteln umzugehen. Die gilt sowohl für den behandelnden Arzt als auch für den zuständigen Laboranten.
Darüber hinaus sind die zu erwartenden erhobenen Daten im Falle von Rheuma aber zumeist sehr eindeutig und lassen wenig Raum für Fehlerhafte Diagnosen. Dies liegt primär daran, dass sobald der Nachweis von krankhaft veränderten Gelenken ohne zugrunde liegenden äußere Einflüsse erbracht ist, man mit an Sicherheit grenzender Wahrscheinlichkeit davon ausgehen kann, dass es sich um eine zu den rheumatischen Erkrankungen zählende Krankheit und um sonst keine andere Erkrankung handelt.
Dieser glückliche Umstand begünstigt die Richtigkeit einer Diagnose immens und macht es beinahe unnötig weitere Tests zu erheben, um Differentialdiagnosen auszuschließen. Aber auch hierbei sollte gelten, dass man nichts überstürzen sollte.
Der Patient kann also durchaus davon ausgehen, dass er im Falle einer Rheuma-Erkrankung eine schnelle, effiziente und korrekte Diagnose gestellt bekommt. Dies ist ein Luxus, den nicht jede Krankheit bieten kann. Dieser Umstand erspart nicht nur dem Patienten Stress und Zeit, sondern nimmt auch den Druck vom behandelnden Arzt. Im Umkehrschluss bewirkt das, dass mehr Zeit für die Planung einer geeigneten Therapie zur Verfügung steht. Dies sollte im Interesse eines jeden Patienten und eines jeden Arztes liegen.
Komplikationen & Folgen
Komplikationen sind leider keine Seltenheit, wenn es um Rheuma geht. So steht diese Erkrankung unter anderem in direktem Zusammenhang mit:
- Osteoporose – Sowohl die rheumatische Erkrankung selbst sowie die zur Behandlung eingesetzten Medikamente können eine Osteoporose befördern. Diese schwächt die Knochen und macht sie anfälliger für Brüche.
- Trockenheit der Augen und des Mundes – Die Austrocknung von Augen und Mund ist auch als Sjögren Syndrom bekannt. Von Rheuma betroffene Personen leiden oftmals sehr häufig an dieser Krankheit. Die genauen Gründe dafür sind allerdings noch nicht geklärt.
- Infektionen – Rheuma geht oftmals mit einer besonders starken Schwächung des Immunsystems einher. Das macht Betroffene sehr viel stärker anfällig für Infektrionen aller Arten und Ausprägungen.
- Lungenbeschwerden – Die Lungen von Rheumatikern sind oftmals besonders stark von der Krankheit betroffen. Es kommt zur Bildung von Narbengewebe und infolgedessen zu einer chronischen Atemnot.
- Lymphome – Hierbei handelt es sich um eine Gruppe von Krebserkrankungen des Blutes, die von den Lymphgefäßen ausgehen. Nicht selten leiden Rheuma-Patienten auch an dieser Komplikation.
- Abnormale Körperform – Der Rheumatismus verändert das Aussehen des Körpers. Verschiebungen kommen recht häufig vor und führen im Endeffekt zu einem befremdlichen Körperbild. Darüber hinaus verteilt sich auch das körpereigene Fett zumeist sehr unproportional, wodurch der Eindruck einer starken physischen Entstellung noch weiter verstärkt wird. Dieser Umstand betrifft selbst Person, deren BMI im normalen Bereich liegt.
- Abkapselung – Viele Erkrankte schämen sich ihres Äußeren und kapseln sich deshalb von der Gesellschaft ab. Dies führt zu Vereinsamung und befördert überdies weitere psychische Leiden.
Des Weiteren kommt es im Rahmen einer Erkrankung mit Rheuma sehr oft zu Depressionen und Herzproblemen.
Herzprobleme
Herzbeutelentzündungen sowie Blockaden der Arterien sind keine seltenen Folgen einer rheumatischen Erkrankung.
So wie zum Fahren eines Kraftfahrzeuges ein Motor gebraucht wird, benötigt unser Kreislauf das Herz. Durch seine stetige Pumptätigkeit versorgt es den Körper mit allen lebensnotwendigen Stoffen. Obwohl dieses bei Erwachsenen nur etwa faustgroß ist, erbringt es eine fantastische Leistung. Das Herz ist ein Muskel, welcher aus zwei Hälften besteht mit je einem Vorhof (Atrium) und einer Kammer (Ventrikel).

Pixabay / StockSnap
Mehrere Herzklappen verhindern den Rückfluss des Blutes. Dieses wird zunächst über die Venen in die Lunge gepumpt, dort findet die Anreicherung mit Sauerstoff statt. Hernach geht es zur Versorgung der inneren Organe, Muskulatur und des Gehirnes weiter und kehrt nunmehr sauerstoffarm ins Herz zurück und der Vorgang wiederholt sich.
Unser Herz-Kreislauf-System ist sehr flexibel. Neben der zu transportierenden Blutmenge kann sich – je nach Bedarf – auch die Herzfrequenz auf wechselnde Begebenheiten einstellen. So steigt beispielsweise bei harter körperlicher Arbeit die Herzleistung bis zum Fünffachen an.
In nur wenigen Stunden stirbt das betroffene Muskelgewebe ab und der Tod tritt ein. Aus diesem Grunde steht bei einem Herzinfarkt Schnelligkeit an erster Stelle, denn dann hat ein Arzt die Möglichkeit, das verschlossene Gefäß rechtzeitig wieder zu öffnen.
Die weiblichen Geschlechtshormone (Östrogene) schützen Frauen recht gut vor einem Myokardinfarkt. Da sich diese jedoch in den Wechseljahren stark verringern, steigt damit auch das Erkrankungsrisiko.
Warum Männer einen Herzinfarkt häufiger überleben als Damen liegt zum einen an der Tatsache, dass Frauen bei auftauchenden Problemen oftmals weitaus später einen Arzt aufsuchen, zum anderen treten bei diesen eher untypische Symptome auf, so dass die Krankheit zunächst nicht erkannt wird.
Depressionen
Depressionen sind keine Seltenheit. Beinahe jeder litt schon einmal an dieser psychologischen Störung oder kennt eine Person, die es tat. Die genauen auslösenden Prozesse, die hinter einer solchen seelischen Missstimmung stecken, sind allerdings sehr fallspezifisch und für Außenstehende nur schwer nachzuvollziehen.
Dies ändert jedoch nicht an dem Umstand, dass man depressiven Personen gegenüber stets helfend auftreten und sie unterstützen sollte. Denn sie sind zumeist besonders schwach und können nicht mit allzu großen Belastungen umgehen, ohne in eine noch tiefere Depression zu verfallen.
Darüber hinaus kann es jeden treffen. Niemand ist gegen dieses Leiden immun. Zwar sind Menschen mit einem starken Charakter in aller Regel seltener Opfer dieses Leiden, aber nichtsdestotrotz können auch sie dahingehend erkranken. Besonders dann, wenn sich ihre Lebensumstände spontan zum Schlechten hin ändern.
Man sollte sich jedoch nicht entmutigen lassen. Depressionen sind heutzutage gut heilbar. Es stehen der modernen Schulmedizin nicht nur viele sehr probate Medikamente zur Verfügung, sondern auch Psychotherapie und Kliniken können den Betroffenen wieder auf die richtige bahn lenken. Die genaue Art der Behandlung ist jedoch von medizinischem Fachpersonal zu entscheiden und sollte nicht durch den Laien geschehen.
Des Weiteren bleibt zu erwähnen, dass es sich bei Depressionen um ein weltweites Phänomen handelt. Der genaue evolutionäre Nutzen derselben ist dabei allerdings noch ungeklärt und verbleibt Gegenstand der Forschung. Es liegen aber bereits verschiedenste Theorien dazu vor, die von Forschern aus allen Ländern immer wieder diskutiert werden. Es bleibt also abzuwarten, welche Erkenntnisse die Zukunft über die Entstehung von Depressionen birgt.
Wann zum Arzt?
Wann sollte man zum Arzt gehen?
Schwellen die Gelenke der Finger an oder tun sie weh, sollte man sofort einen Termin beim Hausarzt vereinbaren. Insbesondere dann, wenn man um Familie von Rheuma in seiner Familie weiß und also einen begründeten verdacht auf eine solche Erkrankung hat.
Zwar ist eine frühe Erkennung der Krankheit, wie bereits erwähnt, sehr schwierig, aber davon sollte man sich nicht abhalten lassen. Denn auch hier gilt der Vorsatz: Je früher desto besser. Denn gerade am Anfang einer rheumatischen Erkrankung kann man noch viel bewegen.
Ein Arzt ist also selbstverständlich sofort dann aufzusuchen, wenn man eines oder mehrere der oben genannten Symptome bei sich ausmachen konnte. Rheuma ist teilweise gut behandelbar und darüber hinaus auch relativ unkompliziert und zeitnah zu diagnostizieren. Darum sollte man einen Arztbesuch auf keinen Fall unnötigerweise hinauszögern und sich sofort in Behandlung begeben, wenn es einem notwendig erscheint.
Frühe Diagnose
Eine frühe Erkennung ist generell sehr hilfreich und bei jedweder Erkrankung anzuraten. Aber gerade bei rheumatischen Erkrankungen ist eine gute Früherkennung das A und O. Schließlich ist eine Behandlung hier dann am effektivsten, wenn sie beginnt, bevor die zugrundeliegenden Leiden imstande dazu waren, die Gelenke dauerhaft zu schädigen.
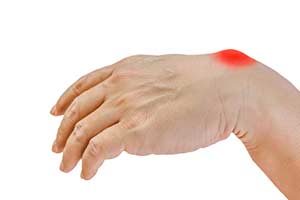 Ist ein Gelenk erst einmal zerstört, kann man es nicht mehr reparieren. Ersatzgelenke für Finger und Zehen findet man in aller Regel kaum. Dies liegt zum einen daran, dass die hierfür notwendige Technologie noch nicht vorhanden ist und zum anderen, dass sich der Aufwand oftmals nicht lohnt.
Ist ein Gelenk erst einmal zerstört, kann man es nicht mehr reparieren. Ersatzgelenke für Finger und Zehen findet man in aller Regel kaum. Dies liegt zum einen daran, dass die hierfür notwendige Technologie noch nicht vorhanden ist und zum anderen, dass sich der Aufwand oftmals nicht lohnt.
Betroffene müssen in diesen Fällen schlicht lernen mit einem vollkommen verschlissenen Gelenk zu leben. Das ist kein leichtes Unterfangen. Auch dann nicht, wenn es sich „nur“ um ein kleines Gelenk handelt. Gerade für die Balance des Menschen sind die Zehen unabdingbar.
Wer also den großen Zeh ganz verliert oder zumindest das korrespondierende Gelenk, der bemerkt bereits nach kürzester Zeit, wie sehr ihn das einschränkt. Alles spricht also dafür, dass man so schnell als irgend möglich einen Mediziner zu rate zieht, um Schlimmeren entgehen zu können.
Besonders angesprochen sind hierbei Personen, die erblich vorbelastet sind oder aufgrund ihrer Ernährung zu einem erhöhten Harnsäurepegel neigen. Hier kann es auch sehr nützlich sein, sich prophylaktisch untersuchen zu lassen, um bereits im Vorfeld Risiken zu minimieren.
Alles in allem bleibt also zu sagen, dass ein Arztbesuch grundsätzlich immer zu empfehlen ist. Dies gilt selbst dann, wenn auch nur ein leiser Verdacht auf eine Gicht entsteht.
Behandlung & Therapie
Bei entzündlichen rheumatischen Krankheiten werden anti-entzündliche Medikamente und Schmerzmittel verabreicht. Bei entzündlichen Schüben können Kälteanwendungen lindernd wirken. Bewegung, Physiotherapie und Beschäftigungstherapie verbessern die Beweglichkeit und erhalten Kraft und Geschicklichkeit.
Zur Stärkung der Muskulatur können elektrische Muskelstimulationsgeräte eingesetzt werden. Bei degenerativen rheumatischen Erkrankungen kann Gewichtsreduktion erforderlich sein. Ernährung kann den Verlauf rheumatischer Erkrankungen positiv beeinflussen, wenn tierisches Eiweiß reduziert wird und auf Kaffee, Schwarztee, Alkohol und Nikotin weitgehend verzichtet wird.
Zur Besserung der Symptome und des Krankheitsverlaufs kann operative Behandlung wie Korrektur von Fehlstellungen oder künstlicher Gelenkersatz notwendig sein, z.B. eine Endoprothese des Kniegelenks bei schweren Knieschmerzen.
Eine psychologische Betreuung ist besonders bei Auftreten körperlicher Deformationen und Verlust der Kraft von Bedeutung. Antirheumatika werden als Dauertherapie eingesetzt, besonders Prostaglandinsynthesehemmer und Glukokortikoide zur Entzündungshemmung sowie Goldpräparate und Chloroquin (Malaria-Prophylaxe) als Basis-Medikamente.
Da bei einer Dauertherapie unerwünschte Nebenwirkungen auftreten können, sollten regelmäßig Blutuntersuchungen durchgeführt werden. Anwendung von Badezusätzen mit Heublumen, Moor oder Salizylsäure und von Rheumapflastern kann zur Schmerzlinderung beitragen.
Vorbeugung & Prävention
Es gibt so einige präventive Maßnahmen, die man im Rahmen einer Vorbeugung gegen Rheuma ergreifen kann. Dabei stehen nicht wenige in gewissem Zusammenhang mit der Ernährung des Individuums. Kurz gesagt bedeutet das also, dass mithilfe einer Umstellung der Ernährung nicht wenig zu beeinflussen ist. Zwar schützt auch eine gesunde Ernährung nicht 100%ig gegen Rheuma, aber die Chancen können sich drastisch senken.
Flüssigkeit & Alkohol
Genügende Aufnahme von Flüssigkeit

Pixabay/rawpixel
Es ist von absoluter Notwendigkeit, dass man stets ausreichende Mengen an Flüssigkeit zu sich nimmt. Hierbei muss von 3 bis 4 Litern täglichen ausgehen. Je nach Temperatur auch mehr. Das beste Getränk ist klares, stilles Wasser ohne Zusätze.
Wasser mit Geschmack, wie man sie immer häufiger findet, sind oftmals ebenso zuckerhaltig wie Limonaden und darum tunlichst zu vermeiden. Überhaupt gilt es, zuckerhaltige Getränke, darunter fallen Limonaden, Colas, Energydrinks, Säfte und Cocktails zu vermeiden. Auch auf das Stück Würfelzucker im Tee oder Kaffee sollte man verzichten, genau so wie auf den Kaffee selbst am besten auch.
Den Alkoholkonsum einschränken oder kompletter Verzicht
Alkohol ist eine Droge. Zwar ist dieser Suchtstoff gesellschaftlich tief verwurzelt und wird daher in der öffentlichen Wahrnehmung eher harmlos betrachtet, das ändert aber nichts an der eingänglich formulierten Aussage.
Wer regelmäßig alkoholische Getränke zu sich nimmt und sei es nur das berühmte „Feierabendbier“ läuft höchste Gefahr, im Laufe seines Lebens an Rheuma zu erkranken. Alkohol befördert die Symptome und beschleunigt den Ausbruch dieser Krankheit enorm. Gerade bei Männern sorgen ethanolhaltige Getränke dafür, dass sich die Chance auf Rheuma immens erhöht. Man muss daher vor jedem Schluck Alkohol, den man zu sich nimmt, ganz klar abwägen, ob er das durch ihn entstehende Risiko wert ist.
Darüber hinaus ist anzumerken, dass ein vollkommener Verzicht auf Alkoholika nicht nur gegen Rheuma vorbeugt, sondern auch gegen eine ganze Reihe weiterer organischer und psychologischer Leiden. Es ist also in jedem Falle eine Überlegung wert.
Ernährung & Sport
- Fettreduzierte Molkereiprodukte
Es kann durchaus hilfreich sein, wenn man seinen Proteinbedarf durch fettreduzierte Milchprodukte deckt und weniger auf Fleisch zurückgreift. Fleisch ist eine der bekanntesten Ursachen für rheumatische Erkrankungen. Insbesondere rotes Fleisch gilt in dieser Beziehung als besonders gefährlich. - Weniger Fisch, Fleisch und Geflügel
Wie gerade erwähnt, befördert regelmäßiger Konsum von Fleisch die Chancen auf Gelenkschäden sehr stark. Dasselbe gilt aber auch für Fisch und Geflügel. Daher empfehlen Ärzte und Ernährungswissenschaftler in aller Regel eine semi-vegetarische oder voll-vegetarische Lebensweise. - In Form bleiben
Ist das Gewicht zu hoch, erhöht sich ebenso die Chance an rheumatische Erkrankungen zu leiden. Es sollte daher im Interesse jedes Menschen liegen, kein Übergewicht zu akkumulieren.
Immunabwehr stärken
Wichtig ist weiterhin, die Immunabwehr dauerhaft zu stärken. So sollte grundsätzlich auf ausreichend Schlaf und die Reduktion von Stress geachtet werden. Eine Minderdurchblutung des Gewebes durch Kälte muss unbedingt vermieden werden, da ansonsten die wichtigen ersten Abwehrschritte des Immunsystems nicht greifen können.
 Nicht nur in den kalten Monaten sondern auch im Sommer sollte darauf geachtet werden, nicht auf kaltem Untergrund zu sitzen. In Zusammenarbeit mit Ärzten, Heilpraktikern oder Ernährungswissenschaftlern können dennoch häufig nach einigem Probieren die richtigen Vorbeugungsmaßnahmen gefunden werden. So kann das Risiko deutlich gesenkt werden, an Gicht zu erkranken.
Nicht nur in den kalten Monaten sondern auch im Sommer sollte darauf geachtet werden, nicht auf kaltem Untergrund zu sitzen. In Zusammenarbeit mit Ärzten, Heilpraktikern oder Ernährungswissenschaftlern können dennoch häufig nach einigem Probieren die richtigen Vorbeugungsmaßnahmen gefunden werden. So kann das Risiko deutlich gesenkt werden, an Gicht zu erkranken.
Einer chronischen Rheumatitis vorzubeugen beinhaltet vor allem, akute Entzündungen ernst zu nehmen und direkt in die antibiotische Behandlung überzugehen. So können größere Folgen für das Gewebe verhindert werden.
Die Einnahme des Antibiotikums darf dabei keinesfalls ohne Anordnung des behandelnden Arztes abgebrochen werden. Dem Körper muss auch nach der akuten Infektionszeit genügend Ruhe zur Regeneration gegeben werden, da er durch die kräftezehrende Infektionszeit stark belastet wird.
Somit kann man zusammenfassend erwähnen, dass es zwar keine 100%ige Sicherheit gegen Rheuma gibt, aber dass man einiges unternehmen kann, um nicht Gefahr zu laufen, diesem Leiden zu verfallen. Insbesondere familiär vorbelastete Personen sollten sich daher darum bemühen, die oben genannten Maßregeln zu befolgen.
Prognose zur Heilung
Noch vor einigen Jahren war die Prognose bei Rheuma wesentlich düsterer als heutzutage der Fall. Der modernen Schulmedizin sind große Fortschritte bezüglich der Behandlung geglückt. Dennoch sollte man sich der Tatsache bewusst sein, dass es trotz sehr guter und effektiver Medikamente keine vollständige Heilung gibt. Zumindest noch nicht.
Darüber hinaus muss man damit rechnen, dass man die Krankheit zwar merklich verlangsamen kann, aber sie nicht komplett zum Stillstand zu bringen ist. das heißt, dass selbst Betroffene, die medikamentös gut eingestellt sind, davon auszugehen haben, dass sie eines Tages ihre Mobilität einbüßen müssen.
Folgeerkrankungen
Wie bereits mehrfach erwähnt, kommt es im Rahmen rheumatischer Erkrankungen sehr oft zur Herausbildung verschiedener weiterer Leiden. Hierzu im Folgenden einige Beispiele:
- Gicht
- Multiple Sklerose
- Lungenentzündungen
- Sjögren Syndrom
- Knochenkrebs
- Arthrose
- Osteoporose
- Migräne oder chronischer Kopfschmerz
Und dies sind nur einige der potentiell auftretenden Nebenerkrankungen von Rheuma. Nicht zuletzt darum sollte man sich bereits frühzeitig darauf einstellen, mit immensen Schwierigkeiten und Komplikationen fertig zu werden.
Gicht
Unter der Gicht versteht man allgemein hin eine spezielle Art der entzündlichen Arthritis. Diese zeichnet sich primär dadurch aus, dass es im Falle einer Erkrankung zu immer wieder kehrenden Attacken und Ausbrüchen kommt. Diese äußern sich sich zumeist in geröteten, empfindlichen, merklich warmen und geschwollenen Gelenken, Zusätzlich wird eine solche Attacke beinahe immer von extremen Schmerzen begleitet.
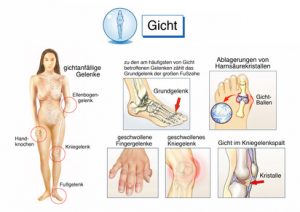 Aber nicht nur ist der zu erwartenden Schmerz sehr stark, auch die Geschwindigkeit, mit der er sich einstellt, ist enorm. Es kann geschehen, dass es binnen weniger Stunden zu einem voll ausgeprägten Gicht-Anfall kommt. In den meisten Fällen sind vorallem die Gelenke der großen Zehen betroffen. Nichtsdestotrotz aber können auch andere Gelenke betroffen sein, gleichwohl dies vergleichsweise selten vorkommt.
Aber nicht nur ist der zu erwartenden Schmerz sehr stark, auch die Geschwindigkeit, mit der er sich einstellt, ist enorm. Es kann geschehen, dass es binnen weniger Stunden zu einem voll ausgeprägten Gicht-Anfall kommt. In den meisten Fällen sind vorallem die Gelenke der großen Zehen betroffen. Nichtsdestotrotz aber können auch andere Gelenke betroffen sein, gleichwohl dies vergleichsweise selten vorkommt.
Zusätzlich kommt es im Rahmen einer Erkrankung mit Gicht oftmals noch zu anderen Erkrankungen. Hierbei sind besonders Nierensteine und Nierenbeckenentzündungen zu nennen.
Dieser Umstand lässt sich darauf zurückführen, dass es sich bei der Gicht im Groben um eine Krankheit handelt, die durch die Kristallisierung von Harnstoffen ausgelöst wird und somit im weiteren Verlauf zu Schmerzen und Komplikationen führt. Da Harnstoffe primär in den Nieren gebildet werden, sollte es also nicht weiter überraschen, dass diese auch oftmals bei einer vorliegenden Gicht in Mitleidenschaft gezogen worden.
Zusammenfassend also lässt sich sagen, dass eine Gicht dann entsteht, wenn über einen längeren Zeitraum erhöhte Werte von Harnsäure im Blut vorliegen. Hierzu kommt es, wenn mehrere Faktoren bedient werden. Zumeist ist davon auszugehen, dass die Kombination aus einer schlechten und einseitigen Ernährung und genetischen Faktoren der Hauptverursacher ist.
Liegt das Niveau von Harnsäure im Blut besonders hoch, so beginnt besagte Säure sich in Gelenken anzusammeln und dort zu kristallisieren. Die hieraus entstehenden Kristalle sammeln sich zu immer größeren „Haufen“ an und sorgen damit für immer stärkere Symptome.
Risikofaktoren
Zumeist tritt Gicht bei Menschen auf, die stark übergewichtig sind, sehr viel Fleisch verzehren, vorallem aber rotes Fleisch und darüber hinaus viel Alkohol, vornehmlich Bier, trinken. Gerade deswegen ist es von äußerster Wichtigkeit, diesbezüglich Vorsicht walten zu lassen und den Konsum ggf. auslösender Viktualien nach Möglichkeit einzuschränken oder ganz aufzugeben.
Auch sollte man nicht vergessen, dass eine genetische Prädisposition zu Übergewicht ein ernstzunehmender Faktor ist, wenn es darum geht, das Risiko einer Gicht zu bestimmen.
Gerade sehr starker Verzehr von rotem Fleisch trägt dazu bei, eine Gicht wahrscheinlicher zu machen. Darum war dieses Leiden auch lange Zeit als die „Krankheit der Könige“ bekannt. Fleisch in früheren Zeiten stand wesentlich seltener auf dem Speiseplan als heute.
Und nur die reichsten Bevölkerungsschichten waren dazu in der Lage, täglich oder zumindest mehrmals wöchentlich in den Genuss dieses Luxusguts zu kommen. Die niederen Stände begnügten sich mit Obst, Gemüse und Getreide. Dies mag zwar weniger prestigeträchtig gewesen sein, war aber dafür immens viel gesünder.
Tatsächlich ist anhand von Skelettfunden davon auszugehen, dass normale Bürger nur selten bis gar nicht an diesem Leiden erkrankten und es tatsächlich der Oberschicht „vorbehalten“ blieb. Erst seit etwa Mitte des 20. Jahrhunderts lassen sich auch vermehrt Fälle von Gicht bei ärmeren Menschen nachweisen.
Dies korreliert direkt mit der Tatsache, dass die Fleischpreise in dieser Zeit signifikant sanken und es bis heute tun. Eben aufgrund der sehr niedrigen Fleischpreise kommt es von Jahr zu Jahr zu immer mehr und mehr Fällen von Gicht. Dieses Leiden ist also nicht mehr die Krankheit der Könige, sondern die Krankheit der Unmäßigen.
Multiple Sklerose
Unter Multipler Sklerose, die oftmals auch nur als MS bekannt ist, versteht man eine demyelinisierende Erkrankung im Zuge derer das Myelin, sprich die Nervenhaut sowie die Nervenzellen selbst, sowohl des Gehirns als auch des Rückenmarks, verletzt und geschädigt werden.
Da im Rahmen dieser Störung davon auszugehen ist, dass die körperinterne Kommunikation verschiedener Nerven nur noch mangelhaft möglich ist oder gar nicht mehr stattfindet, kann es zu einer ganzen Reihe diverser Anzeichen und Symptome kommen, die die Krankheit begleiten und darüber hinaus jeden Menschen anders betreffen können.

Multiple Sklerose
Besagte Symptome können hierbei sowohl physischer, mentaler und sogar psychischer Natur sein. Besonders häufig zu beobachtende Symptome sind unter anderem: Doppeltsehen, Blindheit auf einem Auge oder beiden, eine graduelle Schwächung der Muskeln, Empfindungsstörungen und Koordinationsstörungen.
Zusätzlich ist es noch gegeben, zwischen zwei grundsätzlich Arten von Symptomen zu unterscheiden. Es geht hierbei um isolierte Symptome und sich aufbauende Symptome. Isolierte Symptome treten zumeist lediglich im Rahmen eines akuten Schubs auf und sind nur für dieses speziellen Schub zutreffend.
Sie sind in Phasen der Ruhe nicht bemerkbar, können sich aber beim nächsten Schub in unveränderter Intensität wiederum einstellen. Die andere Art von Symptom ist ein dauerhafter Begleiter. Hierunter versteht man Leiden und eben Symptome, die zu einem permanenten Phänomen für den Betroffenen werden und ihn allzeit durch den Alltag begleiten.
Bisweilen kann es sogar vorkommen, dass zwischen verschiedenen Schüben überhaupt keine Symptome spürbar sind. Dieser Fall ist aber leider vergleichsweise selten und zumeist nur in den frühen Stadien der Krankheit zu beobachten.
Auch zwischen den Schüben muss der Erkrankte mit diversen Einbußen und Symptomen rechnen. Diese zeigen sich zumeist in der Form von neurologischen Problemen. Darüber hinaus ist davon auszugehen, dass das Konvolut an Symptomen mit Voranschreiten der Krankheit immer mehr zunimmt.
Entstehung
Die Gründe, die zum Entstehen der vorliegenden Krankheit beitragen sind allerdings noch nicht vollständig geklärt. Dennoch ist der Mechanismus, der hinter der Krankheit steckt auf gewisse Art und Weise entschlüsselt worden.
Allgemein hin geht die Fachwelt davon aus, dass entweder eine fehlgesteuerte Reaktion des Immunsystems gegen den eigenen Körper vorliegt oder eine grundsätzliche Mangelleistung der bereits erwähnten Myelinen. Generell geht man davon aus, dass als Ursache ein unglückliches Zusammenspiel zwischen umweltlichen Faktoren und einer erblichen Vorbelastung in Frage kommen. Seltener kann eine MS auch durch eine virale Infektion ausgelöst werden.
Die Diagnose kann sich bisweilen relativ schwierig gestalten, insbesondere wenn man bedenkt, dass die Krankheit individuell sehr unterschiedlich verläuft und sich nur sehr schwer in vorgegebene Muster pressen lässt. Darum finden im Rahmen einer diagnostischen Erfassung zumeist mehrere Mittel Anwendung. Oftmals gelingt es Ärzten mithilfe verschiedener Mittel dafür zu sorgen, eine zufriedenstellende Diagnose zu schaffen.
Lungenentzündungen
Von einer Lungenentzündung sprechen Mediziner, wenn die Lungenbläschen und/oder das zwischen ihnen befindliche Lungengewebe Schädigungen aufweist. Sowohl Eiter als auch Wassereinlagerungen bewirken eine Verdichtung des Gewebes. Die Hohlräume, die eigentlich eine wichtige Voraussetzung für den Gasaustausch sind, können ihre Aufgabe nur noch mangelhaft erfüllen.
Grundsätzlich sind die primäre und die sekundäre Pneumonie sowie die infektiöse und die nichtinfektiöse Pneumonie zu unterscheiden. Sofern ein bis dato gesunder Mensch an einer Lungenentzündung erkrankt, liegt eine primäre Lungenentzündung vor.
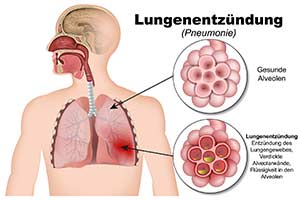 Eine sekundäre Lungenentzündung setzt begünstigende Faktoren wie Asthma und COPD voraus. Es handelt sich um eine ambulant erworbene (infektiöse) Lungenentzündung, wenn der Patient sich in seinem alltäglichen Umfeld angesteckt hat. Auslöser sind in diesen Fällen zumeist Bakterien.
Eine sekundäre Lungenentzündung setzt begünstigende Faktoren wie Asthma und COPD voraus. Es handelt sich um eine ambulant erworbene (infektiöse) Lungenentzündung, wenn der Patient sich in seinem alltäglichen Umfeld angesteckt hat. Auslöser sind in diesen Fällen zumeist Bakterien.
Jedoch können auch Viren oder Pilze eine Lungenentzündung verursachen. De facto kommen viele der Erreger, die eine Pneumonie verursachen können, selbst im Mundraum gesunder Personen vor. Aber nur dann, wenn diese Keime auch die Atemwege erreichen, kann sich eine Lungenentzündung entwickeln.
Die Bezeichnung nosokomial wird für Ansteckungen verwendet, die im Krankenhaus geschehen. Da oftmals recht antibiotikaresistente Erreger für die Entstehung einer nosokomialen Pneumonie verantwortlich sind, ist die Behandlung sehr schwierig. Sofern eine Pneumonie nicht auf einer Infektion basiert, kommen beispielsweise Gase, Dämpfe oder Stäube als verursachend in Betracht.
Eine spezielle Form der Lungenentzündung ist die Aspirationspneumonie. Eine Aspirationspneumonie kann sich entwickeln, wenn entweder Mageninhalt oder Nahrungsbrei in die Luftröhre und anschließend in die Lunge gelangt. Folgen können eine direkte Schädigung des Lungengewebes oder eine Begünstigung von Infektionen sein.
Sjögren Syndrom
Wie bereits einleitend erwähnt, manifestiert sich das Sjögren Syndrom primär über eine dauernde Trockenheit des Mundes und der Augen.
Benannt wurde es nach dem schwedischen Augenarzt Henrik Sjögren, der diese Erkrankung im Jahre 1933 erstmals genauer im Rahmen seiner Dissertation ansprach. Nichtsdestotrotz war das vorliegende Syndrom natürlich schon vorher zumindest bekannt. Scholaren und Mediziner bezeichneten es vor der Forschung Sjögrens als „Sicca Syndrom“, wobei das lateinische Wort „sicca“ so viel wie „trocken“ bedeutet. Beide Bezeichnungen sind benutzbar, wenngleich die erstere im klinischen Alltag frequenter angewendet wird.
Des Weiteren gilt es zu erwähnen, dass das Sjögren Syndrom selten als einzelne Krankheit in Erscheinung tritt, sondern andere Krankheiten begleitet oder durch diese begünstigt und / oder ausgelöst wird. Zu diesen potentiell begünstigenden Krankheiten zählen u.a. Rheuma, Arthritis, Lupus und das Raynaud Syndrom.
Geht das vorliegende Leiden also auf eine andere Krankheit zurück, so spricht man vom sog. „sekundären Sjögren Syndrom“, taucht es jedoch alleine auf, spricht man vom „primären Sjögren Syndrom“. Diese beiden gilt es im Rahmen einer effektiven Behandlung zu unterscheiden, da sie verschiedener Ansätze bedürfen.
Was genau bei einem Sjögren Syndrom im Körper geschieht ist immer noch Gegenstand der Forschung. Nichtsdestotrotz ist man über die grundsätzlichen Prozesse informiert und deshalb auch imstande, die Krankheit anzugreifen.
Die beinhalten unter anderem entzündliche Vorgänge innerhalb der Tränen- und / oder Speicheldrüsen, die wiederum zu der typischen Symptomatik beitragen. Darüber hinaus allerdings ist es bisweilen fragwürdig, wieso es zu diesen Entzündungen kommt und wieso das Immunsystem die gerade genannten Drüsen attackiert.
Die Heilungschancen sind eher gering. Daher steht bei einer Behandlung das Lindern der Symptome im Vordergrund und nicht die vollkommene Gesundung des Patienten.
Knochenkrebs
Knochenkrebs kann sich in verschiedenen Formen manifestieren. So kann er beispielsweise malignant oder benigne sein, in anderen Worten: Gutartig oder bösartig. Zumeist ist er glücklicherweise gutartiger Natur. Etwa sieben von zehn Erkrankungen stellen sich als gutartig da. Das befördert die Chancen auf Heilung für Betroffene immens.
3D Darstellung von Knochenkrebs
Der größte Unterschied zwischen gutartigem und bösartigem Knochenkrebs ist, dass die malignante Variante desselben Metastasen streuen kann und die umgebenden Knochen und das weiche Gewebe direkt angreift. Gutartige Tumore an den Knochen jedoch tun dies nicht. Sie stellen sich in der Regel „lediglich“ als Wucherungen dar, von denen nur geringe Gefahr für Leib und Leben des Betroffenen ausgehen. Zudem sind sie oft vergleichsweise leicht zu kurieren.
Des Weiteren ist zu bemerken, dass Tumor oft nicht direkt in den Knochen entstehen, sondern sich dort mittels Streuung von Metastasen anderer krebskranker Organe bilden. Entstehen sie jedoch direkt im oder am Knochen, spricht man vom sog. „primären Knochenkrebs“.
Auch der Begriff „Knochenkrebs“ selbst ist nur als grober Überbegriff für eine große Varianz etwaiger Tumore oder Krebserkrankungen anzusehen, die die Knochen eines Menschen befallen können. Die einzelnen Unterarten dieser Krebsform werden oftmals sogar als eigenständige Erkrankungen angesehen, die sich lediglich den Wirkungsort, sprich die Knochen, teilen.
Alles in allem kann man den meisten Ausprägungen dieser Krankheit mit modernen Mitteln jedoch gut beikommen und es ist nicht mehr allzu kompliziert auch Krebs im Knocheninneren festzustellen – was ein großer Schritt nach vorne, wenn man bedenkt, dass dies vor nicht allzu langer Zeit noch faktisch unmöglich war.
Arthrose
Unter einer Arthrose versteht die Medizin ganz allgemein die Zerstörung eines Gelenkes durch Verschleiß, wodurch dem Betroffenen erhebliche Einschränkungen in der Bewegungsfreiheit und starke Schmerzen entstehen. Gelenke sind die beweglichen Verbindungselemente, die jene Knochen miteinander verbindet, die sich in verschiedene Richtungen bewegen lassen.
 Das Kniegelenk beispielsweise verbindet den Oberschenkel mit dem Unterschenkelknochen und bewirkt, dass das Bein geknickt und gestreckt werden kann. Dies ist durch den spezifischen Aufbau der Gelenke möglich: Die Enden der Gelenkknochen sind mit einer Schleimhaut überzogen, welche Flüssigkeit bildet, die eine Art Schmierstoff darstellt. Diese Schmiere verteilt sich über die angrenzende Knorpelschicht, deren Hauptaufgabe darin besteht, Reibung zwischen den Knochen zu verhindern.
Das Kniegelenk beispielsweise verbindet den Oberschenkel mit dem Unterschenkelknochen und bewirkt, dass das Bein geknickt und gestreckt werden kann. Dies ist durch den spezifischen Aufbau der Gelenke möglich: Die Enden der Gelenkknochen sind mit einer Schleimhaut überzogen, welche Flüssigkeit bildet, die eine Art Schmierstoff darstellt. Diese Schmiere verteilt sich über die angrenzende Knorpelschicht, deren Hauptaufgabe darin besteht, Reibung zwischen den Knochen zu verhindern.
Darüber hinaus bildet dieses dehnfähige Material, einen körpereigenen Stoßdämpfer. Wenn ein Mensch hart auftritt und dem Körper dadurch einen harten Stoß verpasst, werden die beiden Knorpelteile eines Gelenks zusammengedrückt, prallen aber nicht hart aufeinander, sondern geben nach. Sie verhindern folglich eine Erschütterung.
Bei normaler Bewegung, setzt dieser Schutzmechanismus nicht ein, da sich zwischen den Knorpelschichten zusätzlich die Gelenkhöhle befindet, die einen gewissen Spielraum für Druck ermöglicht. Umgeben ist das Gelenk durch die fibrösen Kapseln (Gelenkkapsel) sowie die Gelenkbänder.
Beide geben nicht nur Stabilität, sondern sorgen auch dafür, dass sich Knochen nicht in jede erdenkliche, sondern eine vorgegebene Richtung bewegen lassen. Exemplarisch sei hier das nochmals das Kniegelenk angeführt. Es lässt sich lediglich in eine Richtung abknicken. Gäbe es beim Strecken keinen Mechanismus, der das Bein in eine vorgegebene Position lenkte, wäre Gehen folglich unmöglich.
Verschleiß
Die Arthrose kann prinzipiell jeden Teil eines Gelenkes betreffen. In der Regel setzt sie jedoch an der Knorpelschicht ein. Oftmals ist hierbei nur ein sehr kleiner Abschnitt der Oberfläche betroffen. Jedoch verdichtet sich hinter der Knorpelschicht bereits der Knochen. Hierin besteht im Wesentlichen die Abgrenzung zu einem schlichten Knorpelschaden. Dieser betrifft lediglich die Knorpelschicht.
Im Spätstadium ist die Arthrose schließlich davon geprägt, dass sich die Knorpel- sowie die Schleimschicht komplett aufgelöst haben und hernach die Gelenkhöhle nicht mehr standhalten kann. Die Knochenende reiben dadurch aufeinander und verdichten sich unentwegt.
Dies führt schlussendlich zur Entstehung der sogenannten Osteophyten. Es handelt sich dabei um gezackte Knochenauswüchse, die das Gelenk insgesamt verbreitern und dadurch die Haut empfindlich dehnen. Sie äußern sich durch starke Schmerzen und sorgen darüber hinaus dafür, dass ein Gelenk nicht mehr bewegt werden kann.
Zusammengefasst bedeutet Arthrose somit, dass eine degenerative Verschleißung des Gelenks vorliegt, die atypische Ursachen hat, also nicht zwangsläufig durch ein hohes Alter herbeigeführt wurde. Sie kann vielmehr Folge einer primären Erkrankung des Skeletts, einer Fehlbildung, oder von Übergewicht und permanenter körperlicher Belastung sein. Aus diesem Grund sind nicht nur ältere, sondern auch ein hoher Prozentsatz jüngerer Menschen von dieser Gelenkerkrankung betroffen.
Osteoporose
Eine Osteoporose hat den Effekt, dass die Knochen des betroffenen Individuums schwach und somit brüchig werden – bisweilen derart brüchig, dass selbst Stürze aus geringer Höhe, eine zu herzhafte Berührung oder sogar starker Husten eine Fraktur nach sich ziehen können.
Zumeist treten diese direkt auf die Osteoporose zurückzuführenden Frakturen in der Hüfte, den Handgelenken oder der Wirbelsäule der Betroffenen auf. Insbesondere letzteres bietet neben den Unannehmlichkeiten, die durch einen Knochenbruch sowieso schon entstehen, auch noch das Risiko auf eine partielle temporäre oder dauerhafte Lähmung.

Bei den Knochen handelt es sich, anders als oftmals angenommen, um lebendes Gewebe und nicht nicht lediglich um aus Kalk und Calcium verstehende Verhärtungen. Wie alle lebenden Zellstrukturen des menschlichen Organismus auch, so erneuern sich auch Knochen in einem festgelegten Rhythmus immer wieder aufs Neue.
Diese Zellerneuerung ist bei einer Osteoporose jedoch gestört. Liegt diese Krankheit vor, geht die Abtragung der alten Zellen schneller von statten als die Entwicklung der neuen. Dies hat im Umkehrschluss zur Folge, dass die Knochen schwach und wenig belastbar sind.
Theoretisch kann prinzipiell jede Person an Osteoporose erkranken. Hierbei spielen die ethnische Herkunft und das Geschlecht nur eine untergeordnete Rolle. Nichtsdestoweniger weisen Frauen aus europäischer oder asiatischer Abstammung das tendenziell höchste Risiko auf.
Zudem gilt es zu erwähnen, dass der weitaus größte Risikofaktor das Alter des Menschen ist. Je älter der Mensch, desto höher die Chance auf Osteoporose. Darüber hinaus ist es möglich, eine Osteoporose effektiv vorzubeugen, indem man sich nicht nur gesund und ausgewogen ernährt, sondern Knochen und Muskeln auch durch gezielte Leibesübungen stärkt und ausbaut.
Einer der deutlichsten Marker für diese Erkrankung ist neben der Brüchigkeit der Knochen an sich, die man jedoch nicht sehen kann, die klar zu erkennende Fehlhaltung des betroffenen Individuums. Diese zeichnet sich insbesondere durch eine gebückte Haltung, schleichenden Gang und ggf. Verkrümmte Extremitäten aus.
Kopfschmerzen
Migräne oder chronischer Kopfschmerz
Bei der Migräne handelt es sich um ein neurologisches Leiden, das zum Teil immense Ausmaße annehmen kann. Nicht selten sind Personen, die gerade eine dahingehende Attacke erleiden, für Tage am Stück außer Stande, irgendetwas Produktives zu leisten oder sich auf sonstige Weise in den Alltag oder die Gesellschaft einzubringen.
Die im Rahmen einer Migräne entstehenden Schmerzen sind horrend und das Gewicht derselben ist für Personen, die diesem Leiden glücklicherweise entgangen sind, zumeist nicht nachzuvollziehen. Darüber hinaus stellen sich nicht selten eine allgemeine Übelkeit, Erbrechen und eine immense Empfindlichkeit gegenüber Licht und Geräuschen ein.
 Vor dem Einsetzen einer Attacke können sich warnende Signale in Form einer sogenannten „Aura“ etablieren. Diese manifestieren sich auf verschiedene Art und Weise. Unter anderem kann es zu blitzähnlichen Lichterscheinungen, partieller Blindheit oder partieller Taubheit des Gesicht oder der Extremitäten kommen.
Vor dem Einsetzen einer Attacke können sich warnende Signale in Form einer sogenannten „Aura“ etablieren. Diese manifestieren sich auf verschiedene Art und Weise. Unter anderem kann es zu blitzähnlichen Lichterscheinungen, partieller Blindheit oder partieller Taubheit des Gesicht oder der Extremitäten kommen.
Mithilfe moderner Medikamente ist es jedoch möglich, viele allzu gravierende Symptome merklich zu lindern. Bisweilen ist es sogar möglich, eine Attacke komplett a priori zu verhindern. Durch diesen Umstand gewinnen die Geschädigten viel ihrer zuvor verlorenen Lebensqualität zurück.
Darüber hinaus sollte man sich bei der Behandlung der vorliegenden Krankheit jedoch nicht ausschließlich auf die Schulmedizin verlassen. Auch Hausmittel, alternativmedizinische Methoden und dauerhafte Umstellungen der Lebensweise können dazu beitragen, dass sich die allgemeine Situation des Betroffenen erheblich verbessert.
Nichtsdestoweniger sollte man trotz der modernen medizinischen Möglichkeiten nicht aus dem Auge verlieren, dass es sich bei dem vorliegenden Leiden um eine unheilbare Erkrankung handelt. Zwar handelt es sich bei der Migräne um keine unmittelbar tödliche Krankheit, dennoch sollte man sie nicht auf die leichte Schulter nehmen.
Aufgrund der Attacken kommt es immer wieder zu Arbeitsausfällen und somit ebenso zu Verdienstausfällen. Auch das Sozialleben und das Privatleben können stark unter einer Migräne leiden. Darum ist es äußerst wichtig, sich adäquate Hilfe zu suchen.
Alternative Medizin
Alternative Behandlungsmethoden gegen Rheuma
Zu den alternativen Heilmitteln, die gegen Rheuma helfen sollen gehören unter anderem:
- Seine Limits kennen (lernen) – es ist wichtig, dass Betroffene sich damit beschäftigen, was sie können und was nicht. Wer erkrankt ist und sich dennoch konstant überfordert, der verschlimmert seine Diagnose in aller Regel nur. Darum kann es wichtig sein, sich Beratung zu suchen, was man noch tun kann und was man lieber unterlassen sollte.
- Kontrolle übernehmen – Es ist nicht gut, wenn man nach der Diagnose Rheuma in ein Loch fällt und sich nur noch selbst Leid tut. Man sollte die Kontrolle über sein leben trotzdem beibehalten oder zurückgewinnen. Sein Leben aktiv zu steuern, befreit den Kopf von Sorgen und hilft einem zumindest dabei, sich mental zu stabilisieren.
- Hilfsgruppen – Es kann sehr nützlich sein, wenn man sich mit anderen Betroffenen zusammentut oder in Verbindung setzt. Ein Austausch von Rheumatikern hilft einem nicht nur dabei, die Krankheit zu verstehen, sondern vermittelt auch wichtige Tipps und Tricks darüber, wie man trotz des vorliegenden Leidens im Alltag bestehen kann.
Etwaige alternative Behandlungen schließen unter anderem ein:
- Massagen
- Traditionelle chinesische Medizin
- Liegekuren
- Akupunktur
- Aromatherapie
- Ayurveda
- Wasserkuren
- Wassergymnastik
- Physiotherapie
- Sportgymnastik
- Ergotherapie
- Psychologische Betreuung
Rheuma Hausmittel
Hilfreiche Hausmittel gegen Rheuma
Zu den Hausmitteln, die gegen Rheuma helfen sollen gehören unter anderem:
- Regelmäßige Ertüchtigung – Hierbei ist es gleich, ob die krankheit bereits ausgebrochen ist oder nicht. Wer sich physisch fit hält, wirkt dem Rheuma effektiv und solide entgegen. Für einen geeigneten Sportplan konsultiert man am besten einen entsprechenden Fachmann.
- Kühlen oder Wärmen – Hitze und Kälte können gezielt Einsatz finden, um die durch die rheumatische Erkrankung entstehenden Schmerzen zu bekämpfen.
- Ausspannen – Personen mit Rheuma sind oftmals sehr stark geschlaucht, daher ist es wichtig, dass man sich als Betroffener hin und wieder auch mal eine Auszeit gönnt und gar nichts tut. Hierdurch haben die Gelenke und betroffenen Areale des Körpers die Möglichkeit, sich wieder etwas zu erholen. Dennoch sollte man nicht so lange unttäig sein, bis die Gelenke steif werden. Es gilt hier, ein gesundes Mittelmaß zu finden.
Heilkräuter & Heilpflanzen

Arnika
Pixabay / Hans
- Arnika
- Brennnessel
- Weihrauch
- Schafgarbe
- Rosmarin
- Apfelblüten
Sämtliche erwähnte Heilpflanzen sind entweder als Tee oder Aufguss, getrocknet oder frisch oder als Pulver bzw. in Form eines Präparates zu reichen. Besonders aber eine Salbe ist aus den diesen Kräutern und Pflanzen herzustellen bietet sich im Falle des Rheuma an. Dazu gebe man nämliche in zerlassenes Schmalz ein und lasse diese Mixtur auskühlen und sich erhärten.
Insofern man eine potentere Salbe oder Creme wünscht, ist dieser Prozess beliebig oft zu wiederholen. Darüber hinaus kann man oftmals bereits fertige Präparate bei einem Heilpraktiker oder Händler beziehen. Auch das Internet bietet so einige gute Quellen für den Bezug von Heilprodukten aus der Natur.
Es empfiehlt sich zudem, vor der Anwendung Rücksprache mit dem zuständigen Mediziner zu halten um etwaige allergische Reaktion schon im Vorfeld ausschließen zu können.
Ätherische Öle
- Cajeput
- Estragon
- Salbei
- Ysop
- Zitrone
- Zypresse
Diese ätherischen Öle sind im Falle einer Rheuma-Erkrankung entweder im Rahmen einer Aromatherapie anzuwenden oder aber äußerlich aufzutragen. Eine innerliche Anwendung ist dagegen eher nicht ratsam.
Zudem ist die Rücksprache mit einem Arzt unerlässlich, um ggf. Allergien und Unverträglichkeiten im Vorfeld zu erörtern und ausschließen zu können.
Homöopathie & Globuli

Pixabay / Jasmin777
- Causticum Hahnemanni
- Ledum
- Rhus toxicodendron
- Apis mellifica
- Bryonia
- Pulsatilla
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Schüssler-Salze
Geeignet sind die Schüssler-Salze Nr.:
- 10 Natrium Sulfuricum
- 12 Calcium Sulfuricum
- 15 Kalium jodatum
- 16 Lithium chloratum
- 17 Manganum sulfuricum
- 25. Aurum chloratum natronatum
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Diät & Ernährung
Die (Neu-)Ausbildung von rheumatischen erkrankungen hängen in vielen Fällen auch von der Ernährung ab. Im Vorfeld einer Ernährungsumstellung sollte die Art der zugrundeliegenden Erkrankung bestimmt werden, die häufig direkt Rückschlüsse auf die Ursache zulässt.
Da die Ursache häufig mit der Ernährung zusammenhängt, ist eine genaue Anpassung in Form einer Ernährungsumstellung sinnvoll. Um Rheuma zu vermeiden, ist es sehr wichtig, ausreichend Flüssigkeit zu sich zu nehmen.
Die Menge wird dabei auf 2-3 Liter Wasser oder Tee pro Tag angesetzt, bei sportlicher Betätigung oder während warmer Tage ist die Menge entsprechend anzupassen. Der Genuss von Alkohol und Kaffee sollte möglichst eingeschränkt werden.
 Im Zusammenhang mit Rheuma kommt es sonst zu einer Ansäuerung des menschlichen Gewebes. In Folge dessen können Calciumsalze gebildet werden, die bei unzureichender Flüssigkeitszufuhr in der Niere verbleiben können, wo sie leicht auskristallisieren.
Im Zusammenhang mit Rheuma kommt es sonst zu einer Ansäuerung des menschlichen Gewebes. In Folge dessen können Calciumsalze gebildet werden, die bei unzureichender Flüssigkeitszufuhr in der Niere verbleiben können, wo sie leicht auskristallisieren.
Die Aufnahme von Calcium über die Nahrung stellt normalerweise kein Problem dar. So sind Gemüse wie Brokkoli nach wie vor sinnvolle Lebensmittel auf dem Speiseplan. Der Konsum von tierischen Proteinen, insbesondere von denen aus Fleisch, sollte möglichst gering gehalten werden. So kann eine erhöhte Ausscheidung von Oxalsäure vermieden werden.
Auch Salz sollte nicht über die Maße in der Nahrung enthalten sein. Dabei ist es sehr wichtig, „verstecktes“ Salz im Alltag zu erkennen. So ist vor allem Fast-Food häufig sehr salzreich, ohne dass es besonders auffällig ist. Gleiches gilt für zahlreiche Fertigprodukte.
Der Mineralstoff Magnesium soll wiederkehrende Anfälle verhindern. Es ist also sinnvoll, Obst und Gemüse mit hohem Magnesiumgehalt häufig in den Speiseplan zu integrieren. Personen, die zu Rheuma neigen, sollten selten oxalsäurereiche Lebensmittel zu sich nehmen. Dazu zählen neben Rhabarber beispielsweise Spinat, Mangold und Kakao. Insbesondere die zeitgleiche Calciumaufnahme, zum Beispiel aus Milch, sollte dringend vermieden werden.
Stoffwechselstörung
Ernährung mit Stoffwechselstörung
Bei einigen Patienten entwickelt sich das rheumatische Leiden in Folge einer Stoffwechselerkrankung, die zu einer Veränderung der Stoffwechselendprodukte führen. In diesem Fall kann es sinnvoll sein, einen angepassten Ernährungsplan mit einem Spezialisten zu entwickeln, da bei diesen Erkrankungen viele Ausnahmen zu beachten sind.
Bedenkenlos konsumieren kann man:
- Obst und Gemüse (insofern keine Allergien vorliegen)
- Meeresfrüchte
- Milchprodukte (jedoch auf den Fettgehalt achten)
- Hülsenfrüchte
- Klares Wasser und Kräutertee (Limonaden usw. sind zu vermeiden)
- Vollkornprodukte
Bei folgenden Lebensmitteln, sollte man eher aufpassen:
- Rotes Fleisch
- Tabakwaren
- Raffinierter Zucker
- Stark fetthaltige Speisen
- Fertiggerichte
- Alkoholika
- Weißes Mehl
- Fast Food
Man sollte außerdem stets im Hinterkopfe behalten, dass Übergewicht eine immense Belastung für die Organe darstellt. Dabei spielt es keine Rolle, ob sie durch Krankheiten belastet sind oder nicht. Darum ist es wichtig darauf zu achten, stets ein angemessenes Gewicht zu halten, um seine Organe keinen überflüssigen Strapazen auszusetzen.
Wer sich zudem an eine solche Ernährung hält, kann nicht nur sein Immunsystem dadurch stärken, sondern wirkt auch noch prophylaktisch auf eine ganze Reihe potentieller Krankheiten ein, die aufgrund der gesunden Ernährung erst gar nicht ausbrechen.
Ein Diätologe oder ein Ernährungswissenschaftler können einem zusätzlich dabei helfen, einen perfekten und individuell maßgeschneiderten Ernährungsplan für einen zu erstellen. Es lohnt sich daher immer, einen solchen zu konsultieren, wenn man dauerhaft etwas an seiner Ernährung verändern will.
FAQ – Fragen & Antworten
Hier finden Sie Antworten auf häufig gestellte Fragen zu Rheuma.
Ist Rheuma aufzuhalten?
Man kann Rheuma zwar verlangsamen, aber ganz aufhalten kann man es nicht. Dennoch ist es dank der modernen Schulmedizin heutzutage wesentlich einfacher möglich, trotz einer rheumatischen Erkrankung ein halbwegs sorgenfreies und unbeschwertes Leben zu führen. Zumindest bis zu einem gewissen Punkt.
Ist Rheuma erblich?
Die Wissenschaft streitet bei diesem Punkt noch. Es gibt allerdings einige Hinweise darauf, dass Rheuma durchaus erblich sein könnte. Vorallem familiäre Häufungen deuten daraufhin. Dennoch steht die genaue Lösung dieses Rätsels noch in den Sternen und es bedarf zur Beantwortung der Frage weiterer Forschungen und Bemühungen seitens der Wissenschaft.
Braucht man bei schwerem Rheumatismus dauerhafte Pflege?
Ja, definitiv. Personen, die besonders stark betroffen sind, können nur noch sehr wenig alleine machen und brauchen Hilfe bei nahezu allen Aktivitäten des täglichen Lebens. Das beginnt beim Zähneputzen am morgen und endet beim Umziehen am Abend. Man sollte daher den nötigen Aufwand einer Pflege nicht unterschätzen. besonders angehörigen ist darum zu raten sich darüber schlau zu machen, ob dem betroffenen ggf. ein Pflegesatz zusteht.