Auf einen Blick
Inhaltsverzeichnis
Bezeichnung: Antiphospholipid-Antikörper, Lupus Antikoagulationstestreihe (LA), Kardiolipin-Antikörper
Ähnliche Tests: aPTT, Lupusantikoagulanz, Cardiolipin-Antikörper

Lupus erythematodes (Schmetterlingsflechte) ist eine Autoimmunerkrankung
Warum wird auf Antiphospholipid-Antikörper untersucht?
Mit den Tests werden Einflüsse auf die Blutgerinnung, die über Phospholipide vermittelt werden, untersucht.
Bei welchen Erkrankungen sollten die Antiphospholipid-Antikörper untersucht werden?
→ Bei Thromboseneigung
→ Zur Untersuchung wiederholter Fehlgeburten
→ Bei verlängerter aPTT (aktivierte Thromboplastinzeit)
→ Bei Autoimmunerkrankungen wie dem Lupus erythomatodes, die häufig mit einem Antiphospholipid-Antikörper-Syndrom einhergehen
Aus welchem Probenmaterial wird die Untersuchung auf Antiphospholipid-Antikörper durchgeführt?
Aus einer Blutprobe aus einer Armvene.
Table of Contents
Das Probenmaterial
Was wird untersucht?
Bei Verdacht auf ein Antiphospholipidsyndrom wird oft in einem funktionellen Test die Blutgerinnung untersucht. Diese Untersuchung wird als Untersuchung auf Lupusantikoagulanz bezeichnet. In einem separaten Ansatz wird auf das Vorliegen von Antiphospholipid-Antikörpern (Cardiolipin Antikörper) untersucht.
Diese spezifischen Autoantikörper festgestellt werden- also Proteine (Eiweiß), die der Körper als Autoimmunantwort auf Phospholipide bildet. Phospholipide kommen in Zellmembranen und in den Blutplättchen vor und sind normaler Bestandteil des Körpers.
Sie sind Lipidmoleküle, die eine entscheidende Rolle in der Blutgerinnung spielen. Erhöhte Konzentrationen von Antiphospholipid-Antikörpern bedeuten ein erhöhtes Risiko für den Betroffenen, wiederholte Blutgerinnsel (Thromben) in Arterien und Venen zu erleiden, die zu z.B. Schlaganfällen und Herzinfarkten oder eine Lungenembolie führen können.
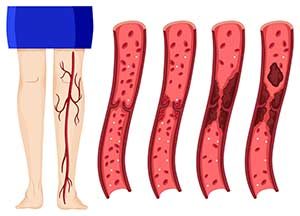
Darstellung einer Thrombose
Antiphospholipid-Antikörper werden auch mit einer Thrombozytopenie (verringerter Plättchenzahl) und im Rahmen einer Schwangerschaft mit dem Risiko wiederholter Fehlgeburten (besonders im 2. und 3. Trimester), vorzeitigen Wehen und Präeklampsie in Verbindung gebracht.
Bei Autoimmunstörungen, wie dem Systemischen Lupus erythematodes (SLE), werden regelmäßig ein oder mehrere Antiphospholipid-Antikörper gefunden. Sie treten unter Umständen auch bei hiv, einigen Arten des Krebses, zeitweilig bei Infektionen und Medikamenteneinnahme (wie Phenothiaziden und Procainamid) und auch bei älteren Patienten auf.
Das Antiphospholipid-Antikörper-Syndrom (APS), auch Hughes-Syndrom genannt, geht mit einem Symptomkomplex bestehend aus Bildung von Thromben, Fehlgeburten, Thrombozytopenie und der Anwesenheit von einem oder mehreren Antiphospholipid-Antikörpern einher. Ein APS kann primär (mit keiner zugrunde liegenden Erkrankung) oder sekundär (tritt im Rahmen einer diagnostizierten Autoimmunstörung auf) entstehen.
Die häufigsten Antiphospholipid-Antikörper sind die Kardiolipin-Antikörper (sogenannte Antikardiolipin-Antikörper) und die Anti-beta2-Glykoprotein I-Antikörper und die Lupus Antikoagulanzien. Andere Antikörper, die seltener untersucht werden, sind gegen Antiphosphatidylserin gerichtet.
Untersuchungen
Während das Lupuskoagulanz nicht direkt untersucht werden kann, können mehrere Klassen (in der Regel IgG und IgM, seltener auch IgA) der anderen Antikörper gemessen werden. Jede dieser Untersuchungen trägt weitere Informationen bei, die zur Bestätigung der Anwesenheit von klinisch relevanten Antiphospholipid-Antikörpern führen oder nicht.
Das Lupus-Antikoagulanz kann durch ein Untersuchungsablauf festgestellt werden, der mit einer Untersuchung auf eine verlängerten aPTT beginnt, gefolgt von einer Mischungsuntersuchung, bei der das Plasma des Patienten mit normalem Plasma vermischt wird.
Hierbei wird auf eine Verlängerung der PTT aufgrund eines Hemmstoffes untersucht und dabei gleichzeitig die Anwesenheit eines Gerinnungsfaktormangels ausgeschlossen. Bestätigende Untersuchungen folgen darauf, meist ist dies die RVTT (Russel Viper Venom Time) oder die KCT (Kaolin Clotting Time) und der Nachweis der Phospholipidabhängigkeit.
Wie wird das Probenmaterial für die Untersuchung gewonnen?
Aus einer Blutprobe aus einer Armvene.
Der Test
Wie wird der Test eingesetzt?
Eine Untersuchung auf das Antiphospholipidsyndrom wird bei unerklärten thrombotischen Episoden, wiederholten Fehlgeburten, Thrombozytopenie und/oder einer verlängerten aPTT eingesetzt.
Pixabay / Antonio_Corigliano
Abhängig von den klinischen Ergebnissen des Patienten kann der behandelnde Arzt einen oder mehrere Typen und Klassen dieser Untersuchungen anfordern, um bei der Feststellung von Antiphospholipid-Antikörpern und der Diagnose des APS zu helfen. Cardiolipin-Antikörper und beta2-Glykoprotein I Antikörper (IgG, IgM) werden als häufigste Antiphospholipid-Antikörper regelmäßig angefordert.
Wird ein Verdacht auf ein Antiphospholipid-Antikörper festgestellt, sollte derselbe Test 12 Wochen später wiederholt werden, um zu beurteilen, ob es sich nur um eine zeitweilige oder aber eine permanente Anwesenheit handelt.
Die Diagnose eines Antiphospholipidsyndroms darf erst gestellt werden, wenn auch die Testwiederholung nach 12 Wochen ein positives Ergebnis erbracht hat.
Wann könnte der Test sinnvoll sein?
Fällt der Test bei einem Patienten mit einer Autoimmunerkrankung negativ aus, sollten im weiteren Verlauf der Test in größeren Abständen wiederholt werden, um eine Bildung von Antiphospholipid-Antikörpern bzw. Lupusantikoagulanzien zu entdecken.
Das Testergebnis
Was bedeutet das Testergebnis?
Bei der Interpretation der Antiphospholipid-Antikörper-Tests sollte man Vorsicht walten lassen. Ein negatives Ergebnis bedeutet, dass zum Zeitpunkt der Probenentnahme keine spezifischen Antikörper vorhanden waren. Niedrige bis mittelhohe Werte bei einem oder mehreren Antikörpern können zeitweilig aufgrund einer Infektion, Medikamenteneinnahme oder bei betagteren Patienten vorhanden sein.
Die Konzentrationen werden meist nicht als aussagekräftig genug angesehen, daher müssen sie in Zusammenhang mit den Symptomen des Patienten und dem klinischen Erscheinungsbild interpretiert werden. Isolierte Antikörper der Klasse IgA gelten in mitteleuropäischen Patienten in der Regel als irrelevant. Mittlere bis hohe Werte von einem oder mehreren Antiphospholipid-Antikörpern, die auch 12 Wochen später noch nachweisbar sind, machen eine dauerhafte Anwesenheit dieser spezifischen Antikörper wahrscheinlich.
Zeigt die Untersuchung die Anwesenheit von Lupus-Antikoagulanz an und diese bestätigt sich beim Wiederholungstest, hat der Patient wahrscheinlich Lupus-Antikoagulanz. Patienten mit einem oder mehreren Antiphospholipid-Antikörpern und solche mit der Diagnose Antiphospholipid-Antikörper-Syndrom, haben ein erhöhtes Risiko für wiederholte Thrombosen, wiederholte Fehlgeburten und Thrombozytopenie.
Wissenswertes
Gibt es weiteres, das ich wissen sollte?
Gelegentlich können die Antiphospholipid-Antikörper angefordert werden, um die Ursache eines positiven Tests auf VDRL bei Syphilis zu ergründen. Die Reagenzien (chemische Substanzen), die für den Syphilis-Test verwendet werden, enthalten Phospholipide und können dadurch zu falsch positiven Ergebnissen bei Patienten mit Antiphospholipid-Antikörpern führen.
Hinweise & Störungen
Stabilität und Probentransport
Für die Untersuchung auf Cardiolipin AK und ß2Glykoprotein I-Ak wird Serum benötigt. Eine Lagerung im Kühlschrank ist möglich.
Für die Untersuchung auf Lupusantikoagulantien muss absolut Thrombozytenfreies-Citratplasma verwendet werden. Hierfür muss das Citratblut zweimal zentrifugiert werden oder das üblicherweise für Gerinnungsuntersuchungen verwendete Plasma gefiltert werden. Eine Lagerung und ein Probentransport des Plasmas hat gefroren (möglichst bei –80°C) zu erfolgen.
Referenzbereich
Sowohl für die Antikörpertests wie auch für die Lupusantikoagulantienuntersuchung sind die Referenzbereiche sehr stark reagenz- und methodenabhängig.
Störfaktoren und Hinweise auf Besonderheiten
Die Diagnose eines Phospholipidsyndroms darf erst nach einer Bestätigung des Testes nach 12 Wochen gestellt. Für die Untersuchung auf Lupusantikoagulanz ist eine adäquate Präanalytik Voraussetzung für interpretierbare Ergebnisse. Im Einzelfall kann es daher notwendig sein, die Blutabnahme im Gerinnungspeziallabor durchführen zu lassen.
Richtlinien zur Qualitätskontrolle
Beide Parameter unterliegen nicht der RiliBAeK. Ein Ringversuch auf europäischer Basis wird angeboten.
Bildung verhindern?
Kann man die Bildung von Antiphospholipid-Antikörper verhindern oder wieder verlieren?
Nein. Der Vorgang bei dem sie entstehen ist noch nicht ganz aufgeklärt. Es gibt aber einige kontrollierbare Risikofaktoren, wie Rauchen und Übergewicht, die das Entstehungsrisiko von Blutgerinnseln erhöhen. Durch die Beseitigung dieser Faktoren kann das Gesamtrisiko, eine Thrombose zu erleiden, gesenkt werden.