
Blutgerinnsel (Thrombose)
Thrombophilie – Wenn jemand zu Thrombosen (Blutgerinnseln) neigt
Eine Thrombophilie, auch Thromboseneigung, bezeichnet die erworbene oder genetisch bedingte Neigung zur Bildung von Blutgerinnseln.
Zu den angeborenen Ursachen zählt beispielsweise eine Anormalität der Blutgefäßwände, während die erworbene Form unter anderem durch eine Artherosklerose entstehen kann. Die Behandlung zielt darauf ab, die Neigung zur Blutgerinnung zu minimierenund die Risikofaktoren zu eliminieren.
Steckbrief: Thromboseneigung
Inhaltsverzeichnis
- Name(n): Thromboseneigung; Thrombophilie
- Art der Krankheit: Koagulopathie (Gerinnungsstörung)
- Verbreitung: Weltweit
- Erste Erwähnung der Krankheit: 1965 (Antithrombin III); Faktor-V-Leiden in den 1990ern
- Behandelbar: Ja
- Art des Auslösers: Diverse (genetisch oder erworben)
- Wie viele Erkrankte: Etwa 50 % der Personen, die n einer Thrombose leiden
- Welchen Facharzt sollte man aufsuchen: Hausarzt; Kardiologen; Kardiochirurgen; Gefäßchirurgen; Angiologen, Facharzt für Gefäßmedizin;
- ICD-10 Code(s): d68.5 Primäre Thrombophilie; d68.6 Sonstige Thrombophilien
Table of Contents
Was ist eine Thrombophilie?
Eine Thromboseneigung (Hyperkoagulationsstörung, Thrombophile Diathese) umschreibt einen erworbenen oder ererbten Zustand, der das Risiko einer unangemessenen oder übermäßigen Thrombenbildung (Blutgerinnselbildung) erhöht. Die Gerinnung ist eine normale Antwort auf eine Gefäß- oder Gewebsverletzung. Werden Venen oder Arterien verletzt, sickert Blut aus ihnen nach außen oder in das Gewebe.
Der Körper versucht den Blutverlust über einen komplexen Gerinnungsprozeß, der als Hämostase bezeichnet wird, zu verhindern. Während der Hämostase zieht sich das verletzte Gefäß zusammen, um den Blutfluß durch dieses Gefäß zu verringern. Plättchen lagern sich an die verletzte Stelle an, verklumpen, formen einen losen Plättchenverband und initiieren einen Gerinnungsprozeß, der auch als Gerinnungskaskade bezeichnet wird. Dieses Blutgerinnsel verbleibt an der verletzten Stelle bis zu deren Abheilung und verhindert einen weiteren Blutverlust.
Blutgerinnsel & Thromben
Normalerweise aktiviert der Körper den Gerinnungsprozeß und reguliert seine Geschwindigkeit und sein Ausmaß mittels einer Rückkopplungsschleife, er baut die Blutverklumpung nach Abheilung der verletzten Stelle wieder ab und entfernt sie.
Störungen mit einer vermehrten Gerinnungsaktivität treten auf, wenn innerhalb dieses Gerinnungsprozesse etwas schief läuft.
Wird der Prozeß nicht angemessen gestartet, nicht richtig reguliert oder lassen sich die laufend entstehenden Mini-Gerinnsel nicht reguliert abbauen, kann es zu unangemessener und/oder überschießender Blutgerinnselbildung kommen.
Thromben bilden sich meist in den tiefen Venen der Unterschenkel (tiefe Venenthrombose oder DVT = deep vein thrombosis), wo sie Schmerzen und Schwellungen verursachen. Sie können aber auch in Arterien auftreten, wo sie zu Insulten (Schlaganfällen) oder Myokardinfarkten (Herzinfarkten) führen. Embolien betreffen am häufigsten die Lungen (pulmonale Embolie), wo sie Brustschmerzen und Kurzatmigkeit verursachen.
Genetisch oder erworben
Ererbte Hyperkoagulationsstörungen/ Thromboseneigungen sind meist auf genetische Mutation zurückzuführen, die einen Mangel oder eine Fehlfunktion des Gerinnungsproteins, für das dieses Gen kodiert, zur Folge haben. Sie können in einer heterozygoten (eine veränderte Genkopie) oder einer homozygoten (zwei veränderte Genkopien) Form auftreten.
Trägt jemand zwei veränderte Genkopien in sich, tritt in der Regel eine schwerere je nach betroffenem Gerinnungsfaktor auch eine nicht mit dem Leben vereinbare Form der Gerinnungsstörung auf. Ist der Betroffene hingegen heterozygot für mehrere Krankheitsbilder, so addiert sich häufig das Thromboserisiko (manchmal wird es auch multipliziert).
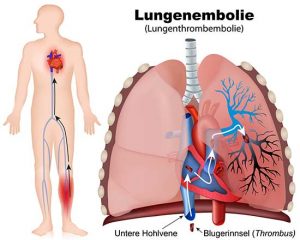
Darstellung einer Lungenembolie
Bei ererbten Gerinnungsstörungen tritt das erste thrombotische Ereignis oft bereits in relativ jungen Jahren (vor dem 40. Lebensjahr) auf. Der Patient weist oft wiederholte Thrombosen, eine familiäre Vorgeschichte von Thrombosen sowie Thrombosen an ungewöhnlichen Lokalisationen (wie den Hirnvenen, Lebervenen und Nierenvenen) auf.
Die häufigste angeborene Gerinnungsstörung mit vermehrter Thromboseneigung ist der Faktor V Leiden Defekt. In der europäischen Bevölkerung läßt sich die Genmutation bei etwa 6-10% der Personen nachweisen. Sie stellt damit eine der häufigsten Erberkrankungen dar.
Erworbene Störungen kommen wesentlich häufiger vor als ererbte. Die häufigste Ursache einer erworbenen Thromboseneigung liegt in Operationen und Bettlägerigkeit.
Thrombosen treten bei etwa 20 bis 30% aller aIlgemeinchirurgischen Patienten und insbesondere bei mehr als 50% der Patienten nach orthopädisch/ unfallchirurgischen Eingriffen. Diese Patienten leiden insbesondere an tiefe Beinvenenthrombosen, wobei bei ca. 1% dieser Patienten eine Lungenembolie mit klinischer Symptomatik auftritt.
Neben den operativenund mit Immobilität verbundenen Ursachen können erworbene Thrombose auch verbunden mit Antiphospholipid-Antikörpern, Lebererkrankungen oder einigen Krebsarten auftreten. Die DIC (disseminierte intravaskuläre Koagulopathie) ist ein lebensbedrohlicher erworbener Zustand, bei dem winzige Blutgerinnsel im gesamten Körper auftreten.
Bei diesem Krankheitsbild werden die Gerinnungsfaktoren rascher als normal aufgebraucht und die Folge davon sind Blutgerinnsel und zugleich Blutungen. Auf den nächsten Seiten werden verschiedene Hyperkoagulationsstörungen beschrieben.
Ursachen & Auslöser
Störungen der Aktivierung – Was sind die Ursachen einer Thromboseneigung?
Alle Unterbrechungen und Veränderungen der glatten Blutgefäßwand, die für einen konstanten Blutfluß notwendig ist, können das Risiko einer Aktivierung der Gerinnungskaskade erhöhen. Diese Form wird nicht als wirkliche „Hyperkoagulabilitätsstörungen“ gesehen, kann aber bestehende verschlimmern.
Ererbte Störungen:
- Anormalitäten der Blutgefäßwände (gewöhnlich kombiniert mit einer Gerinnungsstörung)
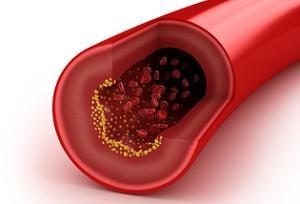
3D Darstellung einer Arteriosklerose (Atherosklerose)
Erworbene Störungen:
- Atherosklerose
- Vaskulitis
- Venöse Stase
Andere Faktoren, die mit einem erhöhten Risiko von Hyperkoagulabilität in Verbindung gebracht werden, sind:
- Atriale Fibrillation (Vorhofflimmern)
- Herzversagen (das zu Stase führt)
- Übergewicht
- Orale Kontrazeption
- Schwangerschaft
- Operationen (bietet dem Blut u.a. eine Kontaktfläche zum Tissuefaktor)
- Immobilisation, Bettlägerigkeit
- Tumorerkrankungen
Erworbene Thrombophilie
Mögliche Ursachen einer erworbenen Thrombophilie sind:
Atherosklerose
Die Atherosklerose (auch Arteriosklerose) bezeichnet den Aufbau einer Cholesterin-Fett-Kalzium-Ablagerung in der Wand der Arterien. Sie lassen die Wände an Glätte verlieren, schwächen sie und bilden schließlich Plaques/ Ablagerungen, die aufbrechen und zu veränderter Gerinnung, zu Insulten (Schlaganfällen) und Myokardinfarkten (Herzanfällen) führen können sowie die Ablagerung von Thromben begünstigen.
Die Vaskulitis bezeichnet eine Entzündung der Gefäßwände und kann das Risiko einer Thromboyzten (Blutplättchen)-anlagerung und einer Aktivierung der Gerinnungsfaktoren erhöhen. Eine verheilte Vaskulitis kann innerhalb des Gefäßes Ansatzstellen für eine beschleunigte Atherosklerose bieten. Die Vaskulitis kann im Rahmen von Autoimmunprozessen sowie bei Entzündungen oder bakteriellen Infektionen(Sepsis) auftreten.
Venöse Stase
Die Venen transportieren das Blut mit Hilfe einer sogenannten Muskelpumpe (der Bewegung der Skelettmuskeln) zurück zum Herzen. Dabei wird die Rückpumpfunktion durch die Venenklappen unterstützt, die normalerweise einen Rückfluß des Blutes entsprechend der Schwerkraft nach unten verhindern.
Alles, was einen Patienten für längere Zeit immobilisiert, wie die Erholung von chirurgischen Eingriffen oder eine lange Bettruhe bei einer Erkrankung, oder Lähmungen können zu einer venösen Stase und damit zu einem erhöhten Risiko von venösen Thrombembolien führen.
Ein klassisches Beispiel hierfür ist die Entwicklung einer tiefen Venenthrombose (eines Verschlusses der tiefen Venen, besonders in den Beinen, durch ein Blutgerinnsel) nach langem Sitzen während einer Reise.
Gerinnungsstörung
Störungen in der Regulation der Gerinnungskaskade:
Ererbte Störungen:
- Aktiviertes Protein C-Resistenz (Faktor V Leiden Mutation) – eine Mutation in dem Gen, das für das Faktor V-Protein kodiert. Der Faktor V wird normal aktiviert, allerdings wird durch die Mutation die Bildung des Komplexes mit dem aktivierten Protein C gestört, so daß die normale Gerinnungsregulation unterbrochen wird und eine Throkmboseneigung entsteht.
- Hyperhomozysteinämie – erhöhte Spiegel erhöhen das Risiko für Myokardinfarkte
- Antithrombin (III)-Mangel oder –Fehlfunktion – Dieser Faktor hilft bei der Regulierung des Gerinnungsprozesses, der Mangel führt zur vermehrten nicht mehr regulierten Thrombinwirkung und kann die Bildung von Blutgerinnseln begünstigen. Diese Störung kann ererbt oder erworben sein.
- Protein C-Mangel oder –Fehlfunktion – Protein C hilft durch den Abbau des aktivier-ten Faktor V und VIII bei der Regulation der Geschwindigkeit des Gerinnungsprozesses. Bei fehlendem oder vermindertem Abbau entsteht ebenfalls eine Thrombophilie.
- Protein S-Mangel oder –Fehlfunktion– Protein S ist ein Ko-Faktor des Protein C.
- Prothrombin 20210-Mutation – eine Mutation, die die Produktion des Thrombins beeinflußt
Erworbene Störungen
- Antiphospholipid-Syndrom (Lupus Antikoagulanz und Antikardiolipin-Antikörper)
- Maligne Tumoren, bestimmte Krebsarten
- Disseminierte intravaskuläre Coagulation (DIC)
- Leberfunktionstörungen oder –Erkrankungen
- Vitamin K-Mangel
- Leukämie
- Knochenmarkstörungen
- Myeloproliferative Störungen
- Antikörper gegen Gerinnungsfaktoren
- Systemischer Lupus erythematodes
- Chronisch entzündliche Erkrankungen mit chronisch erhöhtem Faktor VIII und Fibrinogen.
Störungen des Abbaus
Ererbte Störungen
- Kongenitale Plasminogendefizienz – ein seltener Faktormangel; Plasminogen wird aktiviert, um Plasmin zu bilden. Plasmin unterstützt den Abbau des im Blutgerinnsel vernetzten Fibrins. Bei Störung der Funbktion oder Mangel werden spontan entste-hende Blutgerinnsel nicht mehr korrekt aufgelöst.
- Dysfibrinogenämie – verändertes Fibrinogen; dadurch entsteht Fibrin, das nicht normal abgebaut werden kann, so daß ebenfalls eine Thromboseneigung entsteht.
Erworbene Störungen
- Plasminogenmangel
- Verringerter Plasminogenaktivaktor
Diagnose & Erkennung
Wie wird eine Thrombophilie (Thromboseneigung) diagnostiziert?
Obwohl es relativ einfach sein kann, bei einem Patienten ein Blutgerinnsel zu erkennen, nimmt die Abklärung der Ursache häufig mehr Zeit und Anstrengung in Anspruch.
Einer der Gründe hierfür liegt darin, dass viele Untersuchungen nicht durchgeführt werden können, wenn die Gerinnung durch eine kürzlich oder gegenwärtig abgelaufene Thrombusbildung aktiviert ist oder der Patient unter einer antikoagulatorischen Therapie (gerinnungshemmenden Therapie) steht.
Daneben stören auch Entzündungen die Gerinnungsuntersuchung, da viele Gerinnungsfaktoren als Akute-Phase-Proteine im Rahmen von Entzündungen in der Konzentration steigen.
Daher werden häufig zunächst Globaltests veranlaßt während zunächst die bestehende Thrombose des Patienten behandelt wird, bevor weitere Untersuchungen durchgeführt werden. Mehrere Wochen oder Monate später, wenn die antikoagulatorische Therapie des Patienten abgesetzt wurde, können weitere Untersuchungen durchgeführet werden, um die Abklärung der Blutgerinnselbildung abzuschließen.
Tests & Untersuchung
Tests zu Beginn der Untersuchungsreihe können folgende beinhalten: aPT, aPTT, Blutbild, Resistenz gegen aktivertes Protein C (APCR), Faktor V Leiden Mutationsanalysen, Homozystein, Antikardiolipin-Antikörper und Untersuchungen auf eine Prothrombin 20210-Mutation.
Ist die aPTT verlängert, kann später eine Untersuchung auf Lupus Antikoagulanz zusammen mit Protein C und S und Antithrombin (III) durchgeführt werden.
Allgemein können zur Abklärung folgende Untersuchten (in alphabetischer Reihenfolge) herangezogen werden:
A – D
Test: Antikardiolipin- Antikörper
- Messung:
Nachweis des Antikörpers - Anforderung:
Beurteilung wiederholter Thrombosen - Bedeutung:
Anitphospholipid-Syndrom
Test: Antithrombin (III) Aktivität
- Messung:
Funktion des Antithrombinfaktors - Anforderung:
Beurteilung wiederholter Thrombosen - Bedeutung:
Eine niedrige Aktivität kann das Thromboserisiko erhöhen
Test: Antithrombin (III) Antigen
- Messung:
Menge von ATIII - Anforderung:
Bei konstant niedriger Aktivität - Bedeutung:
Verminderte Produktion oder vermehrter Verbrauch des Faktors kann das Thromboserisiko erhöhen
Test: APCR (Resis-tenz gegen das aktivierte Protein C)
- Messung:
Resistenz gegen den Abbau des aktivierten Faktor V durch APC (funktioneller Test) - Anforderung:
Abklärung wiederholter Thrombosen - Bedeutung:
Faktor V -Leiden-Mutation; muss durch die Suche nach der Mutation bestätigt werden
Test: aPTT (aktivierte partielle Thromboplastin Time) Messung:
- Messung der Gerinnungszeit.
- Beurteilung des intrinsischen und gemeinsamen Pfades der Gerinnungskas-kade
Anforderung:
- Abklärung von Blutungen
- Abschätzung des Blutungsrisikos vor Operationen
- Überwachung der gerinnungshemmenden Therapie mit Heparin
Bedeutung:
Eine verlängerte aPTT weist auf die Notwendigkeit weiterer Tests hin. Sie kann bedeuten:
- Gerinnungsfaktormangel
- spezielle Inhibitoren (wie der Faktor VIII-Antikörper)
- unspezifische Inhibitoren (wie das Lupus Antikoagulanz)
- Patienten unter Heparintherapie oder eine Verunreinigung der Probe mit Heparin
Test: D-Dimer
- Messung:
Misst eine bestimmte Art der Abbauprodukte des quervernetzten Fibrins - Anforderung:
Beurteilung der Blutgerinnselbildung während Blutungen oder Gerinnungsvorgängen - Bedeutung:
Ist dieser Wert erhöht, weist er auf eine frische Gerinnungsaktivität hin. Auch akute oder chronische Zustände, wie DIC oder Thrombembolien können den Wert erhöhen.
Test: Dilute Russell Viper Venom Test (dRVVT)
- Messung:
Messung der Gerinnungszeit - Anforderung:
Abklärung wiederholter Blutgerinnsel bei verlängerter aPTT - Bedeutung:
Eine Verlängerung weißt auf die Anwesenheit des Lupus Antikoagulanz hin, das mit einem erhöhten Risiko einer Thrombose einhergeht.
F – M
Test: Faktor V Leiden- Mutation
- Messung:
Genmutation, die in der Bildung eines aktivierten Faktor V resultiert, der dem Abbau durch APC widersteht - Anforderung:
Wiederholte Thrombosen und Thrombembolien - Bedeutung:
Erhöhtes Thromboserisiko
Test: FDP (Fibrin De-gradation Products)
- Messung:
Spiegelt die Gerinnungsaktivität wieder - Anforderung:
Beurteilung von Blutungen und Gerinnung - Bedeutung:
Ein positives Ergebnis weist auf eine frische Gerinnselbildung und nachfolgenden Abbau hin
Test: Fibrinogen
- Messung:
Spiegelt die Gerinnungsfähigkeit und –aktivität wieder - Anforderung:
Abklärung von Blutungen und Störungen der Gerinnung - Bedeutung:
Bei niedrigen Werten: Hinweis auf eine verringerte Produktion oder vermehrten Verbrauch. Bei Entzündungen können erhöhte Werte auftreten. Es zählt zu den Akute-Phase-Proteinen
Test: Homozystein
- Messung:
Blutspiegel - Anforderung:
Wiederholte Thrombosen - Bedeutung:
Bei Erhöhungen gestiegenes Risiko für Herzerkrankungen und Thrombosen
Test: Lupus Antikoagulanz (LA)
- Messung:
Testreihe, die zur Suche nach Lupus-Antikörpern eingesetzt wird - Anforderung:
Wiederholte Thrombosen und/oder Fehlgeburten; verlängerte aPTT - Bedeutung:
Sind aPTT oder die LA sensitive PTT und die dRVVT verlängert, deutet das auf LA hin; eine Bestätigung erfolgt mit zusätzlichen Testverfahren; bei Vorliegen von Antikörpern besteht ein erhöhtes Thromboserisiko
Test: LA-sensitive aPTT (PTT-LA)
- Messung:
Gerinnungszeit - Anforderung:
Bei Verdacht auf Lupus Antikoagulanz (LA) - Bedeutung:
Liegt eine Verlängerung vor, die sich durch die Zugabe von Phospholipiden auf normale Werte „korrigiert“, können LA ein möglicher Grund sein
Test: Methylenetetrahydrofolat-Reduktase (MTHFR)
- Messung:
Genmutation - Anforderung:
Wiederholte Thrombosen - Bedeutung:
Erhöhtes Thromboserisiko
P – Z
Test: Plättchenneutralisationsprozedur (PNP)
- Messung:
Zeitmessung, bei der Plättchen als Phospholipidquelle eingesetzt werden - Anforderung:
Abklärung von verlängerten aPTT und wiederholten Blutgerinnseln - Bedeutung:
Korrigieren sich die Testwerte unter Zugabe von Plättchen auf normale Werte, kann das auf die Anwesenheit von Antiphospholipid-Antikörpern (Lupus Antikoagulanz oder Antikardiolipin-Antikörper) hinweisen
Test: Protein C-Aktivität
- Messung:
Messung der Funktion des Protein C - Anforderung:
Wiederholte Blutgerinnsel - Bedeutung:
Protein C hilft die Gerinnungskaskade durch die Degradation der Faktoren V und VIII abzubremsen. Ist die Aktivität erniedrigt liegt ein erhöhtes Thromboserisiko vor.
Test: Protein C-Antigen
- Messung:
Messung der Menge an Protein C - Anforderung:
Bei niedriger Protein C-Aktivität - Bedeutung:
Bei erniedrigten Werten kann ein erworbener oder ein ererbter Zustand zugrunde liegen: Es besteht ein erhöhtes Thromboserisiko.
Test: Protein S-Aktivität
- Messung:
Messung der Funktion des Protein S - Anforderung:
Wiederholte Thrombosen - Bedeutung:
Das Protein S ist ein Ko-Faktor, es unterstützt das Protein C
Test: Protein S-Antigen (freies und gesamt)
- Messung:
Messung der Menge an Protein S - Anforderung:
Bei niedriger Protein S-Aktivität - Bedeutung:
Nur freies Protein S kann mit dem Protein C zusammenwirken
Test: Prothrombin 20210-Mutation
- Messung:
Genmutation - Anforderung:
Wiederholte Blutgerinnsel - Bedeutung:
Erhöhtes Thromboserisiko
Behandlung & Therapie
Wie erfolgt die Behandlung einer Thromboseneigung bzw. Thrombophilie?
Die Behandlung der Patienten mit Thromboseneigung umfaßt spezifische Maßnahmen, die eine Normalisierung der Gerinnungsneigung anstreben sowie allgemeine Maßnahmen, die zusätzliche Risikofaktoren vermeiden.
Diese allgemeinen Maßnahmen können eine Senkung des erhöhten Homozysteinspiegels mit Vitamin B12 und Folat, die Vermeidung einer oralen Kontrazeption bei Vorliegen von anderen ererbten oder erworbenen Risikofaktoren und die Vermeidung von Situationen, die eine Immobilisierung mit sich bringen, umfassen.

Betroffene müssen Giftstoffe vermeiden
Ferner sind eine Normalisierung des Gewichts, regelmäßige körperliche Aktivität, Reduzierung von Alkohol, Verzicht auf Nikotin zu berücksichtigen.
Ungeachtet der Ursache wird bei akuten Thrombosen meist eine Standardtherapie eingesetzt. Diese besteht aus einer kurzzeitigen gerinnungshemmenden Therapie mit Heparin, gefolgt von einer Überlappung von Heparin- und Markumar- (Kumarin) Therapie, mit einer sich anschließenden Markumartherapie über mehrere Wochen oder Monate oder sogar lebenslang.
Während dieses Behandlungsplanes wird das Heparin mit Hilfe eines aPTT-Tests oder eines spezifischen Heparin-Assays, und Markumar mittels des inr überwacht.
Nach einigen Wochen oder Monaten Marku-martherapie erfolgt eine erneute Beurteilung des Thromboserisikos durch den behandelnden Arzt/ Ärztin. Das Risiko einer erneuten Blutgerinnselbildung muß hierbei gegen das Risiko von Blutungen bei einer Weiterführung der gerinnungshemmenden Therapie abgewogen werden.
Was beachten?
Was sollte man bei der Behandlung eienr Thromboseneigung beachten? Risiken bei der Thombophilie Therapie
Besteht bei dem Betroffenen ein hohes Risiko einer wiederholten Thrombose, kann die gerinnungshemmende Therapie auf unbestimmte Zeit fortgesetzt werden. Besteht nur ein geringes Risiko, wird die gerinnungshemmende Therapie wahrscheinlich abgesetzt. Weiterhin ist aber eine erhöhte Aufmerksamkeit und ein rasches Handeln bei einem Wiederauftreten der Symptome gefragt.
 Betroffene, die unter einer fortgesetzten antikoagulativen Therapie stehen, müssen bei erforderlichen Zahnbehandlungen oder operativen Eingriffen mit Hilfe ihres Arztes vorausplanen. Dazu ist es normalerweise notwenig, die Gerinnungshemmer vor der Operation für eine kurze Zeit auszusetzen.
Betroffene, die unter einer fortgesetzten antikoagulativen Therapie stehen, müssen bei erforderlichen Zahnbehandlungen oder operativen Eingriffen mit Hilfe ihres Arztes vorausplanen. Dazu ist es normalerweise notwenig, die Gerinnungshemmer vor der Operation für eine kurze Zeit auszusetzen.
Nach der Operation ist es bei vielen Patienten nicht ungewöhnlich- einschließlich derer, die an einer bis dahin unerkannten Hyperkoagulation leiden- eine präventive Antikoagulation durchzuführen.
Dies trifft besonders auf orthopädische und Knochenchirurgische Eingriffe wie z.B. Kniegelenksersatz-Operationen zu, die das Risiko des Patienten, eine Thrombose zu entwickeln, besonders erhöhen. Dies kann entweder Folge des Charakters der Operation selbst oder der Immoblisisation und verlängerter Erholungsphase nach dem Eingriff sein.
Schwangere Patientinnen bei denen Thrombosen auftreten, erhalten immer nur sub-kutane (unter die Haut) Heparin-Injektionen.
Patienten mit einem Antithrombin-Mangel können von einer Antithrombin-Faktor-Ersatztherapie profitieren. Protein C-Konzentrate können zum kurzzeitigen Ausgleich von einem Mangel an Protein C eingesetzt werden und auch eine Aspirin-Therapie (die die Plättchenfunktion beeinträchtigt) kann in einigen Fällen durchaus hilfreich sein.
Auf dieser Seite
- Tests: aPTT, Quick, pt, inr, Blutbild, Gerinnungsfaktoren, D-Dimere, Fibrinogen, Homozystein, Lupus Antikoagulanz, Protein C und S, pt 20210 und Faktor V Leiden
- Erkrankungen und Syndrome: Blutungsstörungen, Lebererkrankungen, Lupus erythematodes
Weiterführende Informationen zum Thema Thromboseneigung:
- Gesellschaft für Thrombose und Hämostaseforschung (https://www.gth-online.org/)
- Deutsche Gesellschaft für Transfusionsmedizin und Immunhämatologie (https://www.dgti.de/)
- „Leitlinien Thrombose“ Deutsche Gesellschaft für Hämatologie Onkologie, AWMF (https://www.uni-duesseldorf.de/www/awmf/)
