Bezeichnung: funktionelles Antithrombin III, Antithrombin, Aktivität und Antigen
Ähnliche Tests: aPTT, Gerinnungsfaktoren, D-Dimer, Fibrinogen,Homocystein, Lupusantikoagulanz, Protein-S, Protein-C, pt, pt 20210,Factor V Leiden
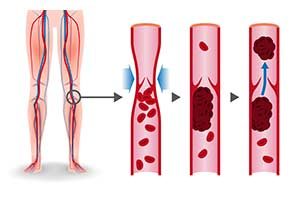
Darstellung einer Thrombose
AT III – Auf einen Blick
Inhaltsverzeichnis
Warum wird Antithrombin III untersucht?→
Zur Diagnostizierung eines erworbenen Antithrombin-Mangels;
→ Als Therapiekontrolle einer ATIII-Ersatztherapie;
→ zur Differentialdiagnose einer erhöhten Thromboseneigung (Thrombophiliescreening);
→ Als Diagnoseverfahren einer Verbrauchskoagulopathie (DIC);
→ zur Abschätzung eines Rezidivrisikos bei Patienten mit Thrombose.
Bei welchen Erkrankungen sollte Antithrombin III untersucht werden?
Für den Therapie-Erfolg mit nicht fraktioniertem Heparin ist eine ausreichende Konzentration von Antithrombin notwendig. Bei Personen mit einem Antithrombinmangel tritt häufig eine Thrombose ohne äußeren Auslöser auf.
Mit welchem Probenmaterial wird Antithrombin III durchgeführt?
Mit Blut aus einer Armvene.
Table of Contents
Das Probenmaterial
Was wird untersucht?
Der Antithrombin-III-Test mißt Funktion und Menge an Antithrombin, einem Protein (Eiweiß), das bei der Blutgerinnungskontrolle hilft. Wird ein Blutgefäß verletzt, aktiviert der Körper Gerinnungsfaktoren in einem Prozeß, der als Gerinnungskaskade bezeichnet wird.
Dabei wird ein Blutgerinnsel gebildet und ein weiterer Blutverlust verhindert. AT hilft bei der Regulation dieses Prozesses, indem es die Aktivierung einiger Gerinnungsfaktoren (Thrombin und Faktor X, IX, XI, XII) hemmt, damit den Gerinnungsprozess verlangsamt und eine überschießende Blutgerinnung verhindert.
Liegt ein ererbter oder erworbener Antithrombinmangel vor, besteht ein erhöhtes Thromboserisiko, d. h. die Gefahr, daß unangemessene Blutgerinnsel vor allem in den Venen gebildet werden.
Beide Typen können im Labor mit zwei verschiedenen Untersuchungen unterschieden werden:
- Test auf Antithrombin-Aktivität, der die Funktion des ATs bewertet.
- Test auf Antithrombin-Antigen, der die Menge des vorhandenen Antithrombins misst.
Wie wird das Probenmaterial gewonnen?
Durch Zitrat ungerinnbar gemachtes Blut wird zentrifugiert; die Messung wird aus dem Zitratplasma durchgeführt.
Der Test
Wie wird der Test eingesetzt und wann wird er angefordert?
Der Antithrombin-Test wird in der Regel zusammen mit anderen Tests auf Hyperkoagulabilitätsstörungen (Störungen mit übermäßiger Gerinnung des Blutes) angefordert, um die Ursachen von wiederholten thrombotischen Zuständen (unangemessene Gerinnung in Arterien oder Venen) zu finden. Diese Testung wird auch als Thrombophilie–Diagnostik bezeichnet.
Pixabay / whitesession
Zunächst erfolgt eine Bestimmung der Antithrombinaktivität, um festzustellen, ob das AT normal funktioniert. Die Aktivität wird bei beiden Typen (also Typ 1 und 2 des Antithrombinmangels) vermindert sein, so dass dieser Test als anfänglicher Suchtest für beide Arten eingesetzt werden kann.
Erst bei einer reduzierten Antithrombinaktivität wird ein Antithrombin-Antigen-Test veranlasst, um die Menge des vorhandenen ATs zu messen. Gelegentlich werden die Antithrombinbestimmungen zu einem späteren Zeitpunkt wiederholt, um die Testergebnisse zu bestätigen.
Bei der Untersuchung muss beachtet werden, dass eine gerinnungshemmende Therapie mit oralen Antikoagulantien den Antithrombin-Wert etwas erhöht. Der Test sollte daher möglichst vor Beginn der oralen Antikoagulation durchgeführt werden.
Routinemässig wird die Untersuchung durchgeführt bei Patienten im Krankenhaus, die mit unfraktioniertem Heparin therapiert werden. Man kann auf diese Weise festzustellen, ob ein Patient nicht auf eine Heparintherapie anspricht („Heparinresistenz“).
Das Testergebnis
Was bedeutet das Testergebnis?
Eine verringerte Antithrombinaktivität und verminderte Mengen an Antithrombin-Antigen lassen einen Typ-1-Antithrombin-Mangel vermuten. Bei einem Typ-1-Mangel ist die Aktivität aufgrund des in geringerem Maße verfügbaren ATs, das an der Gerinnungsregulation teilhaben kann, eingeschränkt.
Reduzierte Antithrombinaktivität und normale Mengen an Antithrombin-Antigen deuten auf einen Typ-2-AT-Mangel hin; dies bedeutet, es liegt ausreichend, aber funktionsuntüchtiges Antithrombin vor.
Liegt die Antithrombinaktivität im Normbereich, wird der AT-Antigen-Test in der Regel nicht durchgeführt. In diesem Fall funktioniert das Antithrombin normal und die wiederholten Thrombosen sind wahrscheinlich auf eine andere Ursache zurückzuführen.
Wissenswertes
Was sollte man außerdem wissen?
Liegen bei einem Patienten mit Antithrombin-Mangel weitere Gerinnungsrisiken vor (z. B. Protein-C- oder S-Mangel, eine Faktor–V-Leiden-Mutation oder Einnahme oraler Kontrazeptiva), kann auf ein erhöhtes Thromboserisiko geschlossen werden.

Auch beim Vitamin-K-Mangel kommen erhöhte Mengen vor
Erhöhte Mengen an Antithrombin gelten normalerweise nicht als Problem; sie können in folgenden Fällen festgestellt werden:
Zeitweiser oder chronischer Abfall des AT-Spiegels tritt bei folgenden Krankheitsbildern auf, die den Verbrauch oder die Produktion von Antithrombin beeinflussen:
- DIC (disseminierte intravaskuläre Coagulation): Akutes Krankheitsbild, das durch einen raschen Verbrauch der Gerinnungsfaktoren charakterisiert ist. Der betroffene Patient blutet und bildet zugleich zahlreiche kleine Gerinnsel aus.
- Tiefe Venenthrombose, gewöhnlich in den Beinen oder bei einer Lungenembolie.
- Lebererkrankungen.
- Nephrotisches Syndrom und andere Zustände mit Proteinverlust.
- Ein Rückgang des Antithrombinspiegels wird auch bei Neugeborenen in den ersten Lebenstagen beobachtet.
- Östrogentherapie.
Patienten mit Typ-1-oder Typ-2-Antihtrombin-Mangel müssen unter Umständen vor Eingriffen vorbeugend Gerinnungshemmer einnehmen.
Antithrombin-Konzentrate, die aus menschlichem Plasma gewonnen werden, können zum kurzzeitigen Ausgleich eines akuten oder chronischen Antithrombinmangels eingesetzt werden.
Hinweise & Störungen
- Stabilität und Probentransport
Bei sofortiger Zentrifugation beträgt die Stabilität bei Raumtemperatur acht Stunden, bei längerer Lagerzeit und Transport müssen die Proben tiefgefroren werden (-18 bis -70° C). - Referenzbereich
Beim Erwachsenen kann als Anhalt ein Wert von 80 – 130% bzw. 0,74 – 1,28 iU/ml bzw. 220 – 350 mg /l dienen. - Störfaktoren und Hinweise auf Besonderheiten
Bei der Blutgerinnung wird Antithrombin teilweise verbraucht; Serum ist daher als Probenmaterial nicht geeignet. - Richtlinien zur Qualitätskontrolle
Die Bestimmung ist nicht RiliBaeK-pflichtig. Die interne und externe Qualitätskontrolle wird durchgeführt.
Thromboserisiko?
Wie kann man das Thromboserisiko bestimmen?
Liegen bei einem Patienten wiederholt Gerinnsel in seiner eigenen Vorgeschichte oder in seiner Familie vor, kann der behandelnde Arzt eine Reihe von Laboruntersuchungen anfordern, um das Risiko für künftige Thrombosen zu bewerten. Je mehr ererbte oder erworbene Risikofaktoren (z. B. Faktor-V-Leiden, pt-20210-Mutation oder Protein-C- und S-Mangel) vorhanden sind, desto höher ist das jeweilige individuelle Risiko. Diese Gefahr kann sich durch Übergewicht, Inaktivität (während langer Flugreisen, Bettlägerigkeit), Bluthochdruck, Rauchen und/oder orale Kontrazeptiva verstärken.