Table of Contents
Am häufigsten werden Fertigspritzen verwendet, die gewichtsadaptiert eine bestimmte Menge des Präparats enthalten, welches dann unter die Haut appliziert wird.
Nach einmaliger Gabe hält die Wirkung etwa einen Tag lang an. Es gibt jedoch unterschiedliche Heparine, die sich in ihrer Wirkweise und ihren Indikationen unterscheiden. Im Folgenden soll ein Überblick gegeben werden.
 Was ist Heparin?
Was ist Heparin?
Inhaltsverzeichnis
Als Heparine werden verschiedene Wirkstoffe bezeichnet, die die körpereigene Gerinnung hemmen und damit die Bildung von Blutgerinnseln im Gefäßsystem verhindern sollen.
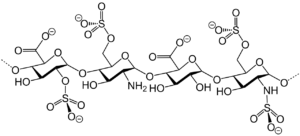
Chemisch gesehen handelt es sich bei Heparinen um natürlich vorkommende oder synthetisch hergestellte Glykosaminoglykane.
Ihr Grundgerüst besteht aus einer Zuckerkette, die unterschiedlich lang ist und verschiedene Eigenschaften besitzt. Heparine werden in drei große Gruppen eingeteilt.
Es gibt die unfraktionierten Heparine, welche aus sehr langen Zuckerketten bestehen sowie die fraktionierten Heparine, deren Ketten kürzer sind und die deshalb auch niedermolekulare Heparine genannt werden. Diese beiden Arten der Heparine kommen in der Natur vor und werden meist aus Schweinedarm gewonnen.
Daneben gibt es außerdem das Fondaparinux, welches synthetisch hergestellt wird und ein vergleichsweise kleines Molekül ist.
Da die Zuckermoleküle durch den Magen–Darm-Trakt verdaut werden würden, müssen Heparine immer gespritzt werden. Dies kann unter die Haut (subkutan) oder in eine Vene (intravenös) erfolgen.
Neben dieser Haupttherapieform gibt es auch Heparin-Salben. Diese werden bei Schwellungen oder Blutergüssen angewendet.
Patienten berichten über eine kühlende Wirkung. Symptomatisch hat die Salbe allerdings keine Auswirkungen, da Heparin die mechanische Hautbarriere nicht durchbrechen kann und so in Salbenform wirkungslos ist.
Welchen Zwecken dient dieser Wirkstoff?
- Zur Prophylaxe von Thrombosebildung nach großen Operationen oder bei Immobilisation
- Als Therapie zur Blutverdünnung nach dem Einsatz einer künstlichen Herzklappe
- Zur Blutverdünnung bei akuten Notfällen, die zu schnellen Bildung von Blutgerinnseln führen können, wie beispielsweise ein Herzinfarkt
- Therapie der tiefen Beinvenenthrombose
- Behandlung von arteriellen Embolien
- Therapie einer Lungenembolie
- Therapie einer disseminierten intravasalen Koagulation
Allgemeines
| Allgemeines | |
|---|---|
| Name | Heparin |
| Andere Namen | Glucuronsäure-O-sulfatmucopolysaccharid |
| Kurzbeschreibung | weißes bis graues, amorphes und hygroskopisches Pulver (Heparin-Natrium) |
| Wirkstoffklasse | Antikoagulanzien |
Wirkungsweise
So wirkt Heparin
Das unter die Haut oder in die Vene gespritzte Heparin entfaltet in der Blutbahn schnell seine Wirkung und bindet an verschiedene Gerinnungsfaktoren, die von der Leber hergestellt werden und als Proteine im Blut flottieren.
Um den Wirkmechanismus zu verstehen, lohnt sich ein Blick auf die gesunde – also physiologische – Gerinnungskaskade. Im Blut befinden sich viele verschiedene Zellen, darunter auch die Blutplättchen, die sogenannten Thrombozyten.
Sie sind für die zelluläre Gerinnung zuständig und werden durch Plasmaproteine unterstützt. Kommt es zu einer Verletzung der Haut oder auch der Gefäßhaut, kommt das Blut beispielsweise mit Kollagen in Berührung, welches dann frei liegt.
Durch diesen Kontakt wird die Gerinnungskaskade ausgelöst und die verschiedenen Gerinnungsfaktoren werden aktiv. Sie aktivieren sich gegenseitig, bis irgendwann der Faktor X, welcher auch Thrombokinase genannt wird, das Thrombin aktiviert.
Das aktivierte Thrombin wiederum spaltet Fibrinogen in Fibrin. Das Fibrin lagert sich zwischen den – mittlerweile ebenfalls aktivierten – Blutplättchen an und verstärkt die Bindung des Blutgerinnsels.
Im Blut befinden sich jedoch auch Gerinnungsfaktoren, welche die Gerinnung hemmen, um ein Gleichgewicht herzustellen. Ein wichtiger Faktor ist hier das Antithrombin.
Das Antithrombin bindet an Faktor X und Thrombin, sodass diese bereits gebunden sind und bei einer Thrombenbildung nicht mehr aktiviert werden können. So endet die Gerinnungskaskade an dieser Stelle.
Wird nun Heparin gegeben, verstärkt Heparin die körpereigene Funktion des Antithrombins. Dieses kann dann wiederum mehr Faktor X und Thrombin binden, welche dann nicht für die Thrombosebildung zur Verfügung stehen. Ein kompliziertes, aber höchst effektives System.
Aufnahme, Abbau und Ausscheidung von Heparin
Natürlich vorkommende Heparine werden aus Schweinedarm gewonnen, während Fondaparinux synthetisch hergestellt wird. Durch ihre chemische Struktur können Heparine die Hautschichten nicht durchdringen und sind deshalb als Salben unwirksam.
Werden sie subkutan, also direkt unter die Haut, oder intravenös direkt ins Blut gegeben, so werden zunächst etwa 40% der Substanzen durch Bindung an Bluteiweiße oder körpereigene Zellen eliminiert. Der Rest entfaltet im Blut seine Wirkung.
Unfraktioniertes Heparin wird von der Leber abgebaut, während niedermolekulares Heparin über die Nieren ausgeschieden wird. Auf diesen Unterschied ist bei einer Leber- oder Nierenfunktionsstörung zu achten.
Anwendungsgebiete
Wann wird Heparin eingesetzt?
Heparin sollte in akuten Notfällen, wie einem Herzinfarkt, bereits präklinisch – beispielsweise im Rettungswagen – gegeben werden. Blutgerinnsel können sich im Falle einer veränderten Blutgeschwindigkeit sehr schnell bilden und dann zu lebensbedrohlichen Komplikationen wie einer Lungenembolie oder einem Schlaganfall führen.
Bei einer Immobilisation kann Heparin als meist einmal täglich verabreichte Spritze zur Prophylaxe gegeben werden. Die Behandlung beginnt meist am Operationstag selbst und wird so lange fortgeführt, bis der Patient sich wieder normal bewegen kann.
Bei einer Gipsanlage nach einem Beinbruch beispielsweise muss die Therapie so lange fortgeführt werden, bis auch das bewegungseingeschränkte Bein wieder normal belastet werden kann.
Bei einigen angeborenen Gerinnungsstörungen kann es notwendig sein, Heparin als Einmalspritze auch bei längeren Reisen zu verabreichen, beispielsweise bei einem Langstreckenflug. Dies trifft zum Beispiel bei der sogenannten Faktor-V-Leiden-Mutation zu, welche etwa 5% aller Deutschen in ihrem Erbgut tragen.
Richtige Anwendung
So wird Heparin angewendet
Heparin muss immer parenteral, also unter Umgehung der Magen–Darm-Passage, gegeben werden. Da es sich bei Heparinen um Zuckerketten handelt, würde der Wirkstoff durch die Verdauung einfach inaktiviert werden.
Die Verabreichung erfolgt daher bei fast allen Indikationen subkutan, also direkt unter die Haut, mit einer Spritze oder aber intravenös. Es wird immer gewichtsadaptiert und damit auf den individuellen Patienten abgestimmt, meist zweimal am Tag, gespritzt.
Medikamente
Welche Medikamente beinhalten den Wirkstoff Heparin?
- Certoparin
- Dalteparin
- Enoxaparin
- Nadroparin
- Reviparin
- Tinzaparin
Handelsnamen
Monopräperate
- Fragmin
- Clexane
- Fraxiparine
- Calciparine
- Liequemin
- Sportino
- Thrombareduct
- Thrombareduct
- Fraxiforte
- Heparin Sodium
- Monoembolex
- Cilvarin
- Innohep
Indikationen
Bei den Indikationen für eine Therapie mit Heparin werden die sogenannten „Low-Dose“-Indikationen zur Prophylaxe von Blutgerinnugnsereignissen von den „High-Dose“-Indikationen unterschieden.
Bei Letzterem handelt es sich um eine Vollheparinisierung des Blutes bei hohem Risiko einer Blutgerinnung. Sie wird außerdem in den ersten Tagen einer Marcumar-Behandlung durchgeführt, um den verspätet einsetzenden Effekt von Marcumar zu überbrücken. Dies wird als „Bridging“ bezeichnet.
Die Indikation für eine prophylaktische Gabe von Heparin in geringer Dosierung stellt ausnahmslos eine Thromboseprophylaxe dar. Diese sollte dann erfolgen, wenn sich der Patient nur eingeschränkt bewegen kann und der Blutfluss dadurch beeinflusst wird.
Dies ist bei Bettlägerigkeit der Fall, aber auch vor- oder nach einer größeren Operation oder bei anderen Formen der Immobilisation, zum Beispiel auch durch eine Schwangerschaft.
Eine therapeutische Vollheparinisierung in höherer Dosierung muss erfolgen, wenn durch einen Eingriff die Gefahr einer Thrombosebildung erhöht wurde. Dies ist zum Beispiel bei einem mechanischen Klappenersatz am Herzen der Fall.
Hier können die Blutplättchen an dem eingebrachten Fremdmaterial hängen bleiben und ein Gerinnsel bilden. Selbiges gilt bei einer Hämodialyse, in der das Blut über eine externe Maschine gefiltert wird oder bei großen Herz-Kreislaufoperationen unter Einsatz einer Herz–Lungen-Maschine.
Auch bei einem diskontinuierlichen Blutfluss durch Rhythmusstörungen des Herzens, wie das häufig vorkommende Vorhofflimmern, muss eine Vollheparinisierung erfolgen. Auch in Notfallsituationen, beispielsweise bei einer akuten Beinvenenthrombose oder einer akuten Lungenembolie, wird das Blut des Patienten vollheparinisiert.
Gegenanzeigen
Wann darf Heparin nicht verwendet werden?
Bei Patienten mit einer Nierenfunktionsstörung darf kein niedermolekulares Heparin und kein Fondaparinux gegeben werden.
Aufgrund der unzureichenden Funktion der Niere kann der Wirkstoff nicht abgebaut werden und würde sich im Körper anhäufen. Hier muss auf unfraktioniertes Heparin über die Vene umgestellt werden.
Außerdem darf Heparin nicht verwendet werden bei Patienten mit einer aktiven Blutung, schweren Gerinnungsstörungen, Blutungen des Magen-Darmtraktes und bei einer heparininduzierten Thrombozytopenie in der Anamnese.
Weitere Kontraindikationen sind
- hypertensive Schädigung des Augenhintergrunds
- Leber- und Nierenerkrankungen, akute Bauchspeicheldrüsenentzündung
- fortgeschrittene Krebserkrankungen
- Mitralklappenfehler mit Vorhofflimmern
- bakterielle Entzündung der Herzklappen
Was müssen Sie bei Schwangerschaft und Stillzeit beachten?
Niedermolekulares sowie unfraktioniertes Heparin sind nicht plazentagängig. Sie können also nicht aus dem mütterlichen Blut über den Mutterkuchen in das Blut des Kindes gelangen. Deshalb sind sie für das Ungeborene ungefährlich und ein Einsatz in der Schwangerschaft zur Thromboseprophylaxe kann mit Heparinen durchgeführt werden.
Heparine werden außerdem ebenfalls nicht in die Muttermilch transportiert. Auch eine Anwendung in der Stillzeit ist deshalb unbedenklich. Hier liegt ein großer Vorteil in den Heparinen gegenüber der Vitamin-K-Antagonisten wie Marcumar.
Bei Schwangeren sollte allerdings eine regelmäßige Laborkontrolle unter Heparintherapie stattfinden, um Blutungsereignisse zu vermeiden.
So kann bei der Gabe von unfraktioniertem Heparin die Prothrombinzeit (PTT) bestimmt werden, bei der Gabe von niedermolekularem Heparin sollte eine Kontrolle der Faktor-Xa-Aktivität kontrolliert werden. Fondaparinux ist bei Schwangeren und Stillenden nicht zugelassen.
Was ist bei Kindern zu berücksichtigen?
Auch bei Kindern kann es notwendig sein, eine Thrombose-Prophylaxe durchzuführen. Dies kommt vor allem bei angeborenen Erkrankungen vor, oder aber, wenn Kinder nach einer Operation für eine längere Zeit liegen müssen oder teilweise immobilisiert sind.
Die Durchführung sollte in enger Absprache mit einem spezialisierten Kinderarzt erfolgen.
Normalerweise wird in der Kinderheilkunde Heparin nur ab einem Alter von 15 Jahren beziehungsweise einem Gewicht von über 50 Kilogramm, sowie bei Mädchen erst ab der ersten Monatsblutung empfohlen. Auch hier erfolgt die Gabe dann körpergewichtsadaptiert.
Risiken & Nebenwirkungen
Welche Nebenwirkungen hat Heparin?
Heparin wird von den meisten Patienten gut vertragen. Da es bei den allermeisten Patienten unter die Haut gespritzt wird, kann es lokal zu Reizungen und Rötungen kommen.
Bei wiederholter Gabe sollte die Lokalisation gewechselt werden. Mögliche Applikationsorte sind vor allem die Haut am Unterbauch, sowie die Oberschenkel.
Da Heparin als Blutverdünner eingesetzt wird, kann es als Nebenwirkung auch einer erhöhten Blutungsneigung kommen. Diese können harmlos sein, beispielsweise als Zahnfleischblutungen, allerdings auch lebensbedrohlich werden.
Bei einer Überdosierung des unfraktionierten Heparins können so gefährliche innere Blutungen entstehen, die zu einem Kreislaufschock führen können.
Ein erhöhtes Risiko entsteht dann, wenn gleichzeitig ein anderes blutverdünnendes Medikament wie Marcumar oder ein direktes orales Antikoagulanz, kurz DOAK, eingenommen wird.
Die gefährlichste und unter Medizinern gefürchtetste Nebenwirkung ist die sehr selten auftretende heparininduzierte Thrombozytopenie vom Typ II (HIT Typ II). Sie tritt frühstens fünf Tage nach Start der Behandlung auf und macht sich durch einen massiven Abfall der Blutplättchen bemerkbar.
Durch eine missverständliche Kommunikation des eigenen Immunsystems richten sich körpereigene Antikörper gegen die Thrombozyten und zerstören diese. Die Antikörper zirkulieren dabei im Blut des Patienten, sodass in keinem Fall Thrombozytenkonzentrate verabreicht werden dürfen.
Hier würden die gegebenen Blutplättchen direkt wieder zerstört werden. Es muss umgehend auf andere blutverdünnende Medikamente umgestellt werden und der Patient sollte, wenn erforderlich, intensivmedizinisch überwacht werden.
Häufige Nebenwirkungen
- Blutungen, vor allem bei unfraktioniertem Heparin
- Heparininduzierte Thrombozytopenie
- Osteoporose
- Verminderung der Thrombozytenzahl
Gelegentliche Nebenwirkungen
Wechselwirkungen
Welche Wechselwirkungen zeigt Heparin?
Heparine hemmen die Blutgerinnung und können mit allen anderen Medikamenten, die in diesen Prozess eingreifen, interagieren.
Wechselwirkungen sind möglich mit ASS, Schmerzmitteln und anderen Antikoagulanzien. Durch die Gabe von H1-Antihistaminika oder hohe Dosen an Vitamin C kann die Wirkung von Heparin abgeschwächt werden.
Generell können auch Wechselwirkungen auftreten, die bisher noch nicht beschrieben oder gemeldet wurden. Diese sollten unbedingt ärztlich berichtet werden und vom behandelnden Arzt angezeigt werden, um die Wechselwirkung in die Medikamenteninformation aufzunehmen.
Je mehr Präparate gleichzeitig eingenommen werden, desto höher ist die Wahrscheinlichkeit für eine Wechselwirkung. Auch die Ernährung kann prinzipiell die Wirkung der Medikamente beeinflussen.
Bei der Gabe von Heparin sollte darauf geachtet werden, dass genügend Natrium aufgenommen wird. Dies passiert vor allem über salzhaltige Speisen. Auch sollte möglichst nicht zu viel Kalium zugeführt werden.
Kaliumhaltige Lebensmittel sind vor allem Bananen, sowie grünen Gemüsesorten. Eine Ernährungsumstellung sollte, vor allem bei der Einnahme mehrerer Medikamente mit eventuell unterschiedlichen Anforderungen, mit dem Hausarzt besprochen werden.
Wichtige Hinweise
Was ist bei der Einnahme von Heparin zu beachten?
Wird unfraktioniertes Heparin direkt über die Vene infundiert, so muss die Wirkung täglich durch eine Blutabnahme kontrolliert werden, um die Dosis anpassen zu können und unerwünschte Wirkungen zu vermeiden.
Im Labor wird die partielle Thromboplastinzeit, kurz PTT, kontrolliert. Diese sollte unter der Therapie etwa doppelt so hoch sein, wie normalerweise. Bei den subkutan applizierten niedermolekularen Heparinen und Fondaparinux ist zwar keine Therapiekontrolle notwendig, aber möglich.
Bei Schwangeren, Patienten mit einer Nierenfunktionsstörung und bei Kindern kann und sollte die Anti-Faktor-Xa-Aktivität in regelmäßigen Abständen überprüft werden.
Abgabevorschriften
So erhalten Sie Medikamente mit Heparin
Heparin kann über die Vene nur während einer stationären Behandlung gegeben werden. Für die Behandlung im ambulanten Bereich steht die Applikation über Einmalspritzen im Vordergrund.
Dazu stellt ein approbierter Arzt ein Rezept mit der genauen Dosierung, dem Wirkstoff und der Applikationsform und -dauer aus. Die Spritzen werden nach Vorlage des Rezepts dann von der Apotheke ausgehändigt.
Spätestens hier sollte eine kurze Anleitung gegeben werden, wie die Spritzen zu verabreichen sind und auf welche Hygienemaßnahmen die Patienten achten sollten.
Geschichte
Seit wann ist Heparin bekannt?
Heparin wurde im Jahr 1916 von dem amerikanischen Mediziner Jay McLean entdeckt. Letztendlich entschlüsselt wurde der Wirkstoff im Jahr 1935.
Nur zwei Jahre später erfolge zum ersten Mal die Anwendung mit aus Rinderlunge und Schweindarm gewonnenen Heparinen zur Behandlung einer tiefen Beinvenenthrombose, kurz TVT.
Seit 1940 ist Heparin offiziell zugelassen und wird noch heute als Standardmedikament eingesetzt.
Warnhinweise
Warnhinweise und Vorsichtsmaßnahmen
Bei der Therapie mit unfraktioniertem Heparin sollte wöchentlich die partielle Thromboplastinzeit bestimmt werden. Hier wird Blut abgenommen und ein synthetischer Stoff hinzugefügt, der die Gerinnungskaskade startet. Dann wird die Zeit gestoppt, bis das Blut gerinnt.
Unter Heparintherapie kann die partielle Thromboplastinzeit etwa doppelt so lang sein, wie bei Gesunden. Steigt sie jedoch zu weit an, kann es zu inneren Blutungen kommen.
Das unfraktionierte Heparin ist die einzige Form des Heparins, welche vollständig antagonisiert werden kann. Durch Gabe des Protamins, welches aus Fischsperma gewonnen wird und intravenös gegeben wird, wird die Wirkung des Heparins innerhalb von wenigen Sekunden aufgehoben.
Auch sollten die Thrombozyten bestimmt werden, um die lebensgefährliche Komplikation der HIT II rechtzeitig zu erkennen.
Bei manchen diagnostischen Eingriffen muss Heparin vorher für einige Zeit pausiert werden. Soll eine Spinal- oder Periduralanästhesie durchgeführt werden, sollte die letzte Heparininjektion mindestens vier bis sechs Stunden her sein.
Quellen
- Albert Gossauer: Struktur und Reaktivität der Biomoleküle. Verlag Helvetica Chimica Acta, Zürich 2006, ISBN 3-906390-29-2, S. 345.
- Römpp Online. Georg Thieme Verlag, abgerufen am 7. Juli 2014.
- Datenblatt Heparin sodium salt, Thermo Scientific bei AlfaAesar, abgerufen am 18. Juni 2019 (PDF).
- ChemIDplus-Datenbank der United States National Library of Medicine (NLM)
- ChemIDplus-Datenbank der United States National Library of Medicine (NLM)
- AOK.de: Therapien: Heparinisierung (Memento vom 23. Juli 2012 im Webarchiv archive.today).
- Aktories, Förstermann, Hofmann, Starke: Allgemeine und spezielle Pharmakologie und Toxikologie. 9. Auflage. Urban & Fischer, S. 531.