Bacillus Calmette-Guérin wird als Impfung gegen die Lungentuberkulose eingesetzt
Das Bacillus Calmette-Guérin, abgekürzt auch BCG, spielt heute noch eine zentrale Rolle als Lebendimpfstoff. Eingesetzt wird dieses Bakterium als Schutzimpfung gegen die Tuberkulose. Mit der Tuberkulose ist allerdings nicht die weithin geläufige Lungentuberkulose gemeint.
Erfahren Sie hier, was das Bacillus Calmette-Guérin genau ist, welche Krankheiten und Beschwerden es auslösen kann und wie es in seiner abgeschwächten Form gegen die Lungentuberkulose helfen kann. Ferner finden Sie nachfolgend Informationen zu den Eigenschaften und dem Vorkommen des Bakteriums sowie zur Diagnose und Behandlung bei der Infektion mit Mycobacterium bovi und Mycobakterium tuberkulosis.
Table of Contents
Bacillus Calmette-Guérin
Inhaltsverzeichnis
Was ist das Bacillus Calmette-Guérin (BCG) ?
Bacillus Calmette-Guérin ist ein sogenannter attenuierter Stamm des ursprünglichen Tuberkelbakteriums. Diese löst beim Menschen die Tuberkulose aus.
Beim Bacillus Calmette-Guérin handelt es sich um eine abgeschwächte Form des tbc-Erregers Mycobacterium bovis.
Grundsätzlich ist der Bacillus Calmette-Guérin weltweit zu finden. In vielen Ländern ist Bacillus Calmette-Guérin stark verbreitet, in einigen Regionen weniger intensiv.
Vorkommen
Durch das Vorkommen des Bacillus Calmette-Guérin besteht ein besonderes Risiko, sich mit diesem krankheitsauslösenden Keim durch Tröpfcheninfektion über die Luft anzustecken. Der Erreger überlebt außerdem in der unbehandelten Rohmilch der Kuh.
Eigenschaften
Der Bacillus Calmette-Guérin ähnelt dem Mycobacterium bovis und dem Mycobacterium tuberulosis. Es wird der Gattung der Mykobacterien zugeordnet, die keine Sporen bilden können. Darüber hinaus lebt Bacillus Calmette-Guérin unbedingt aerob, was bedeutet, dass Sauerstoff zum Überleben notwendig ist.
Ohne Sauerstoff kann sich der Bacillus Calmette-Guérin nicht vermehren. In Bezug auf die Gramfärbung reagiert das Bacillus Calmette-Guérin nur gering. Die Ursache liegt darin, dass das Bakterium reich an Lipiden ist. Diese absorbierenden Farbstoff nur schlecht.
Krankheiten & Beschwerden
Bacillus Calmette-Guérin wird als Lebendimpfstoff verwendet
Der Bacillus Calmette-Guérin selbst löst keine Beschwerden aus, die so typisch wie die normale Tuberkuloseinfektion sind. Lediglich nach einer überstandenen Tuberkuloseimpfung kann es sein, dass vorübergehende gesundheitliche Auffälligkeiten auftreten. Diese werden als Nebenwirkungen bezeichnet.
Die Anzeichen nach dem Impfvorgang sind je nach körperlicher Verfassung folgende:
- flächig abgegrenzte Hautrötung
- Schäden am Hautgewebe
- Entstehung einer Narbe
- Schwellung durch eine Entzündung der Lymphknoten
- Überempfindlichkeitsreaktion der Augen
Die Hautrötung, die sich durch die subkutane Einspritzung des Impfstoffes unter die Haut ergibt, heißt fachlich exakt Erythem. Die unter Umständen auftretende Schädigung des Gewebes, bekannt als Ulcus, ist ebenfalls dem Impfungsvorgang geschuldet. Entzündliche Prozesse der Lymphknoten werden in Verbindung mit der tbc-Impfung mit Lymphadenitis benannt.
Tuberkulose
Infektion mit Mycobacterium bovi und Mycobakterium tuberkulosis
Hat sich ein Mensch mit dem Tuberkuloserreger Mycobacterium bovi infiziert, treten mannigfaltige Symptome auf. Diese lassen sich der besseren Übersichtlichkeit halber in mehrere Stadien unterteilen.
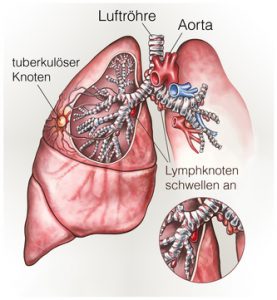
Die Tuberkulose ist bei Nichtbehandlung lebensgefährlich
- Stadium I ist charakterisiert durch Grippeähnliche Auffälligkeiten wie leichtes Fieber, Müdigkeit, Gliederschmerzen und Abgeschlagenheit
- Im Stadium II weisen die Betroffenen knötchenförmige Verhärtungen in der Lunge auf, die sich entzünden können. Diese Knötchen heißen Tuberkel oder Granulome. Leichter und Husten und Fieber, in geringem Umfang gelb-grünlicher Auswurf und nächtliches Schwitzen sind kennzeichnend für diese Phase. Hinzu kommen Verlust an Körpergewicht, Schwäche und Appetitlosigkeit. Das Husten von Blut und Schmerzen in der Brust kommen bei fehlender Behandlung hinzu.
- Während des Stadium III bilden sich kleine Entzündungsherde an verschiedenen Organen. Diese enthalten meist Tuberkuloseerreger, die für eine sogenannte endogene Reaktivierung verantwortlich sind.
Der Krankheitsverlauf ist bei der offenen sowie bei der primären und der postprimären Lungentuberkulose nicht einheitlich. Nach einer überstandenen primären Lungentuberkulose kommt es zu einer Rückbildung der Tuberkel. Es bleiben lediglich Narbengewebe.
Die postprimäre Lungentuberkulose ergibt sich aus Erregern, die sich abgekapselt haben. Sie sind in „Warteposition“ und können erst lange Zeit nach der Primärinfektion ausbrechen. Das geschieht meist dann, wenn der gesundheitliche oder der Allgemeinzustand der Betroffenen schlecht ist.
Diagnose
Diagnostische Hilfsmittel bei Verdacht auf Lungentuberkulose
Zur Früherkennung einer Lungentuberkulose gibt es mehrere Möglichkeiten. Die gängigste Variante ist der Tuberkulose-Test nach Mendel-Mantoux. Neben dieser Methode existieren noch weitere Verfahren, die als Schnellteste deklariert werden. Unumgänglich sind dennoch die Angaben der Patienten, die im Rahmen der Anamnese festgehalten werden sowie die Untersuchungen des Körpers. Dazu klopft der Arzt beispielsweise den Brustkorb an den Seiten ab und schaut, ob Veränderungen der Haut sichtbar sind.
Erweitert wird diese Vorgehensweise zur Sicherung der Diagnose durch eine weitere Untersuchung. Bei dieser wird Blut entnommen und eine Blutsenkungsreaktion durchgeführt. Diese ergibt nach der Auswertung ein Resultat, dass auf einen entzündlichen Prozess hinweisen kann, da es in diesem Fall zu einer Zunahme der weißen Blutkörperchen kommt.
Der Klassiker innerhalb der Tuberkulosediagnostik ist die Erstellung eines Röntgenbildes. Die Röntgenaufnahme bezieht sich dabei auf den Brustkorb, weil sich auf diese Art und Weise die komplette Lunge darstellen lässt.
Die Ärzte sehen auf dem Röntgenbild bei Vorliegen einer Lungentuberkulose:
- Schatten mit runder Form
- Flüssigkeitsansammlungen
Noch exaktere Ergebnisse sind im Anschluss an eine moderne wesentlich aussagefähigere Computertomografie möglich. Diese wird auch dann durchgeführt, wenn das Röntgen keine eindeutigen Befunde ergibt. Der Vorteil des CT besteht darin, dass Tuberkel wahrgenommen werden, die sonst durch Knochen verdeckt wären. Außerdem ist ein CT weniger strahlenbelastend für den Körper,
Mikrobiologische Tests lassen ebenfalls einen Rückschluss zu, ob eine Person eine Lungentuberkulose hat oder nicht. Sind die Tuberkulosetests positiv (wurden die normalen Parameter überschritten) und zeigen sich auf dem Röntgenbild Schatten, dann folgt eine mikrobielle Untersuchung.
Dafür wird spezielles Untersuchungsmaterial benötigt, das entweder als Auswurf (Sputum), als Urin, Regelblut, Liquor (Wasser aus dem Rückenmark) oder Magensaft gewonnen wird. Idealerweise eignen sich die aus den Lymphknoten und der Lunge entnommenen Gewebeproben am besten. In diesem sind die Erreger in hoher Konzentration enthalten.
Anzumerken ist hierbei, dass es unerlässlich ist, die vorhandenen Bakterienstämme auch auf ihre
Unempfindlichkeit gegenüber Arzneimitteln zu testen. Diese Eigenschaft heißt auch Resistenz.
Behandlung
Eine gezielte Therapie der Lungentuberkulose ist unumgänglich. Der Grund dafür: unbehandelt verläuft dieser Infektionskrankheit mit dem sicheren Tod. Allerdings gibt es auch Betroffene, die ohne jegliche Behandlung gesund werden würden. Bei anderen Patienten würde sich wiederum eine chronische Tuberkulose manifestieren.
Die Basis einer gezielten Behandlung ist die Verschreibung von Arzneimitteln. Diese entstammen der Gruppe der Antituberkulotika. Diese pharmazeutischen Produkte werden zunächst in Viererkombination für die ersten 60 Tage verordnet.

Die Behandlung erfolgt mittels Antituberkulotika
Das sind hauptsächlich:
- Rifampicin
- Pyrazinamid
- Streptomyzin
- Isoniazid
Sind die zwei Monate um, verschreiben die Fachärzte weiterhin Antituberkulotika in Form von Isoniazid und Rifampicin für 120 Tage. Innerhalb dieser Periode unterziehen sich die Patienten regelmäßigen Kontrolluntersuchungen. Diese zielen einerseits darauf ab, rechtzeitig schädigende Nebenwirkungen der Arzneimittel an den Organen zu erkennen und andererseits, die Organe auf weitere Tuberkuloseherde zu kontrollieren.
Damit der Patient keine Krankheitserreger in die Luft aushusten kann, werden zusätzlich dazu Hustenstiller eingenommen. So kann die Verbreitung der Bakterien in die Luft eingedämmt werden.
Komplikationen
In schweren Fällen kann es eine operative Maßnahme indiziert sein. Haben sich beispielsweise übergroße Kavernen gebildet, können diese invasiv entfernt werden. Kavernen oder Hohlräume werden vom Organismus selbst gebildet, indem körpereigenes Gewebe eingeschmolzen wird. Solche Kavernen beruhen auf Lungenherden, in denen sich die Bakterien aufhalten. Derartige Gebilde sind krankhaft. Darin befindliche Erreger können vom körpereigenen Immunsystem nicht angegriffen werden.
Ein weiteres Risiko, dass durch eine Lungentuberkulose provoziert werden kann, ist der Pleuraerguss. In diesem Moment breiten sich die entzündlichen Vorgänge im Lungenherd auf das Brustfell aus. Daraus resultieren Ansammlungen von Flüssigkeit, die mit Hustenreiz, Brustschmerzen beim Einatmen und Atemnot verbunden sind.
Sehr problematisch ist, wenn im Laufe einer Lungentuberkulose der Bronchus verlegt wird. Das kann durch zähflüssige, käsige Absonderungen aus der Lunge geschehen. Die Funktionstüchtigkeit der Lungen ist dann massiv eingeschränkt.
Durch diese Obstruktionsatelektase sind die betroffenen Patientinnen und Patientinnen extrem geschwächt, leiden unter Atemnot und Luftknappheit. Sie müssen teilweise zusätzlich Sauerstoff zugeführt bekommen. In der Regel leidet auch das gesamte Herz-Kreislauf-System unter dieser Einschränkung, sodass das Allgemeinbefinden selbst bei leichtesten Tätigkeiten stark eingeschränkt ist.
Dank der medizinischen Fortschritte ist die Prognose der Lungentuberkulose heutzutage recht gut.