Bezeichnung: Peripherer Blutausstrich
Ähnliche Tests:
Auf einen Blick
Inhaltsverzeichnis
Warum wird ein Blutausstrich angefertigt?
Wann wird ein Blutausstrich angefertigt?
Unter normalen Bedingungen wird das Blutbild mit Leukozytendifferenzierung, Charakterisierung der roten Blutzellen mittels mittlerem zellulären Volumen (mcv) und mittlerem zellulärem Hämoglobingehalt (mch) und der Thrombozytenzahl von einem Hämatologie-Analysen-Automaten bestimmt.
Die Entscheidung, ob eine mikroskopische Untersuchung des Blutausstrichs erforderlich ist liegt in den meisten Laboratorien im Ermessen des Laborpersonals, weil das Laborpersonal die Gründe kennt, die eine mikroskopische Untersuchung erfordern und weil moderne Hämatologieautomaten dem Laborpersonal direkt anzeigen, dass in speziellen Fällen eine mikroskopische Überprüfung notwendig ist.
Bei besonderen medizinischen Fragestellungen bzw. bei wenigen meist hämatologischen Erkrankungen wünscht der behandelnde Arzt die mikroskopische Suche nach bestimmten Auffälligkeiten oder Zellformen, die einen Blutausstrich erfordern.
Table of Contents
Krankheiten & Symptome
Bei welchen Erkrankungen oder Symptomen sollte ein Blutausstrich angefertigt werden?→
Wenn der Hämatologie-Analysen-Automat die Leukozyten nicht richtig differenzieren kann.´
→ Verdacht auf hämatologisch-onkologische Erkrankungen
→ Hämolytisch-Urämisches Syndrom mit Suche nach Fragmentozyten
→ Hämolytische Anämie mit Suche nach Kugelzellen
→ Verdacht auf Sichelzellanämie mit Suche nach Sichelzellen
→ Verdacht auf Malaria mit Suche nach den Parasiten.
Das Probenmaterial
Aus welchem Probenmaterial wird ein Blutausstrichpräparat gemacht?
Für ein Ausstrichpräparat wird nur ein Tropfen nicht geronnenes Blut benötigt. Das Blut wird auf einem Objektträger sehr dünn ausgestrichen (Monolayer, Schichtdicke eine Zelle), getrocknet, mit Alkohol fixiert, mit speziellen Farbstoffen (Methylenblau zur Färbung des Zellkerns und Eosin zur Färbung des Zytoplasmas) gefärbt.
Die überflüssige Farbe wird nach der Färbung ausgewaschen und getrocknet. Sobald der Objektträger getrocknet ist, kann der Ausstrich unter dem Mikroskop beurteilt werden. Nur in einem Teil des Ausstriches liegen die Zellen einschichtig (Monolayer) vor, und nur in diesem Bereich können Zellformen und Zellen klar beurteilt (differenziert) werden.
Normalerweise verwendet man eine Venenblutprobe, (bei Säuglingen Kapillarblutprobe), die mit EDTA ungerinnbar gemacht wurde. (EDTA, Ethylen-diamin- tetra-Essigsäure; wirkt Calcium bindend und hemmt so die Gerinnung.)
Im Blutausstrich werden Erythrozyten (rote Blutzellen), Leukozyten (weiße Blutzellen) und Thrombozyten (Blutplättchen) betrachtet.
Erythrozyten & Leukozyten
Rote Blutkörperchen (Erythrozyten)
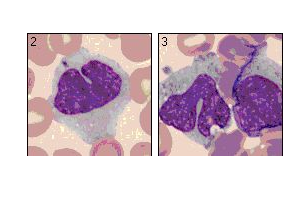
Leukozyten
Pixabay / skeeze
Normale reife Erythrozyten sehen in Größe (7 µm Durchmesser) Form (bikonkave runde Scheiben) und Farbe (rötlich-braune) gleich aus. Sie besitzen keinen Zellkern. Abweichungen von der Norm werden entsprechend der Schwere mit + wenige abnorme Zellen bis +++ (überwiegend abnorme Zellen) beschrieben.
Weiße Blutkörperchen (Leukozyten)
Leukozyten werden bei der Beurteilung des Blutausstrichs differenziert. Für die Leukozytendifferenzierung wird das Präparat im dünn ausgestrichenen Teil (Monolayer) meanderförmig nach normalerweise 100 Leukozyten durchsucht und der Prozentsatz der gefundenen Leukozytentypen (Lymphozyten, Monozyten, basophile, eosinophile und neutrophile Granulozyten) angegeben.
Sollten Vorläuferformen wie z.B. Blasten oder Myelozyten im Ausstrichpräparat vorhanden sein werden sie bei der Leukozytendifferenzierung mitgezählt.
Damit ist das Ergebnis der mikroskopischen Zellzählung, das auf 100 differenzierten Zellen basiert, statistisch unsicherer als das des Automaten Differentialblutbildes dem mehr als 10.000 differenzierte Leukozyten zugrunde liegen.
Thrombozyten
Die Thrombozyten (Blutplättchen)
Thrombozyten sind Zellfragmente, die im Knochenmark von den Megakaryozyten (Vorläuferzellen der Thrombozyten) freigesetzt werden und im peripheren Blut auftreten. An Wundoberflächen werden die Thrombozyten aktiviert, aggregieren miteinander und bilden die erste Wundabdeckung.
Eine ausreichende Anzahl von Thrombozyten ist erforderlich damit es zur Blutstillung einer Wunde kommen kann. Die Zählung der Thrombozyten erfolgt durch den Hämatologieautomaten, jedoch lässt auch der Ausstrich eine sehr grobe Abschätzung der Thrombozytenzahl zu.
Material Gewinnung
Wie wird das Probenmaterial für die Untersuchung gewonnen?
Aus einer Blutprobe einer Armvene oder einem Blutstropfen aus dem Finger, dem Ohr (Kinder & Erwachsene) oder der Ferse (Neugeborene). Die Blutprobe wird mit EDTA als Antikoagulanz ungerinnbar gemacht.
In seltenen Fällen verursacht EDTA Thrombozytenaggregationen, dann wird die Thrombozytenzahl falsch zu niedrig gemessen. Der Analysenautomat signalisiert diese Fehlmessung. In solchen Fällen wird eine neue Blutprobe mit „ThromboExact“ Monovetten gewonnen und die Blutprobe erneut gemessen.
Der Blutasustrich Test
Wie wird der Test eingesetzt?
Die Untersuchung des Blutausstrichpräparates erfolgt zum einen, weil der Hämatologieautomat sie fordert, zum anderen weil der behandelnde Arzt Indikationen nennt, die eine mikroskopische Untersuchung erfordern.
Wann könnte der Test sinnvoll sein?
- Wenn der Hämatologie-Analysen-Automat die Leukozyten nicht richtig differenzieren kann.
- Verdacht auf hämatologische Erkrankung
- Hämolytisch-Urämisches Syndrom mit Suche nach Fragmentozyten
- Hämolytische Anämie mit Suche nach Kugelzellen
- Verdacht auf Sichelzellanämie mit Suche nach Sichelzellen
- Verdacht auf Malaria mit Suche nach den Parasiten.
Das Testergebnis
Was bedeutet das Testergebnis?
Nachfolgend erläutern wir die Bedeutung des Testergebnisses je nach Hämatocyten (Blutkörperchen) gegliedert.
Erythrozyten
Erythrozyten können normal bzw. unauffällig sein. Folgende Auffälligkeiten können beobachtet werden:
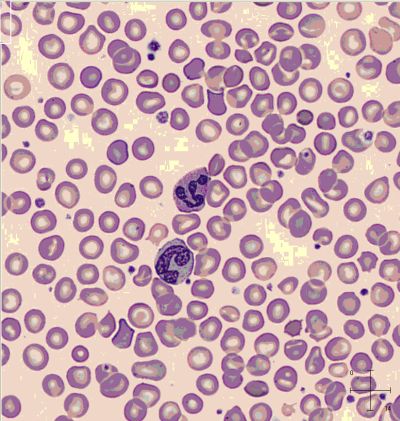
Normale Erythrozyten im Ausstrich
Erythrozytengröße
- Anisozytose: vergrößerte Streubreite der Größe der Erythrozyten
- Makrozytose: Große Erythrozyten, oft zurückzuführen auf Vitamin B12– oder Folsäure-Mangel; zu sehen bei pernizöser Anämie oder Alkoholabusus
- Mikrozytose: kleine Erythrozyten; meist zurückzuführen auf Eisenmangel (erworbene Störung) oder Thalassämie (angeborene Erkrankung).
Erythrozytenform – Poikilozytose charakterisiert Variation der Erythrozytenform und schließt folgende Abnormalitäten ein:
- Akanthozyten (Stechapfeklform) 5 – 10 Spitzen ragen aus dem Erythrozyten, Vorkommen bei Patienten nach Milzentfernung
- Echinozyten 10 bis 30 Spitzen ragen aus dem Erythrozyten
- Ellyptozyten (Ovalozyten), ovale Erythrozyten; Vorkommen bei angeborener Ellyptozytose
- Geldrollenbildung; Erythrozyten erscheinen wie gestapelte Münzen; Vorkommen bei multiplem Myelom oder Makroglobulinämie, aber auch infolge falscher Ausstrichtechnik
- Sichelzellen; sichelförmige Erythrozyten, Vorkommen Sichelzellanämie
- Targetzellen (Schießscheibenzellen) Erythrozyten haben in der zentralen Aufhellung eine Farbverdichtung, Vorkommen Thalassämie und andere Anämien, aber auch infolge falscher Ausstrichtechnik
- Teardrop erythrozyten, Tränentropfenform; Vorkommen Myelofibrose, Thalassämie
- Kugelzellen Sphärozyten; Vorkommen hereditäre Sphärozytose, Defekt der Zusammenstzung der Zellmembran
Hämoglobingehalt der Erythrozyten, bzw. Farbänderung
- Hypochromasie, Zellen enthalten zu wenig Hämoglobin; Vorkommen Eisenmangel, Thalassämie
- Hyperchromasie; Zellen enthalten mehr Hämoglobin als normal; Vorkommen Dehydrierung
- Polychromasie; Erythrozyten haben einen leichten Blaustich durch hohen RNS-Gehalt, Hinweis auf Retikulozyten.
Anisozytose, Poikilozytose und Polychromasie
Intrazelluläre Einschlüsse
- Kernhaltige rote Blutzellen Vorkommen bei Neugeborenen normalerweise, bei hämatologischen Erkrankungen, bei Intensivtherapiepatienten ein Hinweis auf schlechte Prognose
- Basophile Tüpfelung; Ausfällung von Ribosomen-Material; Vorkommen bei Schwermetallvergiftung oder Myelofibrose
- Howell-Jolly-Körper; kleine runde Kernreste; Vorkommen nach Milzentfernung, hämolytischer oder megaloblastärer Anämie
- Carbot´sche Ringe; ringförmige Strukturen aus RNS; Vorkommen bei verschiedenen Anämieformen.
Leukozyten
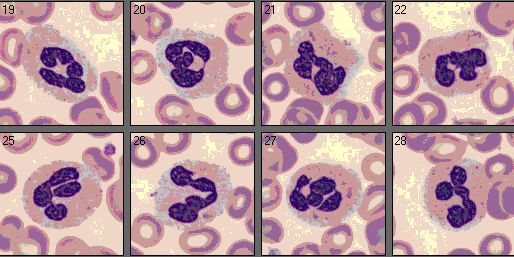
Segmentkernige neutrophile Granulozyten sind etwa 12 µm im Durchmesser groß, nehmen die eingewanderten Bakterien oder andere Mikroorganismen auf und zerstören sie. 50 bis 70 % der Leukozyten sind segmentkernige neutrophile Granulozyten.
Bei Infektionen, malignen Erkrankungen und unter Stress ist der Anteil der segmentkernigen neutrophilen Granulozyten erhöht. Stabkernige neutrophile Granulozyten sind die Vorstufe der Segmentkernigen. Sie sind bei Infektionen und Entzündungen vermehrt im peripheren Blut zu finden.
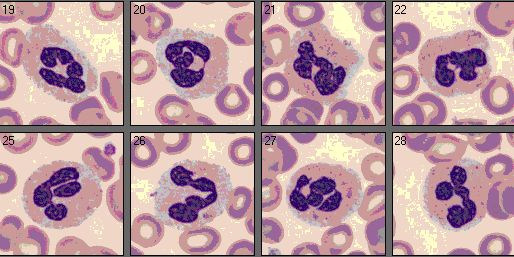
Acht segmentkernige neutrophile Granulozyten
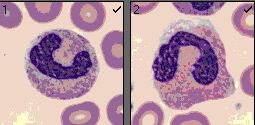
Stabkernige neutrophile Granulozyten
Auffälligkeiten der neutrophilen Granulozyten:
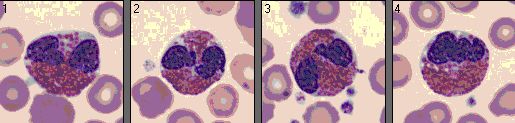
- Toxische Granulation: große dunkelblaue Granula im Zytoplasma, Hinweis auf Infektion, chemische oder andere Gifte
Segmentkerniger neutrophiler Granulozyt mit toxischer Granulierung
- Vakuolisierung: erscheinen als große Löcher im Zytoplasma, sind oft mit toxischer Granulation assoziiert
- Döhle-Körper: unregelmäßige grau-grüne Einschlüsse im Zytoplasma, häufig mit toxischer Granulation assoziiert, Bei Verbrennungen, akuten systemischen Infektionen, Exposition gegenüber zytotoxischen Substanzen (z.B. Chemotherapie)
- Auer-Körper: Stabförmige pink oder rote Einschlüsse im Zytoplasma in Blasten oder anderen sehr unreifen Zellen; Hinweis auf myeloische Leukämie
- Hypersegmentierung: 6 odere mehr Kernsegmente in einer Zelle, meist assoziiert mit VitaminB12- oder Folsäuremangel
- Pelger Huet-Anomalie, seltene angeborene Auffälligkeit, die reifen neutrophilen Granulozyten haben nur 2 Kernsegmente (heterozygote Form) oder nur einen Kern (homozygote Form). Davon sind Pseudo-Pelger abzugrenzen, die im Rahmen einer hämatologischen Erkrankung eine Störung der Segmentierung des Kernes zeigen.
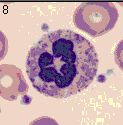
Eosinophile (eosinophile Granulozyten) haben 2 bis 3 Kernsegmente. Eine starke relative und absolute Vermehrung der eosinophilen Granulozyten sieht man bei Parasiteninfektionen und bei Allergie.
Vier eosinophile Granulozyten
Basophile (basophile Granulozyten) haben einen multilobulären Zellkern und viele schwarz-blaue Granula. Bei myeloischen Leukämien sieht man gehäuft eine Vermehrung der Basophilen. Weiterhin sieht man Vermehrung der Basophilen bei allegischer Reaktion und Colitis Ulcerosa.
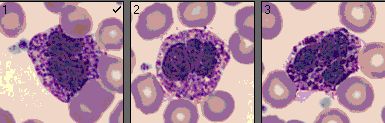
3 basophile Granulozyten
Lympho- & Monozyten
Lymphozyten sind 7-10 µm im Durchmesser, rund haben einen tief dunkelblauen Kern und ein schmales blass-blaues Zytoplasma. Meist haben Lymphozyten keine Granula. Das Kernchromatin weist grobe schollige Verdichtungen auf.
Die routinemäßige mikroskopische Untersuchung des Blutausstrichs kann nicht zwischen B- und T-Lymphozyten unterscheiden. Dies wird mit monoklonalen Antikörpern möglich und meist mit der Durchflußzytometrie untersucht. Eine absolute und relative Vermehrung der Lymphozyten sieht man bei viralen Infektionen. Bei Virusinfektionen sieht man gehäuft große Lymphozyten mit besonders tief blauem Zytolasma (Virozyten).
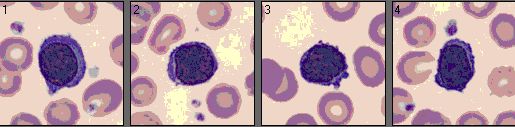
Vier Lymphozyten
Monozyten sind normalerweise die größten Blutzellen im peripheren Blutausstrich. Ihr Zytoplasma ist graublau, enthält oft Vakuolen und die Zellform ist irregulär (nicht rund). Der Kern ist vielgestaltig mit wabig-stränigem Chromatin.
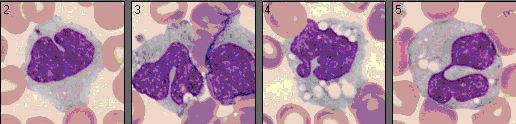
Vier Monozyten
Unreife Leukozytenforemen wie Metamyelozyten, Myelozyten, findet man im Blut
- bei Neugeborenen während der ersten Lebenstage,
- bei gesteigerter Bildung von Leukozyten wie z.B. bei Infektionen oder nach medikamentörer Anregung der Bildung.
Die sehr unreifen Formen wie Promyelozyten oder Blasten treten normalerweise nicht im peripheren Blut des Erwachsenen auf. Sie können Hinweis auf eine hämatologische Erkrankung sein.
Thrombozyten
Blutplättchen sind Zellfragmente einer Vorläuferzelle, welche vom Körper zum Abdichten von Blutgefäßen im Rahmen der Blutgerinnung benötigt werden; am Ort der Verletzung werden sie klebrig und haften aneinander, um so ein Leck zu verschließen. Zum Stillen einer Blutung ist eine gewisse Mindestanzahl von Blutplättchen im Blut nötig.
Es kommt jedoch auch vor, dass es im Rahmen solcher Erkrankungen zu vermehrten Blutungen kommt, da die zuviel produzierten Blutplättchen kaum funktionsfähig sind – obwohl sie im Ausstrich normal aussehen.
Normalerweise wird die Anzahl der im Blut vorhandenen Blutplättchen in Zählautomaten bestimmt. Manchmal jedoch kommen Riesen-Thrombozyten oder Thrombozyten-Aggregate vor, die von Analysen-Automaten alarmiert werden und im Falle der Aggregate eine korrekte Zählung nicht zulassen. Bei der mikroskopischen Durchmusterung des Ausstrichpräparates werden die Aggregate erkannt und das Zählergebnis zurückgehalten.
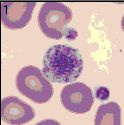
Ein Riesenthrombozyt und zwei normalgroße Thrombozyten

Thrombozytenaggregate
Hämatologieautomaten
Die Hämatologieautomaten und die mikroskopische Untersuchung des Blutausstrichs
Da die Hämatologieautomaten zur Leukozytendifferenziertung mehrere Tausend Leukozyten differenzieren, ist das Automatenergebnis wesentlich präziser, als die mikroskopische Differenzierung, die auf 100 differenzierten Leukozyten basiert. Bei Störungen der Zellerkennung fordern Alarme des Automaten den Bearbeiter zur mikroskopischen Leukozytendifferenzierung auf.
Wissenswertes
Gibt es weiteres, das ich wissen sollte?
Bei Verdacht auf eine hämatologische Erkrankungen ist die Suche nach bestimmten Blutzellen indiziert, z.B. nach Plasmazellen, Sezaryzellen usw. dann ist der Blutausstrich mikroskopisch zu untersuchen, die Hämatologieautomaten sind für diese Spezialfragen nicht ausgelegt.
Hinweise & Störungen
Neben den klassischen Mikroskopen, an denen der Untersucher sitzt und das Ausstrichpräparat meanderförmig durchmustert, beurteilt und zählt, sind seit wenigen Jahren Ausstrichauswerteautomaten im Einsatz, die die Zellen automatisch fotografieren und differenzieren.
Diese Systeme nutzen mathematische Regeln zur Zellerkennung und haben bei unkomplizierten Blutbildern bereits jetzt einen sehr hohen Grad der richtigen Zellerkennung. Derzeit ist es aber erforderlich, dass diese Ergebnisse durch eine geschulte Fachkraft geprüft und gegebenenfalls korrigiert werden.
Stabilität und Probentransport
Der Blutausstrich sollte innerhalb von 6 h nach Blutentnahme erfolgen. Nach der Lufttrocknung wie auch nach der Färbung sind die Präparate stabil.
Referenzbereiche der mikroskopischen Leukozytendifferenzierung für Erwachsene
| Leukozyten | 4,5 – 11 /nl |
| Granulozyten, basophile | Bis 1 % |
| Granulozyten, eosinophile | 2 – 4 % |
| Granulozyten, stabkernige neutrophile | 2 – 5 % |
| Granulozyten, segmentkernige neutrophile | 50 – 70 % |
| Lymphozyten | 25 – 40 % |
| Monozyten | 2 – 8 % |
Störfaktoren und Hinweise auf Besonderheiten
Stress und schwere körperliche Arbeit beeinflusst die Leukozytenzahl und die relative Zusammensetzung.
Richtlinien zur Qualitätskontrolle
Die Qualitätskontrolle unterliegt den Richtlinien der Bundesärztekammer (RILIBÄK).
Automaten vs. Blutausstrich?
Warum hat das maschinelle Blutbild den Blutausstrich nicht komplett abgelöst?
Bei der Routinebestimmung hat der Hämatologie-Anlysenautomat den Blutausstrich bereits abgelöst. Hämatologie-Analysenautomaten differenzieren die Blutzellen nach ihren Eigenschaften im Laserstreulicht und entsprechend ihrer Integrität und ihrem Verhalten in bestimmten Puffer-Lösungen zu schwellen, zu schrumpfen, die Zellmembran zu verlieren oder dass die Zellmembran total durchlässig wird.
Zusätzlich zur Laser-Streulichtmessung werden noch Lichtabsorption und Fluoreszenz sowie Verhalten im Gleich- oder Wechselstromfeld herangezogen. Mit diesen vielfältigen Charakteristika, die von Gerätesystem zu Gerätesystem etwas variieren, lassen sich die Zellen meist gut unterscheiden.
Auch bei maligne entarteten Zellen können die optischen Unterschiede zur normalen Zelle geringfügig sein. Wenn der Hämatologie-Analysenautomat keine Zuordnung treffen kann, dann aber werden die betreffenden Zellen durch einen Gerätealarm markiert. Die erfahrene Laborkraft ist dadurch aufgefordert diese krankhaften Veränderungen auf einem Blutausstrich zu suchen, zu identifizieren und zu klassifizieren.
Zellfragmente oder Blutplättchen-Aggregate werden vom Analysenautomaten alarmiert, bedürfen aber der mikroskopischen Kontrolle.