Bezeichnung: Tuberkulose–Diagnostik, Nachweis von Mykobakterien, Nachweis von säurefesten Stäbchen, Ausstrich, Kultur und Sensitivitätsprüfung säurefester Stäbchen
Ähnliche Tests:

Mykobakterien können Tuberkulose aber auch andere Erkrankungen verursachen
Auf einen Blick
Inhaltsverzeichnis
Warum wird dieser Test durchgeführt?
Die Untersuchung von Tuberkulose dient dazu, eine Infektion mit Mykobakterien (Tuberkulosebakterien; Mycobacterium tuberculosis complex) nachzuweisen.
Bei der Untersuchung werden im speziell gefärbten Ausstrich säurefeste Stäbchen nachgewiesen und die Tuberkulosebakterien in speziellen Kulturen angezüchtet. Außerdem wird damit der Erfolg einer Therapie gegen Mykobakterien überwacht.
Table of Contents
Krankheiten & Symptome
Bei welchen Erkrankungen sollte der Test durchgeführt werden?
Bei Verdacht auf eine Tuberkulose oder andere durch Mykobakterien verursachte Erkrankungen, die sich durch Symptome wie chronischer Husten, Gewichtsverlust, Fieber, Schüttelfrost und Schwächegefühl sowie äußern können. Außerdem zur Überwachung einer Anti-Tuberkulose-Therapie. Bei erfolgreicher Therapie sollten keine Mykobakterien mehr nachgewiesen werden.
Mykobakterien Erreger
Was wird untersucht?
Säurefeste Stäbchen sind stabförmige Bakterien, welche im Ausstrichpräparat unter dem Mikroskop mit Hilfe einer speziellen Färbung nachgewiesen und gezählt werden können. Die meisten säurefesten Stäbchen gehören der Gattung Mykobakterium an.
Zum Mycobacterium tuberculosis complex gehören:
- M. bovis, der Erreger der Rindertuberkulose, der durch unbehandelte Rohmilch und Rochmilchprodukte übertragen werden kann
- Mycobacterium africanum, dieses verursacht eine der Tuberkulose ähnliche Erkrankung in anderen Gebieten der Welt
- M. microti, M. canetti.
Neben dem eigentlichen Erreger der Tuberkulose (Mycobacterium tuberculosis) und den weiteren zum Mycobakterium tuberkulosis gehörenden bakterien (Mycobacterium bovis, africanum und) gehören die sogenannten atypischen Mycobakterien (MOTT = mycobacterium other than tuberculosis = andere nicht-tuberkulöse Mykobakterien) sowie Mycobacterium leprae, der Erreger der Lepra zu den Mycobakterien.
Einige wichtige Vertreter der atypischen Mykobakterien/ MOTT, die insbesondere bei Immunsupprimierten Patienten wie hiv/ aids Infektionen verursachen, umfassen:
- M. avium-intercellulare Komplex (MAIK), welche bei immungeschwächten Menschen, insbesonder hiv/ aids aber auch älternen Personen Lungenerkrankungen hervorrufen können. Zwar ist diese Erkrankung in der Regel für Immungesunde nicht ansteckend, aber häufig sehr schwehr zu behandeln, weil diese Mykobakterien oftmals resistent gegen viele Antibiotika sind.
- M. marinum, kommt beispielsweise auch bei Fischen vor und kann bei Verletzungen der Haut z.B. über Aquarien eindringen und Hauterkrankungen, Geschwüre und Granulome bilden.
Ausstrich & Kultur
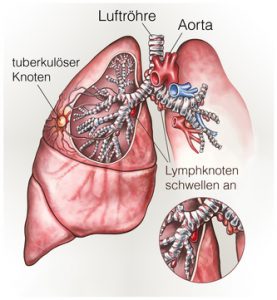
Lungentuberkulose
Häufig werden mehrere Ausstrichpräparate säurefester Stäbchen aus verschiedenen Proben, z.B. mehrfacher morgentlicher Auswurf und Magensaft, bewertet. Werden säurefeste Stäbchen in einer Probe gefunden, ist eine Infektion mit Mykobakterien wahrscheinlich.
Um eine Tuberkulose zu beweisen, muss die Spezies mit weiteren Untersuchungen identifiziert werden, die zwischen M. tuberculosis und anderen Mykobakterien unterscheiden. Hierzu wird in der Regel eine Mykobakterien-Kultur durchgeführt. Diese werden benutzt, um die säurefesten Stäbchen im Labor heranzuzüchten.
Das aus dem Körper gewonnene Sekret oder Gewebe wird zunächst von begleitenden normalen Bakterien der Mundhöhle bereinigt, enzymatisch verdaut und aufkonzentriert, bevor es auf Nährböden bebrütet wird.
Da Mykobakterien sehr langsam wachsen, dauert es mindestens mehrere Tage bis mehrere Wochen, bis ein positiver Nachweis der Art(en) gelingt. Ein negatives Ergebnis im Sinne eines Ausschluss einer Mykobakterien-Infektion, kann daher erst nach Abschluß der kulturellen Anzucht nach sechs Wochen erwartet werden.
Das Probenmaterial
Aus welchem Probenmaterial wird der Test durchgeführt?
Üblicherweise werden an drei verschiedenen Tagen am Morgen Sputumproben (=Auswurf) vom Patienten gesammelt. Kann der Patient ungenügend oder kein Sputum produzieren, ist die Sekretgewinnung im Rahmen einer Bronchoskopie möglich.
Bei Kindern, die häufig keinen ausreichenden Auswurf abhusten können, kann die Diagnostik neben der Bronchoskopie auch aus MagenspüLungen vorgenommen werden. Neben der Untersuchung der Lunge können sich, je nach Symptomlage, Untersuchungen von Magensaft, Urin, Liquor (Hirnwasser), anderen Körperflüssigkeiten oder Gewebeproben anschließen.
Sputum Gewinnung
Wie wird das Probenmaterial für die Untersuchung gewonnen?
Da M. tuberculosis, sowie auch einige der atypischen Mykobakterien/ MOTT (z.B. M. avium intracellulare) am häufigsten die Lunge befällt, wird Sputum sehr häufig als Probe genommen. Sputum besteht aus zähem Schleim, welcher beim Husten aus den Lungen empor geschleudert wird.
Falls ein Patient Schwierigkeiten hat, Sputum abzugeben, kann eine sogenannte Bronchoskopie durchgeführt werden, um an geeignete Proben aus den Atemwegen zu gelangen. Dabei wird über den Mund oder die Nase ein Bronchoskop eingeführt, über das gezielt die Bronchien und Bronchiolen angespült werden können, um Untersuchungsmaterial für die Anzucht der Tuberkuloseerreger zu gewinnen.
Die verzweigten Bronchien verbinden die Luftröhre im Hals mit der Lunge und stellen eine Leitung für die Luft dar, damit diese in die Lunge gelangen kann. Manchmal wird über den eingebrachten Schlauch eine Salzlösung eingespült und wieder abgesaugt, um die Bronchien gleichsam „abzuwaschen“. Dieses Verfahren wird broncho-alveoläre Lavage (BAL) genannt.
Bei Kindern kann dieses Aufsaugen bzw. Waschen auch im Magen vorgenommen werden. Wie bei der BAL kann hierbei eine Salzlösung in den Magen eingebracht und wieder abgesaugt werden. Dies ist deshalb möglich, weil Mykobakterien in geschlucktem Sputum im Magen überleben können. Es bedeutet nicht, dass der Magen von Mykobakterien befallen ist.
Extrapulmonale Form
Falls zusätzlich oder ausschließlich andere Organe als die Lunge eines Patienten mit M. tuberculosis befallen ist, spricht man von einer sogenannten extrapulmonalen Tuberkulose. Dieses Krankheitsbild kommt insbesondere bei Immunsuppression, wie z.B. bei aids-Patienten oder nach Organtransplantation vor.
Je nach Symptom wird dabei die am wahrscheinlichsten mitbefallene Körperflüssigkeit untersucht. So werden bei Verdacht eines Nierenbefalls mehrere Urinproben abgenommen.
Bei Verdacht auf einen Befall von Körperhöhlen, z.B. von Gelenken, dem Perikard (flüssigkeitsgefüllter Raum um das Herz) oder dem Bauchraum, wird über eine Punktion Flüssigkeit abgezogen und untersucht. Gelegentlich muss vom Liquor (Hirnwasser) eine Probe genommen werden oder es werden Biopsien (Gewebeproben) vom betroffenen Organ entnommen.
Falls der Verdacht geäußert wird, dass sich die Infektion über das Blut verbreitet hat, muss eine Blutkultur durchgeführt werden.
Mykobakterien Test
Wie wird der Test eingesetzt?
Ausstrichpräparate und Kulturen von säurefesten Stäbchen dienen dazu festzustellen, ob bei einem Patienten eine aktive Tuberkulose vorliegt, ob die Erkrankung durch andere Mykobakterien ausgelöst wurde und ob nicht hinter den Symptomen evtl. eine andere Krankheit steckt.
Die Ausstrichpräparate & Kulturen werden u. a. bei Verdacht auf Tuberkulose angefordert
Ferner kann festgestellt werden, ob sich ein Befall auf die Lungen beschränkt (pulmonaler Befall) oder ob er sich auf weitere Organe ausgedehnt hat (extrapulmonaler Befall). Weiterhin kann mit diesen Tests eindeutig Tuberkulose durch den Nachweis von Mycobacterium tuberculosis festgestellt werden.
Ein weiterer wichtiger Untersuchungsschritt ist die Identifikation von möglichen Resistenzen der Tuberkulosebakterien gegen Medikamente. In diesem Zusammenhang können auch reine Kulturen gezüchtet werden, um Sensitivitätstests (Prüfung der Empfindlichkeit) auf bestimmte Antibiotika durchzuführen.
Dabei können die Tuberkulosebakterien bereits von Anfang an Resistenzen gegen Antibiotika (Tuberkulostatika) aufweisen, die als primäre Resistenz bezeichnet wird. Außerdem können sich unter Therapie Resistenzen ausbilden.
Diese sekundären Resistenzen werden durch die Gabe kombinierter Medikamente vermindert, so daß eine genaue Einnahme aller Medikamente entscheidend zur Vermeidung der Resistenzentwicklung bei. Schließlich dienen diese Tests zur Überwachung einer Behandlung und dem endgültigen Entscheiden, ob ein Patient nach einer Behandlung noch infektiös ist.
Da Tuberkulose über die Luft übertragen wird – der Erreger wird über Atemwegssekrete verteilt – und sehr infektiös ist, geht von ihr ein öffentliches Gesundheitsrisiko aus. Nur 10 Mykobakterien reichen aus, um eine Tuberkuloseinfektion auszulösen.
Sie kann sich innerhalb räumlich begrenzter Gruppen leicht ausbreiten, so z.B. in Gefängnissen, Altenheimen oder Schulen. Sehr junge oder sehr alte Menschen sowie Kranke und Menschen mit geschwächtem Immunsystem sind besonders anfällig. Ausstrichpräparate und Kulturen können dabei helfen, die Tuberkulose in solchen Bevölkerungsgruppen aufzuspüren und deren Ausbreitung einzudämmen.
Test – Wann sinnvoll?
Wann könnte der Test sinnvoll sein?
Untersuchungen auf säurefeste Stäbchen können sinnvoll sein bei
- Symptomen, die auf eine pulmonale Tuberkulose hinweisen, wie langandauernder Husten, der blutig sein kann, Gewichtsverlust, geringgradiges Fieber, Nachtschweiß
- positivem TB Hauttest (Mendel-Mantoux-Test) und charakteristischer Lungenbeteiligung (sichtbar im Röntgen).
- Kontakt zu Infizierten, meist Familienangehörige oder Kollegen, und Auftreten von Symptomen oder bestehenden Risikofaktoren, die für eine Ansteckung anfälliger machen, wie z.B. hiv (Patienten mit aids neigen viel häufiger dazu, dass sich eine Tuberkulose extrapulmonal mit wenig und unklaren Symptomen niederschlägt),
- Behandlung einer Tuberkulose. Ausstrichpräparate und Kulturen werden in regelmäßigen Intervallen angefordert, um einerseits die Effektivität der Therapie zu bewerten und andererseits zu entscheiden, ob ein Patient noch infektiös ist oder nicht.
Das Testergebnis
Was bedeutet das Testergebnis?
Ausstrichpräparate, die positiv auf säurefeste Stäbchen getestet wurden, zeigen in der Regel eine Infektion mit Mykobakterien an. Nur wenige andere Bakterien, z.B. einige Nocardien können ebenfalls eine ähnliche säurefeste Färbung annehmen.
Wenn nach einigen Wochen Behandlung die Ausstrichpräparate oder die Kulturen säurefester Stäbchen immer noch positiv sind, ist es möglich, daß die Therapie nicht greift. Hierbei müssen die Medikamente meist aufgrund von Antibiotikaresistenzen geändert werden. Außerdem bedeutet dies, dass der Patient immer noch infektiös ist und andere Menschen über Husten oder Niesen anstecken kann.
Ein negatives Testergebnis bedeutet entweder, dass der betroffene Patient keine Erkrankung säurefester Stäbchen mehr hat oder eine getestete Einzelprobe frei von Mykobakterien war (weshalb meist mehrere Proben gewonnen und untersucht werden).
Bei trotz negativem Testergebnis eindeutig bestehender Tuberkulose könnte die Infektion außerhalb der Lunge bestehen. In diesem Fall müssen Proben von anderen Stelle des Körpers entnommen werden.
Negative Testergebnisse mehrere Wochen nach einer begonnenen Therapie machen es sehr wahrscheinlich, dass die Tuberkulose ausgeheilt ist und der Betroffene nicht mehr ansteckend ist.
Wissenswertes
Gibt es weiteres, das ich wissen sollte?
Manchmal werden Tuberkulose infizierte Kinder danach behandelt, welcher Erreger bei der vermuteten Infektionsquelle (z.B. Eltern) in der Kultur gefunden und auf Antibiotika-Sensitivität getestet wurde. Der Grund hierfür liegt darin, dass bei Kindern Ausstrichpräparate und Kultur trotz vermuteter Erkrankung oft negativ ausfallen, da die Gewinnung von ausreichend gutem Untersuchungsmaterial bei Kindern besonders schwierig ist.

Bei Kindern ist die Gewinnung von ausreichend gutem Untersuchungsmaterial besonders schwierig
Um die lange Zeit zu verkürzen, welche die Tuberkulose-Diagnostik mittels Kultur notwendigerweise dauert, wurden weitere Tests entwickelt, die das Erbgut (dna) der Mykobakterien für diagnostische Zwecke heranziehen.
Man kann in verdächtigen Proben durch Vermehrung von Teilen der genetischen Information von Mykobakterien diese innerhalb weniger Stunden nachweisen und das Erregerspektrum auf einen Komplex von Mykobakterien eingrenzen, innerhalb dessen M. tuberculosis der häufigste ist. Diese Methode ist sehr sensitiv und in Kombination mit positiven Ausstrichpräparaten auch spezifisch.
Wenn diese genetische Testung zusammen mit einem negativen Ausstrich gemacht werden, ist deren Ergebnis weniger aussagekräftig. Aufgrund zahlreicher Störfaktoren der dna-Tests zum Nachweis von Mykobakterien muß auch bei negativem Testausfall bei klinischem Verdacht auf eine Tuberkulose eine Therapie eingeleitet werden.
Der dna-Nachweis wird in der Regel als Bestätigungstest für positive Kulturen eingesetzt. Als direkte Nachweismethode muß der dna-Nachweis in Kombination mit der Kultur bewertet werden. Allerdings liefert sie schnelle Ergebnisse, durch welche erste Maßnahmen, wie Isolierung eines potentiell infizierten Patienten, eingeleitet werden können, um so eine Ausbreitung der Erkrankung einzudämmen.
Mittels spezieller molekularbiologischer Verfahren ist es bereits möglich, für einige Tuberkulostatika, wie z.B. Isoniacid und Rifampicin, die wichtigsten Resistenzen über PCR nachzuweisen. Allerdings ist eine umfassende Analyse der Sensibilität bzw. Resistenz aller Medikamente/ Tuberkulostatika derzeit nur über die kulturelle Anzucht möglich.
Hinweise & Störungen
Stabilität und Probentransport
Mykobakterien sollten baldmöglichst untersucht werden. Bei erforderlicher Lagerung des Probenmaterials ist bei Sputum, Magensaft, Urin und Biopsien zur Vermeidung des schnellen Wachstums der unerwünschten Begleitflora eine Lagerung bei 4°C günstig. Zum Nachweis von Mykobakterien in Blutkulturen sollten kontinuierlich messende Systeme in der Regel bei 36°C (bei einigen atypischen Mykobakterien/ MOTT niedrigere Temperaturen) verwendet werden.
Referenzbereich
Negativ, kein Nachweis von Mycobacterium tuberculosis (MTB)
Cave! Der kulturelle Nachweis von atypischen Mykobakterien (MOTT) ist nicht per se pathologisch. Atypische Mykobakterien kommen je nach Spezies in der Umwelt und im Wasser vor und stellen in klinischen Materialien nicht selten auch Kontaminationen dar.
Störfaktoren und Hinweise auf Besonderheiten
Die Sensitivität des Ziehl-Neelsen Präparats zum Nachweis von säurefesten Stäbchen liegt abhängig vom Untersuchungsmaterial (Sputum, Magensaft, Urin, Blut, Biopsien) zwischen 20 und 80%. Für einen positiven Nachweis im Präparat sind mindestens 5-10.000 Mykobakterien / ml erforderlich.
Atypische Mykobakterien der Umwelt, insbesondere bei Kontaminationen mit Leitungswasser können falsch positive initiale Ergebnisse im Präparat sowie in der Kultur verursachen. Die Probennahme mit Baumwoll-Tupfern kann falsch negative Ergebnisse verursachen.
Richtlinien zur Qualitätskontrolle
Für die Bestimmung von Mykobakterien insbesondere M. tuberculosis, werden externe Ringversuche angeboten.
Die Latente Infektion
Gibt es Tuberkulose infizierte Menschen, bei denen diese Erkrankung nicht ausbricht?
Weltweit gibt es etwa 8 Millionen neue Fälle pro Jahr, in Deutschland jährlich etwa 15.000 neue Fälle. Ein großer Teil der Infizierten ist lediglich latent infiziert. Dies bedeutet, daß das Immunsystem den Tuberkuloseerreger weitestgehend unter Kontrolle hat, so daß sich die Mykobakterien in einem inaktiven Zustand befinden.
Die Mehrzahl der Infizierten mit einer latenten Tuberkulose (ca. 90%) werden niemals eine aktive Form dieser Erkrankung entwickeln. Bei eine späteren schweren Erkrankung, einer immunnsuppressiven Behandlung (z.B. Kortison bei Rheuma) oder Transplantation, kann die latente Tuberkulose jedoch wieder ausbrechen und sich zu einer aktiven Erkrankung entwickeln.
Patienten mit einer aktiven Tuberkulose fühlen sich zu Beginn ihrer Erkrankung nicht unbedingt krank. Erste Symptome sind eher leicht und speziell bei extrapulmonalem Befall (also außerhalb der Lunge, z.B. in Niere oder Knochen) kann die Tuberkulose schon ziemlich weit fortgeschritten sein, ehe sich die ersten Krankheitszeichen zeigen.
Weiterführende Links
Weiterführende Informationen zum Thema:
AWMF Leitlinien, Patienten mit akutem oder chronischem Husten
https://www.uni-duesseldorf.de/AWMF/ll/020-003.htm
AWMF Leitlinien, Infektionsverhütung bei Verdacht auf und bei diagnostizierter Tuberkulose
https://www.uni-duesseldorf.de/AWMF/ll/029-036.htm
Deutsches Zentralkommitte zur Bekämpfung der Tuberkulose
https://www.Pneumologie.de/dzk/index.html