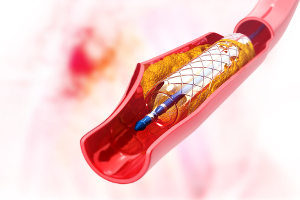
Erweiterung von einem verengten Blutgefäß mittels eines Stents
Shutterstock / crystal light
Hohlorgane und Gefäße durchgängig machen
Mitunter können Gefäßverengungen oder Verschlüsse nur mit dem Einsatz von einem Stent wieder durchgängig gemacht werden, nachdem andere Behandlungsformen der Dehnung nicht den gewünschten Erfolg gebracht haben.
Mittels eines Stents wird eine dauerhafte Aufdehnung eines verengten oder verschlossenen Gefäßes oder Hohlorgans hergestellt. Der Einsatz von einem Stent kann Leben retten und die wichtigsten Funktionen von Organen sicherstellen. In diesem Ratgeber informieren wir Sie umfassend zum Thema Stents.
Table of Contents
Was ist ein Stent?
Inhaltsverzeichnis
Ein Stent dient als Endoprothese einer inneren Schienung eines Gefäßes oder Hohlorgans. Endoprothesen sind Implantate, die natürliche Körperstrukturen stützen oder ersetzen und größtenteils dauerhaft verbleiben. Ein Blutgefäßstent ist ein dehnbares feinmaschiges Röhrchen aus Kunststoff- oder Metallgeflecht, das in eine Arterie hineingesetzt wird.
Das ist dann erforderlich, wenn eine Angioplastie, eine Erweiterung eines Blutgefäßes mittels eines Katheters nicht zum Erfolg führte. In der Palliativmedizin und in der Onkologie werden Stents zum Beispiel dafür verwendet, Hohlorgane wie zum Beispiel die Atemwege (Luftröhre), die Speiseröhre oder Gallenwege, die durch Tumoren verlegt oder eingeengt sind, offen zu halten. Ein Scaffold besteht aus bioresorbierbarem Material, das innerhalb von 24 Monaten stufenweise abgebaut wird.
Man unterscheidet Blutgefäßstents in:
→ einfache Stents (Bare Metal Stent)
→ medikamentenfreisetzende Stents (Drug Eluting Stent)
Hierbei handelt es sich um implantierbare Gefäßnetze, die in kleinen Mengen Medikamente freisetzen. Das soll eine Restenose, also ein Wiederverschließen der Gefäße, verhindern. Eine Restenose kann besonders nach Bar Metal Stents auftreten. Diese Drug Eluting Stents sind mit einem Wirkstoff beschichtet, der über einen längeren Zeitraum kontrolliert und gleichmäßig abgegeben wird.
Dieser Wirkstoff verhindert die Neubildung von Zellen, die als Reaktion des Körpers auf einen Bare Metal Stent eintreten kann. Dieser Stent hat sich besonders bei Diabetikern bewährt. Es handelt sich besonders um zwei Wirkstoffe, die sich durchgesetzt haben. Zum einen das Immunsuppressivum Sirolimus und zum anderen das Krebstherapeutikum Paclitaxel.
Arten & Variationen
Antikörperbeschichtete Stents (Healing Stent)
Healing Stents sind koronare Stentsysteme, deren Oberfläche Antikörper enthalten. Diese sollen durch das Anlocken einwachsender Zellen der Gefäßwand das Thromboserisiko vermindern.
Bioresorbierbare Stents
Diese Stents können vom Körper vollständig abgebaut werden. Sie bestehen zum Beispiel aus Milchsäure-Polymere, die ungefähr drei bis sechs Monate stabil sind und anschließend innerhalb von 2 Jahren zu Kohlendioxid und Wasser abgebaut werden. Auch Magnesium oder Zinkverbindungen kommen als weitere Materialien infrage.
Radioaktive Stents
1992 wurden erstmals radioaktive Stents hergestellt, indem metallische Stents durch Deuteronenbeschuss in radioaktive Stents umgewandelt wurden.
Die Herstellung von radioaktiven Stents kann unter anderem erfolgen:
- durch Beschuss mit Protonen oder Deuteronen, also geladenen Teilchen
- durch direkte Implantation von Radioisotopen oder einer chemischen Anbindung an die Oberfläche
Ein wesentliches Merkmal ist sowohl die dosisabhängige Reduktion des neointimalen Volumens als auch die Abnahme der Zellularität der Neointima (neu gebildetes Narbengewebe). Nach der Implantation ist die Proliferation (Nachwuchs) von glatten Muskelzellen im Gegensatz zum konventionellen Stent komplett gebremst.
Trachealstent:
Hier handelt es sich um röhrenförmige Platzhalter aus:
- Metall (zum Beispiel: Wall-Stent, O-Strecker-Stent, Palmaz-Stent)
- Metall/Beschichtung (zum Beispiel: Coated –Wall- Stent, Dynamic-Stent, Airstent, Ultraflex-Stent)
- Silikon (zum Beispiel: Hood-Stent, Polyflex-Stent, Dumont-Stent)
Das Trachealstent wird mittels Operationslaryngoskop in die Luftröhre eingesetzt. Man wendet es bei verengenden Tumoren (Lumen), bei narbigen Strikturen, bei Dyskinsie (Störung des physiologischen Bewegungsablaufes), bei Tracheomalazie und zur dauerhaften Trachealdilatation und Rekanalisierng (Wiedereröffnung eines Gefäßes oder Hohlorgans mittels Stent-Implantation) an.
Ursprung & Entwicklung
Bereits 1963 wurde die erste Behandlung eines verengten Gefäßes mit Kathetertechnik von einem amerikanischen Radiologen Dotter durchgeführt. Seither entwickelte sich die Erfolgsgeschichte von Behandlungen der koronaren Herzerkrankungen weiter. Die interventionell basierten Eingriffe in Gefäße bei Krankheitszuständen wie Herzinsuffizienz führten zu einer massiven Reduktion der Sterblichkeitsrate.
Die Geschichte des Stents beginnt im Jahr 1963
Dotter führte einen Katheter in die Leistenarterie eines Patienten ein, um mittels eines Kontrastmittels einen Arterienverschluss im Röntgenbild darzustellen und entfernte beim Zurückziehen eine Blockade, sodass das Blut wieder ungehindert fließen konnte. Das Dotter Dilatation Set aus Marke Selbstkonstruktion führte zur ersten Gefäßweitung. Dotter entwickelte schriftlich bereits damals die Möglichkeiten vom Ballonkatheter bis zum Stent.
Am 14. 1. 1964 wurde mittels dieser Technik eine Durchblutungsstörung am Bein bei einer 82-Jährigen mit Erfolg durchgeführt. 15 Jahre später erst wurde durch Grüntzig der Katheterdilatation mittels eines selbst entwickelten Ballonkatheters am verengten Herzkranzgefäß zum Ruhm verholfen. 1976 wurden Ballonkathetermodelle durch die Firma Schneider und Cook in Entwicklung und Produktion genommen. 1980 konnten bereits 1000 Operationen mittels Ballondilatationen verzeichnet werden.
Erst 1986 setzten Puel und Sigwart die ersten koronaren Stents in die Koronararterien ein. 1989 folgte ein aufblasbarer Stent mit Ballonkatheter. 1996 verhalf der Italiener Colombo mit einer entwickelten Hochdruckimplantation den Durchbruch der Stents.
Seit 2002 gibt es die ersten medikamentenfreisetzenden Stents, die das Zellwachstum hemmen, wodurch eine Restenose verhindert wird. Und 2012 erscheint der erste sogenannte resorbierbare Stent, der je nach medizinischer Notwendigkeit erhalten bleibt und sich dann von selbst auflöst.
Funktion, Wirkung & Ziele
Vor einer jeden OP oder Eingriff werden Voruntersuchungen durchgeführt. Das sind insbesondere:
- EKG mit Belastungs-EKG
- Blutuntersuchungen, Blutbild, Blutgerinnung, Nierenwerte, Schilddrüsenwerte
- Röntgenaufnahme von Lunge und Herz
Des Weiteren werden die Indikationen unterschieden, ob ein beschichteter oder unbeschichteter Stent eingesetzt wird.
Beschichtete Stents werden von der Deutschen Gesellschaft für Kardiologie empfohlen bei:
- erneuten Stenosen nach Ballondilatation
- einer Restenose, die durch Einsetzen eines unbeschichteten Stents entstand
- nach erfolgreicher Öffnung eines verschlossenen Herzkranzgefäßes
Unbeschichtete Stents werden empfohlen bei:
- Herzkranken, die eine hohe Anzahl von Tabletten zu sich nehmen müssen
- Patienten mit mehreren Krankheiten
- vor geplanter OP
- erhöhtem Blutungsrisiko
- bekannter Clopidogrel– oder ASS-Allergie
- Unsicherheit der doppelten Medikamenteneinnahme durch den Patient (Clopidogrel und ASS)
Ablauf & Wirkungsweise
Durchführung und Funktionsweise von Stents
Die Wirkungsweise eines Stents ist unterschiedlich. Man unterscheidet hier
Den selbstentfaltenden Stent
Dieser Stent besteht aus einem Stahlgittergeflecht mit umgebender Plastikhülle. Der Chirurg bringt den Stent mittels Katheter in die Gefäßverengung ein. Der Katheter wird anschließend zurückgezogen und der Stent entfaltet sich.
Den Ballon-expandierenden Stent
Bei dieser Form steckt der Stent auf dem Ballon-Katheter, der während einer Gefäßerweiterung, der perkutanen transluminalen Angioplastie, aufgeblasen wird. Der Stent behält dann die aufgedehnte Form bei und der Katheter wird herausgezogen.
Im Gefäß
Die Implantation in ein Gefäß:
Normalerweise wird der Stent über die Leiste mit einem Katheter eingeführt. Die Einstichstelle wird nur örtlich betäubt, der Patient ist also bei vollem Bewusstsein. Er bekommt allerdings vorher ein Beruhigungsmittel. Die Implantation selbst ist nicht schmerzhaft, da die Gefäßwände keine Schmerzrezeptoren enthalten.
Die Implantationsstelle wird anfänglich punktiert
Zuerst wird die Implantationsstelle, also Leiste oder Arm, punktiert und eine Schleuse gelegt, wodurch der Katheter in das Gefäß eingeführt wird. Vorher wird ein Führungsdraht in das Gefäß gelegt, der aus Metall bestehend gut im Röntgenbild erkennbar ist. Sobald die richtige Stelle erreicht ist, wird der Katheter über dem Draht eingeführt.
Zur besseren Sichtbarkeit kann ein Kontrastmittel gespritzt werden. Die Kontrastmittelgabe wird oft als warmes Gefühl wahrgenommen. Nach der Auswahl des richtigen Stents wird dieser auf einem Ballon bis zur Implantationsstelle im Gefäß geschoben. Das Gefäß wird mit dem Ballon, der aufgepumpt wird, geweitet.
Bei selbstentfaltenden Stents ist ein Ballon überflüssig. Anschließend wird über die Punktionsstelle zur Verhinderung von Nachblutungen ein Druckverband angelegt, der erst nach 24 Stunden wieder entfernt wird. Das abschließende Abhören des Arztes mit einem Stethoskop deckt eventuelle Hämatome oder Schäden an den Gefäßen auf.
Im Hohlorgan
Die Implantation in ein Hohlorgan:
Die Implantation eines Stents in ein Hohlorgan findet in Vollnarkose statt. Mittel Röntgen wird zunächst die Lage und Größe des Organs, das evtl. durch einen Tumor verengt ist, untersucht. Der Stent muss genauso lang sein, wie der Bereich, der im Organ eingeengt ist.
Falls erforderlich, wird die entsprechende Stelle vorher mit einem Ballon geweitet. Es kommen unterschiedliche Materialien zum Einsatz. Nachdem der Stent an der verengten Stelle platziert ist, weitet er sich. Erst nach einem Tag ist der Prozess abgeschlossen.
Wogegen hilft ein Stent?
Größtenteils werden Stents bei:
- koronaren Herzkrankheiten mit einer Verengung der Herzkranzgefäße
- arterieller peripherer Verschlusskrankheit mit Durchblutungsstörungen von Beinen und Armen
- einem Schlaganfall und Verengung der Halsschlagader (Karotisstenose)
- einem Aortenaneurysma
- Verengung der Nierenarterien (Nierenarterienstenose)
- einer Gallengangsstenose, bei verengten Gallengängen
Durch den Einsatz der Stents werden die entsprechenden Arterien oder Hohlorgane wie zum Beispiel Gallengänge erweitert, um den Durchfluss wieder zu gewährleisten und die Funktion der betroffenen Organe wieder herzustellen.
Es fördert & stärkt
Das Einsetzen eines Stents:
- stabilisiert verengte Gefäße,
- verhindert einen erneuten Gefäßverschluss,
- fixiert Gefäßablagerungen,
- glättet die Oberfläche eines Gefäßinnenraumes,
- verbessert den Blutfluss.
Besonders bei koronaren Herzerkrankungen wird nach einem Herzinfarkt oder präventiv ein Herz-Stent eingesetzt. Aber auch an anderen Gefäßen wie Aorta, Nierenarterien, Luftröhrenverengungen, oder Verengungen und Verlegungen von Organen durch Tumorbildung dienen Stents der Stabilisierung der Organfunktion und wirkt somit lebenserhaltend.
Diagnose & Untersuchung
Diagnostik & Untersuchungsmethoden
Um vor einer Implantation eines Stents zu überprüfen, ob und wo dieser eingesetzt werden soll, führt der Arzt eine Koronarangiografie durch, wobei die Arterien mittels eines Kontrastmittels im Röntgenbild zu sehen sind.
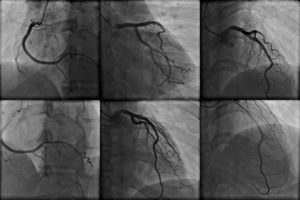
Abbildung der Herzgefäße mittels Koronarangiographie
Shutterstock / kalewa
Anhand dieser Diagnose kann genau festgestellt werden, wie stark die Verengung in den Gefäßen ist. Mithilfe einer Fraktionellen Flussreserve (FFR, Druckdrahtmessung) können Risiken gesenkt und der Einsatz von Stents teilweise überflüssig sein.
Die Kontrastmitteluntersuchung zeigt nicht immer auf, ob die bestehende Verengung lebensbedrohlich oder eher harmlos ist. Da die Stent-Implantationen gutes Geld bringen, wird oft zu schnell eine Implantation durchgeführt.
Ist das FFR-Niveau größer als 0,8, gemessen am Druck hinter dem Engpass und am Blutdruck der Hauptschlagader, so muss kein Stent eingesetzt werden.
Diese Untersuchung wird bei der Katheteruntersuchung vorangestellt und bei Notwendigkeit wird der Stent gesetzt.
Welche Methoden sind für eine Diagnose und Therapie besonders am Herz verfügbar:
- die Linksherzkatheteruntersuchung
- die Rechtsherzkatheteruntersuchung
- invasiver Herzultraschall
- Druckdrahtmessung
- Rotablation
- Cutting Ballon
- Drug Eluting Ballon
- Impella
- Corevalve oder Sapien Tavi
- Mitraclip
- die intraaortale Ballonpumpe
- die Stentimplantation
Risiken & Nebenwirkungen
In Einzelfällen können folgende Risiken vorhanden sein:
- Herzrhythmusstörungen während eines Eingriffs
- Ein erhöhtes Blutungsrisiko, da gerinnungshemmende Medikamente verabreicht werden.
- ein Gefäßverschluss
- ein Herzinfarkt
- Eine Stentthrombose, wobei der Stent durch ein Blutgerinnsel verstopft.
Als Komplikationen während der OP können auftreten:
- Stentthrombose
- Thrombose, Embolie, Schlaganfall, Lungenembolie
- GefäßVerletzungen
- Herzrhythmusstörungen
- Überempfindlichkeit gegen Röntgenkontrastmittel, allergische Reaktionen. Überprüfungen müssen bei eingeschränkten Nierenfunktionen stattfinden. Kontrastmittel mit Jod dürfen bei Schilddrüsenerkrankungen nicht eingesetzt werden.
- Das Verrutschen des Stents zum Beispiel in der Speiseröhre, das zu weiteren Schäden des Gastrointestinaltrakts führt. Durch einen Stent in der Speiseröhre kann eventuell die Luftröhre eingeengt werden, was zu Atemnot führen kann.
Vor einer OP werden daher auch immer alle Medikamente abgefragt, die der Patient zu sich nimmt. Nicht jeder Patient kann das Setzen eines Stents psychisch verkraften, daher besteht immer auch ein Infarktrisiko. Besonders beim Setzen eines ersten Stents sind das Verfahren und der Ablauf des Eingriffes dem Patienten trotz Aufklärung noch unbekannt und kann zu nervösen Überspannungen führen, die ernsthafte Komplikationen nach sich ziehen können.
Gegenanzeigen
Stents sind nicht für jeden das Allheilmittel. Es gibt medizinische Konstellationen, die es zu beachten gilt, um abzuwägen, ob ein Stent oder doch eine Bypass-OP notwendig ist.
Es gibt folgende Studienaussagen:
- 93 % der Bypass-Patienten leben noch nach 3 Jahren, beim Stent sind es 91 %
- An Herztod verstorbene Patienten mit Bypass sind 3,4 % betroffen, beim Stent 6 %.
- Gefährliche Herzinfarkte treten bei Stent-Patienten zu 7,1 % auf, bei Bypass-Patienten sind es 3,6 %.
- Der Unterschied zwischen den Patientengruppen wird mit zunehmender Nachbeobachtung größer.
Somit sollte genau abgewägt werden, für welchen Patient ein Stent geeignet und für wen besser eine Bypass-OP infrage kommt. Je mehr Stents in den Herzkranzarterien sind, desto schwieriger ist eine eventuelle spätere OP. Bei sehr alten und kranken Patienten kann auch ohne Herz-Lungen-Maschine die OP durchgeführt werden, indem nur der Teil des Herzens ruhig gestellt wird, der für die OP vorgesehen ist. Der Rest des Herzens schlägt dann weiter.
Eine Bypass-OP ist dann die erste Wahl, wenn die großen Herzkranzgefäße betroffen sind. Ungeeignet ist die OP, wenn kleine Verzweigungen verengt sind oder das Herz durch mehrere Infarkte bereits sehr stark beschädigt ist. Auch der Allgemeinzustand des Patienten findet dahin gehend Beachtung, wenn eine mehrstündige Narkose und OP-Belastung ein zu großes Risiko darstellen. Stents werden oft präventiv eingesetzt. Bei erneut auftretenden Verengungen kleinerer Gefäße oder wenn eine Ballondilatation misslingt bzw. ein bereits gelegter Bypass erneut verstopft, wird ein Stent bevorzugt.