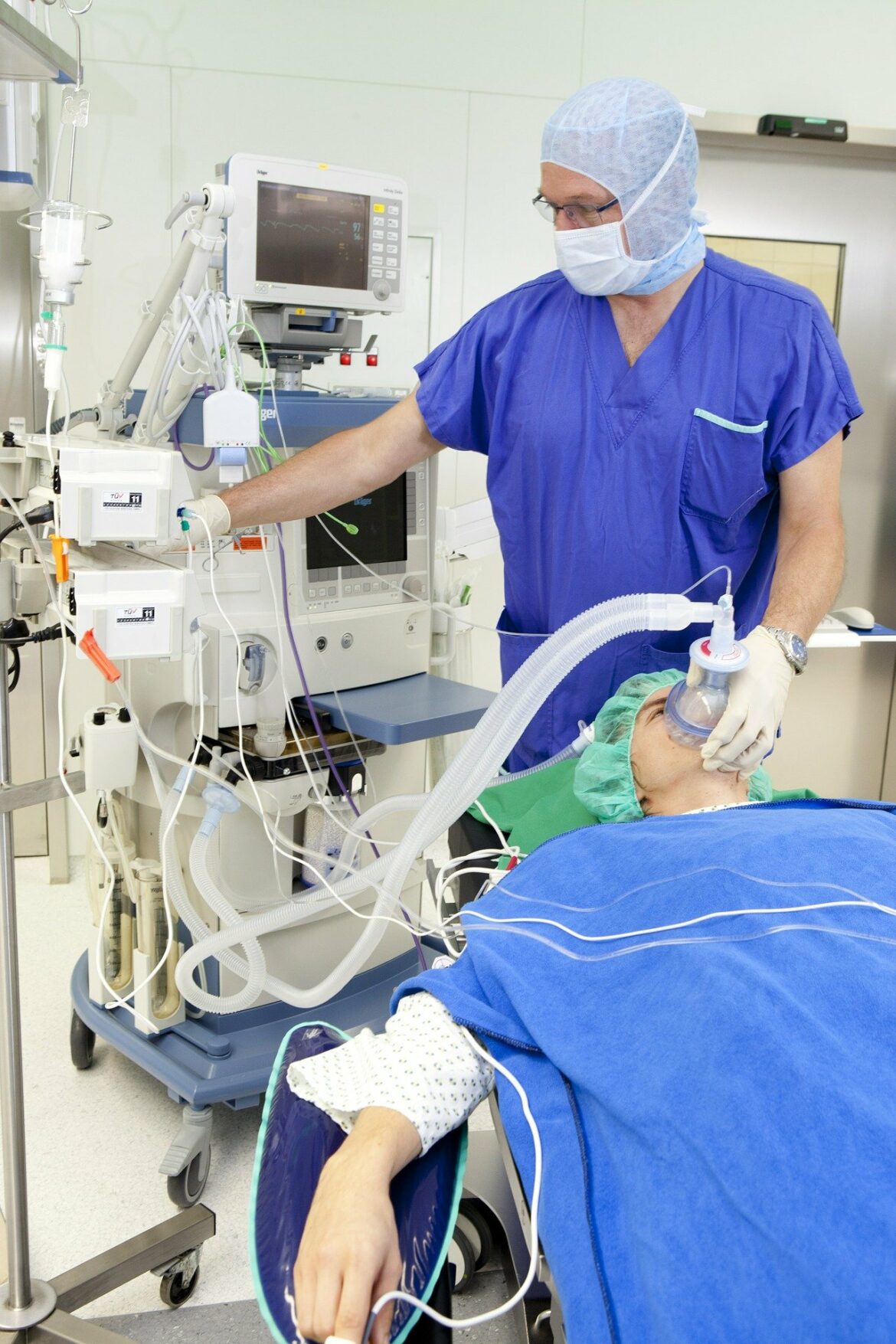
Die Atmung ist ein automatisch ablaufender Prozess: gesunde, erwachsene Menschen atmen etwa 11 bis 15 Mal pro Minute. Der Sauerstoff gelangt dann von der Lunge in das Blut und wird über die Blutbahnen schließlich an den gesamten Körper verteilt. Eine Störung dieser Funktion, wie etwa bei der COVID-19 Erkrankung, kann lebensgefährlich sein. Mit der Zeit wurden jedoch verschiedene invasive (gewebsverletzende) oder nicht-invasive Methoden zur künstlichen Beatmung entwickelt, die dies verhindern können.
Doch wie ist der Ablauf einer künstlichen Beatmung? Welche Arten gibt es und wann werden diese jeweils eingesetzt? Welche Komplikationen und Folgeschäden sind möglich? Nachfolgend finden Sie alle wichtigen Informationen zum Thema künstliche Beatmung.
Table of Contents
Was ist die künstliche Beatmung?
Inhaltsverzeichnis
Definition – Was genau versteht man unter einer künstlichen Beatmung?
Als maschinelle oder künstliche Beatmung werden verschiedene Techniken bezeichnet, welche der Unterstützung oder dem Ersatz der natürlichen Lungenatmung dienen. Sie werden zum Zwecke der Lebenserhaltung eingesetzt und können invasiv (gewebsverletzend) oder nicht-invasiv sein.
Zu den nicht-invasiven Methoden gehören Beatmungsmasken, welche jederzeit wieder abgenommen werden können. Invasive Techniken zur künstlichen Beatmung können hingegen zu Verletzungen führen und mit schwerwiegenderen Komplikationen einhergehen. Daher werden sie nur im Notfall eingesetzt.
Warum muss man künstlich beatmet werden?
Sauerstoff ist der Motor unserer Welt – nahezu alle Lebewesen auf der Erde benötigen ihn zum Überleben. Ist die Sauerstoffversorgung beim Menschen unzureichend oder setzt sie gar komplett aus, folgt binnen weniger Minuten der Tod. In solchen Fällen ist also schnelles Handeln geboten.
Zum Glück stehen uns heutzutage diverse Techniken zur künstlichen Beatmung zur Verfügung, mit denen es möglich ist, Patienten trotz unzureichender Atemfunktuion am Leben zu erhalten. Störungen der Atemfunktion können chronisch sein, sich also über Monate oder Jahre hinweg entwickeln oder aber akut sein, also plötzlich auftreten. Welche Methode zur künstlichen Beatmung dabei eingesetzt wird, variiert je nach Ursache und Schweregrad der Atemeinschränkung.
Anwendungsgebiete
Wann muss man künstlich beatmet werden?
Die künstliche Beatmung kommt dann zum Einsatz, wenn die natürliche Atmung nicht mehr (ausreichend) funktioniert. Dies ist z. B. bei Lungenerkrankungen bzw. -Störungen wie dem Atemnotsyndrom, Atemversagen oder bei der vom Coronavirus ausgelöstem COVID-19 Erkrankung der Fall.
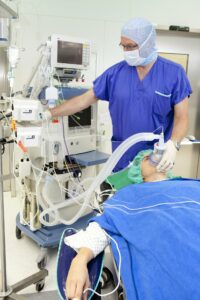
Die künstliche Beatmung ist ein wichtiger Teil der Narkose (z. B. bei OPs)
Ziel der künstlichen Beatmung ist es also, den Körper ausreichend mit Sauerstoff zu versorgen und das Kohlendioxid aus dem Körper abzuführen.
Anwendungsgebiete der künstlichen Beatmung sind z. B.:
- Narkose (z. B. während einer OP)
- Herzkreislaufstillstand bzw. Atemstillstand
- Schwerwiegende Atemerkrankungen wie z. B. akutes Lungenversagen oder COVID-19
- Vergiftungen (Intoxikationen)
- Schwere Verletzungen (Traumata)
Es gibt unterschiedliche Ursachen, die zu einer Atemfunktionsstörung führen können. Typischen sind bspw. chronische Lungenerkrankungen wie copd, ein schweres Asthma oder kritische Lungenentzündungen (Pneumonie). So kann etwa das Coronavirus bei einem schweren Verlauf zu einer ernsten Lungenentzündung führen und die Atmung massiv einschränken.
Es gibt aber auch Krankheiten, welche Muskeln und Nerven, die für die Atmung verantwortlich sind, beeinträchtigen und somit zu Atemstörungen führen können. Ferner ist es möglich, dass die Regulation der Atmung im Gehirn gestört ist.
Weitere Ursachen, die eine künstliche Beatmung nötig machen können, sind eine Brustkorb-Verformung und starkes Übergewicht. Adipositas (Fettleibigkeit oder Fettsucht) kann nämlich unter anderem zu Atemwegsverengungen führen und das Risiko für Asthma erhöhen.
Die maschinelle Beatmung ist außerdem ein wichtiger Bestandteil bei der Anästhesie (Betäubung) während einer Operation oder bei Patienten im künstlichen Koma, da die natürliche Atmung durch die Vollnarkose unterdrückt wird.
Arten & Techniken
Je nach Schweregrad der Atemeinschränkung kommen unterschiedliche Techniken zur künstlichen Beatmung zum Einsatz. Wie bereits erwähnt, wird zwischen der invasiven und der nicht-invasiven Beatmung unterschieden:
Nicht-invasive Beatmung

Mund-zu-Mund-Beatmung (Atemspende)
Die simpelste Form der Beatmung ist die Mund-zu-Mund-Beatmung (auch Atemspende genannt). Eine effektivere und hygienische Alternative hierzu stellen die sogenannten Beatmungsbeutel dar. Hierbei handelt es sich um eine Gesichtsmaske, die an einen Beutel angeschlossen ist und Luft in die Lunge des Patienten pumpt.
Die Atemspende ist eine lebenserhaltende Maßnahme zur ersten Hilfe, die in akuten Fällen wie bspw. bei einem durch einen Herzinfarkt bedingten plötzlich eintretenden Kreislaufstillstand eingesetzt wird.
Beatmungsmasken und Geräte zur Heimbeatmung können hingegen Patienten mit chronischen Lungenbeschwerden wie bspw. copd helfen.
Bei der nicht-invasiven Beatmung wird das Gewebe des Patienten nicht verletzt. Hierbei werden keine Schläuche, Tuben oder Kanülen in den Körper eingeführt und auch keinerlei Schnitte oder andere Eingriffe benötigt. Aus diesem Grund kann bei der nicht-invasiven Beatmung auf eine Sedierung verzichtet werden, sodass die Nachteile der invasiven Beatmung vermieden werden.
Anwendungsgebieten der nicht-invasiven Beatmung
Die nicht-invasive Beatmung findet bei einer akuten Atemnot Einsatz, so etwa in folgenden Fällen:
- Fortgeschrittene copd
- Lungenödem mit erhöhten Kohlenstoffdioxidwerten im Blut
- Asthma
- Lungenentzündung
- Respiratorische Insuffizienz
- Entwöhnung von einer vorausgegangenen invasiven Beatmung
- Heimbeatmung z. B. bei Schlafapnoe oder bei einer CPAP-Therapie
Invasive Beatmung
Als invasive, künstliche Beatmung werden alle Beatmungsmethoden bezeichnet, bei denen es zu einer Gewebsverletzung kommen kann. Hierbei wird in der Regel ein Tubus (Schlauch) über den Mund, die Nase oder über ein Tracheostoma (Öffnung durch einen Luftröhrenschnitt) eingeführt. Über den Tubus wird von einer Maschine aus Sauerstoff in die Lunge gepumpt.
Die invasive Beatmung kann Leben retten, sie stellt aber auch einen schwerwiegenden Eingriff für die Patienten dar und kann entsprechend zu Komplikationen und Folgeschäden führen.
Maschinelle Beatmung
Bei der invasiven Beatmung wird in erster Linie unterschieden in:
- Maschinelle Beatmung
Künstliche Beatmung des Patienten über ein Beatmungsgerät. Die Atmung kann hierbei lediglich unterstützt (assistiert) oder auch vollständig übernommen (kontrolliert) werden. - Überdruckbeatmung
Dieses Verfahren zur Beatmung nutzt einen Überdruck außerhalb von der Lunge, um Luft in diese zu pumpen. - Eiserne Lunge (Wechseldruckbeatmung)
Hierbei handelt es sich um eines der ersten Geräte zur maschinellen, künstlichen Beatmung aus dem Jahr 1920, welches heute keine Rolle mehr in der Medizin spielt.
Komplikationen & Folgen
Mögliche Komplikationen, Risiken und Folgen der künstlichen Beatmung
Die invasive Beatmung kann zu schwerwiegenden Komplikationen und Folgeschäden führen. Aus diesem Grund sollte, wenn möglich, die nicht-invasive Beatmung stets der Intubation vorgezogen werden.
Eine häufige Komplikation bei der invasiven Beatmung mittels Intubation ist die Lungenentzündung (Pneumonie). Durch die Beatmungsschläuche können nämlich Erreger leicht in die Lunge gelangen. Circa ein Drittel der Patienten mit Langzeitbeatmung entwickelt daher eine Pneumonie.
Durch die Tuben und Schläuche kann es weiterhin zu Lungen– oder Luftröhren-Verletzungen kommen. Die Lunge kann aber auch durch den Druck oder die erhöhte Sauerstoffzufuhr geschädigt werden.
Weiterhin kann es zu einer Aspiration, also zum Eindrigen von Mageninhalt in die Atemwege, kommen. In schweren Fällen kann dies zum akutem Atemnotsyndrom (ARDS – Acute Respiratory Distress Syndrome) führen.
Problematisch ist außerdem, dass die invasive Beatmung fast immer ein künstliches Koma sowie eine künstliche Ernährung erfordert.
Personen, die lange beatmet wurden, müssen ferner wieder von der Beatungsmaschine entwöhnt werden. Wurde die Atmung über einen längeren Zeitraum von einer Maschine übernommen, muss der Körper erst wieder lernen, dies alleine zu bewerkstelligen.
Künstliche Beatmung bei Corona
Die Bedeutung der künstlichen Beatmung in der Coronavirus Pandemie (COVID-19)
Die meisten Personen, die sich mit dem Coronavirus anstecken, haben einen leichten Verlauf und benötigen keine spezielle Behandlung. Bei schätzungsweise etwa 14 % der Infizierten ist jedoch eine Behandlung im Krankenhaus auf der Normalstation nötig. Circa 6 % der Corona Patienten müssen auf die Intensivstation.
Was passiert bei einer Ansteckung mit dem Coronavirus?

Pixabay / geralt
Da sars-CoV-2 ein neuartiges Coronavirus ist, sind auch die genauen Vorgänge, die das Virus in unserem Körper auslöst, noch Gegenstand von Forschungen und noch nicht vollständig geklärt.
Studien haben aber ergeben, dass Zellen in unseren Bronchien bestimmte Proteinenkombinationen besitzen, über welche das Coronavisrus (sars-CoV-2) in sie eindringen kann. Nachdem sich das Virus sich in den Zellen vermehrt hat, zerstört es diese. Die neu entstandenen Viren infizieren anschließend weitere Zellen, der Vorgang wiederholt sich.
Während das Immunsystem der meisten Menschen das Coronavirus erfolgreich bekämpfen kann und Antikörper bildet, kann sich das Virus bei einigen Personen ohne medizinische Hilfe ungehindert weiter vermehren. Diese Personen benötigen also eine Behandlung im Krankenhaus, womöglich auch auf der Intensivstation.
Beatmung – Warum nötig?
Warum ist bei COVID-19-Patienten überhaupt eine künstliche Beatmung nötig?
Bei einem schweren Corona-Verlauf werden immer mehr Zellen in der Lunge zerstört. Gleichzeitig leitet der Körper verschiedene Entzündungsreaktionen aus, um die Coronaviren zu bekämpfen. Die Entzündung führt zu Reizungen der Bronchienwand-Nerven, was den typischen Husten auslöst.
Schreitet die Erkrankung nun weiter voran, dringen die Viren immer tiefer in die Lunge ein. Sobald das Coronavirus die Lungenbläschen erreicht, wird die Sauerstoffaufnahme eingeschränkt, es kommt zu Atemnot.
Die Atemnot wird immer stärker, je mehr Lungenbläschen durch sars-CoV-2 zerstört werden. Das Lungengewebe wird zusätzlich aber auch durch die drastische Immunreaktion geschädigt. Die nun schwere Atemnot löst bei Betroffenen eine begründete Todesangst aus.
Aus diesem Grund ist bei schweren COVID-19-Verläufen eine Sauerstoffgabe notwendig. Je nach Schweregrad kann hierbei eine nicht-invasive Beatmung über Sauerstoffmasken ausreichend sein. In manchen Fällen ist aber auch eine invasive Beatmung nötig.
COVID-19 & Sauerstoffmangel
COVID-19 kann zu einem kritischen Sauerstoffmangel im Blut führen
Bei gesunden Personen gelangt Sauerstoff über die Lungenbläschen ins Blut. Bei einem schweren COVID-19-Verlauf werden einerseits Lungenzellen durch das Coronavirus zerstört. Andererseits stören die körpereigenen Immunzellen die Sauerstoffaufnahme.

Jedes Lungenbläschen ist von feinsten Äderchen überzogen
Durch die im Körper ausgelösten Entzündungsreaktionen kommt es zu einem Anschwellen des Lungegewebes. Dies erschwert wiederum den Sauerstoffaustausch zwischen Lungenbläschen und Blutbahnen.
Je weiter die Krankheit voranschreitet, desto größer wird durch Schwellungen und Eiteransammlungen auch der Abstand zwischen den Lungenblächen und den Blutgefäßen. In der Folge kollabieren einige Lungenbläschen, bei anderen kommt es wiederum zu gefährlichen Flüssigkeitsansammlungen.
Durch die vermehrte Anzahl an Immunzellen im Blut kann es außerdem zu Thromben (Blutgerinnseln) in den Gefäßen kommen. Dies behindert die Blutzirkulation und verringert die Sauerstoffversorgung des Körpers zusätzlich. Verschlimmert sich der Zustand weiterhin, kommt es schließlich zu multiplem Organversagen und letztendlich zum Tod des Patienten.
Sauerstoff im Blut
Aufgrund der beschriebenen Vorgänge, sind Patienten mit einem schweren COVID-19-Verlauf meistens hypoxämisch, sie haben also einen Sauerstoffmangel im Blut. Bei der Sauerstoffversorgung im Körper sind vor allem zwei Faktoren wichtig: die Saurstoffsättigung und der Sauerstoffgehalt im Blut:
- Der Sauerstoffgehalt des Blutes (cO2) gib an, wie viel Sauerstoff in 100 Millilitern Blut enthalten ist. Hierbei wird zwischen dem arteriellen (CaO2) dem venösen (CvO2) Sauerstoffgehalt unterschieden.
- Mit der Sauerstoffsättigung (sO2) wird hingegen der Prozentanteil des mit Sauerstoff beladenen Hämoglobins im Blut beschrieben. Die Sauerstoffsättigung im Blut wird mittels der sogenannten Pulsoxymetrie ermittelt.
Einsatz & Kriterien
Welche Beatmungsart wann zum Einsatz kommt, wird individuell und mit Hilfe von bestimmten Algorithmen entschieden. Ein wichtigen Faktor stellt in erster Linie die Sauerstoffversorgung im Körper dar.
- Bei gesunden Personen liegt der arterielle Sauerstoffgehalt im Blut bei Frauen bei etwa 18,6 Volumenprozent, bei Männern bei ca. 20,4 Vol.-%. Als kritisch gilt ein arterieller Sauerstoffgehalt von unter 12 Vol.-%.
- Die Normalwerte der arteriellen Sauerstoffsättigung im Blut liegen bei etwa 97 bis 100 %. Sinkt der Gehalt an Sauerstoff im Blut unter circa 90 bis 88 %, stellt dies oftmals schon eine wichtige Indikation für die Notwendigkeit einer künstlichen Beatmung dar.
Ein weiterer, wichtiger Indikator für die Entscheidung ist neben dem Sauerstoffversorgung auch die Atemfrequenz. Ist diese stark erhöht, kann es zu einer Ermüdung der Atemmuskulatur und des Zwerchfells kommen.
Ob eine invasive Beatmung nötig ist, kann jedoch auch anhand des Zustand des Patienten individuell entschieden werden. Hypoxämische Personen sind oftmals unkoordiniert, benommen und unruhig. So kann zum Beispiel das Vewirrungs-Ausmaß anhand des sogenannten CRB-65-Indexes (Score für den Schweregrad einer Lungenentzündung) ermittelt werden.
Ein weiteres Kriterium für die Einschätzung liefert der sogenannte qSOFA-Score, mit dessen Hilfe eingeschätzt werden kann, wie hoch das Risiko für eine Blutvergiftung oder die Schädigung weiterer Organe ist.
Leider ist bei viele Patienten mit einem sehr schweren Corona-Verlauf die Sauerstoffversorgung im Körper auch trotz künstlicher Beatmung massiv eingeschränkt. Kann der Körper auch mit Hilfe der Maschinen nicht mehr genügend Sauerstoff über die Lungen aufnehmen, muss der Sauerstoff direkt in das Blut gegeben werden (ECMO).
Arten der Beatmung
Wann kommen welche Arten der künstlichen Beatmung bei COVID-19 Patienten zum Einsatz?
Ein Sauerstoffmangel im Blut ist sehr gefährlich und muss entsprechend behandelt werden:
- Patienten mit vergleichsweise leichte Symptomen erhalten zunächst eine Sauerstoff-Nasensonde. Dabei handelt es sich um einen dünnen Kunststoff-Schlauch, der mit Sauerstoff angereicherte Luft in die Nase führt.
- Bei einer Hypoxämie kommen in erster Linie Sauerstoffmasken zum Einsatz. Hierbei erhalten die Patienten also Sauerstoff über eine Maske, die jederzeit wieder abgelegt werden kann. Die Beatmungsmaske erzeugt einen gewissen Druck, um eine effektivere Beatmung zu gewährleisten.
- Bei schweren Verläufen kann aber auch eine invasive Beatmung notwendig sein. Diese erfolgt mittels Intubation. Hierbei wird also ein Schlauch (Tubus) über den Mund oder die Nase in die Atemwege geschoben oder aber mittels Luftröhrenschnitt eingeführt.
- In letzter Konsequenz kommen ECMO-Maschinen zum Einsatz. Bei der sogenannten extrakorporale Membranoxygenierung wird der Sauerstoff nicht in die Lunge gepumpt sondern direkt in das Blut geleitet.
Außerdem wird zwischen der assistierten und der kontrollierten Beatmung unterschieden:
- Bei der assistierten Beatmung wird die natürliche Atmung lediglich unterstützt: Die Patienten können also noch eigenständig atmen, allerdings können die Normalwerte des Sauerstoffgehalts im Blut nicht mehr eigenständig erreicht werden. Die Atmung wird hierbei also vom Beatmungsgerät unterstützt.
- Bei der kontrollierten Beatmung können die Patienten nicht mehr eigenständig atmen. Sie müssen in ein künstliches Koma versetzt werden, um maschinell mittels Schläuchen beatmet zu werden. Die Atmung wird hierbei also komplett von einer Maschine übernommen.
Künstliches Koma
Warum werden Patienten mit einem sehr schweren COVID-19-Verlauf ins künstliche Koma versetzt?
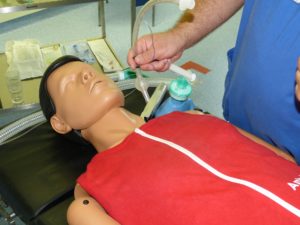
Intubation (invasive Beatmung)
Kann mit Hilfe der Beatmungsmasken keine ausreichende Sauerstoffversorgung mehr gewährleistet werden, müssen die Patienten in ein künstliches Koma versetzt werden, um invasiv beatmet zu werden. In diesem Fall erfolgt die künstliche Beatmung mittels der sogenannten endotrachealen Intubation.
Bei diesem oft auch einfach verkürzt als Intubation bezeichneten Verfahren wird ein Schlauch bzw. Tubus (Endotrachealtubus – eine Kunststoff-Sonde) über den Mund, die Nase oder über einen operativ geschaffenen Luftröhrenschnitt in die Atemwege geschoben.
Patienten, bei denen dieses Verfahren angewandt wird, müssen narkotisiert oder stark sediert werden. Würden die Patienten nicht ins künstliche Koma versetzt werden, wäre die Maßnahme derart unangenehm, dass die Betroffenen unkontrolliert dagegen ankämpfen würden. Außerdem müssen intubierte Personen ohnehin komplett ruhig gestellt sein, damit es zu keinen Verletzungen in den Atemwegen kommt.
Luftröhrenschnitt
Wann und warum muss bei der künstlichen Beatmung ein Luftröhrenschnitt gemacht werden?
Vor allem bei einer Langzeitbeatmung ist es oft nötig, einen Luftröhrenschnitt (Tracheotomie) durchzuführen, um den Tubus hierüber in die Atemwege einzuführen. Dies verringert nämlich das Risiko, dass der Kehlkopf, die Nase oder die Stimmbänder durch den Schlauch verletzt werden.
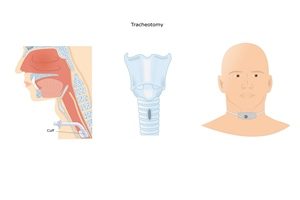
Luftröhrenschnitt
Was passiert bei einem Luftröhrenschnitt?
Bei der sogenannten Tracheotomie wird operativ ein künstlicher Zugang zu den Atemwegen geschaffen. Der Schnitt wird, wie der Begriff bereits verrät, an der Luftröhre (Trachea) gemacht. Hierrüber ist es nun möglich, den Beatmungsschlauch einzuführen, ohne Verletzungen der oberen Atemwege zu risikieren.
Vom Luftröhrenschnitt abzugrenzen ist die sogenannte Koniotomie, also die Notfallmaßnahme, welche bei einer drohenden Erstickung als letztes Mittel der Wahl eingesetzt wird.
Gefahren & Folgen
Ist die invasive, künstliche Beatmung gefährlich? Welche Folgeschäden sind möglich?
Die invasive, künstliche Beatmung stellt immer einen schweren Eingriff in den Körper dar und muss stets mit Bedacht eingesetzt werden. Je invasiver das Verfahren ist, je länger die Dauer und je schlechter der Zustand des Patienten, desto höher ist auch das Risiko für Komplikationen und Folgeschäden.
So kann es etwa bei den Beatmungsmasken zu einer Keimbelastung kommen, da das Pflegepersonal diese immer wieder abnehmen muss. Die endotracheale Intubation (Beatmung über Schläuche) bringt jedoch noch viel mehr Gefahren mit sich:
Während die natürliche Atmung aufgrund eines Unterdrucks in der Lunge gewährleistet wird, wird der Sauerstoff bei der invasiven Beatmung von der Maschine durch einen Schlauch in die Lunge gepumpt. Hierbei kann einerseits der Schlauch zu Verletzungen führen, andererseits reagiert auch die Lunge sehr empfindlich auf den Überdruck und den erhöhten Sauerstoffgehalt. Bei einer Langzeitbeatmung kommt es oft zu irreparablen Schäden. Auch weitere Organe wie Magen, Nieren oder Herz können geschädigt werden.
Aus genannten Gründen muss eine invasive Beatmung genau überlegt sein und darf nur im Notfall erfolgen. Letztendlich handelt es sich jedoch um eine lebensrettende Maßnahme, denn schon ein geringer Mangel an Sauerstoff im Körper führt binnen kürzester Zeit zum Kreislaufzusammenbruch und schließlich zum Tod.
Überlebenschancen
Die invasive Beatmung ist zwar deutlich effektiver als die nicht-invasive Sauerstoffgabe, dafür geht erstere aber auch mit viel mehr Risiken einher. Wie hoch die Überlebenschancen sind, ist vor allem vom Zustand des Patienten und der Dauer der Sauerstoffbehandlung abhängig.
So kann etwa eine 50-jährigen Person ohne Vorerkrankungen eine zwei- oder dreitägige Behandlung gut und ohne Folgen überstehen. Mit zunehmendem Alter und bei einer längeren Behandlungsdauer nimmt jedoch auch das Risiko für Folgeschäden zu.
Gerade bei älteren Personen mit mehreren Vorerkrankungen können sowohl die invasive Beatmung an sich als auch die Narkose und das künstliche Koma sehr gefährlich werden.
FAQ – Fragen & Antworten
Hier finden Sie Antworten auf häufig gestellte Fragen über die künstliche Beatmung.
Beatmen – Bedeutung?
Was heißt beatmen?
Kann eine Person nicht mehr eigenständig atmen bzw. liefert die eigene Atmung nicht mehr ausreichend Sauerstoff, muss sie beatmet werden. Die Beatmung ist also der Vorgang, bei dem die natürliche Atmung von außen unterstützt oder vollkommen übernommen wird. Dies kann sowohl durch eine andere Person (Mund-zu-Mund-Beatmung) oder mithilfe von Maschinen (maschinelle Beatmung) erfolgen.
Beatmung bei OP?
 Warum muss man bei einer OP künstlich beatmet werden?
Warum muss man bei einer OP künstlich beatmet werden?
Bei Operationen, bei denen eine vollständige Narkose nötig ist, müssen Patienten stets künstlich beatmet werden. Das liegt daran, dass sowohl durch die Anästhesie als auch durch die Sedierung mittels starker Schmerzmittel die natürliche Atemfunktion ausgesetzt wird.
Einerseits führt die Sedierung zu einer Verflachung der Atmung. Andererseits müssen die Muskeln des Patienten für die Operation vollständig entspannt sein, was durch die Anästhetika erzielt wird und zwangsläufig auch die Atemmuskulatur betrifft.
Einsatz – Wann?
Wann muss man künstlich beatmet werden?
Eine künstliche Beatmung ist dann angebracht, wenn die natürliche Atemfunktion nur eingeschränkt oder gar nicht mehr funktioniert. Beatmet werden, müssen also Personen, bei denen durch die normale Atmung keine ausreichende Versorgung des Körpers mit Sauerstoff mehr gewährleistet werden kann.
Häufige Gründe für eine künstliche Beatmung sind die Anästhesie bzw. Narkose (z. B. für eine OP), ein Atemstillstand (Apnoe) oder chronische Erkrankungen wie copd (Heimbeatmung).
Dauer – Wie lange?
Wie lange kann man künstlich beatmet werden?
Wie lange man künstlich beatmet werden muss, variiert stark je nach Schwere der Erkrankung bzw. Störung des Patienten. Die Dauer der künstlichen Beatmung sollte so kurz wie möglich, jedoch auch so lang wie nötig gehalten werden. Je länger ein Patient nämlich künstlich beatmet wird, desto höher sind auch die Risiken.
Verwandte Artikel:
Weiterführende Informationen finden Sie in folgenden, verwandten Artikeln: