Heute weniger belastend
Verständlicherweise haben immer noch viele Patientinnen und Patienten große Angst und Bedenken, wenn die behandelnden Ärzte eine Magensonde verordnen.
Diese Behandlung wird oftmals abgelehnt, obwohl die Belastung, die mit diesem Verfahren einher geht, schon viel geringer geworden ist. Früher war die Magensonde eine echte Tortur.
In diesem Ratgeber informieren wir Sie umfassend zum Thema Magensonde. Unter anderem gehen wir auf die Durchführung, die Wirkungsweise, die Einsatzgebiete und die möglichen Risiken ein.
Table of Contents
Was ist eine Magensonde?
Inhaltsverzeichnis
Die Magensonde oder Gastroduodenalsonde ist heutzutage nach wie vor bedeutsam, weil dieses Verfahren eine Vielzahl an aussagekräftigen Informationen liefern kann und therapeutisch unverzichtbar ist. Diese Behandlung ist zwar unangenehm, aber schmerzlos.
Magensonden werden oral, also über den Mund eingeführt. Das verursacht verständlicherweise immer wieder Ablehnung und Unbehagen. Eine Alternative zum oralen Einführen ist eine durch die Nase gewährleistete Variante. Die transnasale Sonde kann beispielsweise dann eingesetzt werden, wenn sich Patienten permanent Erbrechen müssen.
Magensonden übernehmen mehrere Funktionen. Sie sind daher sowohl diagnostisch als auch therapeutisch relevant. Darüber hinaus ist das Thema Magensonde ein viel diskutierter Aspekt, wenn es um lebensverlängernde Maßnahmen und Patientenverfügungen geht.
Mitunter wünschen sich Menschen unter bestimmten gesundheitlichen Voraussetzungen nicht, dass eine Sonde für eine künstliche Ernährung gelegt werden soll. Zur Verlängerung des Lebens ist diese Maßnahme jedoch unumgänglich.
Ursprung & Entwicklung
Die Magensonde ist eine Erfindung, die dem deutschen Arzt Adolf Kußmaul zugeschrieben werden muss. Einige Wissenschaftler, die sich mit der Geschichte der Magensonde eingehend beschäftigt haben, sind der Meinung, dass deren Ursprung bis in das Mittelalter zurück reicht. Im Gegensatz dazu wird sogar davon ausgegangen, dass die Griechen im Altertum bereits den Vorgang des Erbrechens mit einer Sonde einleiteten.
Im Jahr 1162 wurde ein Schlauch in die Speiseröhre eingeschoben, der allerdings nicht bis in den Magen gelangte. In diesem Zusammenhang handelte es sich zunächst um eine Ösophagussonde, die später zur Magensonde weiterentwickelt wurde.
Um 1660 wurden Schierlingsvergiftungen mit einer gebogenen hohlen Sonde behandelt. Seit 1830 waren die nasal oder über die Nase eingeführten Magensonden zur Magenspülung bekannt. In den folgenden Jahrzehnten entstanden aus den einfachen Sonden mit Schläuchen ohne innere Einteilung die Medizinprodukte mit einer zusätzlichen Pumpe. Diese sind bis jetzt zum Auspumpen eines Magens obligatorisch.
Funktion, Wirkung & Ziele
Die Aufgaben der Magensonde sind vielschichtig. Neben dem Einbringen von Stoffen in den Körper ist auch das Ausbringen von Stoffen aus dem Körper eine der zentralen Aufgaben, die sie erfüllen muss. Um bestimmte Veränderungen des Magens zu erkennen, bietet die Magensonde ebenfalls optimale Bedingungen. Hierfür bleibt die Sonde nur für eine kurze Zeit liegen.
 Die Magensonde ist aus einem ungefähr 75 Zentimeter langen, beweglichen und eher weichen Schlauch aufgebaut. Für die Herstellung werden leicht elastische Kunststoffe mit glatten Oberflächen wie Silikon oder Polyurethan und Polyvinylchlorid verwendet.
Die Magensonde ist aus einem ungefähr 75 Zentimeter langen, beweglichen und eher weichen Schlauch aufgebaut. Für die Herstellung werden leicht elastische Kunststoffe mit glatten Oberflächen wie Silikon oder Polyurethan und Polyvinylchlorid verwendet.
Diese gut verträglichen Materialien werden zusätzlich mit Weichmachern versetzt, damit keine mechanischen Verletzungen auftreten können. Soll eine Magensonde länger im Körper verbleiben, dann greifen die Fachärzte auf Silikonkautschuk oder Polyurethan zurück.
Die durchschnittliche Länge von 75 Zentimetern reicht in der Regel aus, um über den Rachen und die Speiseröhre bis in den Magen zu gelangen. Derartige Magensonden sind eine Standardausrüstung. Alternativ dazu eignen sich die längeren Jejunal- und Duodenalsonden für das Einführen bis in den Zwölffingerdarm und den Leerdarm.
Des Weiteren gibt es die nasogastralen Magensonden, die durch die Nase verlaufen. Erweitert wird die Auswahl an Magensonden durch die PEG (Perkutane endoskopische Gastrostomie) oder die durch die Bauchdecke geleitete Version.
Auswahl & Parameter
Bei der Auswahl der Magensonden kommt es auf verschiedene Parameter an:
- Länge des Schlauchs
- Durchmesser des Schlauchs
- Material des Schlauchs
- Menge der inneren Hohlräume (Lumen)
Der Durchmesser einer Magensonde wird wie der Durchmesser eines Blasenkatheters in Charrière ausgedrückt. Ein Charrière sind 13 Millimeter. Üblich sind maximal 40 Charrière.
Das Lumen in einer Magensonde kann mehrfach angelegt sein. Hat sie nur ein Lumen, dann ähnelt diese einem normalen Schlauch. Das sind meist sogenannte Ableitungssonden, die Magenflüssigkeit aus dem Magen befördern sollen.
Doppelläufige oder zweiläufige Magensonden verfügen über Lumen, die an unterschiedlichen Abschnitten verteilt sind. Diese Produkte sind ideal für eine vorübergehende künstliche Ernährung.
Die Magensonde soll eine ausreichende Ernährung gewährleisten. Mit ihr lässt sich dieser Zustand aber nur über einen begrenzten Zeitraum überbrücken. Darüber hinaus kann die Magensonde zur Gewinnung von Magensaft genutzt werden. Über eine Magensonde kann überschüssiger Magensaft nach außen transportiert werden.
Einsatzbereiche
Magensonden sind sinnvoll, wenn:
- keine normale orale Ernährung funktioniert
- eine intensivmedizinische Therapie erfolgt
- Magensaft für eine Laboruntersuchung benötigt wird
- Magensaft abgezogen werden muss
Behandlung mit Sonde
In jedem Fall muss für eine Magensonde eine ausreichende Indikation vorliegen. Diese Tatsache schließt den verdacht auf eine im oberen Verdauungstrakt manifestierte Erkrankung ebenfalls ein, falls die Beschwerden der Patienten darauf hinweisen. Ansonsten wird auf eine Magensonde verzichtet. Das Legen der Sonde zur Zwangsernährung gegen den Willen der Patienten ist unbestritten.
Medizinische Indikationen beziehungsweise Begründungen für eine Magensonde sind:
- eingeschränkter Schluckreflex beziehungsweise Schluckstörungen
- Schluckstörungen können durch einen Apoplex oder einen Schlaganfall oder Unfälle bedingt sein.
- Schluckreflex fehlt komplett
- Speiseröhren-, Magen- oder Rachentumoren
- nach operativen Eingriffen am Mund in der Kieferchirurgie
- nach Operationen der Speiseröhre beziehungsweise am Ösophagus
- Essstörungen
- Darmverschluss
- Ausleitung von Giften oder Blut
- dauernde Bewusstlosigkeit
- Knochenbrüche
- Unterernährung
- Mangelernährung
- körperliche und geistige Behinderungen
Ablauf & Wirkungsweise
Durchführung und Wirkungsweise der Magensonde
Für das Applizieren der Magensonde wird der Patient in eine sitzende Position gebracht. Der Behandler kann die im Normalfall gut gleitende Magensonde entweder durch die Nase oder den Mund einführen. Die Gleitfähigkeit des Schlauches wird durch das Einstreichen mit einem Gleitgel optimiert.
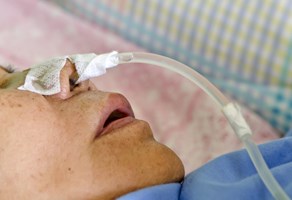 Der Würgereiz kann einerseits durch die Verabreichung von Medikamenten (Betäubungsmittel) unterdrückt werden. Andererseits kann bei einer vorliegenden Allergie auf diese Arzneimittel der Patient mitwirken, indem er den Schlauch aktiv mit schluckt oder einatmet. Führt die Fachkraft den dünnen Schlauch am Zäpfchen vorbei, kann der unwillkürliche Würgereiz etwas unterdrückt werden.
Der Würgereiz kann einerseits durch die Verabreichung von Medikamenten (Betäubungsmittel) unterdrückt werden. Andererseits kann bei einer vorliegenden Allergie auf diese Arzneimittel der Patient mitwirken, indem er den Schlauch aktiv mit schluckt oder einatmet. Führt die Fachkraft den dünnen Schlauch am Zäpfchen vorbei, kann der unwillkürliche Würgereiz etwas unterdrückt werden.
Günstig ist es, wenn die Patienten immer einen Schluck Wasser zwischendurch zu sich nehmen. Wird der Schlauch unbeabsichtigt in die Luftröhre geleitet, reagieren die Patienten mit einem heftigen abrupten Husten. Ist das untere Ende des Schlauches im Magen angekommen, wird der obere Teil der Magensonde mit einem Pflaster fixiert.
So bleibt der Schlauch verrutschungsfrei liegen und kann die Schleimhäute nicht reizen. Grundsätzlich müssen sich die Ärzte beim Legen der Magenseite auf ihr Gefühl und ihre Erfahrung verlassen. Sie können den Verlauf des Schlauches nicht sehen, arbeiten also „blind“.
Um eine gewisse Kommunikation mit dem Patienten zu ermöglichen, können Handzeichen vereinbart werden. Das vermittelt den Betroffenen auch den Eindruck, nicht hilflos ausgeliefert zu sein. Für den Arzt bedeutet das einen Abbruch der Behandlung, falls ein Patient das anzeigt.
Ein Überprüfen der beabsichtigten Lage ist mittels:
- Röntgen
- Ultraschall
- Ermittlung des pH-Wertes (stark saurer Bereich 1 bis 2 wenn Magensaft ankommt)
- Luftinsufflation oder Einblasen von Kohlendioxid oder Luft
vollziehbar.
Nach dieser Prozedur kann der Patient Sitzen bleiben oder sich legen und sich entspannen.
Magensonde hilft bei
Eine Magensonde wird eingesetzt, wenn ein Patient Schwierigkeiten mit der oralen Aufnahme hat. Die Gründe hierfür können vielfältig sein. Sie hilft außerdem beim Ausbringen von Stoffen aus dem Körper, also zum Beispiel wenn der Patient an seinem Erbrochenen ersticken könnte.
- Nahrungszufuhr
- Flüssigkeitszufuhr
- Medikamentenzufuhr
- Ausbringen von Stoffen aus dem Körper
Vorteile & Arten
Vorteile von transnasalen Magensonden
Durch die Nase eingebrachte Magensonden bewirken keine dauerhaften Schäden im Verdauungstrakt. Sie gelten als gering invasiv und können sogar bei Kindern verwendet werden.
Das Wechseln und das Legen der transnasalen Sonde ist mit wenig Aufwand verbunden, da sich die Sonde leicht positionieren lässt. Für bettlägerige Patienten, die nur vorübergehend eine kurz- oder mittelfristige Ernährungsbehandlung benötigen, ist die transnasale Magensonde eine empfehlenswerte Alternative.
Vorteile von perkutanen endoskopischen Magensonden PEGs
Diese medizinischen Hilfsmittel eignen sich hervorragend zur Vorbeugung von Mangelernährung und Unterernährung in der Intensivpflege und in der Intensivmedizin. Diese Sonde kann durch eine einfache Fixierungsplatte in ihrer Position nicht bewegt werden.
Diese Magensonde dient zum Zuführen von Sondennahrung und von Flüssigkeiten gleichermaßen. Patienten, die mit einer solchen Sonde ausgestattet sind, loben die reduzierte Sichtbarkeit und die damit verbundene bessere Lebensqualität. Insbesondere für mobile Patienten, die sich ständig verschlucken, ist diese Variante praktisch.
Diagnose und Untersuchung
Diagnostik und Untersuchungsmethoden bei der Magensonde
- Monitoring oder Erfassung von Magenblutungen (gastrointestinale Blutungen)
- Aspiration (Eindringen) von Sekreten oder Giften
- Messung des pH-Wertes des Magensaftes
- Manometrie (Druckmessung) in der Speiseröhre
- Ermittlung der Menge des Magensaftes
- Feststellung der Wasserstoffionenkonzentration (pH-Wert)
Die klinisch-chemische Magensaftuntersuchung ist ein wichtiger Teil verschiedener diagnostischer Erhebungen. Seit die Magensaftdiagnostik entstanden ist, hat die leider an Relevanz verloren. Nur einige wenige Krankheiten werden noch auf diese Weise aufgedeckt.
Dazu gehören beispielsweise:
- die Tuberkulose
- die Blutarmut beziehungsweise die perniziöse Anämie
- die chronische Gastritis oder die chronische (anhaltende) Entzündung der Magenschleimhaut
- das Magenkarzinom beziehungsweise der Magenkrebs
- die Refluxkrankheit
- das Zollinger-Ellison-Syndrom (Zunahme der Magensekretbildung)
Risiken & Nebenwirkungen
- Nasenbluten
- Verletzungen der Nasenschleimhaut, der Bronchien, der Speiseröhre oder der Mundschleimhaut
- Erbrechen
- Entzündung des Bauchfells
- Durchstoßen oder Perforieren der Magenschleimhaut
- Probleme mit dem Kreislauf (Herzstillstand)
- Tachykardie (beschleunigte Pulsfrequenz)
- Bradykardie (stark verringerte Herzschlagfrequenz)
- Druckstellen in Nase, Rachen und Speiseröhre mit der Entstehung von Druckgeschwüren (Ulzera)
- Dislokation (Aufrolleffekt der Sonde)
- Eindringen von Sondenkost in die Luftröhre
- Pneumonie oder Lungenentzündung durch Aspiration
Durch eine Magensonde verursachte Beschwerden sind abhängig von der Art der Sonde und den bereits bestehenden Symptomen sowie von pathologischen oder krankhaften Begleiterscheinungen. Auch das aktuelle Befinden des Patienten kann Nebenwirkungen und Risiken in sich bergen. Vom Grundsatz her kann die Komplikationsrate bei einer Magensonde als sehr gering eingeschätzt werden.
Liegt die Sonde einmal an ihrem Platz, dann bemerken die Patienten lediglich einen Druck und einen Fremdkörper in Nase und Mund. Dennoch sollte die Magensonde nicht länger als sechs bis zehn Wochen im Körper verweilen bleiben. Aus ernährungstechnischen Erwägungen heraus ist dann eine PEG vorteilhafter und entlastender für die Patienten.
Gegenanzeigen & Gefahren
- schwere Verletzungen des Rachenraumes, der Nase oder des Mundes
- Verätzungen der Speiseröhre
- Varizen (verdickte oder erweiterte Venen) in der Speiseröhre
- Tumore in der Speiseröhre
Die Gegenanzeigen von nasalen oder oralen Sonden und perkutanen (durch die Haut) eingeführten Magensonden weichen partiell voneinander ab. Wenn die zuerst genannten Arten der Sonden nur zur Überbrückung bis zu einer perkutanen Magensonde genutzt werden sollen, dann kann die Anlage einer perkutanen endoskopischen Gastrotomiesonde ebenfalls nach einem bestimmten Zeitraum eine Kontraindikation darstellen.
Fachpersonal
Wer behandelt mit einer Magensonde? Zu welchem Arzt sollte man gehen?
- Hausärzte
- Fachärzte für Innere Medizin oder Internisten
- Examinierte Krankenschwestern und Krankenpfleger
- Examinierte Altenpfleger
Eine trans-nasale oder orale Magensonde darf nur mit entsprechender Ausbildung und Erfahrung und unter Kontrolle eine Arztes gelegt werden. Das gilt vor allen Dingen für die PEG, weil dafür ein kleiner operativer Eingriff unumgänglich ist.
Unser Fazit zur Magensonde
Gerade die PEG unterliegt bei vielen Menschen einer großen Akzeptanz, weil diese den Alltag nicht allzu stark beeinträchtigt. Sie wird daher gut angenommen und bewährt sich schon tausendfach bei Patienten aller Altersgruppen.