Was ist eine Pankreatitis?
Inhaltsverzeichnis
Die Bauchspeicheldrüsenentzündung

Die Bauchspeicheldrüse (Pankreas) liegt beim Menschen im Oberbauch und ist ein wichtiges Organ für den Stoffwechsel und die Verdauung. Sie besteht aus zwei Teilen: einem endokrinen Bereich, der durch die Produktion von Insulin und Glukagon für die Steuerung des Blutzuckerhaushaltes verantwortlich ist. Der sogenannte exokrine Bereich ist für ein sehr bedeutsames Verdauungsenzym verantwortlich.
Dieses sorgt dafür, dass die Nährstoffe im Darmbereich in das menschliche Blutsystem übertreten können. Ist die Bauchspeicheldrüse entzündet werden diese Verdauungsenzyme bereits im Gang zur Bauchspeicheldrüse aktiv, anstatt im Darmbereich. Sie beginnen dort das Gewebe der Pankreas anzugreifen, so dass die Bauchspeicheldrüse sich selbst verdaut. Dieser Vorgang ruft dann die Entzündung hervor.
Table of Contents
Irrglaube: Alkohol
Irrglaube über die Ursachen der Bauchspeicheldrüsenentzündung
Im Volksmund hört man schnell den Ausruf bei einer akuten Bauchspeicheldrüsenentzündung, dass die betroffene Person wahrscheinlich übermässig viel Alkohol konsumiert hat und das bestimmt schon über einen längeren Zeitraum.
Sicherlich kann der lang anhaltende Alkoholgenuss zu einer Entzündung der Bauchspeicheldrüse beitragen und Alkoholiker sind oft von dieser Krankheit betroffen, doch es gibt auch noch weitere Ursuchen, die diese lebensbedrohliche Erkrankung hervorrufen können und nicht jeder Alkoholiker leidet an einer Pankreatitis.
Eine Bauchspeicheldrüsenentzündung wird auch als Pankreatitis bezeichnet und kann sowohl in akuter Form als auch in chronischer Ausprägung auftreten, wobei die chronische Bauchspeicheldrüsentzündung oftmals wirklich eine Folge von ausgeprägten Alkoholexzessen ist.
Bauchspeicheldrüsenentzündung
Eine Pankreatitis tritt als akute oder chronische Entzündung des Pankreas (Bauchspeicheldrüse) in Erscheinung. Die akute Pankreatitis ist durch starken abdominellen Schmerz (Bauchschmerz) gekennzeichnet, der typischerweise gürtelförmig ausstrahlt.
Bei einer Pankreatitis kann die Schädigung der Bauchspeicheldrüse von einer leichten ödematösen Schwellung des Organs (Flüssigkeitseinlagerung in das Gewebe) bis hin zu einer lebensbedrohlichen vollständigen Nekrose (Zelluntergang) des Gewebes führen.
Die chronische Pankreatitis entwickelt sich langsam, es kommt zu intermittierenden Schmerzattacken und Malabsorptionssymptomatik (schlechter Aufnahme der Nahrungsstoffe im Darm) als Folge des langsamen Gewebsuntergangs und der daraus resultierenden verminderten Bereitstellung der Verdauungsenzyme.
Es besteht aus einem exokrinen Anteil, der Verdauungsenzyme produziert, die an der Metabolisierung (Abbau zu kleinen Molekülen, die im Darm resorbiert werden können) von Eiweiß, Kohlenhydraten und Fett im Dünndarm beteiligt sind. Außerdem bildet das Pankreas auch Bicarbonat zur Neutralisierung von Magensäure und zur Gewährleistung eines alkalischen Milieus im Darm, das für die optimale Wirkung der Verdauungsenzyme erforderlich ist.
Neben der exokrinen Funktion hat das Pankreas auch eine endokrine Funktion. Das Pankreas reguliert und kontrolliert den Glukosestoffwechsel, da in seinen Inselzellen die antagonistisch wirkenden Hormone Insulin und Glukagon produziert werden. Diese Hormone steuern den Transport und die Aufnahme von Glukose in die Zellen.
Der Begriff Pankreas-Insuffizienz beschreibt die Unfähigkeit des Pankreas (Bauchspeicheldrüse), die vom Organismus benötigte Menge an Verdauungsenzymen bereitzustellen, die im Dünndarm Nährstoffe wie Fett, Eiweiß und Kohlenhydrate zu kleinen Molekülen abbauen damit sie resorbiert werden können.
Die Pankreas-Insuffizienz beruht typischerweise auf einer chronischen Schädigung des Organs, die verschiedene Ursachen haben kann. Bei Kindern ist sie am häufigsten mit der Zystischen Fibrose assoziiert, bei Erwachsenen dagegen mit der chronischen Pankreatitis. Seltener kann sie auch im Zusammenhang mit einem Pankreas-Karzinom auftreten.
Gewebearten
Das Pankreas besteht aus zwei funktionell unterschiedlichen Gewebearten:
- Exokriner Pankreas: die Zellen dieses Pankreasanteils produzieren in erster Linie Verdauungsenzyme, zur weiteren Aufspaltung von Fett, Eiweiss und Kohlehydraten im Dünndarm. Im Normalfall werden diese Enzyme zunächst als inaktive Vorstufen sezerniert und werden erst durch den Kontakt mit den Oberflächenzellen des Dünndarms aktiviert. Darüber hinaus produzieren die exokrinen Zellen des Pankreas auch in großen Mengen Bicarbonat zur Neutralisation der Magensäure.
- Endokriner Pankreas: In den endokrinen Inselzellen des Pankreas werden die Hormone Glukagon und Insulin synthetisiert und an das Blut abgegeben. Diese Hormone regulieren in antagonistischer Weise den Glukose-metabolismus und sind somit essentiell an der Energiebereitstellung im Organismus beteiligt.
Ursachen & Auslöser
Ursachen für das Ausbrechen einer Bauchspeicheldrüsenentzündung
Man muss bei einer Pankreatitis immer zwischen einer akuten und chronischen Erkrankung unterscheiden, denn beide Krankheitsverläufe können unterschiedlichste Ursachen aufweisen.
Akute Pankreatitis
Ursachen für eine akute Pankreatitis
Es gibt unterschiedliche Ursachen für das Ausbrechen einer akuten Bauchspeicheldrüsenentzündung. Bei den meisten Menschen ist die Galle das Hauptproblem.
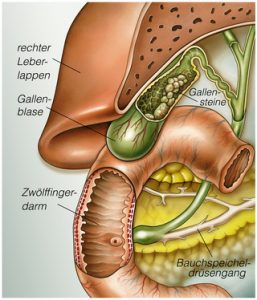
Eine häufige Pankreatitis Ursache sind Gallensteine
Meistens ist die Erkrankung der Galle für eine akute Pankreatitis verantwortlich. Wenn die Gallengänge durch Gallensteine verstopft sind muss das zuerst keine besonderen Schmerzen bei den Betroffenen auslösen.
Allerdings kann dies auch zu einem massiven Rückstau in der Bauchspeicheldrüse führen. Dies liegt daran, dass der Gallengang und auch die Gänge der Bauchspeicheldrüse an einem gemeinsamen Punkt beim Menschen in den Dünndarm führen.
Bei einem akuten Rückstau in der Bauchspeicheldrüse wird das Gewebe gereizt und das Verdauungssekret beginnt damit, die Bauchspeicheldrüse aufzulösen. Dies kann extreme Schmerzen verursachen, die der Patient kaum aushalten kann.
Alkohol
Eine weitere Ursache für eine akute Pankreatitis kann der Genuss von Alkohol und auch Nikotin sein. Dabei muss der Alkoholgenuss nicht besonders ausgeprägt sein. Es ist von der Konstitution der einzelnen Personen abhängig, wann die Erkrankung durch Alkoholkonsum ausgelöst wird.
Seltener kann die Entzündung auch durch andere Faktoren ausgelöst werden. Bestimmte Medikamente wie Betablocker, ace-Hemmer, fettsenkende Mittel, einige Antibiotika oder auch Zytostatika oder auch Schmerzmittel können zu einer akuten Bauchspeicheldrüsenentzündung führen.
Tumore, Infektionen und ein schlechter Fettstoffwechsel
Aber auch Tumore, die die Bauchspeicheldrüsenausgänge blockieren können eine akute Entzündung hervorrufen. Ein schlechter Fettstoffwechsel sowie eine Überfunkion der Nebenschilddrüse können auch für eine Pankreatitis verantwortlich sein. Aber auch eine bakterielle Infektion oder Viren wie zum Beispiel Mumps können der Auslöser der Erkrankung sein. Bei manchen Menschen bleiben die Ursache allerdings auch völlig unerkannt.
Chronische Form
Ursachen für eine chronische Bauchspeicheldrüsenentzündung
Die Ursachen für eine chronische Bauchspeicheldrüsenentzündung sind nicht besonders vielfältig. Meistens ist ein starker Alkohlgenuss bei den Betroffenen mit im Spiel.
In den meisten Fällen wird eine chronische Bauchspeicheldrüsenentzündung durch Alkoholmissbrauch hervorgerufen. Das Gewebe hat sich bei einer chronischen Erkrankung bereits erheblich zerstört, so dass die Betroffenen unter den Folgen Zeit ihres Lebens leiden müssen.
Autoimmunreaktion und genetische Vererbung
Eine weitere, aber sehr seltene Ursache für die chronische Bauchspeicheldrüsenerkrankung kann eine Autoimmunreaktion sein. Hierbei bildet der Körper vermehrt Antikörper aus, die das Gewebe der Pankreas angreifen.
Es gibt auch chronische Bauchspeicheldrüsenentzündungen, die aufgrund genetischer Vererbungen auftreten. Diese treten bereits im Kindesalter auf. Ein bestimmter Gendefekt sorgt dann dafür, dass das Verdauungsenzym der Pankreas bereits in der Drüse an sich zu wirken beginnt, anstatt im Dünndarm.
Pathomechanismus
Im Normalfall werden die Pankreasenzyme in Form inaktiver Vorläuferproteine ans Duodenum abgegeben und erst durch den Kontakt mit der Dünndarmoberfläche und proteolytische Spaltung in die aktive Form überführt z.B. Trypsinogen wird zu Trypsin, Pepsinogen zu Pepsin.
Es wird in den verschiedenen Arbeitshypothesen zum Pathomechanismus der Pankreatitis angenommen, dass der Transport der Verdauungsenzyme bei der Entstehung der Pankreatitis z.B. durch Gallensteine behindert wird. Dadurch werden die Verdauungsenzyme noch in der Bauchspeicheldrüse selbst aktiviert und führen zur Autodigestion (Selbstverdauung) des Pankreas.
Bis ins Detail ist der Pathomechanismus der Pankreatitis noch nicht geklärt. Neben dem Verschluss der Ausführungsgänge durch Gallensteine, der verminderten Sekretion von Flüssigkeit und dem Eindicken des Pankreassekretes spielen reaktive Sauerstoffspezies bei Intoxikationen und verminderte Bildung der Inhibitoren der Verdauungsenzyme (PSTI = Pancreatic Secretory Trypsin Inhibitor, alpha-2-Makroglobulin) eine Rolle.
Die verschiedenen Pathomechanismen spiegeln sich auch in den Risikofaktoren eine Pankreatitis zu bekommen wieder. Dazu gehören: Gallenwegsobstruktion (wenn Gallensteine die gemeinsame Endstrecke des Pankreasausführungsgangs und Gallengangs einengen), Alkoholismus, männliches Geschlecht.
Die ersten beiden Faktoren zeichnen beim Erwachsenen für etwa 80 % der Fälle von akuter Pankreatitis verantwortlich, und machen auch einen nicht unwesentlichen Anteil der chronischen Pankreatitis aus. In ca. 10 % der Fälle ist die genaue Ursache der Pankreatitis unbekannt, man spricht dann von idiopathischer Pankreatitis.
Darstellung des Pankreas (Bauchspeicheldrüse)
Die restlichen 10 % der Fälle beruhen auf einer der folgenden Ursachen:
- Medikamenteneinnahme z. B. Valproinsäure (Antiepileptikum) oder Östrogene
- Virale Infektionen wie Mumps, Epstein-Barr-Virus, Hepatitis A und B
- Hypertriglyceridämie, Hyperparathyreodismus oder Hypercalcämie
- Zystische Fibrose oder Reye-Syndrom bei Kindern
- Pankreas-Karzinom
- Chirurgischer Eingriff oder Trauma im Bereich des Pankreas
Symptome & Anzeichen
Symptome und Anzeichen für eine Bauchspeicheldrüsenentzündung
Die Symptome sind den meisten Betroffenen nicht im ersten Augenblick deutlich als Anzeichen für eine Bauchspeicheldrüsenentzündung erkennbar. Viele leiden auch schon eine längere Zeit an der Erkrankung und wundern sich über die starken Schmerzen, die immer mal wieder auftreten.
Die Pankreas-Insuffizienz äussert sich in erster Linie mit den Symptomen einer Malabsorption (unzureichende Aufnahme der Nahrungsbestandteile), Maldigestion (unzureichende Aufspaltung der Nahrungsbestandteile), Malnutrition (Mangelernährung), sowie eines Vitaminmangels und Gewichtsverlusts (bei kleinen Kindern in der Wachstumsphase auch in Form einer ungenügenden Gewichtszunahme).
Übelkeit & Erbrechen
Sie leiden meistens unter starker Übelkeit und Erbrechen. Zu Beginn wird noch auf einen starken Magen-Darm-Infekt getippt. Allerdings treten die Symptome zu Beginn nicht permanent auf, sondern in Schüben. Die Schmerzen verlaufen gürtelförmig im Oberbauch und strahlen in den ganzen Bereich aus.
Viele Betroffene glauben daher auch, dass sie einen Herzinfarkt erleiden. Zur Schmerzlinderung wollen sich die Patienten meistens hinlegen und nehmen eine gekrümmte Embryonalstellung ein. Dies sorgt für eine leichte Schmerzlinderung. Der Bauch ist sehr druckempfindlich.
Fieber & Blähungen
Oftmals kommen zu der Übelkeit und dem Erbrechen auch noch Fieber, Blähungen und ein Niedriger Blutdruck hinzu. Die Leiden sind meistens so stark, dass Betroffene freiwillig und möglichst schnell einen Arzt aufsuchen. Die Symptome sind bei der akuten und auch der chronischen Bauchspeicheldrüsenentzündung ähnlich.
Als charakteristisches Symptom im fortgeschrittenen Stadium ist die Steatorrhoe (vermehrte Fettausscheidung mit dem Stuhl, der deshalb auch einen sehr üblen Geruch annehmen kann) anzuführen. Erst bei Untergang von 90 % des exokrinen Pankreas wird die Maldigestion (verminderte Verdauung) von Fett und Protein manifest.
Im späten Verlauf einer Pankreas-Insuffizienz kann es auch zu einem manifesten Diabetes mellitus (man spricht dann auch von pankreoprivem Diabetes) kommen.
Verlauf & Befunde
Akute Pankreatitis
Ca. 75 % der akuten Pankreas-Attacken verlaufen mild bis moderat. Dennoch können sie mit starken abdominellen Schmerzen, Übelkeit, Erbrechen oder Gelbsucht assoziiert sein. Auf Organebene kann es bei diesen Attacken zu lokaler Entzündung mit ödematöser Schwellung, Hämorrhagie kommen, die aber unter adäquater Therapie abheilen können, ohne einen dauerhaften Schaden zu hinterlassen.
In ca. 25 % der Fälle treten allerdings lebensbedrohliche Komplikationen auf, wie Pankreasnekrose (Zerstörung der Bauchspeicheldrüse) mit anschließender Schocksymptomatik einschließlich Hypotension, Sepsis und Nierenversagen.
Eine akute Pankreatitis kann in eine lebensbedrohliche nekrotisiernde Pankreatitis übergehen. Aus diesem Grund sollte sie stationär überwacht werden, um gegebenenfalls schnell eingreifen zu können.
Diagnose & Verlauf
Die Diagnose, Leitsymptome und der Krankheitsverlauf bei einer Bauchspeicheldrüsenentzündung
Haben sie typische Symptome einer Bauchspeicheldrüsenentzündung, dann sollten sie entweder direkt ihren Hausarzt aufsuchen oder sich auch nicht scheuen, in die nächste Notaufnahme eines Krankenhauses zu fahren. Es wäre auch ratsam, einen Facharzt für Gastroenterologie oder für Innere Medizin hinzuzuziehen. Schildern sie dem behandelnden Arzt genau ihre Beschwerden, so dass er eine aufschlussreiche Diagnose stellen kann.
- Labortests: Amylase, Lipase, ast, alt, GOT, GPT, Trypsin, Trypsinogen, Elastase, Schweißtest
- Krankheitsbilder: Diabetes mellitus, Zystische Fibrose, Pankreaskarzinom, Pankreas-Insuffizienz, Alkoholismus
Akut & Chronisch
Die Bauchspeicheldrüsenentzündung wird in die akute und die chronische Form unterteilt:
- Akute Pankreatitis:
Die häufigste Ursache für die Entwicklung einer akuten Pankreatitis ist die Abflussbehinderung von Galle und Pankreassekret durch Gallensteine (Pankreatitis biliärer Genese). Durch den Rückstau des aggressiven Sekrets in das Organ kommt es dort binnen weniger Stunden zur Zerstörung der Zellen. Daraufhin kommt es zur Freisetzung von Entzündungsmediatoren, die eine systemische Reaktion induzieren, die konsekutiv zu einer Schocksymptomatik mit Beteiligung weiterer Organsysteme führen kann. Deshalb ist die akute Pankreatitis eine potenziell lebensbedrohliche Erkrankung. - Chronische Pankreatitis:
Die chronische Pankraetitis ist häufig mit Alkoholismus oder Erkrankungen der Gallenwege assoziiert. Es kommt dabei über viele Jahre immer wieder zu Schmerzattacken verbunden mit Symptomen der Pankreasinsuffizienz, wie etwa Maldigestion oder im späten Krankheitsverlauf einem pankropriven Diabetes mellitus. Damit verbunden ist häufig auch eine Abwehrschwäche mit Anfälligkeit für bakterielle Infektionen.
Häufige Erkrankungen
- Diabetes:
Beim Typ 1-Diabetes liegt pathophysiologisch eine Zerstörung der Insulin-produzierenden ß-Zellen des Pankreas zugrunde. Was die Substitution von Insulin erforderlich macht. Der Typ 2-Diabetes beruht dagegen maßgeblich auf einer peripheren Insulin-Resistenz, die in erster Linie mit Übergewicht assoziiert ist. Ausserdem kann noch ein Verlust an ß-Zellen assoziiert sein. Im Langzeitverlauf kann Diabetes fast alle Organsysteme des Körpers involvieren, insbesondere die Nieren. - Zystische Fibrose:
Es handelt sich dabei um eine erbliche Erkrankung, die auf einer Störung des zellulären Chlorid-Transports basiert. Es wird im Pankreas ein zähflüssiger Schleim gebildet, der den regelhaften Abfluss des Pankreassekrets behindert und so zu einer Autodigestion (Selbstverdauung) des Organs führen kann. - Pankreas-Karzinom:
In den USA ist das Pankreas-Karzinom die vierthäufigste Todesursache mit über 29.000 an dieser Krankheit Verstorbenen pro Jahr. Zu den Risikofaktoren zählen das Rauchen, ein erhöhtes Lebensalter, männliches Geschlecht, chronische Pankreatitis und die Exposition gegenüber bestimmten Chemikalien. Über 90 % der Pankreas-Karzinome sind sog „Adenokarzinome“, d. h. sie entwickeln sich im exokrinen Teil der Bauchspeicheldrüse. Die frühzeitige Diagnose wird durch langes Fehlen jeglicher Symptome bzw. das Auftreten lediglich unspezifischer Symptome erschwert: zu letzteren gehören abdominelle Schmerzen, Übelkeit oder Erbrechen und Appetitlosigkeit. Aufgrund dieser lange Zeit fehlenden Warnsymptome sind nur etwa 10 % der Karzinome zum Zeitpunkt der Diagnose noch auf das Pankreas begrenzt. - Pankreas-Insuffizienz:
Die Pankreas-Insuffizienz beschreibt das Unvermögen des Organs den Anforderungen entsprechend Verdauungsenzyme in ausreichenden Mengen bereitzustellen, sei es durch Störung der Synthese oder des Transports der Enzyme. Dadurch können die Nahrungsbestandteile nicht in kleine Moleküle gespalten und resorbiert werden und es kommt zu einer Maldigestionssymptomatik. Ursache für eine Pankreas-Insuffizienz sind meistens chronische Pankreaserkrankungen unterschiedlicher Genese. So ist sie bei Kindern häufig mit der Zystischen Fibrose assoziiert, wohingegen bei Erwachsenen die chronische Pankreatitis die Hautursache darstellt. Seltener kann sie auch im Gefolge eines Pankreas-Karzinoms auftreten.
Galle & Alkohol
Informationen über die Galle und den Alkoholkonsum

Informieren Sie Ihren Arzt über Ihren Alkoholkonsum
Teilen sie ihm mit, wenn ihnen bekannt ist, dass Gallensteine diagnostiziert wurden. Verschweigen sie auch nicht, wenn sie des Öfteren zu vermehrtem Alkoholkonsum neigen. Der Arzt wird sie aber auch sicherlich noch nach weiteren Beschwerden wie Übelkeit, Durchfall und Erbrechen fragen. Gehen sie genau auf die Fragen des Arztes ein.
Untersuchungen
Abtasten des Bauches und Untersuchung der Blutwerte
Der Arzt wird bei der Untersuchung den Bauch abtasten, der sich oft sehr gummiartig anfühlt. Er kann auch aufgebläht sein. Des Weiteren wird er eine Blututersuchung durchführen. Die Blutwerte werden dann im Falle einer Bauchspeicheldrüsenentzündung die letzten Aufschlüsse geben. Eine Ultrallschalluntersuchung kann auch bereits schon Informationen zu den Ursachen für die Entzündung liefern.
Krankheitsverlauf & Folgen
Verlauf der akuten Krankheit mit einer ärztlichen Behandlung
Die Krankheit wird bei der akuten Bauchspeicheldrüsenentzündung durch eine fachgerechte Behandlung in einem Krankenhaus nach kurzer Zeit wieder abklingen. Die Betroffenen können dann meistens nach einer Woche wieder das Krankenhaus verlassen, ohne weitere Folgen der Erkrankung zu spüren. Allerdings kann eine Behandlung der Ursachen im Anschluss daran erfolgen. Das kann zum Beispiel bedeuten, dass die Gallenblase entfernt werden muss, damit keine Gallensteine mehr die Zugänge verstopfen.
Folgen der chronischen Bauchspeicheldrüsenentzündung
Bei einer chronischen Erkrankung kann allerdings das Gewebe der Bauchspeicheldrüse bereits stark in Mitleidenschaft gezogen worden sein. Dies hat dann weitere Folgen für den Gesundheitszustand der Patienten. Die chronische Bauchspeicheldrüsenentzündung wird vom Arzt daran erkannt, dass sie wiederholt auftritt und schon über einen längere Zeitraum besteht.
Leitsymptome & Werte
- Diffuser heftiger Druckschmerz im Bereich des gesamten Abdomens mit Punktum maximum Epigastrium,
- leichte Abwehrspannung,
- Gummibauch,
- Meteorismus (Blähungen)
Laborwerte für die Diagnostik
- Lipase im Serum oder Plasma stark erhöht (3fach über der oberen Referenzbereichsgrenze)
- Entzündungsparamerter erhöht (Leukozyten– und Neutrophilenzahl im Blut, crp)
Bewertung der Lipaseerhöhung für akute Pankreatitis
| Trennschwelle | Diagnostische Sensitivität | Diagnostische Spezifität |
| Obere Referenzbereichsgrenze | 90 –97 % | 50 – 60 % |
| 3 fache obere Referenzbereichsgrenze | 85 % | 85 % |
Weitere Labortests, die bei Verdacht auf das Vorliegen einer akuten Pankreatitis bzw. mögliche Komplikationen durchgeführt werden sind:
| Leukozytose | > 15 /nl | Entzündung / akute Phase Reaktion |
| CrP | 120 mg/dl | |
| IL | -6 > 10 µg/l | |
| Hämatokrit | > 50 % | Plasmaverlust |
| Albumin | ||
| Nüchtern Glucose | > 175 mg/dl | Endokrine Insuffizienz |
| Harnstoff | > 42 mg/dl | Hypoperfusion der Nieren |
| Kreatinin | > 2 mg/dl oder Anstieg | |
| pO2 | Atemnotsysndrom | |
| Thrombozyten | Dissiminierte | |
| AT III | Abfall | |
| TPZ /inr, aPTT | 60 sec | |
| ast | > 250 U/l | Leberschädigung |
| Calcium | Hypocalcämie | Bildung von Kalkseifen |
Desweiteren werden die unten aufgeführten bildgebenden Verfahren bei der Diagnostik der Pankreatitis eingesetzt:
- Ultraschall des Abdomens
- ERCP (endoskopische retrograde Cholangiopankreatikoskopie: endoskopische Darstellung der Gallenwege und des Pankreasgangs, bei der auch Gallensteine entfernt werden können.
- CT (Computer-Tomographie)
- MRT (Magnet-Resonanz-Tomographie)
Auch Erkrankungen anderer Organe können zu ähnlichen Symptomen führen. Wichtige Differentialdiagnosen der akuten Pankreatitis sind:
- Ulcusperforation
- Akute Erkrankungen des Gallenwegssystems
- Myocardialinfarkt
- Aortenaneurysmaruptur
- Mesenterialvenenthrombose
- Milzinfarkt
- Akute Porphyrie
- Heroinabusus
- Mechanischer Ileus
- Appendizitis
- Enteritische Infektionen
Chronische Pankreatitis
Die chronische Pankreatitis geht charakteristischerweise mit immer wiederkehrenden Schmerzattacken einher, die denen einer akuten Pankreatitis gleichen können. Mit zunehmendem Fortschreiten der Erkrankung nehmen diese Schmerzattacken an Häufigkeit zu.
Pankreas
Pixabay / zachvanstone8
Im Lauf der Zeit wird das Pankreas immer stärker geschädigt, wobei zunächst die exokrinen Zellen zerstört werden, so dass es konsekutiv zu einer Pankreas-Insuffizienz mit Maldigestion, Gewichtsverlust, Aszites, Pankreas-Pseudozystenbildung und Fettstühlen kommt. Wenn dann schließlich auch die endokrinen Zellen des Pankreas betroffen sind, kommt es durch den Insulin- und Glukagonmangel zu einem sog. pankreopriven Diabetes mellitus (Mangel an Bauchspeicheldrüsengewebe).
Die Schmerzsymptomatik bei der chronischen Pankreatitis kann intermittierend oder kontinuierlich imponieren, und verschlechtert sich häufig nach Nahrungsaufnahme oder Genuss von Alkohol. Weitere Hinweise auf chronische Pankreatitis sind:
- chronischer Bauchschmerz,
- Diarrhoe,
- Steatorrhoe,
- Aszites,
- Gewichtsabnahme,
- Vitamin-b12 Malabsorption,
- Hypocalcämie,
- selten extreme Hypertriglyceridämie
Wichtig ist:
Lipase oder Amylase sind meist normal
Differentialdignosen der chronischen Pankreatitis
- Akute Entzündungen des Darmes
- Nahrungsmittelunverträglichkeit
- Colitis Ulcerosa
- Morbus Crohn
- Mucoviscidose Sprue
Labor & Diagnostik
Labortests
- Stuhl-Fettgehalt: eine vermehrte Fettausscheidung mit dem Stuhlgang ist häufig das erste spezifische Symptom einer Pankreas-Insuffizienz.
- Elastase im Stuhl: Elastase ist ein Enzym zur Proteinverdauung, das vom Pankreas sezerniert wird. Die Bestimmung der Elastase-Ausscheidung im Stuhl gibt Aufschluss darüber, ob ausreichende Mengen an funktionellem Trypsin vom Pankreas an den Dünndarm abgegeben werden. Die Elastase wird von den proteolytischen Enzymen im Darm nicht abgebaut und ist stabil, was für die Präanalytik gegenüber anderen Parametern ein Vorteil ist.
- Trypsin (historisch, heute nur noch selten untersucht): Trypsin ist ein Enzym zur Proteinverdauung, das vom Pankreas sezerniert wird. Die Bestimmung der Trypsin-Ausscheidung im Stuhl gibt Aufschluss darüber, ob ausreichende Mengen an funktionellem Trypsin vom Pankreas an den Dünndarm abgegeben werden.
- Trypsinogen (immunreaktives Trypsin, historisch, heute nur noch selten untersucht): Trypsinogen ist die Vorstufe des Trypsins, seine Bestimmung gibt dieselbe Information wie obiger Test wider.
Zusätzliche Diagnostik:
- ERCP (Endoskopisch-retrograde Cholangiopankreatikoskopie):
Mit einem flexiblen Endoskop wird der Pankreasgang und oder Ductus choledochus (Gallengang) sondiert und mit Röntgenkontrastmittel sichtbar gemacht. Damit können verschiedene Ursachen einer Pankreasschädigung diagnostiziert werden. - Sekretin-Stimulationstest:
Die Sekretin-Stimulation ist die sensibelste Methode die exokrine Insuffizienz zu erfassen, sie spricht bei 60 % Verlust der Pankreasfunktion an. Damit ist der Sekretin-Stimulationstest der derzeit empfindlichste Test zur Erkennung einer exokrinen Pankreasinsuffizienz. In der klinischen Praxis wurde er jedoch durch die Elastase im Stuhl verdrängt, weil diese Bestimmung die fast die gleiche diagnostische Empfindlichkeit aufweist, wesentlich einfacher durchzuführen und auch für den Patienten nicht belastend ist. Durchführung: Nach intravenöser Stimulation des Pankreas mit Sekretin wird mittels eines im Duodenum platzierten Katheters die in das Duodenum ausgeschütteten Verdauungssekrete gesammelt und quantifiziert.
Behandlung & Therapie
Die Behandlung einer Pankreatitis
Die Betroffenen müssen in jedem Fall stationär aufgenommen werden, denn bei einer nicht fachgerechten Behandlung kann die Erkrankung lebensbedrohliche Folgen nach sich ziehen. Die Behandlung besteht dabei meistens aus drei Bausteinen:
Ausgleich des Flüssigkeisthaushaltes der Patienten

Zunächst ist ein Flüssigkeitsausgleich wichtig
Pixabay / rawpixel
Im Krankenhaus wird die Flüssigkeitszufuhr streng überwacht und die Betroffenen bekommen intravenös genügend Flüssigkeit zugeführt. Dem Gewebe wurde durch die Entzündung so viel Flüssigkeit entzogen, dass sie ohne diese Maßnahmen einen Schock oder auch einen Kreislaufzusammenbruch erleiden könnten.
Der Einsatz von einer Medikamentenkombination ist wichtig
Die Patienten bekommen durch Infusionen entsprechende Schmerzmittel zugeführt. Hierbei werden meistens sogenannte Opioide eingesetzt. Die gelten als besonders verträglich. Ein weiterer Bestandteil der medikamentösen Therapie ist die Gabe von einem Antibiotikum, damit der Entzündung entgegengewirkt werden kann.
Besondere Ernährung bei einer Pankreatitis
Patienten, die an einer Pankreatitis leiden werden über eine Dünndarmsonde mit einer leichten Kost versorgt. Es bilden sich somit keine Verdauuungsenzyme, die die Bauchspeicheldrüse weiter schädigen können. Des Weiteren sollte komplett auf alkoholische Getränke verzichtet werden. Alkoholiker müssen sich einer Entgiftung unterziehen. Man sollte auch nach dem Ausheilen mindestens 12 Monate keinen Alkohol trinken und fettarme Schonkost zu sich nehmen.
Die Therapie der Pankreas-Insuffizienz umfasst die Beseitigung der zugrunde liegenden Ursache, der Prävention eines weiteren Fortschreitens der Organschädigung und der Symptomkontrolle. So kann die orale Substitution von Pankreasenzymen und fettlöslichen Vitaminen erforderlich werden. Hilfreich bei der Symptombekämpfung ist auch eine hochkalorische, aber fettarme und Proteinreiche Ernährung, um dem Gewichtsverlust vorzubeugen bzw. auszugleichen.
Hilfreiche Hausmittel
Hausmittel, die bei einer Bauchspeicheldrüsenentzündung eingesetzt werden können.
Es ist schwierig, eine Pankreatitis, egal in welcher Form mit Hausmitteln zu bekämpfen. Man kann die Symptome zwar etwas lindern und bei der Nachsorge auf die gesunde Ernährung achten, aber es muss in jedem Falle eine stationäre Behandlung erfolgen. Sollten sie die ersten Symptome wahrnehmen, lassen sie ihre Vermutung ärztlich abklären.
Vorbeugung & Prävention
Wie kann man eine Bauchspeicheldrüsenentzündung vorbeugen?
Trinken sie nur in Maßen Alkohol und nehmen sie nicht zu fettreiche Speisen zu sich. Führen sie aber auch keine radikalen Diäten durch, denn diese können Gallensteine verursachen, die eine Pankreatitis hervorrufen können. Achten sie insgesamt auf ein gutes Wohlbefinden.
Komplikationen & Folgen
Kann es bei einer chronischen Bauchspeicheldrüsenentzündung schwerwiegendere Folgen geben?
Es kann zu Abszessen kommen, die eine Verkalkung des Gewebes hervorrufen können. Das führt dazu, dass der Zwölffingerdarm erheblich eingeengt wird und die Nahrung nicht mehr ungehindert ihren Weg nehmen kann. Des Weiteren kann eine chronische Pankreatitis Bauchspeicheldrüsenkrebs begünstigen. Auch Diabtes und Durchfallleiden können eine Folge der Entzündung sein.
Weiterführende Links
Weiterführende Informationen zum Thema finden Sie unter folgenden Links:
Die Bauchspeicheldrüse (Pankreas)
Labortests: Amylase, Lipase, AST, ALT, Schweißtest
Krankheitsbilder: Diabetes mellitus, Zystische Fibrose, Pankreaskarzinom, Pankreas-Insuffizienz, Alkoholismus