 Angina Pectorisd, die Brustenge – Auch Stenokardie (Herzenge)
Angina Pectorisd, die Brustenge – Auch Stenokardie (Herzenge)
Unter Angina Pectoris (ap) versteht man eine Durchblutungsstörung des Herzmuskels; der Sauerstoffmangel führt zu Schmerzen des Herzmuskels und einem Engegefühl des Brustkorbs.
Daher wird die ap auch als Brustenge oder Stenokardie bezeichnet.
Angina pectoris gilt als Vorstufe des Herzinfarkts und zählt in Industrienationen zu den häufigsten Erkrankungen. In Deutschland liegt die Prävalenz bei etwa 4%, entsprechend etwa 3,2 Millionen Betroffenen.
Table of Contents
Was ist die Angina Pectoris?
Inhaltsverzeichnis
Als Angina pectoris bezeichnet man in der Regel plötzlich auftretende Brustschmerzen, die durch eine unzureichende Versorgung des Herzens mit Blut und Sauerstoff verursacht werden. Die Angina pectoris tritt als Hauptsymptom der so genannten koronaren Herzerkrankung (Erkrankung der Herzkranzgefäße) auf.
Oft ist diese Erkrankung mit verengten Arterien wie bei der koronaren Herzerkrankung (KHK) vergesellschaftet. Ursache dieser Verengung ist die Arteriosklerose, bei der sich im Lauf der Zeit Fettdepots in den Blutgefäßen aufbauen.
Leidet ein Patient an Angina pectoris, kann die Versorgung des Herzens bei Alltagstätigkeiten noch ausreichen, aber die Arterien sind nicht fähig, angemessen auf einen erhöhten Sauerstoffbedarf während Anstrengung, emotionalem oder körperlichem Streß und Temperaturextremen zu reagieren.
Im Anfangsstadium treten die Symptome einer Angina treten nur bei entsprechenden körperlichen oder emotionalen Belastungen auf und verschwinden unter Ruhebedingungen wieder.
Prinzmetal-Angina ist eine seltene Form der ap, bei der krampfartige Anfälle durch vasospastische Verengung der Koronargefäße auftreten. Zu diesen Anfällen kommt es meist nachts in körperlicher Ruhe, während Angina pectoris meist durch körperliche Belastungen ausgelöst wird. Ein weiterer Unterschied besteht in der Schmerzdauer; ap-Schmerzen hören nach kurzer Zeit auf, während der Schmerz bei der Prinzmetal-Angina länger andauert. Langanhaltende Schmerzen in der Brust deuten dagegen auf einen Herzinfarkt hin.
Verlauf & Folgen
Der Krankheitsverlauf und die Folgeerkrankungen der Angina Pectoris
Da die KHK dazu neigt, weiter fortzuschreiten, kann sich auch die Angina im Lauf der Zeit verschlimmern- entweder hin zu schwereren Symptomen, häufigeren Episoden und/oder weniger Linderung auf Ruhe und Behandlung. Häufig sind die Patienten von Begleit- bzw. Folgeerkrankungen betroffen.

Patienten mit ap leiden auch häufig unter Hypertonie (Bluthochdruck)
Diese umfassen insbesondere eine
- Hypertonie (bei ca. 78%)
- Fettstoffwechselstörung (bei ca. 66%)
- Diabetes mellitus (bei ca. 33%)
- bereits mindestens einen Herzinfarkt in der Vorgeschichte (bei ca. 38%).
Aufgrund dieser vielfältigen Krankheitsbelastungen erhalten die Patienten eine umfassende medikamentöse Versorgung. So erhielten mehr als 70% der Patienten mit einem Herzinfarkt in der Anamnese Thrombozytenaggregationshemmerund/ oder Statine und/ oder Blutdrucksenkende Medikamente (z.B. Betablocker, ace-Hemmer).
Typen & Formen
Entsprechend der Richtlinien der Deutschen Gesellschaft für Kardiologie werden folgende Typen der Angina pectoris unterschieden:
- Latente KHK (Angina pectoris)
- Stabile Angina
- Instabile Angina
- Myokardinfarkt (Herzinfarkt)
- Akutes Koronarsyndrom
Die Latente Form
Latente KHK (Angina pectoris)
Patienten mit sogenannter „stummer Myokardischämie“ einer noch sympotomlosen Mangelversorgung mit Sauerstoff, häufig bei Diabetikern, Vorkommen aber auch im Wechsel mit Angina pectoris. Etwas 30% der KHK Patienten.
Stabile Angina

Es gibt verschiedene Angina pectoris Formen
Sie wird durch ein noch rückbildungsfähiges Muster von Schmerzsymptomen und Perioden von Unwohlsein charakterisiert, die während Anstrengungen oder stressigen Situationen auftreten. Dieser Schmerz läßt durch Ruhe und/oder die Behandlung mit Nitroglyzerin oder einer anderen angemessenen Medikation nach.
Viele der Patienten mit dieser Form der Angina können für viele Jahre ein relativ normales Leben führen, aber bei einigen schreitet die Erkrankung im Verlauf der Zeit oder auch relativ rasch fort und geht in die instabile Form über.
Instabile Angina
Hier treten die typischen Schmerzen auch in Ruhe auf. Die instabile Angina zählt zu den akuten Koronarsyndromen (einschließlich des Myokardinfarktes) und wird durch eine Veränderung im Muster der Anginaattacken- häufigeres Auftreten, auch in Ruhe und/ oder keine Reaktion auf die Behandlung- charakterisiert.
Normalerweise weist dies auf eine Verschlechterung im Zustand des Patienten hin. Der Schmerz, über den Patienten mit instabiler Angina berichten, kann heftiger sein und länger andauern. Patienten mit instabiler Angina haben ein erhöhtes Risiko für Myokardinfarkte, schwere Herzrhythmusstörungen, und Herzstillstand. Es handelt sich hierbei um einen akuten Notfall, der eine umgehende Behandlung erfordert. Auch der allererste Anginaanfall den ein Patient erleidet, wir als instabile Angina bezeichnet.
Der Herzinfarkt
Ischämische Myokardnekrose (Untergang von Herzmuskeln durch Sauerstoffmangel)
Akutes Koronarsyndrom
Das akute Kornarsyndrom umfaß ein Spektrum von der instabilen Angina bis zum manifesten Myokardinfarkt, bei dem eine sofortige intensivmedizinische Therapie erforderlich ist.
Die variable Angina tritt fast immer während Ruhepausen, meist in der Nacht, auf. Die Ursache ist hier im Gegensatz zur Angina pectoris ein Vasospasmus (eine Verkrampfung der Arterienmuskulatur) der Koronararterien.
Viele Patienten mit dieser Form der Erkrankung weisen allerdings zusätzlich zumindest in einem der Hauptgefäße des Herzens auch eine Arteriosklerose (bis hin zur Blockade) auf. Diese Form kommt, wenn auch viel seltener, ebenso bei Patienten mit Erkrankungen der Herzklappen oder unkontrolliertem Bluthochdruck vor und tritt auch bei Konsum von Kokain und Methamphetaminen auf.
Ursachen & Auslöser
Angina pectoris wird durch Sauerstoffmangel des Herzmuskels als Folge verschiedener Herz-/Kreislauferkrankungen wie Arteriosklerose, Herzrhythmusstörungen, Herzmuskelentzündung, Hypertonie oder Koronarspamen ausgelöst.
Symptome & Anzeichen

ap Symptome sind z. B. Brustschmerzen und Engegefühle
Typische Schmerzen bei Angina pectoris umfassen
- Brustschmerzen
- Unwohlsein
- Druckgefühl, Engegefühl über dem Brustkorb
- Fortgeleitete Schmerzen- also Schmerzen, die in die linke Schulter, Arm, Rücken oder Kiefer ausstrahlen.
Zu den Symptomen gehören plötzlich auftretende Schmerzen im Brustkorb, meist hinter dem Brustbein, die in die linke Schulter, den linken Arm mit Hand und in Hals, Unterkiefer und Rücken ausstrahlen können sowie gürtelförmiges Engegefühl um den Brustkorb, Todesangst und Atemnot bis hin zu einem Erstickungsanfall.
Einem Angina pectoris Anfall Gehen bestimmte Auslöser wie körperliche Anstrengung, schwere Mahlzeiten, Aufregung oder auch Kälte voraus. Man unterscheidet die stabile Angina pectoris, bei der die Schmerzen über Monate hinweg nur bei körperlicher Belastung auftreten und dabei nicht stärker werden von der instabilen Angina pectoris, bei der neue Schmerzen unterschiedlicher Intensität auftreten.
Die instabile Form gilt als Vorstufe des Herzinfarkts. Daneben gibt es noch die stumme Angina pectoris, die symptomlos verläuft und meist bei einer Vorsorgeuntersuchung diagnostiziert wird.
Bei älteren Patienten kann sich das Erkennen der Angina als schwierig erweisen, wenn die Betroffenen über Symptome wie Bauchschmerzen nach dem Essen (aufgrund des erhöhten Blutbedarfes für die Verdauung) oder Schmerzen in Rücken oder Schulter (bei denen an eine Arthritis vermutet werden kann) klagen.
Die Höhe der Beanspruchung, die Anginabeschwerden auslöst, und die Symptome variieren von Patient zu Patient und können sich auch von Mal zu Mal oder im zeitlichen Verlauf verändern.
Diagnose & Erkennung
Nach der Anamnese führt der Arzt Blutdruckmessungen und EKG durch. Bei Angina pectoris sind im EKG typische ST-Hebungen (plateau- und konvexbogig) kurzzeitig erkennbar und schnell wieder verschwunden.
Daneben kann der Arzt spezielle Herzuntersuchungen wie Belastungs-EKG, Langzeit-EKG, Herz–Ultraschall, eine Herzkatheteruntersuchung mit Kontrastmittel zum Sichtbarmachen der Herzkranzgefäße oder eine Myokardperfusionsszintigrafie zur Darstellung der Herzdurchblutung durchführen.
Untersuchungen
Die Untersuchungen bei Angina pectoris sollen bei der Unterscheidung zwischen Brustschmerzen, die nicht herzbezogen sind (wie Skelett– oder Muskelschmerzen), behandelbarer Angina (ohne Schädigung des Herzens) und einem Myokardinfarkt (Herzanfall) helfen.
Stellt sich ein Patient in der Notaufnahme mit einem akuten Koronarsyndrom vor – einer Gruppe von Symptomen, die auf einen Herzschaden hinweisen – werden eine Vielzahl von Laboruntersuchungen und anderen Untersuchungen veranlaßt.
Mit ihnen soll die Ursache der Schmerzen und der Ernst der Lage ermittelt werden. Da die Behandlung des Herzinfarktes innerhalb eines engen Zeitrahmens begonnen werden muss, um mögliche Herzschäden zu minimieren, muss die genaue Diagnose rasch bestätigt werden.
Labortests
Herzbiomarker sind Proteine, die bei der Schädigung von Muskelzellen freigesetzt werden und angefordert werden, um die Unterscheidung zwischen einer Angina und einem Herzinfarkt zu erleichtern.
Zu diesen zählt man:
- Troponin– der Marker, der am häufigsten angefordert wird und am herzspezifischten ist. Nach einer Herzschädigung kommt es innerhalb von Stunden zu einem Anstieg des Wertes, der für etwa zwei Wochen erhöht bleibt. Das Troponin ist ein spezifischer Marker von Herzmuskelzellen, der bei deren Untergang freigesetzt wird.
- ck-MB– ist eine bestimmte Form des Enzyms Kreatinkinase, das überwiegend im Herzmuskel gefunden wird und bei einer Schädigung der Herzmuskelzellen ansteigt.
- bnp oder NT-proBNP- gehören zu den natriuretischen Peptiden, die als Antwort bei Herzversagen aus den Herzkammern ausgeschüttet werden. Ein erhöhtes bnp zeigt ein erhöhtes Risiko von Herzinsuffizienz bei Personen mit akutem Koronarsyndrom an. bnp und NT-proBNP sind nicht diagnostisch für den Herzinfarkt und werden daher nur bei speziellen Fragestellungen und nicht in der Routinediagnostik bestimmt.
- Myoglobin– ein Protein (Eiweiß), das in das Blut ausgeschüttet wird, wenn das Herz oder Skelettmuskel verletzt wird.
Normalerweise werden eine oder mehrere dieser Untersuchungen zu Beginn angefordert und dann 1- oder 2-mal in den nächsten 12 bis 16 Stunden wiederholt, um die Veränderungen der Konzentrationen zu beobachten. Sind die Werte für diese Biomarker normal, handelt es sich wahrscheinlicher um Anginabeschwerden als um eine Herzmuskelschädigung.
Routineuntersuchungen
Auch Routineuntersuchungen können aufschlussreich sein
Auch andere allgemeinere Routineuntersuchungen können angefordert werden, um die Funktion der großen Organsysteme, die Elektrolyte, den Blutzucker und die roten sowie weißen Blutkörperchen zu beurteilen.
Außerdem, um festzustellen, ob irgendein Überschuß, Mangel oder eine Fehlfunktion vorliegt, die die Verschlechterung der Symptomatik des Patienten verursacht haben könnte.
Hierzu zählt man:
- Eine Untersuchung der Stoffwechsellage– umfaßt unterschiedliche Parameter, die eine breite Einschätzung des gegenwärtigen Zustandes der Nieren, Leber, des Elektrolyt- und Säure/Basen-Gleichgewichts, dem Blutzucker und der Blutproteine ermöglichen.
- Großes Blutbild– eine Untersuchung zur Bestimmung des Blutbildenden Systems und zur Suche nach einer Vielzahl von Erkrankungen wie Anämien und Infektionen.
Weitere Tests
Untersuchungen außerhalb des Labors
Eine Reihe von weiteren Untersuchungen und Tests werden unterstützend bei Brustschmerzen und anderen Symptomen eingesetzt. Hierzu zählt man:
- Die Krankenvorgeschichte des Patienten, einschließlich einer Bewertung der Risikofaktoren wie Alter, KHK, Diabetes und Nikotinkonsum.
- Eine körperliche Untersuchung.
- Eine Elektrokardiographie (EKG)- ein Test, der eine Betrachtung der elektrischen Aktivität und des Rhythmus erlaubt.
- Langzeit –EKG- der Patient trägt über einen gewissen Zeitraum einen EKG-Monitor zur Beurteilung des Rhythmus.
Basierend auf den Ergebnissen dieser Tests, können weitere Maßnahmen notwenig werden, wie:
- Belastungs-EKG
- Röntgenaufnahme des Thorax (Brustkorbes)
- Radionukleare Bildgebung- hierzu wird eine radioaktive Substanz in das Blut injiziert, um den Blutfluß zu beurteilen und Engstellen in den Gefäßen rund um das Herz darzustellen.
- Echokardiographie– Ultraschall des Herzens
- Koronarkatheter- Bei diesem Eingriff wird ein dünner flexibler Schlauch in eine Arterie im Bein eingeführt und bis zu den Koronararterien weitergeschoben, um den Blutfluß, den Druck im Herzen und den Zustand der Koronararterien zu beurteilen.
- Koronarangiographie– Eine Röntgenuntersuchung der Arterien mit Hilfe eines radioaktiven Farbstoffes zur Diagnose einer KHK; dieser Eingriff wird im Rahmen des Herzkatheters durchgeführt.
Behandlung & Therapie
Das Ziel der Therapie besteht im Verhindern weiterer Anfälle. Bei akutem Anigina pectoris Anfall wird ein Nitrospray eingesetzt. Das darin enthaltene Glyzerintrinitrat weitet die Gefäße und senkt den Sauerstoffbedarf.
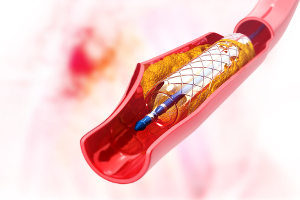
Erweiterung von einem verengten Blutgefäß mittels eines Stents
Shutterstock / crystal light
Bei gleichzeitiger Einnahme von Nitraten und Potenzmitteln kann ein lebensbedrohlicher Blutdruckabfall eintreten. Zur Langzeittherapie werden Betablocker zur Senkung von Blutdruck und Herzfrequenz eingesetzt, Kalziumkanalblocker helfen bei Prinzmetal-Angina und Herzrhythmusstörungen.
Außerdem können Cholesterinsenker und Thrombozytenaggregationshemmer (ASS; Clopidogrel) eingesetzt werden. Instabile Angina pectoris wird in Kliniken behandelt. Operativ können Gefäße durch Ballondilatation wieder erweitert werden, dabei wird ein Katheter mit einem Ballon an der Spitze an die Stenose herangeführt, diese durch den Ballon erweitert und ein Stent (Metallgitter) als Stütze eingesetzt.
Bei dem Bypass Operation wird eine Vene aus dem Bein oder eine Arterie aus der Brust verwendet um die Stenose zu umgehen. Als Risikofaktoren gelten Rauchen, Hypertonie, Hypercholesterinämie, Diabetes mellitus, Stress, Bewegungsmangel, Gicht, Schnarchen und Alkoholmissbrauch.
Die Risikofaktoren müssen beseitigt werden, Blutdruck und Blutzucker müssen eingestellt werden. Auch eine Ernährungsumstellung kann helfen. Betroffene sollten Ausdauersport treiben oder sich einer Herzsportgruppe anschließen.
Verschiedene Aspekte
Bei der Behandlung der Angina pectoris wirken mehrere verschiedene Aspekte zusammen. Diese umfassen eine Änderung des Lebensstils, Medikation und, falls nötig, chirurgische Eingriffe.
Zu diesen Veränderungen gehören die Kontrolle des Bluthochdrucks, die Reduzierung des Cholesterinspiegels, körperliche Bewegung (unter Aufsicht eines Arztes), Gewichtsreduktion, ggf. die Kontrolle eines begleitenden Diabetes und das Einstellen des Rauchens.
Bei Patienten mit stabiler Angina kann es hilfreich sein, das Anfallsmuster zu beobachten und herauszufinden, welche Betätigungen Anginaepisoden auslösen können. Zum Beispiel kann man Schritte unternehmen, um einen besseren Umgang mit Streß zu erlernen, plötzliche Veränderungen des Aktivitätsgrades und der Temperatur sowie umfangreiche Mahlzeiten vermeiden; hierdurch kann die Anfallshäufigkeit bei manchen Patienten gesenkt werden.
Neue Medikamente, diagnostische Verfahren und Richtlinien zur Handhabung der Angina werden laufend aktualisiert. Wird bei einem Patienten oder einem nahen Familienangehörigen Angina diagnostiziert, sollte der sich an seinen Arzt wenden und die beste Behandlungsmethode mit diesem besprechen.
Weiterführende Links
Links mit weiterführenden Informationen zum Thema
- Tests: CK, Myoglobin, CK-MB, AST, Troponin, BNP
- Erkrankungen und Syndrome: Herzinfarkt, Herzerkrankungen, Schlaganfall
Weiterführende Informationen
- Deutsche Gesellschaft für Kardiologie (https://www.dgk.org/)
- Deutsche Gesellschaft für Kinderkardiologie (https://www.kinderkardiologie.org/)