Diabetes mellitus – Ein neues Volksleiden
Unter Diabetes mellitus oder Zuckerkrankheit versteht man eine chronische Glukosestoffwechselstörung mit absolutem oder relativem Insulinmangel. Diabetes ist die häufigste endokrine Störung in Deutschland. Man unterscheidet den jugendlichen Diabetes (Typ 1) von dem Erwachsenen- oder Altersdiabetes (Typ 2).
In etwa 90% aller Fälle liegt ein Typ 2-Diabetes vor. Darüber hinaus lässt sich beobachten, dass es immer häufiger zu Fällen von angeeigneter Diabetes kommt. Insbesondere in den Ländern der sog. „ersten Welt“. Die Kombination aus mangelhafter Ernährung, zu wenig Sport und generell zu hohem Konsum von Zucker befördern die Ausbreitung dieses Leidens immens. Darum lässt sich in einigen Regionen der Erde durchaus in Bezug auf die Diabetes des zweiten Typs von einem Volksleiden sprechen.
Table of Contents
Definition: Diabetes
Inhaltsverzeichnis
- 1 Definition: Diabetes
- 2 Was ist Diabetes mellitus?
- 3 Ursachen & Gründe
- 4 Symptome & Anzeichen
- 5 Diagnose & Erkennung
- 6 Einteilung in Typen
- 7 Häufigkeit & Diagnosedaten
- 8 Komplikationen & Folgen
- 9 Wann zum Arzt?
- 10 Behandlung & Therapie
- 11 Vorbeugung & Prävention
- 12 Prognose zur Heilung
- 13 Begleiterscheinungen
- 14 Alternative Medizin
- 15 FAQ – Fragen & Antworten
- 16 Bilder & Videos zu Diabetes
Bei Diabetes ist das Stoffwechselgleichgewicht von Insulin und Glukose gestört. Nach Aufnahme mit der Nahrung werden Kohlenhydrate zu Glukose und anderen niedermolekularen Zuckern verstoffwechselt. Infolgedessen steigt der Blutzucker-Spiegel und stimuliert die Insulinproduktion der Bauchspeicheldrüse (Pankreas).
Insulin ist ein Hormon, das von Inselzellen des Pankreas (B-Zellen) gebildet wird. Es reguliert den Transport und die Aufnahme zu/in den/die Körperzellen. Sein natürlicher Gegenspieler bei der Aufrechterhaltung eines konstanten Blutzuckerspiegels ist ein weiteres Pankreas-Hormon, das Glukagon.
Ist die pankreatische Insulin-Produktion insuffizient oder sind die peripheren Körperzellen resistent gegenüber seiner Wirkung (periphere Insulinresistenz), so resultieren daraus erhöhte Blutzucker-Werte und die Körperzellen, die eigentlich Glukose zur Energiebereitstellung benötigen, müssen „hungern“. Dies kann je nach Schweregrad der Blutzuckerentgleisung zu akuten oder chronischen Krankheitserscheinungen führen.
Die meisten Gewebetypen des Körpers decken einen Großteil ihres Energiebedarfs durch Glukose. Das Gehirn und Nervensystem sind sogar allein auf die Glukose angewiesen.
Eine akute Hyperglykäme (Erhöhung des Blutzucker-Spiegels) kann einen lebensbedrohlichen Notfall darstellen. Der Körper versucht dann durch eine gesteigerte Diurese (Urinausscheidung) die überschüssige Glukose aus dem Blut zu entfernen.
Dieser Kompensationsmechanismus kann allerdings selbst entgleisen und zu einer Dehydrierung und Elektrolytstörungen führen. Da den Zellen die Glukose nicht mehr zur Energiebereitstellung zur Verfügung steht, müssen diese auf Reserve-Mechanismen zurückgreifen. Eine Möglichkeit besteht in der Metabolisierung von freien Fettsäuren.
Dabei entstehen allerdings sogenannte „Ketonkörper“ als Nebenprodukte, die den Säure-Base-Status in Richtung Azidose verschieben. Man spricht dann von einer Ketoazidose. Die Ketonkörper können im Urin nachgewiesen werden. Unbehandelt kann eine Hyperglykämie zu Nierenversagen, Bewusstlosigkeit bis hin zum Koma führen.
Chronische Blutzuckererhöhungen können lange unbemerkt bleiben. Der Körper versucht, diesen Zustand durch eine Steigerung der Insulin-Produktion und Glukose-Ausscheidung im Urin zu kompensieren. Symptome treten in der Regel dann auf, wenn die Kapazität dieser Kompensationsmechanismen überschritten ist. Im Langzeitverlauf kann die Hyperglykämie zu einer Schädigung der Blutgefäßsystems und einer Vielzahl weiterer Organe führen.
Was ist Diabetes mellitus?
, bisweilen auch als „DM“ abgekürzt, bezeichnet nicht eine, sondern eine ganze Gruppe von metabolischen Störungen, die allesamt bewirken, dass sich beim betroffenen Patienten stark erhöhte Blutzuckerwerte über einen längeren Zeitraum hinweg einstellen.
Besonders häufig in Zusammenhang mit einem erhöhten Blutzuckerwert auftretende Symptome sind unter anderem: Hochfrequenter Harndrang, ständiges Gefühl von Durst und Hunger.
Sollte eine Diabetes, aus welchen Gründen auch immer, nicht behandelt werden, resultieren daraus zumeist immense Probleme für das erkrankte Individuum, die bis zum Tode führen können. Aber auch andere Komplikationen können auftreten.
Darüber hinaus ist eine erhöhte Anfälligkeit gegenüber allen möglichen anderen Krankheiten zu beobachten. Insbesondere das Absterben ganzer Hautareale oder die Minderfunktion lebenswichtiger Organe sind hierbei anzuführen.
Aber auch das war noch nicht alles – zusätzlich zu den bereits angeführten Problemen stellen sich zumeist auch noch chronische Erkrankungen des Herzens, der Nieren und der Augen ein. Auch Geschwüre und Abszesse lassen sich sehr häufig, insbesondere an Beinen und Füßen, beobachten.
Nichtsdestoweniger kann man einer Diabetes mithilfe der modernen Schulmedizin sehr gut Herr werden und muss keine allzu großen Einschränkungen fürchten, wenn man darüber hinaus auch darauf achtet, sich gesund zu ernähren und keine Adipositas zu entwickeln, bzw. sie abzubauen.
Die genauen Ursachen, die einer Zuckerkrankheit, sprich einer Diabetes zugrunde liegen können, sind zumeist zweierlei Natur. Entweder produziert die Bauchspeicheldrüse nicht genügend Insulin oder der Körper produziert zwar ausreichende Mengen dieses Stoffes, ist aber nicht in der Lage, dieselben korrekt zu nutzen und zu verwerten, was wiederum einer Minderproduktion gleichkommt.
Des Weiteren gilt es ganz klar zwischen drei verschiedenen Typen von Diabetes zu unterscheiden:
- Diabetes Typ 1
- Diabetes Typ 2
- Schwangerschaftsdiabetes / Gestationsdiabetes
Diabetes Typ 1
Das produzierte Insulin reicht schlicht nicht aus, um den Bedarf des Körpers zu decken, woraufhin es zu teils massiven Mangelerscheinungen kommt, die wiederum dafür sorgen, dass den patienten die oben genannten Symptome befallen.
In der Forschung sprach man lange Zeit auch von der sog. „juvenilen Diabetes“. Diese Bezeichnung gilt heutzutage jedoch als obsolet und man spricht in aller Regel nur noch von einer Diabetes des ersten Typs.Wie bereits erwähnt, ist diese Art der Diabetes nicht angeeignet, d.h. sie tritt als Resultat eines organisches Leidens auf und kann dementsprechend nicht gesteuert werden.
Dieser Typ der Diabetes ist der seltenste und betrifft in aller Regel nur sehr wenige Menschen. Ist man jedoch trotzdem davon betroffen, gibt es leider keine effektiven Heilungschancen. Man ist als erkranktes Individuum den Rest seines Lebens darauf angewiesen, Insulin oder andere Medikamente zur Bekämpfung der Krankheit einzunehmen.
Diabetes Typ 2
Bei dem zweiten Typ der Diabetes handelt es sich, anders als beim ersten Typ, um eine angeeignete Diabetes. Das heißt, dass das betroffene Individuum mehr oder weniger selbst für das Entstehen einer solchen verantwortlich zu machen ist.

Diabetes Typ 2 ist die mit Abstand häufigste Form der Erkrankung
Besonders häufig liegt dem Ausbruch dieses Typs von Diabetes ein starkes Übergewicht, sprich eine Adipositas seitens des Erkrankten zugrunde. Aber auch eine generell schlechte Ernährung, zu wenig Bewegung und dergleichen mehr können dazu beitragen, dass sich diese Art der Erkrankung einstellt.
Sobald man daran erkrankt ist, ist es zumeist auch nicht mehr möglich, sich vollständig zu heilen. Selbst nicht bei einem massiven Gewichtsverlust. Gleichwohl es hin und an tatsächlich vorkommt, dass zusammen mit dem Übergewicht, auch die Diabetes verschwindet. Hierbei handelt es sich aber um Ausnahmen und nicht um die Regel. Dennoch sollte eines viel daran gelegen sein, sein Übergewicht nach Möglichkeit so es geht loszuwerden.
Darüber hinaus ist zu erwähnen, dass immer mehr und mehr Menschen an dieser Krankheit leiden. Dies ist darauf zurückzuführen, dass viele Menschen einen immer ungesünder werdenden Lebenswandel pflegen und sich zusätzlich sehr schlecht ernähren. Diese Mischung führt auf lange Sicht in beinahe allen Fällen dazu, dass sich eine Diabetes des zweiten Typs einstellt. Das ist traurig zu beobachten, weil es sich bei dem vorliegenden Leiden um eine einfach zu vermeidende Krankheit handelt.
Schwangerschaftsdiabetes
Auch Gestationsdiabetes genannt
Die Schwangerschaftsdiabetes ist ein relativ häufig vorkommendes Phänomen bei Frauen, die jenseits des 30. Lebensjahres schwanger werden. Die genauen Gründe für das eigentliche Entstehen dieser Form des vorliegenden Leidens sind nicht unmissverständlich geklärt, dennoch ist in aller Regel davon auszugehen, dass es sich um eine recht harmlose Krankheit handelt, die mithilfe moderner Medikamente sehr gut einzustellen ist.
Darüber hinaus lässt sich sagen, dass diese Form der Diabetes in aller Regel kurz nach der Entbindung von alleine wieder vergeht.
Prävention & Behandlung
Wie bereits angeführt, handelt es sich bei der Diabetes, insbesondere bei der Diabetes des Typ 2, um eine vermeidbare Erkrankung. Darum ist sind Prävention und Vorsorge ungemein wichtig.
Personen, die einen augenscheinlich ungesunden Lebensstil pflegen, der unter anderem zu (starkem) Übergewicht führt, laufen darum vermehrt Gefahr früher oder später diesem Leiden zu erliegen. Wer sich stattdessen aber gut führt, sich gesund ernährt, regelmäßig Sport treibt und auf süchtig machende Stoffe wie Nikotin, Koffein und Alkohol sowie Drogen verzichtet, der kann in aller Regel davon ausgehen, dass ihm eine Diabetes erspart bleibt.
Ein Restrisiko besteht zwar immer, aber das ist in diesem Falle so verschwindend gering, dass der modernen Schulmedizin kaum Fälle bekannt sind.
Die genaue Menge des zugeführten Insulins muss dabei zunächst mittels einer Analyse des Blutzuckers eruiert werden. Hierzu sticht der Patient sich in den Finger und gibt einen Tropfen des dabei austretenden Blutes auf eine eigens dafür vorgesehene Maschine.
Diese analysiert das Blut und bestimmt dabei den Blutzuckerwert. Ist dieser abnormal, so ist es notwendig entweder Insulin oder Zucker zuzuführen. Diese Methode ist insbesondere vor und nach Einnahme von Mahlzeiten anzuwenden.
Man sollte nicht vergessen, dass man als Betroffener kaum mehr die Möglichkeit besitzt, irgendwo hinzugehen, ohne dass man sein Blutzuckermessgerät oder sein Insulin bei sich führt. Nicht zuletzt darum sollte man darüber nachdenken, ob der kurrent gepflegte Lebenswandel wirklich das richtige für einen ist oder ob man ggf. etwas an sich ändern sollte, um weniger Gefahr zu laufen, an einer Diabetes zu erkranken.
Statistiken & Zahlen
Im Jahre 2015 litten weltweit etwa eine halbe Milliarde Menschen an einer Form der Diabetes – dabei waren jedoch beinahe 90% der Fälle von Diabetes des zweiten Typs betroffen, sprich dem Typ, der vermeidbar ist und im Rahmen einer ungesunden Lebensführung entsteht. Kurzum lässt sich also sagen, das ca. 8,3% der gesamten Weltbevölkerung an Diabetes leiden. Hierbei lassen sich allerdings keine geschlechtsspezifischen Häufungen feststellen.
Zusätzlich hierzu steigen die soeben genannten Zahlen und Wahrscheinlichkeiten von Jahr zu Jahr an. Diesem Phänomen liegen verschiedene Ursachen zugrunde. Allen voran jedoch sind die zumeist sehr schlechten Essgewohnheiten der einzelnen Personen zu nennen, die oftmals zu Übergewicht führen.
Ursachen & Gründe
Was sind die Ursachen von Diabetes mellitus?
Der jugendliche Diabetes entsteht durch eine Autoimmunreaktion gegen die B-Zellen der Langerhans-Inseln in der Bauchspeicheldrüse. Durch Zerstörung der insulinproduzierenden Langerhans-Inseln tritt ein absoluter Insulinmangel auf.
Insulin ist ein Hormon, das den Blutzuckerspiegel reguliert. Insulinmangel führt dazu, dass der Transport von Glukose aus dem Blut in das Zellinnere gestört ist, der Blutzuckerspiegel steigt. Die Hauptursache des Typ-2-Diabetes besteht in Überernährung und Bewegungsmangel; fast alle Altersdiabetiker sind übergewichtig.
Überernährung führt zu steigendem Insulinbedarf und zu Insulinresistenz. In der Folge entwickelt sich Hyperinsulinämie und Erschöpfung der B-Zellen der Langerhans-Inseln. Hier liegt ein relativer Insulinmangel vor. In seltenen Fällen entwickelt sich sekundärer Diabetes durch z.B. eine Pankreaserkrankung oder durch Medikamente. Von Gestationsdiabetes spricht man bei erstmaligem Auftreten von Diabetes während einer Schwangerschaft.
Risiken – Übersicht
Kurze Übersicht zu den Risikofaktoren von Diabetes mellitus
Bekannterweise sind die genauen Ursachen für das Entstehen einer Diabetes ungeklärt, darum ist die folgende Liste eher als eine Zusammenfassung der Possibilitäten zu verstehen und nicht als endgültige und bestätigte Auflistung von Tatsachen:

Übergewicht ist eine häufige Ursache von Diabetes-Typ-2
- Übergewicht
- Erbliche Vorbelastung
- Zuckerreiche und fettreiche Ernährung
- Mangelnde körperliche Betätigung
- Autoimmunreaktionen
- Allgemein ungesunder Lebensstil
- Alkoholismus oder Nikotinabhängigkeit
Dennoch lässt es sich nicht leugnen, dass Übergewicht eine ausschlaggebende Rolle bei der Entstehung von Diabetes des zweiten Typs spielt. Zwar bedeutet dies nicht, dass jede Person, die an Adipositas leidet, auch zwingend an Diabetes erkranken muss, aber die Wahrscheinlichkeit hierfür liegt rein statistisch betrachtet um ein vielfaches höher, als für Personen, die ein normales bzw. empfohlenes Körpergewicht halten und pflegen.
Auch sollte man nicht vergessen, dass Übergewicht zahlreiche andere Krankheiten auslösen und bedingen kann. Somit tritt eine Diabetes nur selten alleine auf, sondern wird von einer Vielzahl anderer vermeidbarer Leiden begleitet.
Das ist nicht nur deswegen ungünstig, da Erkrankungen immer eine Belastung für den Körper und den Organismus des betroffenen Individuums darstellen, sondern auch aus dem Grunde, da die Diabetes den Heilungsprozess vieler Erkrankungen empfindlich verlangsamt. Insbesondere Hautkrankheiten sind hierbei zu nennen.
Ein Geschwür oder ein Abszess, das bei einem gesunden Menschen binnen einer Woche abheilen würde, braucht bei einem Diabetiker oftmals das fünffache an Zeit. In besonders schweren Fällen kommt es zu überhaupt keiner Heilung und der Betroffene muss über Jahre hinweg mit offenen Wunden leben. Dieser Fall tritt besonders häufig dann ein, wenn zusätzlich ein extremes Übergewicht vorliegt.
Faktor: Körpergewicht
Wie bereits erwähnt, kann die Diabetes aber Personen treffen, die scheinbar Normalgewicht haben. Sehr häufig stellt sich dieser Fall ein, wenn die Person sich zwar nicht übermäßig stark, dafür aber sehr einseitig und unausgewogen ernährt. Hierunter fallen besonders häufig Menschen, die sehr viel Zucker konsumieren. Dies geschieht meist in Form von Getränken, wie Limonaden, Colas oder Energy Drinks.
Zusammenfassend lässt sich also sagen, dass Übergewicht nicht immer ein zwingender Grund für die Entstehung einer Diabetes sein muss, dieses aber in aller Regel einen sehr negativen Effekt ausübt und nicht selten mittelfristig oder langfristig in einer solchen endet. Dahingehend sollte man sich keinen Illusionen hingeben und nach Möglichkeit etwas gegen sein Übergewicht unternehmen, insofern dies notwendig scheint. Sollte man sich dahingehend unsicher sein, ist es immer förderlich, einen Mediziner zu Rate zu ziehen.
Symptome & Anzeichen
Die Erstmanifestation des jugendlichen Diabetes erfolgt häufig als diabetisches Koma.
Ein diabetisches Koma tritt bei Blutzuckerwerten von 700 mg/dl auf und beginnt mit Harnflut, Durst, Müdigkeit, Übelkeit und Benommenheit.
Charakteristische Symptome des jugendlichen Diabetes sind rascher Gewichtsverlust, Übelkeit, Polyurie (häufiges Wasserlassen) und Polydipsie (übermäßiger Durst).
Der Altersdiabetes entwickelt sich langsam mit ebenfalls Polyurie und Polydipsie. Außerdem können Harnwegsinfekte, Juckreiz, Pilzerkrankungen, Bluthochdruck und bei Männern eventuell Impotenz auftreten.
Ein über längere Zeit erhöhter Blutzuckerspiegel schädigt die Arterien und kann Spätfolgen wie Arteriosklerose, Koronare Herzkrankheit und Herzinfarkt auslösen. Die Gefäßschäden können außerdem Schäden an Augen, Nieren und Nerven verursachen. Eine gefürchtete Komplikation ist der diabetische Fuß mit Gangrän und Nekrose.
Hierzu eine Kurzübersicht
- Verstärkter und dauerhafter Durst
- Häufiges Urinieren
- Extremes Hungergefühl (bisweilen sog. Fressattacken)
- Gewichtsverlust trotz gleichbleibender Ernährung
- Zucker im Urin (Äußert sich durch einen Geruch, der an Limonade erinnert)
- Müdigkeit, Abgeschlafftheit
- Gereiztheit und angeschlagenes Nervenkostüm
- Sehstörungen (verschwommene Sicht, Doppelsichtigkeit usw.)
- Verzögerte Wundheilung (Wunden aller Arten brauchen weitaus länger zum Abheilen, als zuvor)
- Erhöhte Anfälligkeit gegenüber Infektionen
Durst & Harndrang
Tatsächlich beobachten viele Menschen zunächst, dass sie sehr häufig an sehr starkem Durst leiden. Diese können sie, selbst bei ausreichender und sogar übermäßiger Zufuhr von Flüssigkeit jedoch nicht Herr werden.
 Sollte man also ein solches Phänomen an sich oder einer anderen Person beobachten, so ist es an der Zeit einen Arzt zu konsultieren und sich beraten, bzw. testen zu lassen.
Sollte man also ein solches Phänomen an sich oder einer anderen Person beobachten, so ist es an der Zeit einen Arzt zu konsultieren und sich beraten, bzw. testen zu lassen.
Dasselbe gilt für Personen, die einen ungewöhnlich starken Hunger verspüren oder an Heißhungerattacken auf stark zuckerhaltige Lebensmittel leiden.
Darüber hinaus kann es sich lohnen, seinen Urin etwas genauer unter die Lupe zu nehmen. Sollte man nach dem Ablassen desselben einen süßen Geruch bemerken, ist dies in aller Regel ein Anzeichen dafür, dass im Urin zu viel Zucker enthalten ist. Zucker im Urin ist eines der Hauptmerkmale einer Diabetes.
Tatsächlich galt das Trinken des Urins zwecks Feststellung des Zuckergehaltes lange Zeit als einzige probate Methode mittels der eine Zuckerkrankheit diagnostiziert werden konnte. Diese Zeiten sind jedoch glücklicherweise vorbei.
Weiteres
Wie bereits erwähnt sind auch häufig die Augen der Erkrankten betroffen. Hierbei kann es sich lediglich um eine kleine Unannehmlichkeit handeln oder aber um ein gravierendes Problem. Letzteres ist insbesondere dann der Fall, wenn die Sehkraft massiv nachlässt, es zu Entzündungen kommt und man sogar teilweise oder komplett erblindet. Tatsächlich ist es keine Seltenheit, dass Diabetiker früher oder später blind werden.
Abschließend also bleibt zu bemerken, dass eine Diabetes nicht nur dafür sorgt, dass der Betroffene sich regelmäßig künstlich Insulin zuführen muss, sondern auch dafür, dass er mit einer ganzen Reihe potentieller Einschränkungen und Komplikationen rechnen muss, die seine Lebensqualität nicht nur massiv einschränken, sondern auch zum Tode führen können.
Diagnose & Erkennung
Bei der Zuckerkrankheit ist der Blutzucker erhöht (Hyperglykämie) und im Urin Zucker vorhanden (Glukosurie). Beides kann durch Laboruntersuchungen nachgewiesen werden. Die Bezeichnung „Diabetes mellitus“ (Honigfluss) ist auf den Zuckergehalt des Urins von Diabetikern zurückzuführen.
Der Arzt bestimmt den Nüchtern-Blutzucker, erstellt ein Blutzucker-Tagesprofil und kann einen Glukose-Toleranztest durchführen. Bei Gesunden beträgt der Nüchtern-Blutzucker zwischen 65 und 100 mg/dl; nach den Mahlzeiten steigt der Blutzuckerspiegel beim Gesunden auf Werte von 120 bis 140 mg/dl. Beim Diabetiker wird ab einem Schwellenwert von 180 mg/dl Glukose im Urin ausgeschieden.
Labortests
Dieser Test wird normalerweise im Rahmen einer Routine-Blutuntersuchung, bei Vorliegen von Symptomen, die auf einen Diabetes Hinweis geben oder bei einer akuten Entgleisung durchgeführt.
Da der Blutzuckerspiegel im Blut in Abhängigkeit von der körperlichen Aktivität, der Nahrungsaufnahme und weiteren Faktoren außerordentlich schwanken kann, muß die Abnahme unter standardisierten Bedingungen, am besten auch in Form mehrerer Bestimmungen zu verschiedenen Zeiten stattfinden.
Die Diagnose eines manifesten Diabetes sollten gemäß der Leitlinie der medizinisch-wissenschaftlichen Fachgesellschaften (AWMF) in Deutschland umfaßt die Bestimmung mehrerer Gelegenheitsglukosewerte, die wiederholt über dem Normbereich liegen.
Bevorzugt wird die Bestimmung mehrerer Nüchternglukose-Werte. Die Durchführung eines oralen Glukosetoleranztests (oGTT) ist nur selten erforderlich und wird in den Leitlinien nicht unter den Routine-Diagnose-Maßnahmen genannt. Dabei gelten folgende Diagnosekriterien:
Diagnose „Diabetes mellitus“
- klassische Symptome und ein Gelegenheits-Blutglukosewert > 200 mg/dl (11,1 mmol/l); im venösen Plasma oder kapillären Vollblut oder
- wiederholte Bestätigung einer Gelegenheits-Blutglukose > 200 mg/dl (11,1 mmol/l)
- Bestätigung durch eine Nüchternblutglukose von > 110 mg/dl 6,1 mmol/l) im kapillären Vollblut bzw. > 126 mg/dl (7,0 mmol/l) im venösen Plasma oder
- OGTT-2-h-Wert im venösen Plasma oder kapillären Vollblut > 200 mg/dl (11,1 mmol/l)
Diagnose „Abnormale Nüchternglukose“
- IFG (impaired fasting glucose, „abnorme Nüchternglukose“) Nüchterblutglukose von > 110 mg/dl (6,1 mmol/l) und
- IFG
Nüchternblutglukose > 100 mg/dl (5,6 mmol/l) und
Diagnose „Gestörte Glukosetoleranz“
- IGT (impaired glucose tolerance) für eine Blutglukose beim 2-h-Wert im OGTT > 140 mg/dl (7,8 mmol/l) im venösen Plasma oder im kapillären Vollblut
- Bei Glukosewerten, die zwar gegenüber der Norm erhöht sind aber noch unterhalb der diagnostischen Kriterien für einen Diabetes mellitus liegen
Ein Nüchterblutzucker kann erst nach mindestens 8-stündiger Nahrungskarenz durchgeführt werden. Ein oraler Glukose-Belastungstest (Toleranz-Test, oGTT) erfolgt in der Regel in der Praxis durch Trinken einer definierten Zuckerlösung. Um die Diagnose allerdings wirklich sichern zu können, sollten beide Tests zu unterschiedlichen Zeitpunkten stattfinden.
Beim OGTT wird zuerst der Nüchternblutzucker bestimmt, bevor der Patient eine definierte Menge an Glukose zu sich nimmt. Im Abstand von einer und zwei Stunden nach dieser Glukosebelatung wird dann erneut die Blutzuckerkonzentration gemessen. Zur Diagnostik eines Gestationsdiabetes wird ebenfall der OGTT herangezogen, wenn sich Auffälligkeiten bei der Nüchtern- oder Gelegenheitsglukose ergeben haben.
Glucose Schnelltest
Manchmal wird auch die Glukosekonzentration im Urin mit einem Schnelltest bestimmt. Dabei wird ein Teststreifen in eine Probe des Spontanurins getaucht und zeigt ein eventuelles Vorhandensein einer erhöhten Glukose- oder auch Ketonkörperkonzentration an.
Im Falle eines positiven Nachweises deutet dies auf einen pathologischen Zustand hinsichtlich des Glukosemetabolismus hin, der näher untersucht werden muß. Dieser Schnelltest ist ein Screening-Instrument, ist aber nicht ausreichend sensitiv als alleiniges Instrument der Verlaufs- und Therapie-Kontrolle.
Blutzuckerspiegel Kontrolle
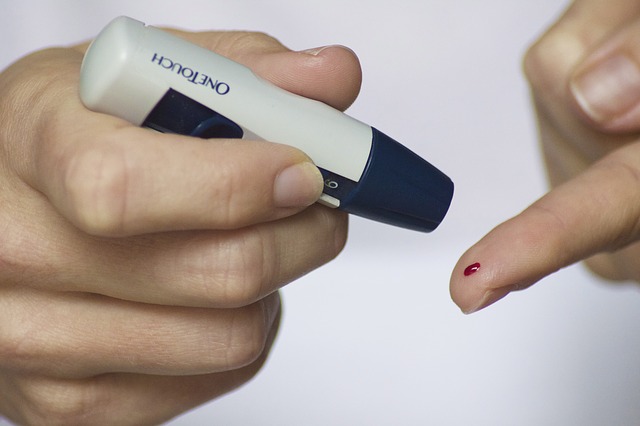
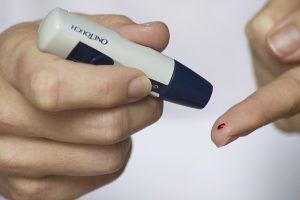
Diabetiker müssen mehrmals pro Tag ihre Blutzuckerspiegel kontrollieren, nach denen sie dann anhand der Anweisungen des behandelnden Arztes die Insulin- oder Tablettendosis richten können.
Dies geschieht in der Regel mit Hilfe eines Schnelltests, bei dem ein Tropfen Blut aus der Fingerbeere nach Stich mit einer kleinen Lanzette auf einen Teststreifen gebracht wird, der dann in ein Messgerät geschoben wird. Die Blutzuckerkonzentration wird in digitaler Form auf dem Bildschirm angezeigt.
Hb A1c (glykolisiertes Hämoglobin) ist ein Test, der die Blutzuckereinstellung über einen längeren Zeitraum (die letzten 2 – 3 Monate) zurückverfolgen kann. Er wird bei Diabetikern mehrmals pro Jahr durchgeführt. Er zeigt, wie gut die medikamentöse Therapie und/oder Mitarbeit des Patienten funktioniert. Mit der Senkung der HbA1c-Werte in die Nähe des Normbereiches lässt sich das Risiko für mikroangio- und neuropathische Komplikationen deutlich mindern.
Weitere klinische Tests
Es gibt noch eine Reihe weiterer Labortests, die zur Überwachung des Diabetes und seiner Komplikationen zum Einsatz kommen. Labortests zur:
- Kontrolle der Nierenfunktion:
Kreatinin-Clearance, Kreatinin, gfr/EGFR, CMP, BUN, Mikroalbumin, Cystatin C - Überwachung des Lipidstoffwechsels:
Cholesterin, ldl-Cholesterin, hdl-Cholesterin, Triglyceride, Lipid-Profil - Kontrolle des Insulinspiegels:
Insulin, C-Peptid
Eine Screeninguntersuchung bestehend aus mehreren Nüchternglukose-bestimmungen in kurzen Abständen auf Diabetes mellitus wird bei folgenden Risikofaktoren von der AWMF empfohlen:
- Diabetes mellitus Typ 2 bei erstgradig Verwandten
- Übergewicht und körperlicher Inaktivität
- bei arterieller Hypertonie (Blutdruck > 140/90 mmHg)
- bei Dyslipoproteinämie mit hdl-Cholesterin 250 mg/dl (2,85 mmol/l)
- nach Gestationsdiabetes oder nach Geburt eines Kindes mit Geburtsgewicht > 4000 g
- früherem Nachweis einer gestörten Glukosetoleranz (IGT) oder einer abnormen Nüchternglukose (IFG)
- bei makrovaskulären Erkrankungen
- bei Albuminurie
Krankheitsverlauf
Typische Folgen sind Bluthochdruck, Schlaganfall und anderen kardiovaskulären Erkrankungen. Insbesondere können auch die Nieren und Augen betroffen sein. Die Schädigungen infolge der permanenten Hyperglykämie entstehen kumulativ und werden vom Patienten meist erst relativ spät bemerkt. Je früher die Diagnose gestellt wird, desto größer ist die Chance die auftretenden Komplikationen zu minimieren.
Einteilung in Typen
Formen & Typen von Diabetes mellitus
Man unterscheidet bei Diabetes mellitus drei Haupttypen: Typ 1, Typ 2 und Schwangerschafts-Diabetes (Gestationsdiabetes). Darüber hinaus gibt es den sogenannten „pankreopriven“ Diabetes, der infolge einer anderweitigen Schädigung des Pankreas (z. B. chronischePankreatitis) mit Untergang von Inselzellen entsteht.
Die Deutsche Diabetes Gesellschaft hat gegenwärtig 53 Leitlinien veröffentlicht, aus denen die Klassifikation der unterschiedlichen Formen des Diabetes, Informationen zur Epidemiologie in Deutschland, die gegenwärtigen Empfehlungen zur Therapie einschließlich spezieller Fragestellungen, wie z.B. die Behandlung diabetischer Füsse entnommen werden können und beispielsweise Empfehlungen zur Ernährungsweise und zum Sport aufgeführt werden (http://www.deutsche-diabetes-gesellschaft.de). Hier findet sich auch eine Bürger bzw. Patienten-Version der Leitlinien.
Eine der praktikablen Einteilungen der verschiedenen Formen des Diabetes mellitus in Deutschland entspricht den Leitlinien der medizinisch-wissenschaftlichen Fachgesellschaften (AWMF), die folgende Kategorien klassifiziert:
Typen & Kategorien
Typ 1 Diabetes
- Beta-Zellzerstörung, die in der Regel zu einem absoluten Insulinmangel führt (immunologisch vermittelt oder idiopathisch (ohne bisher bekannte Ursache))
o LADA (latent autoimmune diabetes in adults)

Es gibt verschiedene Diabetes Typen
Pixabay / 905513
Typ 2 Diabetes
- von einer vorwiegenden Insulinresistenz mit relativem Insulinmangel bis zu einem vorwiegend sekretorischen Defekt mit Insulinresistenz; häufig assoziiert mit anderen Problemen des metabolischen Syndroms
Weitere spezifische Diabetestypen
- Erkrankungen des exokrinen Pankreas (z.B. Pankreatitis (Entzündung der Bauchspeicheldrüse), zystische Fibrose, Hämochromatose, Neoplasie (Bauchspeicheldrüsen-Tumor) Trauma)
- Endokrinopathien(z.B. Hyperthyreose (Schilddrüsenüberfunktion), Cushing-Syndrom, Akromegalie, Phäochromozytom)
- Medikamentös-chemisch induziert(z.B. Glukokortikoide, Alpha-Interferon, Pentamidin, Diazoxid, alpha-Interferon)
- Genetische Defekte der Beta-Zell-Funktion
- Chromosom 20, HNF-4a (frühere Bezeichnung MODY 1)
- 7. Chromosom, Glucokinase (frühere Bezeichnung MODY 2)
- Chromosom 12, HNF-1a (frühere Bezeichnung MODY 3)
- Mitochondriale dna
- Genetische Defekte der Insulinwirkung
- Typ A Insulinresistenz
- Leprechaunismus
- Rabson-Mendenhall-Syndrom
- Lipatrophischer Diabetes
Andere genetische Syndrome, die mit einem Diabetes assoziiert sein können (z.B. Down-Syndrom (Trisomie 21), Porphyrien)
- Infektionen (z.B. angeborene Röteln-Infektion, Cytomegalievirus)
- seltene Formen eines autoimmunvermittelten Diabetes
Gestationsdiabetes
- Erstmals während der Schwangerschaft aufgetretene oder diagnostizierte Glukosetoleranzstörung
- Präkonzeptionell manifester, aber nicht diagnostizierter Diabetes mellitus (Typ 2); v.a. anzunehmen bei Glukosetoleranzstörung bereits im 1. Trimenon
Typ 1-Diabetes
Dieser Typ ist auch als Insulin-abhängiger oder juveniler Diabetes bekannt. Etwa 10 % der Diabetes-Fälle sind diesem Typ zuzuordnen. Die meisten Betroffenen sind unter 30 Jahre alt. Die ersten Symptome treten häufig sehr akut auf, so daß die Diagnose oftmals im Rahmen einer Notfall-Situation gestellt wird.
Typischerweise sind die Patienten dann schwerkrank, evtl. sogar komatös und weisen sehr hohe Blutzucker- und Ketonkörper-Konzentrationen auf. Typ 1-Diabetiker produzieren infolge einer autoimmunen Schädigung des Pankreas durch spezifische Autoantikörper gegen die Insulin-bildenden ß-Zellen oder gegen Insulin selbst, sehr wenig Insulin.
Bisweilen kann die Sekretion auch vollständig zum Erliegen kommen. Die wenigen verbliebenen intakten B-Zellen, die bei der Erstdiagnose noch vorhanden sind, werden meist binnen weniger Jahre auch noch zerstört mit der Konsequenz, daß die Patienten zwingend von einer Insulin-Substitution abhängig sind.
Die tatsächlich dem Diabetes Typ 1 zugrunde liegende Ursache ist noch weitgehend unbekannt. Allerdings scheint es einen genetischen Hintergrund zu geben, da eine familiäre Belastung das Erkrankungsrisiko erhöht. Außerdem stellen bestimmte Virus-Infektionen und Autoimmunmechanismen wichtige pathogenetische Faktoren dar.
Typ 1-Diabetiker entwickeln früher schwerere Komplikationen als andere Diabetiker. Beispielsweise haben bereits 40 % der Typ 1-Diabetiker im Alter von 50 Jahren schwere Nierenfunktionsstörungen bis hin zum Nierenversagen entwickelt.
Typ 2-Diabetes
Dieser Typ ist auch als insulinunabhängiger oder Erwachsenen-Diabetes bekannt. Die Betroffenen sind zwar noch in der Lage, Insulin selbst zu produzieren, allerdings tritt eine zu geringe Menge oder ein fehlendes Ansprechen der Gewebe im Sinne einer peripheren Insulin-Resistenz auf (siehe oben).
Zum Zeitpunkt der Erstdiagnose weisen die meisten Patienten daher hohe Glukose- und Insulin-Spiegel auf, aber möglicherweise noch ohne jegliche Symptome. Circa 90 % der Diabetes-Fälle sind dem Typ 2 zuzuordnen. Er tritt im Allgemeinen erst im höheren Lebensalter (> 45) auf, häufig assoziiert mit Übergewicht und Bluthochdruck.

Eine ungesunde Ernährung kann Diabetes-2 verursachen
Zu den Risikofaktoren gehören:
- Übergewicht
- Bewegungsarmut
- Positive Familienanamnese
- Ethnischer Hintergrund: Afro-, Hispano- und asiatisch-stämmige Amerikaner, sowie indianische und pazifische Ureinwohner haben ein erhöhtes Risiko
- Gestationsdiabetes während der Schwangerschaft oder Geburtsgewicht des Kindes von über 4.000 g
- Hypertonie (erhöhter Blutdruck)
- Erhöhte Triglyceride (Blutfette) und erhöhtes ldl-Cholesterin
- Erniedrigtes hdl-Cholesterin
Da die Menschen in den Industriestaaten immer mehr zu Übergewicht bei gleichzeitigem Bewegungsmangel neigen, steigt die Zahl der Typ 2-Diabetiker kontinuierlich an. Außerdem verschiebt sich das Manifestationsalter in Richtung jüngerer Patienten.
Gestationsdiabetes
Dies ist eine Form des Diabetes, die während der Schwangerschaft auftritt, üblicherweise im letzten Trimenon. Die Ursache ist noch weitgehend unbekannt, aber man geht davon aus, daß einige der Plazentahormone eine Insulinresistenz der peripheren Gewebe fördern, wodurch es zu einer Erhöhung der Blutglukose-Konzentration kommt.
Routinemäßig wird im Rahmen der Vorsorgeuntersuchungen während der 24. bis 28. Schwangerschaftswoche auf das eventuelle Vorliegen eines Gestationsdiabetes gescreent. Liegt tatsächlich ein Gestationsdiabetes vor und wird dieser nicht behandelt, so kann das Kind ein zu hohes Geburtsgewicht und erhöhte Blutzuckerspiegel aufweisen.
Außerdem ist die Gefahr einer Frühgeburt deutlich erhöht. In der Regel normalisieren sich die Blutzuckerspiegel der Mutter nach der Geburt wieder, aber sowohl sie als auch das Kind haben ein erhöhtes Risiko, in Zukunft einen Typ 2-Diabetes zu entwickeln. Darüber hinaus ist auch bei späteren Schwangerschaften die erhöhte Wahrscheinlichkeit eines erneuten Gestationsdiabetes zu berücksichtigen.
Prä-Diabetes
Als Prä-Diabetes bezeichnet man den Zustand einer pathologischen Glukosetoleranz, ohne dass bereits ein manifester Diabetes vorliegt. Dabei sind die Blutzuckerwerte erhöht, aber nur temporär oder noch nicht so stark, wie es bei einem tatsächlichen Diabetes der Fall ist.
Normalerweise haben die Betroffenen keinerlei Symptome, es besteht ein erhöhtes Risiko, daß sich nach diesem Vorstadium innerhalb der nächsten 10 Jahre ein symptomatischer Diabetes manifestiert. Experten fordern deshalb, daß bei jeder Diabetes-Risiko-Konstellation, das Vorliegen einer pathologischen Glukosetoleranz untersucht werden sollte.
Häufigkeit & Diagnosedaten
Der Diabetes mellitus gehört zu den großen „Volkskrankheiten“, die aufgrund ihrer hohen Begleit- und Folgeerkrankungen zwischen 5 und 10% aller Ausgaben in den Gesundheitssystemen der Industrieländer beansprucht.
Da zwischen verschiedenen Ländern erhebliche Unterschiede in der Prävalenz des Diabetes mellitus bestehen, müssen jeweils landesspezifische Häufigkeiten der Erkrankung betrachtet werden, da Angaben aus anderen Ländern mit anderen Populationen hier in der Regel keine Aussagekraft haben.
In den USA (CDC-Daten, Centers for Disease Control and Prevention, 2002) waren 18 Millionen US-Amerikaner an Diabetes erkrankt, aber nur ca. 5 Millionen waren sich dieser Tatsache auch bewusst.
Es dürfte alles in allem nur sehr wenig verwunderlich sein, dass die Diabetes des zweiten Typs insbesondere in unseren Breiten, sprich in der sog. Ersten Welt, verbreitet ist. Personen aus weniger gut entwickelten Regionen leiden nicht nur deutlich seltener an Übergewicht, sondern auch deutlich weniger an Diabetes.
Risikofaktoren
Interessanterweise lassen sich in Schwellenländern Tendenzen beobachten, die dahingehen, dass mit einem größeren Warenangebot an Fertigprodukten auch die Prävalenz von Zuckerkranken zunimmt. Kurzum bedeutet das, dass erhöhter Wohlstand zu einer ungesünderen Ernährungsweise führt und diese wiederum das Entstehen einer Typ 2 Diabetes befördert.
Auch ist anzumerken, dass es kaum nennenswerte geschlechtsspezifische Häufungen gibt. Männer und Frauen sind in aller Regel gleich stark von diesem Leiden betroffen. Lediglich ältere Personen leiden öfter an einer Diabetes als jüngere Menschen.
Dies lässt sich in den meisten Fällen mit relativer Sicherheit auf einen massiven Bewegungsmangel zurückführen. Gerade darum ist es besonders für ältere Menschen sehr wichtig, sich trotz ihres hohen Alters und der schwindenden Kräfte immer noch fit zu halten und zu bewegen. Hierdurch beugt man nicht nur einer Diabetes, sondern auch vielen weiteren Leiden effektiv vor.
Diagnosedaten
Die Auswertung der aus einer Diagnose gewonnenen Daten sind bei der Planung der Behandlung von Erkrankungen mit Diabetes enorm wichtig. Sie geben nicht nur unverzichtbare Hinweise auf den Ursprung der Erkrankung, sondern liefern dem zuständigen Mediziner darüber hinaus Erkenntnisse, anhand derer er seine Therapie auszurichten imstande ist.
Dies erfordert einen gewissenhaften Umgang mit den genommenen Proben, sowohl seitens des Arztes, als auch der Laboranten. Auch sollte nämliche gesondert darauf achten, inwieweit möglicherweise ein Übergewicht, bzw. eine mangelhafte Ernährung vorliegen.
Darum ist es nicht nur für das betroffene Individuum selbst, sondern auch für den behandelnden Arzt relativ problemlos möglich, die vorliegenden Krankheit zu diagnostizieren – dennoch sollte man im Rahmen einer Diagnose nicht auf klinische Tests verzichten.
Zumeist zieht sich der Prozess der Diagnosestellung nicht sehr lange hin und allzu viele Tests sind auch nicht erforderlich, um zu einem zufriedenstellenden Ergebnis zu gelangen. Dieser Umstand ist nicht zuletzt darauf zurückzuführen, dass es sich, wie nun bereits schon mehrfach erwähnt, bei einer Diabetes um eine Erkrankung handelt, die von anderen Erkrankungen sehr einfach abzugrenzen ist.
Dennoch kann es sehr empfehlenswert sein, bei Unsicherheiten nachzufragen und den Arzt auch gezielt auf die Possibilitäten anzusprechen, ob es sich bei dem vorliegenden Leiden nicht doch um eine Diabetes handeln könnte.
Zusammenfassung
Alles in allem aber ist auch bei der Diagnose dieser Krankheit auf die moderne Schulmedizin Verlass. Dasselbe gilt natürlich auch für die gewissenhafte Auswertung der diagnostischen Daten.
Die heutigen wissenschaftlichen Methoden sind nicht nur sehr genau, sondern auch sehr effektiv und sorgen damit in aller Regel dafür, dass die Krankheit schnell zu erkennen und also ebenso schnell und zielgerichtet in Angriff zu nehmen ist.
Man tut also gut daran, sich in diesem Falle der modernen Schulmedizin zuzuwenden, wenn man auf Nummer sicher gehen will – sicherlich sind auch ganzheitliche Verfahren zwecks einer Behandlung angemessene Arten der Behandlung, nicht aber zu diagnostischen Zwecken. Diese Diagnose sollte man, wie in beinahe allen Fällen, besser einem studierten Mediziner überlassen.
Komplikationen & Folgen
Durch eine Diabetes verursachte Langzeitschäden entwickeln sich nur sehr langsam. Hierbei gilt als Merksatz: Je länger man unter Diabetes leidet und je länger man nachlässig mit der Behandlung umgeht, desto höher sind die Chancen auf Komplikationen.
Es kann sogar soweit kommen, dass Nebenerscheinungen einer Diabetes die Mobilität einschränken und man dauerhaft an einen Rollstuhl gebunden ist. Aber auch akut lebensbedrohliche Situationen sind möglich:
Im Überblick
- Herz-Kreislauf-Erkrankungen: Diabetes verstärkt das Risiko an einer Herz-Kreislauf-erkrankung zu leiden drastisch. Dabei sind Herzinfarkte, Schlaganfälle und Arterienverengungen nur einige wenige der zu erwartenden Krankheiten. Sollte ein Diabetiker zudem noch Raucher sein, erhöht sich das Risiko abermals stark.
- Nervenschäden (Neuropathie): Durch einen zu langen stark erhöhten Blutzuckerspiegel, kann es passieren, dass feinste Nervenenden, insbesondere in den Beinen, absterben. Ist dies der Fall, verbleibt der Betroffene nicht selten mit einem konstanten Gefühl der Taubheit in Armen und Beinen. Dies kann in extremen Fällen zur Einschränkung der Mobilität des Individuums führen. Darüber hinaus können hierdurch auch Übelkeit und Erbrechen auftreten.
- Nierenschäden: Auch Schädigungen der Nieren sind häufig zu beobachtende Komplikationen von Diabetes. Teilweise kann eine solche Schädigung soweit gehen, dass der Patient auf eine Dialyse oder eine Spenderniere angewiesen ist.
- Augenschäden: Auch die Augen können von der Zuckerkrankheit betroffen sein. Glaukome, teilweise oder vollständige Erblindung, sowie starke Einschränkungen der Sehfähigkeit sind dabei nur einige der potentiellen Nebeneffekte dieser Krankheit.
- Fußschäden: Die Füße sind durch eine Diabetes oftmals besonders stark belastet, was an dem geringemn Blutfluss in den Beinen liegt. Dies führt bisweilen zu Nekrosen (Absterben des Gewebes), die wiederum eine Amputation der Zehen oder des ganzen Fußes notwendig machen können.
- Empfindliche Haut: Viele Diabetiker klagen zudem über eine allgemein empfindliche Haut. Besonders im Gesicht ist Akne keine Seltenheit, aber auch die Haut des restlichen Körpers ist anfälliger für Viren und Bakterien.
- Schädigungen des Gehörsinnes: In eher seltenen Fällen kann sich eine Diabetes negativ auf die Hörfähigkeit ausdrücken. Hierbei kommt es zu einem teilweisen oder vollständigen Hörverlust.
- Alzheimer: Viele Personen, die von Diabetes des Typs 2 betroffen sind, erkranken frühzeitig an Alzheimer. Die genaue Verbindung zwischen diesen beiden Phänomenen ist nach wie vor Gegenstand der Forschung, gilt aber zumindest in Ansätzen als bewiesen.
Diabetespatienten
Wie man aus der oben gemachten Aufzählungen also unschwer erkennen kann, sollte man nach Möglichkeit tunlichst darauf achten, eine Diabetes mit allen zur Verfügung stehenden Mitteln zu verhindern. Damit tut man nicht nur sich selbst, sondern auch der Solidargemeinschaft etwas Gutes.
Denn gerade Diabetespatienten nehmen die Krankenkassen sehr stark in Anspruch und sorgen somit dafür, dass für Personen, die wider eigenen Verschulden erkrankt sind, nicht mehr die nötigen Kapazitäten zur Verfügung stehen.
Wann zum Arzt?
Wann sollte man zum Arzt gehen?
Man sollte sofort einen Arzt aufsuchen, wenn man vermutet, dass man an Diabetes leiden könnte oder eines oder mehrere der oben genannten Symptome aufweist. Dasselbe gilt für Eltern, deren Kinder besagte Symptome aufweisen. Je früher eine Diabetes erkannt wird, desto besser ist sie in den Griff zu bekommen und desto weniger Folgeschäden sind zu erwarten.

Bei Anzeichen auf Diabetes sollte ein Arzt aufgesucht werden
Nicht zuletzt deswegen bietet es sich an, auch schon kleinsten Verdachtsmomenten nachzugehen und sich entsprechend untersuchen zu lassen. Auch sollte man es nicht vernachlässigen regelmäßig zum Arzt zu gehen, nachdem man bereits eine Diabetes festgestellt hat. Es handelt sich bei diesem leiden um eine sehr behandlungsintensive Krankheit, die konstanter medizinischer Überwachung bedarf. Man sollte diese Erkrankung also niemals auf die leichte Schulter nehmen, wenn einem sein Leben oder das Leben betroffener Angehöriger lieb ist.
Des Weiteren ist ein Doktor sofort dann zu Rate zu ziehen, wenn man an sich selbst eines oder mehrere der oben genannten Symptome bemerkt. Darüber hinaus kann eine atypische Veränderung im Drinkverhalten oder Essverhalten ebenso ein möglicher Indikator für eine Diabetes sein, dem schnellstmöglich nachzugehen ist.
Weitere Gründe einen Arzt aufzusuchen sind:
- Heißhungerattacken auf besonders zuckerhaltige Lebensmittel
- Süß riechender Urin
- Chronische oder phasenweise chronischen Durchfälle, die nicht auf rezeptfreie Medikamente oder Hausmittel ansprechen
- Probleme mit Augen und / oder Ohren
- Ständiger Durst und ständiger Hunger
Vorsorglich zum Arzt
Vorsicht besser ist als Nachsicht
Alles in allem ist es also von größter Wichtigkeit, einen Besuch beim zuständigen Mediziner nicht auf die lange Bank zu schieben, sondern sofort bei einem solchen vorstellig zu werden. Denn es gilt an dieser Stelle, wie es ebenso für alle anderen Krankheiten gilt, dass Vorsicht besser ist als Nachsicht.
Überhaupt sollte man sich stets und stetig des Umstandes bewusst sein, dass es immens förderlich für die Heilung und / oder Behandlung einer Krankheit ist, wenn man diese früh erkennt und also früh attackieren kann. Jede Minute, die verstreicht, ohne das eine Behandlung stattfindet, ist eine Minute zu viel. Diesbezüglich sollte man sich keinen Illusionen hingeben.
Insbesondere Eltern sind aufgefordert, auf etwaig verdächtige Verhaltensmuster ihres Nachwuchses zu achten. Dies gilt besonders für Kleinkinder. Zwar erkranken diese verhältnismäßig selten am Diabetes, aber gänzlich auszuschließen ist es nicht. Auch Jugendliche sollten diesbezüglich überwacht werden – oftmals ist es Pudertierenden unangenehm, an Diabetes zu leiden und sie verschweigen es und vermeiden einen Arztbesuch.
Das ist natürlich der grundlegend falsche Ansatz. Ein gutes Zureden seitens der Eltern ist also bisweilen durchaus angebracht und kann dabei helfen, das Kind gesund zu halten. Und das sollte nicht nur im Interesse des Kindes selbst, sondern auch im Interesse der Eltern oder Erziehungsberechtigten liegen.
Behandlung & Therapie
Ziel der Behandlung ist eine Normalisierung des Blutzuckerspiegels und Vermeidung von Spätfolgen. Beim Typ 1-Diabetes erfolgt immer eine Insulinzufuhr. Bei der Insulinpumpentherapie mit subkutaner Verweilkanüle kann die Insulinzufuhr an den Bedarf angepasst erfolgen.
Altersdiabetiker sollten ihr Gewicht normalisieren, Sport treiben und ihre Ernährung umstellen. Dies ist in vielen Fällen als Behandlung ausreichend. Andernfalls kann die Insulinsensitivität bei Altersdiabetikern durch Medikamente (Metformin) gesteigert werden. Bei nachlassender Insulinsekretion kann auch bei Altersdiabetikern mit Insulin therapiert werden. Diabetikerschulungen und Ernährungsberatung sind zu empfehlen.
Ein einfacher Test – meist mit Teststreifen- ermöglicht Zuckerkranken die Selbstkontrolle ihrer Blutzuckerwerte. Mehrmals jährlich sollten Zuckerkranke eine Kontrolluntersuchung durchführen lassen.
Therapiemethoden
Die aktuellen Empfehlungen zur Therapie des Typ I und Typ II Diabetes sowie der besonderen Formen können auf der webseite der Deutschen Diabetes Gesellschaft eingesehen werden (http://www.deutsche-diabetes-gesellschaft.de/).
Für die Therapie des Typ II Diabetes sind die nationalen Versorgungsleitlinien können sehr detailliert in der jeweils aktuellen Fassung aus folgendem Link entnommen werden: http://www.versorgungsleitlinien.de/themen/diabetes2. Die Messung von Blutglukosewerten dient der Steuerung der Insulintherapie.
Insulin Spritze
Das Ziel der Behandlung des Diabetes Typ I liegt in der Erzielung von Blutglukosewerten
- zwischen 91 und 120 mg/dl vor den Mahlzeiten
- und 110 bis 135 mg/dl vor dem Schlafengehen
- etwa 2 Stunden nach dem Essen sollten die Blutzuckerwerte zwischen 90-180 (venös) /100-200 (kapillär) mg/dl liegen.
Das Ziel der Behandlung beim Diabetes Typ II liegt vor allem in der Prävention von Komplikationen und von Erkrankungen, die mit den chronisch erhöhten Blutzuckerwerten assoziiert sind. Die mittel- bis langfristige Therapie-Überwachung der antihyperglykämischen Therapie des Typ 2 Diabetes mellitus erfolgt durch die Messung des HbA1c, die in der Regel einmal pro Quartal erfolgen sollte.
Daneben werden die Typ II Diabetiker dazu angehalten, regelmäßig die akuten Blutzuckerspiegel selbst zu messen (POCT-Testung). Entsprechend den Empfehlungen der European Diabetes Policy Group wird in Deutschland
- ein HbA1c-Zielbereich von
- als Interventionsgrenze gilt ein HbA1c von > 7%.
Vorbeugung & Prävention
Es gibt keine wirksame Prävention des Typ 1-Diabetes. Dagegen kann durch Minderung der Risikofaktoren, wie Gewichtsreduktion, körperliche Betätigung und gesunde Ernährung das Risiko für die Entwicklung eines Typ 2-Diabetes deutlich gesenkt werden.
Liegt bereits ein Prä-Diabetes mit gestörter Glukosetoleranz vor, so kann das Auftreten eines manifesten Diabetes durch entsprechende Lebensstiländerung um Jahre hinausgezögert oder sogar verhindert werden. Eine Normalisierung des Blutzuckerspiegels kann außerdem dazu beitragen, das Auftreten von Komplikationen wie Gefäß- und Nierenschädigung zu verhindern.
Liegt ein manifester Diabetes vor, so gibt es derzeit keine Heilungsmöglichkeit obwohl einige Erfolge hinsichtlich der Transplantation von Inselzellen erreicht werden konnten, mit der wieder eine suffiziente Insulinproduktion etabliert wurde.
Diese Option kommt allerdings nur für wenige ausgewählte Fälle in Betracht. Das Ziel der konservativen Diabetes-Therapie ist es, die Blutzuckerspiegel möglichst nahe dem Normalbereich zu halten, frühzeitig Komplikationen zu erkennen und mit entsprechender Therapie zu minimieren.
Gefahren & Risiken
Die initiale Therapie direkt im Anschluss an die Diagnosestellung unterscheidet sich von der Langzeiteinstellung. Der Typ 1-Diabetes wird häufig erst anhand einer akuten Stoffwechsel– und Elektrolytentgleisung mit diabetischer Ketoazidose diagnostiziert. Dabei greift der Körper auf Reservemethoden der Energiebereitstellung zurück, indem er freie Fettsäuren zu Ketonkörper abbaut. Diese haben chemisch gesehen saure Eigenschaften und führen zu einer Absenkung des pH-Werts im Blut (Azidose).
 Meist besteht gleichzeitig schon eine geringe Nierenfunktionsstörung. Im schlimmsten Fall kommt es zu Bewusstlosigkeit und Koma. Es handelt sich somit um einen sehr ernsten Zustand der dringend die Aufnahme in ein Krankenhaus erfordert, wo der Arzt durch entsprechende Maßnahmen versucht, das normale Stoffwechselgleichgewicht wieder herzustellen.
Meist besteht gleichzeitig schon eine geringe Nierenfunktionsstörung. Im schlimmsten Fall kommt es zu Bewusstlosigkeit und Koma. Es handelt sich somit um einen sehr ernsten Zustand der dringend die Aufnahme in ein Krankenhaus erfordert, wo der Arzt durch entsprechende Maßnahmen versucht, das normale Stoffwechselgleichgewicht wieder herzustellen.
Eine ähnliche Situation kann, wenn auch seltener bei Typ 2-Diabetikern entstehen, wenn sie erste Warnsymptome ignorieren oder ihre medikamentöse Therapie vernachlässigt haben. Außerdem kann solch eine Exazerbation auch im Gefolge von anderen extremen körperlichen Belastungen, wie z. B. Herzinfarkt, Schlaganfall oder einer Infektion stattfinden.
Das gleichzeitige Vorliegen von starker Hyperglykämie und Dehydrierung führen zu einer wechselseitigen Verstärkung, wodurch es ebenfalls zu Schwäche, Verwirrtheit, Krampfanfällen Bewusstlosigkeit und Koma kommen kann. Auch dies erfordert die sofortige Einweisung in eine Notaufnahme.
Eine umfassende antidiabetische Therapie erfordert tägliche Selbstkontrollen des Blutzuckerspiegels, die Einhaltung der Diätvorschriften, regelmäßige sportliche Betätigung (führt zur Minderung des Blutzuckers, fördert die Insulinsensitivität der peripheren Gewebe und verbessert die Mikrozirkulation).
Es für den Patienten wichtig, mit dem behandelnden Arzt und evtl. einem Diabetesberater eng zusammenzuarbeiten.
Check-up-Untersuchung
Darüber hinaus sollten mehrmals pro Jahr Check-up-Untersuchungen mit Bestimmung von HbA1c und Mikroalbumin im Urin durchgeführt werden, um Komplikationen möglichst frühzeitig zu erkennen.
Zu diesen Komplikationen gehören:
- Wundinfektionen, besonders an den Beinen; sie können eine verzögerte Heilungstendenz aufweisen, was im Extremfall bis zur Notwendigkeit einer Amputation führen kann.
- Die diabetische Retinopathie, die eine Netzhautablösung und sogar Blindheit zur Folge haben. Mittels Laserbehandlung kann versucht werden, das Ablösen der Netzhaut (Retina) zu verhindern.
- Eine der häufigsten Komplikationen sind rezidivierende und therapie-resistente Harnwegsinfekte. Eine verzögerte oder inadäquate Behandlung kann zu einer Nierenschädigung führen.
Insulin spritzen
Typ 1-Diabetiker müssen sich selbst je nach Blutzuckerspiegel und individuellem Therapieschema mehrmals pro Tag Insulin spritzen (Insulin gibt es nicht als orale Medikation, da es durch die Magensäure abgebaut werden würde). Die dabei verwendete Menge und Art von Insulin ist abhängig von der Menge und Art der Mahlzeiten und der körperlichen Aktivität. Im Handel sind verschiedene Arten von Insulin erhältlich: Lang-, Mittel- und Kurzwirksame. Meistens erhält der Patient eine individuelle Kombination.
Einstellung der Therapie
Die richtige Einstellung der Therapie stellt von Tag zu Tag eine neue Herausforderung dar, da Stress, andere Erkrankungen und Infektionen den Insulin-Bedarf verändern. Einige Typ 1-Diabetiker haben auch im Tagesverlauf sehr stark schwankende Blutzuckerwerte, was die Einstellung zusätzlich erschwert.
Viel Typ 1-Diabetiker bevorzugen deshalb heutzutage eine Insulinpumpe, die im Bereich der Hüfte unter der Haut getragen wird und nach der Programmierung kontinuierlich Insulin abgibt. Dadurch kann die physiologische Insulinfreisetzung besser imitiert werden.
Ein weiterer komplizierender Faktor beim Typ 1-Diabetes stellt die Entwicklung von Antikörpern gegen Insulin im Lauf der Zeit bei einigen Patienten dar. Das eigene Immunsystem attackiert dabei das injizierte Insulin als Fremdantigen, so dass immer größere Mengen benötigt werden und evtl. ein Wechsel auf ein anderes Insulin erforderlich wird.
Dosierungsprobleme
Bei Typ 1-Diabetikern kommt es häufig auch zu Dosierungsproblemen mit der Folge von Hypoglykämien, wenn versehentlich zu viel Insulin verabreicht wurde oder durch ungewohnte körperliche Belastung ein erhöhter Bedarf an Glukose bzw. ein zu langer Abstand zur letzten Mahlzeit besteht.
Wenn diese hypoglykämischen Episoden durch Glukosegaben nicht unter Kontrolle gebracht werden können, so kann es erforderlich sein auch für den Notfall Glukagon-Spritzen bei sich zu tragen (Glukagon ist der natürliche Gegenspieler von Insulin, wird ebenfalls im Pankreas gebildet und bewirkt eine Steigerung des Blutzuckers).
Diese können bei Bewusstlosigkeit durch eine zweite Person gegeben werden. Akute Stoffwechsel– und/oder Elektrolytentgleisungen bedürfen immer der notfallmäßigen Hospitalisierung des Patienten.
Auch Typ 2-Diabetiker müssen mehrmals pro Tag ihren Blutzuckerspiegel selbst messen. Das therapeutische Spektrum reicht dabei von Patienten, die allein mit der Einhaltung entsprechender Diätvorschriften auskommen über die Einnahme von Tabletten (sog. orale Antidiabetika) bis zur Injektion von Insulin. Viel Patienten erklimmen mit dem Fortschreiten ihrer Erkrankung Stufe um Stufe dieses Spektrums.
Antidiabetika Klassen
Bei den oralen Antidiabetika unterscheidet man drei Klassen:
- zum einen diejenigen, die die Insulinsekretion des Pankreas stimulieren,
- zum anderen Substanzen, die die Resorption von Glukose aus dem Darm hemmen (dadurch wird der Glukoseanstieg im Blut nach den Mahlzeiten verlangsamt), und außerdem sog.
- Insulinsensitizer, die die peripheren Zellen für die Insulinwirkung empfänglicher machen. Beim Typ 2-Diabetes ist häufig eine Kombination dieser Wirkmechanismen erforderlich, um die Blutzuckerwerte stabil zu halten.
Diätvorschriften
Im Falle des Gestationsdiabetes reicht es häufig aus, entsprechende Diätvorschriften einzuhalten, sich regelmäßig körperlich zu betätigen und Blutzuckerwerte zu kontrollieren. Voraussetzung ist allerdings die aktive Mitarbeit der Patientin.
Wird damit keine adäquate Kontrolle des Blutzuckers erreicht, kommt Insulin zum Einsatz, da orale Antidiabetika wegen ihrer teratogenen Wirkung in der Schwangerschaft nicht angewandt werden können.
Deshalb sollte die Mutter bei allen zukünftigen Schwangerschaften sehr sorgfältig diesbezüglich überwacht werden. Auch das Neugeborene bedarf einer genauen medizinischen Überwachung insbesondere in den ersten Stunden nach der Geburt, da es ein erhöhtes Risiko für die Entwicklung von Hypoglykämien und respiratorischer Komplikationen aufweist.
Prognose zur Heilung
Je früher man eine Diabetes erkennt und je früher diese ausreichend medizinisch und medikamentös zu versorgen ist, desto besser sieht die Prognose aus. Eine erst spät erkannte Zuckerkrankheit führt häufig zu irreversiblen Nebeneffekten, die man nur noch oberflächlich angehen kann. Nicht zuletzt deswegen ist es äußerst wichtig, so früh als möglich einen Mediziner zu konsultieren und die verordneten Medikamente strikt und nach Zeitplan einzunehmen.
Alles in allem lässt sich sagen, dass viele Betroffene ein sehr angenehmes Leben führen können, ohne allzu viele Einschränkungen in Kauf nehmen zu müssen. Dennoch gibt es einige Dinge, die besser zu unterlassen sind. Hierüber klärt der behandelnde Arzt aber gerne näher auf.
Jedoch sollte man es tunlichst vermeiden, seinen alten und zumeist schlechten Lebensgewohnheiten nach wie vor weiter nachzuhängen. Wer sein Leben nicht nach der Diagnose Diabetes grundsätzlich umstellt, muss damit rechnen, dass er seinen Zustand noch verschlimmert. Dabei ist es vollkommen irrelevant, ob diese Person Medikamente einnimmt oder nicht.
Vielen Menschen ist leider nicht klar, dass mit der reinen Gabe von Insulin nicht viel zu erreichen ist. Sicherlich vermindert sich dadurch die imminente Lebensgefahr immens, aber ansonsten bezweckt es wenig. Es liegt am Individuum selbst, etwas gegen seinen Zustand zu unternehmen. Gelingt ihm das nicht, so sollte es nicht weiter verwunderlich sein, wenn sich auch das allgemeine Krankheitsbild und folglich die Prognose verschlechtert.
Wer jedoch seine Verfehlungen einsieht und sein Leben grundsätzlich überdenkt sowie abnimmt und ggf. Sport treibt, der kann auf einen sehr milden Verlauf der Krankheit hoffen und kann ein recht angenehmes und entspanntes Leben führen. Wer dies nicht tut und an seinen alten Mustern haften bleibt, der braucht es nicht wundernehmen, wenn die Prognose für ihn ungleich schlechter ausfällt.
Im Überblick
Alles in allem also kommt es bei der Prognose voll und ganz auf das betroffene Individuum an und wie es mit der Erkrankung umgeht. Hilfe zur Selbsthilfe ist hier ebenso wichtig, wie die Einsicht darüber, was die Krankheit ausgelöst hat und und wieweit dieses Verhalten zu revidieren bzw. anzupassen ist, um ein, trotz der Krankheit, gesundes Weiterleben gewährleisten zu können.
Begleiterscheinungen
Symptome und Erkrankungen, welche mit Diabetes mellitus korrelieren
Wie bereits mehrfach erwähnt, muss man als Betroffener im Rahmen einer Erkrankung mit Diabetes auch oftmals damit rechnen, dass man an an vielen anderen Leiden erkrankt. Diese korrelieren in Schwere uns Ausprägung sehr oft mit der Schwere der vorliegenden und individuellen Diabetes selbst.
Teilweise können sie gravierend sein und man tut darum gut daran, sich zwecks einer Behandlung und somit einer Vermeidung weiterer Komplikationen in die fähigen Hände eines Arztes zu begeben.
Dazu im Folgenden eine Übersicht:

Hypertonie ist eine mögliche Begleiterscheinung bei Diabetes
- Herzrhythmusstörungen
- Hypertonie (Bluthochdruck)
- Aneurysmen
- Depressionen
- Sodbrennen
- Reizdarm
- Potenzstörungen / Erektile Dysfunktion
- Alzheimer
Herzrhythmusstörungen
treten dann ein, wenn die den Herzschlag steuernden elektrischen Impulse nicht (mehr) korrekt funktionieren. Hierdurch kommt es zu einem irregulären und / oder zu langsamen Schlagen dieses lebenswichtigen Organs.
Selbige können sich anfühlen wie ein Flattern oder ein Rasen. Bisweilen können sie von medizinischen Gesichtspunkten aus harmlos sein und wirken lediglich für den Betroffenen unangenehm. Dennoch ist es durchaus auch im Rahmen des Möglichen, dass Herzrhythmusstörungen zu schweren Nebenwirkungen oder gar zum Tode führen. Dies ist aber nur sehr selten der Fall.
Die Therapie gegen das vorliegende Leiden ist sehr gut und zumeist auch sehr effektiv. Sie zielt darauf ab, den Herzschlag wieder zu normalisieren. Hierzu dienen aber nicht nur Medikamente – auch eine dauerhafte Umstellung des Lebenswandels kann dabei helfen, die Arrhythmie zu bekämpfen oder ihr gar vorzubeugen.
Hypertonie
Als Hypertension (oder Bluthochdruck) wird eine persistierende (andauernde) Erhöhung des Blutdruckes bezeichnet, die das Herz strapaziert und über längere Zeit zu Schäden an Organen wie den Nieren, dem Gehirn, den Augen und dem Herz führen kann. Der Blutdruck bezeichnet die Kraft, die das Blut auf die Wände von Arterien und Venen ausübt.
Der Blutdruck hängt von der Kraft und der Frequenz des Herzschlags ab und entsteht, wenn das Herz oxygeniertes Blut aus dem linken Ventrikel (Kammer) des Herzens gegen den Widerstand der Arterien in die Blutbahn pumpt. Die Höhe des Widerstandes hängt von der Elastizität und dem Durchmesser der Blutgefäße sowie der Menge an Blut, die durch sie hindurch fließt, ab.
Aneurysmen
Unter einem Aneurysma versteht man eine abnormale Ausbeulung oder Ballonisierung der Wand eines Blutgefäßes. Dieses kann anschwellen und schließlich reißen, was wiederum zu teil starken inneren Blutungen führen kann. Diese enden nicht selten mit dem Tod des Betroffenen.
Nichtsdestotrotz sorgen die meisten Aneurysmen für keinerlei Symptome, sondern existieren, ohne dabei auffällig zu sein. Dies führt nicht selten dazu, dass Personen nichts von ihre Erkrankung ahnen, selbst dann nicht, wenn es sich um vergleichsweise große Aneurysmen handelt.
Eine Behandlung ist nicht immer möglich, ebenso ist es schwierig effektiv vorzubeugen. Lediglich das Vermeiden einiger Risikofaktoren kann hierzu dienen. Darunter fällt u.a. mit dem Rauchen aufzuhören.
Depressionen
sind keine Seltenheit. Beinahe jeder litt schon einmal an dieser psychologischen Störung oder kennt eine Person, die es tat. Die genauen auslösenden Prozesse, die hinter einer solchen seelischen Missstimmung stecken, sind allerdings sehr fallspezifisch und für Außenstehende nur schwer nachzuvollziehen.

Diabetes kann auch zu Depressionen führen
Dies ändert jedoch nicht an dem Umstand, dass man depressiven Personen gegenüber stets helfend auftreten und sie unterstützen sollte. Denn sie sind zumeist besonders schwach und können nicht mit allzu großen Belastungen umgehen, ohne in eine noch tiefere Depression zu verfallen.
Darüber hinaus kann es jeden treffen. Niemand ist gegen dieses Leiden immun. Zwar sind Menschen mit einem starken Charakter in aller Regel seltener Opfer dieses Leiden, aber nichtsdestotrotz können auch sie dahingehend erkranken. Besonders dann, wenn sich ihre Lebensumstände spontan zum Schlechten hin ändern.
Man sollte sich jedoch nicht entmutigen lassen. Depressionen sind heutzutage gut heilbar. Es stehen der modernen Schulmedizin nicht nur viele sehr probate Medikamente zur Verfügung, sondern auch Psychotherapie und Kliniken können den Betroffenen wieder auf die richtige bahn lenken. Die genaue Art der Behandlung ist jedoch von medizinischem Fachpersonal zu entscheiden und sollte nicht durch den Laien geschehen.
Sodbrennen
Als Sodbrennen wird ein brennender oder als ätzend wahrgenommener Schmerz bezeichnet, der etwa hinter dem Brustbein auftritt. Jedoch kann er sich auch vom Oberbauch bis in den Hals hinziehen.Nur gelegentlich auftretendes Sodbrennen ist kein Grund zur Sorge und beinahe jeder leidet hin und wieder daran.
Kritisch zu betrachten ist es erst, wenn es öfter vorkommt und einen bei der Erledigung der alltäglichen Aufgaben einschränkt. Diese Fälle sind aber glücklicherweise nur sehr selten. Dabei kann potentiell jeder Betroffen sein. Selbst Kinder sind nicht ausgenommen. Darum sollten die Eltern auch auf eine gesunde Ernährung des Nachwuchses achten.
Reizdarm
Der Reizdarm bildet gemeinsam mit dem Reizmagen das sogenannte Reizdarmsyndrom. Es handelt sich dabei um eine chronische Störung des Magen–Darm-Traktes, die im Wesentlichen die Peristaltik der Verdauungsorgane Darm und Magen beeinträchtigt: Durchfall, Verstopfung und Sodbrennen sind die Folge. Die Auslöser eines gereizten Darms können bisher nur vermutet werden. Als wahrscheinlichste Ursache gilt jedoch jede Form von Stress.
Somit ist Betroffenen stets dazu zu raten, sich pedantisch an die Anordnungen des behandelnden Arztes zu halten. Jedwedes andere Verhalten wäre hochgradig verantwortungslos und behinderte zudem den ohnehin schon sehr schwierigen und komplizierten Heilungsprozess. Patienten sollten also tunlichst darauf aus sein, einen hohen Wert auf ihre Darmgesundheit zu legen, um das Leiden als solches nicht durch fahrlässiges Verhalten noch zu verstärken.
Potenzstörungen
Die Erektile Dysfunktion (im Volksmund oft auch als Impotenz bezeichnet) ist eine sehr häufige Sexualstörung des Mannes, bei der es zu einer nicht ausreichenden Erektion des Gliedes kommt. Hierfür gibt es zwei Ursachen:
- Zum einen zeichnet sich ein reduzierter arterieller Zufluss im Penis verantwortlich.
- Zum anderen fließt venöses Blut zu schnell.
In beiden Fällen können die Schwellkörper des Penis nicht hinlänglich mit Blut gefüllt werden.
Um tatsächlich als Erektile Dysfunktion anerkannt zu werden, muss die Störung in circa 70 Prozent der Versuche sexueller Aktivität und über einen längeren Zeitraum (etwa sechs Monate) auftreten. So ist ein ausfüllendes Sexualleben mit dieser Erkrankung nicht oder nur sehr eingeschränkt möglich.
Erektile Dysfunktion ist in häufigen Fällen ein Symptom schwerwiegender Erkrankungen. Gesetzt den Fall es treten normale nächtliche oder spontane Erektionen auf, kann sie aber auch psychogenen Ursprungs sein.
Alzheimer
Der Morbus Alzheimer ist eine irreversible Form der Demenz, die durch Gedächtnisverlust, zunehmende Abnahme der intellektuellen Fähigkeiten, einer Verschlechterung der Sprach- und Sprechfähigkeit und Veränderungen in der Persönlichkeit und im Verhalten, die schließlich auch den Alltag beeinflussen, einhergeht.

Alzheimer ist eine der häufigsten Demenzarten
Die Alzheimer Erkrankung ist die häufigste Demenzform und stellt eine zur Zeit unheilbar fortschreitende Gehirnerkrankung dar. Obwohl die Veränderungen bei der Alzheimer-Erkrankung denen beim normalen Alterungsprozeß ähneln, ist sie kein normaler Teil dieses Vorgangs.
Diese Erkrankung ist durch eine chronisch entzündliche Verletzung und schließlich den Tod von Nervenzellen gekennzeichnet. Eine Schlüsselrolle in der Erkrankung spielt die Bildung sogenannter seniler Plaques (Proteinablagerungen zwischen den Zellen) und neurofibrillärer Stränge (gedrehte Proteinfilamente in den Nervenzellen) im Gehirn, die ein bestimmtes Aß-Protein enthalten.
Die Zerstörung der Nervenzellen hat auch einen verminderten Spiegel an Azetylcholin und anderen Neurotransmittern (chemischen Stoffen, die für die Kommunikation der Zellen untereinander notwendig sind) zur Folge. Im Verlauf der Erkrankung kommt es daher zu einer abnehmenden Wechselwirkung zwischen den verschiedenen Arealen des Gehirns.
Alternative Medizin
Zahlreiche Präparate und Anwendungen sind „erwiesenermaßen“ hilfreich dabei, die Sensitivität des Körpers gegenüber Insulin zu steigern. Gleichzeitig jedoch gibt es zu jeder Studie, die für einen Erfolg alternativer Behandlungen spricht, eine Gegenstudie, die das Gegenteil tut. Nicht zuletzt aus diesem Grunde gibt es nach dem Stand der heutigen Wissenschaft keine alternativen Behandlungsmethoden oder Therapien, die einen soliden Ersatz zu herkömmlichen Mitteln darstellen könnten.
Es ist darum unbedingt notwendig, dass man, insofern man sich für einen alternativen Heilansatz entscheidet, dennoch weiterhin seine vom Arzt verschriebenen Medikamente einnimmt. Alles andere wäre verantwortungslos und könnte tödlich enden. Des Weiteren sind die Inanspruchnahme solcher Therapien stets im Vorfeld mit dem zuständigen Mediziner abzusprechen und nicht auf eigene Faust zu unternehmen. Das erhöht den Selbstschutz und senkt das Risiko von Komplikationen.
Darüber gilt es ebenso im Hinterkopf zu behalten, dass es keine Kur für die Zuckerkrankheit gibt! Alle Heiler, die einem anderes versprechen sind bestenfalls als Kurpfuscher anzusehen und sind zu meiden, um sich und seinem Umfeld unnötige Komplikationen und Kosten zu ersparen.
Alternativmedizin bei Diabetes:
- Yoga
- Meditation
- Autogenes Training
- Massagen
- Wasserkuren, Liegekuren
- Krankengymnastik
- Erstellen und Befolgen eines Ernährungsplanes
- Seminare und Schulungen zum Umgang mit Diabetes besuchen
Diabetes Hausmittel
Hilfreiche Hausmittel bei Diabetes
Bei der Diabetes handelt es sich um eine ernstzunehmende Krankheit, die eine Behandlung rund um die Uhr bedingt. Ein sorgsamer Umgang mit der Krankheit, darunter fallen auch Hausmittel, kann dabei behilflich, ernsthafte und sogar lebensbedrohliche Komplikationen zu verhindern.
Allgemeine Hinweise
Allgemeine Hinweise zum Umgang mit Diabetes
- Diabetes ernst nehmen und verstehen – Es ist von größter Wichtigkeit, dass Betroffene, aber auch das Umfeld von Betroffenen sich Wissen über den vorliegenden Typ der Diabetes aneignen. Dies schafft Verständnis und sorgt dafür, dass man ein besseres Gefühl dafür entwickelt, wie man trotz dieser Erkrankung ein gesundes und gutes Leben führen kann.
- Gesunde Ernährung und gesundes Gewicht – Gemüse, Obst, Hülsenfrüchte, Vollkorn uvm. sind alles gute Alternativen zu Burgern, Pommes und generell zu Junk Food. Man sollte, besonders wenn man von Diabetes betroffen ist, darauf achten, sich gesund und ausgewogen zu ernähren. Übergewicht ist für Diabetiker nicht selten lebensbedrohlich.
- Körperliche Ertüchtigung – Der Umstand allein, dass man Diabetiker ist, bedeutet nicht, dass man sich nicht mehr bewegen sollte, auch wenn viele Betroffene ihre Krankheit dahingehend interpretieren. Tägliche Bewegung und gezielte sportliche Übungen sind von größter Bedeutung und helfen darüber hinaus dabei, den Blutzuckerspiegel besser und einfacher kontrollieren zu können. Hierbei sollte man zudem darauf achten, dass man einem ausgewogenen Sportprogramm nachgeht und sich nicht auf einen Typ Übung versteift.
Weitere Maßregeln
- Identifikation als Diabetiker – Es kann bisweilen förderlich sein, wenn man sich als Diabetiker zu erkennen gibt. Hierzu bietet sich ein entsprechendes Armband oder etwa ähnliches an. Solches kann Passanten dabei helfen, im Falle einer Ohnmacht, der Rettungsleitstelle die korrekten Information durchzugeben. Es kommt hier nicht selten auf Minuten an.
- Überwachung der Füße – Viele Symptome, die eine Diabetes bedingt, schlagen sich in den Füßen nieder. Deshalb ist es zu empfehlen, selbige täglich mit lauwarmem Wasser zu reinigen und dabei auf Blasen, Risse, Geschwüre, Rötungen oder Schwellungen zu untersuchen. Im Falle des Auffindens solcher, sollte man sofort einen mediziner zu Rate ziehen.
- Rauchen einstellen – Niemand sollte rauchen, aber besonders Diabetiker nicht. Die Kombination aus Nikotinsucht und Diabetes führt nicht selten zu einem stark erhöhten Risiko von Herz– und Kreislaufproblemen.
- Alkohol vermeiden – Je nach konsumiertem alkoholischen Getränk, kann der Blutzuckerspiegel steigen oder fallen. Das kann besonders dann gefährlich sein, wenn man aufgrund des sich einstellenden Rausches nicht mehr dazu in dre Lage ist, seine eigene Gesundheit zu überwachen. Es geschieht darum recht häufig, dass stark intoxinierte Zuckerkranke gleichzeitig an einem Zuckerschock und einer Alkoholvergiftung leiden. Eine nicht selten tödliche Mischung.
- Stress ernst nehmen – Durch Stress können sich vermehrt Hormone bilden, die die Wirkung von Insulin hemmen und behindern. Hierdurch erhöht sich der Blutzuckerspiegel teilweise stark. Darum sind Stress und Druck grundsätzlich zu vermeiden.
Heilkräuter & Heilpflanzen

Heilkräuter können unterstützend eingesetzt werden
- Zimt
- Artischocke
- Beifuss
- Bohnenschalen
- Gingko
- Heidelbeere
Die gerade erwähnten Heilpflanzen sind auf keinen Fall als vollwertiger Ersatz für eine schulmedizinische Behandlung zu verstehen, sondern lediglich als Unterstützung einer solchen. Man kann sie dahingehend entweder als Tee oder Aufguss konsumieren oder in Form von Pulver und Pillen einnehmen. Ein seriöser Heilpraktiker verkauft überdies oftmals bereits vorgefertigte Präparate und kann darüber hinaus Auskünfte über Dosierung und Anwendung selbiger geben.
Ätherische Öle
- Salbei
- Rose
- Veilchen
- Kiefer
- Ylang Ylang
- Eukalyptus
Die oben angeführten ätherischen Öle sind im Falle einer Diabetes ausschließlich im Rahmen einer Aromatherapie anzuwenden. Eine äußerliche oder gar innerliche Anwendung derselben ist zur Verbesserung der Heilungschancen oder der Symptome nicht notwendig oder gar förderlich. Zudem ist die Erkrankung selbst auch durch diese Öle nicht beeinflussbar, sie dienen lediglich der Entspannung des Betroffenen und ggf. als Hilfe zum „relaxen“.
Nicht zuletzt deswegen ist eine Rücksprache mit einem Arzt unerlässlich und man sollte eine Aromatherapie nur unterstützend anwenden, nicht aber ersetzend.
Homöopathie & Globuli
- Acidum phosphoricum
- Acidum aceticum
- Tabacum
- Acidum salicylicum
- Jodum
- Phosphorus
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Schüssler-Salze
Schüssler-Salz Nr.:
- 10 Natrium sulfuricum
- 11 Silicea
- 17 Manganum sulfuricum
- 23 Natrium bicarbonicum
- 26 Selenium
- 27 Kalium bichromicum
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Diät & Ernährung
Es gibt viele Ernährungspläne speziell für Diabetiker. Hierbei handelt es sich um eine Art Anleitung, die einem vorgibt, wieviel und was man essen sollte. Ein effektiver Ernährungsplan ist zudem individuell an die Lebensumstände der betroffenen Person anzupassen.

Eine gesunde Ernährung ist bei Diabetes sehr wichtig
Ein guter Plan hilft einem dabei, seinen Blutzuckerspiegel, seinen Blutdruck und seine Cholesterinwerte im Zaum zu halten, darüber hinaus lässt sich mithilfe desselben auch oftmals das eigene Gewicht besser kontrollieren.
Dabei kommt es nicht darauf an, ob man Gewicht verlieren oder es halten sollte – ein solider Diätplan kann beide Möglichkeiten bedienen. Solche Pläne sind mithilfe eines Diätologen oder eines Ernährungswissenschaftlers zu erstellen, darüber hinaus haben Betroffene aber auch die Möglichkeit, selbst tätig zu sein und einen solchen Plan mit Informationen aus der Fachliteratur bzw. dem Internet zu erstellen.
Typische gesunde und wertvolle Lebensmittel, die man auf einem solchen Diätplan finden kann, sind unter anderem:
- Gemüse
- Obst
- Vollkornprodukte
- Hülsenfrüchte
- Fettfreie Molkereierzeugnisse
- Geflügel
- Fisch
Ernährungsumstellung
Des Weiteren sind bei allen Formen und Ausprägungen der Diabetes auch Diäten besonders wichtig. Darum einige Beispiele, inwieweit man seine Ernährung umstellen kann, um positive Ergebnisse zu erzielen:
- Weniger Molkereiprodukte: Viele Personen mit Darmproblemen oder chronischer Diarrhö konnten positive Veränderungen beobachten, nachdem sie auf Milch oder Milchprodukte (wie Käse, Joghurt, Quark usw.) verzichtet hatten. Dies kann, muss aber nicht, mit einer Laktoseinteleranz zusammenhängen.
- Fettarme Kost: Die Aufnahme von Fett ist grundsätzlich nicht schädlich, sondern eher nutzbringend für die Gesundheit. Dennoch sollte man darauf achten, alles in einem gesunden Maß zu halten. Butter, Margarine, Pflanzenöle und frittierte Speisen sind deshalb nur in Maßen zu genießen.
- Kein Junk Food: Zu dieser Gruppe gehören Süßigkeiten, alkoholhaltige Getränke, scharfe oder überwürzte Lebensmittel sowie Salz und Produkte, die Koffein enthalten.
- Kleine Portionen: Zur Entlastung des Organismus kann es förderlich sein, wenn man auf zu große Einzelportionen verzichtet. Es bietet sich an, die drei Hauptmahlzeiten auf fünf bis sechs kleinere aufzuteilen.
- Ausreichend Flüssigkeit: Es ist wichtig, stets dafür zu sorgen, dass dem Körper ausreichend Flüssigkeit zur Verfügung steht, damit dieser effektiv funktionieren kann. Dehydration belastet und reizt den Darm stark. Zudem ist das durch den etwaigen Durchfall verlorene Wasser an den Körper zurückzuführen.
- Ernährungswissenschaftliche Betreuung: Personen mit ernährungsspezifischen Problemen tun gut daran, sich professionelle Hilfe in Form eines Diätologen oder Ernährungswissenschaftlers zu suchen. Diese können Betroffenen dabei helfen, ihre Ernährung zu optimieren und somit für eine langfristige Verbesserung der allgemeinen Gesundheit sorgen.
Allgemeine Tipps
Wie bereits erwähnt, ist eine allgemeine gesunde Ernährungsweise oftmals ausreichend, um den Körper zu stärken. Spezielle Diäten für Betroffene dieser Krankheit gibt es einige. Zusätzlich empfiehlt sich alles, was Übergewicht reduziert. Nicht zuletzt deswegen, weil zusätzliches Gewicht Erkrankungen des Darms oftmals erschwert.
Hierfür sollte man zur Nachsorge eventuell einen Diätologen oder Ernährungswissenschaftler aufsuchen und einen Langzeitplan erstellen. Allgemeine Tipps sind daher:
 Bedenkenlos konsumieren kann man:
Bedenkenlos konsumieren kann man:
- Obst und Gemüse (insofern keine Allergien vorliegen)
- Meeresfrüchte
- Milchprodukte (jedoch auf den Fettgehalt achten)
- Hülsenfrüchte
- Klares Wasser und Kräutertee (Limonaden usw. sind zu vermeiden)
- Vollkornprodukte
Bei folgenden Lebensmitteln, sollte man eher aufpassen:
- Rotes Fleisch
- Tabakwaren
- Raffinierter Zucker
- Stark fetthaltige Speisen
- Fertiggerichte
- Alkoholika
- Weißes Mehl
- Fast Food
Übergewicht & Diätologen
Des Weiteren sollte man nie vergessen, dass Übergewicht eine immense Belastung für den Körper darstellt. Dabei spielt es keine Rolle, ob er durch eine Vorerkrankung belastet ist oder nicht. Darum ist es wichtig darauf zu achten, stets ein angemessenes Gewicht zu halten, um seinen Organismus keinen überflüssigen Strapazen auszusetzen.
Wer sich zudem an eine solche Ernährung hält, kann nicht nur sein Immunsystem dadurch stärken, sondern wirkt auch noch prophylaktisch auf eine ganze Reihe potentieller Krankheiten ein, die aufgrund der gesunden Ernährung erst gar nicht ausbrechen.
Ein Diätologe oder ein Ernährungswissenschaftler können einem zusätzlich dabei helfen, einen perfekten und individuell maßgeschneiderten Ernährungsplan für einen zu erstellen. Es lohnt sich daher immer, einen solchen zu konsultieren, wenn man dauerhaft etwas an seiner Ernährung verändern will.
FAQ – Fragen & Antworten
Hier finden Sie Antworten auf häufig gestellte Frage zu Diabetes mellitus.
Kann man eine Diabetes vollständig kurieren?
Diese Frage ist in der Medizin ein heißes Eisen. Jeder Arzt und Forscher hat hierzu eine andere Meinung. Nach stand der modernen Wissenschaft ist es jedoch nicht möglich. Dennoch verbuchen Ärzte und Diätologen weltweit immer wieder große Erfolge bezüglich Heilungen dieser Krankheit. Es bleibt daher abzuwarten, ob die nahe Zukunft nicht doch ein Mittel bereithält, das in der Lage ist, dieses leiden endgültig auszumerzen.
Wodurch entsteht Diabetes Typ 2?
Es gibt keine einfache Antwort auf die Frage, wie Diabetes Typ 2 entsteht. Der oftmals damit in Verbindung gebrachte übermäßige Konsum von raffiniertem Zucker kann nicht als alleiniger Grund dafür gelten.
Dennoch sollte man den Fakt nicht vernachlässigen, dass ein solcher Konsum, in Verbindung mit anderen ungesunden Ernährungsweisen, zu einer Steigerung des Gewichts und als zu einer Adipositas führen kann, die wiederum eine Zuckerkrankheit begünstigt. Bestätigend hierzu lässt sich anführen, dass beinahe 80% aller Personen, die eine Diabetes Typ 2 entwickeln, übergewichtig sind.
Ein weiterer Hauptgrund für eine Diabetes diesen Typs ist eine Resistenz gegen Insulin. Die Fachwelt ist sich überdies noch uneins darüber, wie sich eine solche begründet.
Welche Gruppen entwickeln besonders oft Diabetes Typ 2?
Alter, Geschlecht, Gewicht, Sportlichkeit, Ernährung, Lebensstil und familiäre Vorbelastungen sind alles etwaige Faktoren, die eine Entwicklung des vorliegenden Typs der Diabetes begünstigen können. Leiden Eltern oder Geschwister bereits an dieser Krankheit, erhöht sich die Chance, dass man selbst daran erkrankt signifikant.
Bilder & Videos zu Diabetes