Was sind Lipidsenker (Cholesterinsenker)?
Cholesterin ist ein lebenwichtiger Stoff, welcher jedoch bei hohen Werten Herz-Kreislauf-Erkrankungen begünstigt und zu Arteriosklerose führen kann. Lassen sich krankhaft erhöhte Cholesterinwerte nicht durch Veränderungen des Lebensstils senken, können Cholesterinsenker (auch Lipidsenker) wie Statine helfen.
Erfahren Sie nachfolgend, welche Medikamente zu den cholesterinsenkende Medikamenten gehören, was für Anwendungsgebiete diese haben und wie gefährlich Cholesterin Medikamente sind.
Table of Contents
Was sind Cholesterinsenker?
Inhaltsverzeichnis
Cholesterinsenker – Auch Lipidsenker oder Antilipidämika
Da Cholesterinsenker Lipide („Blutfette“) im Blutplasma senken, werden sie auch als Lipidsenker oder Antilipidämika bezeichnet. Sie kommen hauptsächlich zur Behandlung von Fettstoffwechselstörungen wie einer Hypercholesterinämie (zu hoher Cholesterinspiegel im Blut) zum Einsatz. Dadurch kann Folgeerkrankungen wie einer Arteriosklerose und damit einhergehenden medizinischen Notfällen wie einem Herzinfarkt oder Schlaganfall vorgebeugt werden.
Lipidsenker können darüber hinaus auch in anderen Fällen wie etwa bei Risikopatienten ohne stark erhöhte Cholesterinwerte eingesetzt werden, um bspw. kardiovaskulären Erkrankungen (Herz-Kreislauf-Erkrankungen) vorzubeugen. Neben den cholesterinsenkenden Effekten können Lipidsenker nämlich auch gefäßerweiternd und entzündungshemmend wirken.
Da in den allermeisten Fällen der Wirkstoff Statin eingesetzt wird, werden cholesterinsenkende Arzneimittel oftmals synonym auch als Statine bezeichnet. Der wichtigste Vertreter der Statine ist Simvastatin. Weitere Bezeichnungen für die Lipidsenker sind CSE-Hemmer (Cholesterinsyntheseenzymhemmer) und Antilipidämika.
Cholesterin Medikamente führen zu einer Senkung der Cholesterins und/oder Triglycerids im Blutplasma. Sie werden verordnet, wenn Veränderungen des Lebensstils wie eine gesunde Ernährung, ausreichende Bewegung und ggf. ein Gewichtsverlust keine ausreichende Wirkung zeigen.
Da Lipidsenker teilweise ernste Nebenwirkungen haben können, sollte also wenn möglich zunächst versucht werden, die Cholesterinwerte durch Lebensstilveränderungen zu senken.
Blutfette & Cholesterin
Was sind Blutfette?
Als Blutfette werden umgangssprachlich die sogenannten Lipide bezeichnet. Dies sind hydrophobe Stoffe, also Substanzen, welche sich nicht in Wasser lösen können. Hierzu zählen unter anderem Cholesterin, Fettsäuren und Triglyceride (Fette, fette Öle).
Ist Cholesterin gefährlich?
Peter Forster,MetabolismoLipidiE,CC BY-SA-4.0
Cholesterin (auch Cholesterol) ist ein lebenswichtiger Stoff, welcher bei erhöhten Werten jedoch auch gefährlich werden kann. Das Lipid wird größtenteils im Körper hergestellt (80 bis 90 %). Nur ein geringer Teil des im Körper befindlichen Cholesterins wird über die Nahrung aufgenommen (10 bis 20 %).
Cholesterin hat sehr wichtige Aufgaben im Körper. Es ist zum Beispiel ein Teil der Zellmembran (Zellwände) und essenziell für deren Stabilität sowie für die Durchlässigkeit der Membran.
Darüber hinaus ist das Lipid auch an der Synthese (Herstellung) von wichtigen Hormonen wie Progesteron, Testosteron und Cortisol beteiligt. Es bildet weiterhin den Ausgangsstoff für die Herstellung von Vitamin D und Gallensäure. Darüber hinaus ist es ein wichtiger Teil des Nervengewebes.
Chronisch erhöhte Cholesterinwerte können allerdings ernste Auswirkungen haben und zu Folgeerkrankungen wie einer Arteriosklerose führen. Patienten mit Arteriosklerose haben wiederum ein erhöhtes Risiko für Herz-Kreislauf-Erkrankungen und medizinische Notfälle wie einem Herzinfarkt oder Schlaganfall.
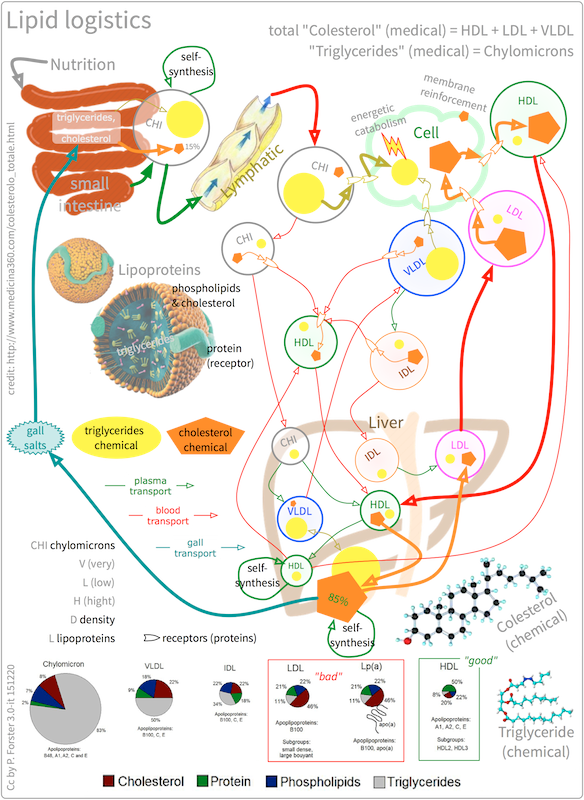
Lipoproteine (ldl, hdl)
Was sind Lipoproteine?
Lipide wie Cholesterin sind, wie bereits erwähnt, hydrophobe also wasserunlösliche Stoffe. Hydrophobe Substanzen müssen im Körper an Proteine gebunden werden, um im Blutkreislauf transportiert werden zu können. Dieser Zusammenschluss aus Lipiden (wie Cholesterin) und Proteinen wird als Lipoproteine bezeichnet.
Sowohl ldl als auch hdl sind Vertreter der Lipoproteine. Sie sind sogenannte Transportvehikel für Lipide wie Cholesterin, Triglyceride und Fettsäuren aber auch für die fettlöslichen Vitamine A und E.
Was ist der Unterschied zwischen ldl und hdl?
- ldl Cholesterin (Low-Density-Lipoprotein bzw. Lipoprotein niederer Dichte) – Das ldl-Cholesterin wird oftmals vereinfacht als „schlechtes Cholesterin“ bezeichnet. Diese Klasse der Lipoproteine transportiert nämlich körpereigenes Cholesterin von der Leber zu anderen Geweben. Hierdurch kann es sich an Gefäß-Wänden ablagern und zu einer Arteriosklerose führen.
- hdl Cholesterin (High-Density-Lipoprotein bzw. Lipoprotein hoher Dichte) – Das hdl-Cholesterin wird hingegen oft vereinfacht als „gutes Cholesterin“ bezeichnet. Diese Klasse der Lipoproteine ist nämlich dafür zuständig, überschüssiges Cholesterin aus dem Körper (z. B. von den Blutgefäßwänden) zurück zur Leber zu transportieren, wo es in Gallensäure umgewandelt werden kann.
Was ist VLDL?
VLDL sind Lipoproteine mit einer sehr geringen Dichte (Very Low Density Lipoprotein), die in der Leber hergestellt werden. Sie sind ein Zusammenschluss von körpereigenen sowie durch Nahrung aufgenommen Cholesterinen, Triglyceriden und Proteinen.
VDLD dienen dem Transport der Lipide von der Leber hin zu den Geweben. Auf dem Weg durch den Körper gibt das VLDL die Triglyceride ab; aus dem VLDL wird ldl (undILD, also Intermediate Density Lipoprotein).
Anwendung (Indikation)
Anwendungsgebiete von Cholesterinsenkern – Wann werden Lipidsenker eingenommen?
Die wichtigsten Anwendungsgebiete von Lipidsenkern sind:
- Behandlung von Dyslipidämien (Fettstoffwechselstörungen)
- Vorbeugung von kardiovaskulären Erkrankungen (Herz-Kreislauf-Erkrankungen)
In den meisten Fällen gelten Statine dabei als Mittel der ersten Wahl, so etwa bei erhöhten Cholesterinwerten, welche mit einem hohen kardiovaskulären Risiko einhergehen.
Indikationen (Anwendungsgebiete) von Statinen sind:
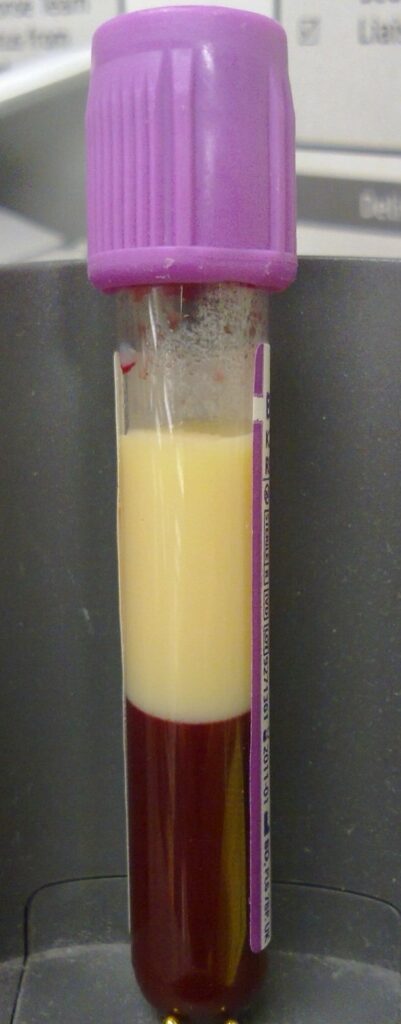
Hyperlipidämie
Mark-shea at English Wikipedia, Hyperlipidaemia – lipid in EDTA tube, als gemeinfrei gekennzeichnet, Details auf Wikimedia Commons
- Behandlung einer Hypercholesterinämie (zu hohe Cholesterinwerte) zur Prävention von kardiovaskulären Erkrankungen (Herz-Kreislauf-Erkrankungen) – Also beispielsweise zur Vorbeugung vor:
- Koronare Herzkrankheit (KHK)
- Periphere arterielle Verschlusskrankheit (pAVK)
- Aortenaneurysma
- Ischämischer Schlaganfall
- Vorbeugend bei einer Hyperlipidämie (allgemein erhöhte Werte von Cholesterin, Triglyceriden und Lipoproteinen im Blut), um eine Arteriosklerose und die damit einhergehenden kardiovaskulären Ereignisse zu vermeiden.
Bevor eine medikamentöse Behandlung der sekundären Fettstoffwechselstörung (also wenn die erhöhten Cholesterinwerte nicht genetisch bedingt sind) erfolgt, sollte jedoch versucht werden, die Cholesterinwerte durch Veränderungen der Lebensgewohnheiten zu senken. Die wichtigsten Maßnahmen hierbei sind:
- Ausgewogene, gesunde Ernährung
- Risikofaktoren vermeiden (z. B. Rauchen, Übergewicht, Stress etc.)
- Genügend Bewegung wie etwa Ausdauertraining
- Medikamente, welche eine Hypercholesterinämie verursachen können, wenn möglich meiden. Hierzu zählen Verhütungsmittel, Kortikosteroide und hiv-Medikamente (antiretrovirale Wirkstoffe)
Erst wenn genannte Maßnahmen nicht zu einer ausreichenden Senkung des Cholesterins führen, sollten Lipidsenker verwendet werden.
Andere Lipidsenker
Einsatzgebiete weiterer Lipidsenker
Andere cholesterinsenkende Medikamente finden vor allem dann Anwendung, wenn Statine keine ausreichende Wirkung zeigen oder nicht verabreicht werden können (bspw. aufgrund einer Unverträglichkeit oder aufgrund von Nebenwirkungen).
Andere Arten der Lipidsenker kommen weiterhin in speziellen Fällen zum Einsatz. Darüber hinaus können Statine auch mit anderen Cholesterinsenkern kombiniert werden, um eine bessere Wirkung zu erzielen.
- Fibrate kommen bei einer ausgeprägten Hypertriglyceridämie (erhöhte Triglyceridwerte im Blut), welche sich nicht durch Veränderungen der Lebensgewohnheiten und die Gabe von Statinen behandeln lässt, zum Einsatz. In Ausnahmefällen können Fibrate nach einer strengen Nutzen-Risiko-Abwägung auch mit Statinen kombiniert werden. Es weiteres Anwendungsgebiet der Fibrate stellt die gemischte Hyperlipidämie (erhöhte Konzentration von „Blutfetten“) dar, wenn Statine nicht verabreicht werden können.
- Ezetimib kann bei einer Statinunverträglichkeit alleine, also als Monotherapie, verabreicht werden. Es kommt darüber hinaus zusammen mit Statin zum Einsatz (Kombinationstherapie), wenn der ldl-Cholesterinspiegel anderweitig nicht ausreichend gesenkt werden kann.
- PCSK9-Inhibitoren werden zusammen mit Ezetimib und Statinen bei Patienten verabreicht, welche ein sehr hohes Risiko für Herz-Kreislauf-Erkrankungen haben und bei denen sich der ldl-Spiegel nicht ausreichend senken ließ. Außerdem kommen sie bei Patienten mit akutem Koronarsyndrom zum Einsatz.
Weitere Indikationen von Lipidsenkern
Weiteren Einsatzgebiete von Cholesterinsenkern sind:
- Als Immunmodulatoren: Statine können das Immunsystem beeinflussen und kommen aus diesem Grund bei Organtransplantationen zur Vorbeugung von Abstoßungsreaktionen sowie bei einer Multiplen Sklerose zum Einsatz.
- Bei Krebserkrankungen: In Metaanalysen konnte festgestellt werden, dass über 40-jährige Patienten, welche im Laufe ihres Lebens Statine erhalten haben, ein deutlich geringeres Risiko haben, an Krebs zu sterben. Allerdings benötigt es noch weitere Studien, um dies zu bestätigen.
Einnahme & Dosierung
Wie werden Lipidsenker eingenommen und dosiert?
Cholesterinsenker sind in der Regel als Kapseln oder Tabletten erhältlich. Die Einnahme erfolgt meist peroral, also über den Mund in den Verdauungstrakt. Es stehen sowohl Monopräparate als auch Kombinationspräparate zur Verfügung, die Tabletten und Kapseln können also entweder einen oder mehrere Wirkstoffe enthalten.
Weiterhin gibt es auch andere Darreichungsformen wie Injektionslösungen oder Granulate, welche jedoch seltener eingesetzt werden. Bestimmte Wirkstoffe werden darüber hinaus subkutan verabreicht, also unter die Haut gespritzt.
Lipidsenker werden meist eingeschlichen: die Dosierung ist also zu Beginn sehr niedrig und wird nach und nach erhöht. Gleiches gilt auch beim Absetzen von Cholesterinsenkern: soll die Behandlung mit einem Lipidsenker wie Statinen beendet werden, wird das Medikament typischerweise ausgeschlichen, die Dosis also nach und nach verringert, bis sie bei Null liegt.
Arten & Wirkung
Welche Cholesterinsenker gibt es und was bewirken sie?
Es gibt verschiedene Arten bzw. Klassen von Cholesterinsenkern, welche sich sowohl hinsichtlich ihrer Wirkung als auch Nebenwirkungen unterscheiden. Die Wirkung kann außerdem lokal begrenzt sein oder den ganzen Körper betreffen (systemisch).
Darüber hinaus kann der Effekt auf das Cholesterin und die Triglyceride unterschiedlich ausgeprägt sein. So können einige Lipidsenker beispielsweise zu einer Senkung des ldl-Cholesterins („schlechtes Cholesterin“) führen, während andere vor allem eine Erhöhung des hdl-Cholesterins („gutes Cholesterin“) bewirken.
Die Auswahl des Medikaments hängt dabei von verschiedenen Faktoren ab, wie etwa den Cholesterinwerten, dem kardiovaskulären Risiko sowie der Nieren– und Leberfunktion des Patienten. Vor der Verabreichung ist eine sorgfältige Nutzen-Risiko-Abwägung zu erfolgen.
Die wichtigsten Wirkstoffgruppen der Cholesterinsenker sind:
- Statine
- Fibrate
- Ionenaustauscher
- Nicotinsäure
- PCSK9-Hemmer
- Cholesterol-Resorptionshemmer
- ACL-Hemmer
- CETP-Hemmer
Statine (CSE-Hemmer)
Auch Cholesterin-Synthese-Enzym-Hemmer (CSE-Hemmer)
Statine werden auch als Cholesterinsyntheseenzymhemmer (CSE-Hemmer) oder HMG-CoA-Reduktase-Hemmer bezeichnet. Sie hemmen die Synthese (Herstellung) von Cholesterin und senken dadurch auch erhöhte Konzentrationen von Triglyceriden.
CSE-Hemmer haben verschiedene Anwendungsgebiete und gelten oftmals als Mittel der ersten Wahl. Sie eignen sich besonders gut zur Senkung von ldl und können diese, abhängig von der Art des CSE-Hemmers, Studien zufolge um 18 bis 55 Prozent senken.
Folgende Wirkstoffe gehören zu den Statinen:
- Atorvastatin
- Fluvastatin
- Lovastatin
- Pitavastatin
- Pravastatin
- Rosuvastatin
- Simvastatin
Fibrate
Auch Fibrinsäuren sowie deren Abkömmlinge
Fibrate führen zu einem vermehrten Abbau von Fettsäuren. Dies führt zu einer Senkung der Blutfettwerte:
- ldl-Cholesterin wird um 10 bis 20 Prozent reduziert
- hdl-Cholesterin wird um 5 bis 10 Prozent vermindert
- Triglyceride werden um 20 bis 40 Prozent gesenkt
Sie kommen sowohl bei erhöhten Werten von Cholesterin (Hypercholesterinämie) als auch von Triglyceriden (Hypertriglyceridämie) zum Einsatz. Allerdings ist die Anwendung der Fibrate umstritten, da eine lebensverlängernde Wirkung bisher noch nicht nachgewiesen werden konnte.
Da bei Statinen hingegen ein Nachweis zur Lebensverlängerung erbracht werden konnte, gelten diese meist als Mittel der ersten Wahl. Fibrate kommen vor allem dann zum Einsatz, wenn insbesondere der Triglyceride-Spiegel im Blut erhöht ist oder Patienten die Statine nicht vertragen.
Die wichtigen Vertreter der Fibrate sind:
- Bezafibrat
- Clofibrat
- Etofibrat
- Fenofibrat
- Gemfibrozil
PCSK9-Hemmer
PCSK9-Inhibitoren oder PCSK9-Hemmer
PCSK9-Hemmer stellen eine relativ neue Klasse der Lipidsenker dar. Sie kommen dann zum Einsatz, wenn andere Lipidsenker keine ausreichende Wirkung zeigen oder nicht angewendet werden können. PCSK9-Inhibitoren werden subkutan injiziert, also mittels Injektion unter die Haut gespritzt.
Sie senken das sogenannte Proproteinkonvertase PCSK9 Enzym, welches für die Regulation vom ldl-Cholesterinspiegel verantwortlich ist. Durch diese Enzyme wird normalerweise die Anzahl der ldl-Rezeptoren an der Leber verringert.
Werden jedoch PCSK9-Hemmer eingenommen, binden diese sich an die Enzyme und verhindern dadurch, dass die Enzyme an den Rezeptoren andocken können. Dadurch wird die Anzahl der ldl-Rezeptoren erhöht, was wiederum zu einem vermehrten Abbau des ldl-Cholesterins führt.
Vertreter der PCSK9-Hemmer sind die Monoklonalen Antikörper:
- Alirocumab
- Evolocumab
Nikotinsäure
Nikotinsäure (Nicotinsäure) und Derivate
Die Nicotinsäure ist ein wasserlösliches Vitamin aus dem Vitamin-B-Komplex. Sie kann zwar ldl-Cholesterin und Triglyceride senken sowie das hdl-Cholesterin erhöhen, allerdings geht diese Veränderung der Blutfettwerte mit keinem medizinischen Nutzen einher.
Da außerdem andere Cholesterinsenker ein deutlich besseres Nutzen-Risiko-Profil aufweisen, hat die Nicotinsäure heutzutage kaum eine therapeutische Bedeutung mehr.
- Acipimox
- Nicotinsäure
Weitere Lipidsenker
Weitere Lipidsenker sind:
Cholesterin-Resorptionshemmer (Ezetimib)

Reines Cholesterin
Warnichtmehrfrei (https://creativecommons.org/licenses/by-sa/3.0/legalcode)
Auch: Cholesterolabsorption-Inhibitoren oder Cholesterolabsorption-Hemmer
Eine weitere Klasse der Lipidsenker stellen die Cholesterinresorptionshemmer oder auch Cholesterolabsorption-Inhibitoren dar. Der einzige medizinisch bedeutsame Vertreter dieser Gruppe ist Ezetimib.
Cholesterol-Resorptionshemmer verhindern, dass Lipide wie Cholesterin aus dem Darm in das Blut transportiert werden und senken dadurch das ldl-Cholesterin um bis zu 20 Prozent. Dies betrifft sowohl Cholesterin, das über die Nahrung aufgenommen wird als auch solches, welches mittels der Galle ausgeschieden wird.
ACL-Hemmer (Bempedoinsäure)Auch: ATP-Citrat-Lyase-Inhibitoren
Die Anwendung von sogenannten ACL-Hemmern zur Behandlung von Fettstoffwechselstörungen und krankhaft erhöhten Cholesterinwerten stellt ein sehr neues Therapieprinzip dar. Der einzige Vertreter dieser Gruppe, die Bempedoinsäure, wurde erst 2020 zugelassen.
Studien konnten zuvor belegen, dass eine Kombinationstherapie mit Bempedoinsäure und Statinen zu einer stärkeren Senkung des ldl-Spiegels führt, als eine Monotherapie mit Statinen. Die Wirkung von ATP-Citrat-Lyase-Hemmern beruht auf einer Hemmung der Synthese von Cholesterin.
MTP-Inhibitoren (Lomitapid)Auch MTP-Hemmer oder Inhibitoren des mikrosomalen Triglycerid-Transferproteins
MTP-Inhibitoren hemmen das sogenannte mikrosomale Triglycerid-Transfer-Protein, welches für die Bindung und den Transport von einzelnen Lipid-Molekülen zwischen den verschiedenen Membranen verantwortlich ist.
Der erste und derzeit einzige Vertreter der MTP-Hemmer ist Lomitapid, welcher in Europa unter dem Handelsnamen Lojuxta erhältlich ist. Das Arzneimittel wurde zur Behandlung der homozygoten familiären Hypercholesterinämie (HoFH) zugelassen. Es führt bei dieser seltenen Krankheit in Kombination mit anderen Maßnahmen zu einer Senkung von stark erhöhten ldl-Cholesterinwerten.
CETP-Hemmer
CETP-Hemmer stellen einen weiteren Vertreter der Lipidsenker dar, welche jedoch keine ausreichende medizinische Wirksamkeit zeigen konnten. Als CETP wird eines der Proteine, das für den Transport von Cholesterin verantwortlich ist, bezeichnet. Allerdings konnten die Vertreter dieser Gruppe keinen klinischen Nutzen erweisen.
Medikamente – Liste
Handelsnamen & Präparate – Was sind lipidsenkende Medikamente?
Cholesterinsenker sind beispielsweise unter folgenden Handelsnamen auf dem Markt erhältlich:
- Cedur® retard (Bezafibrat)
- Colestid® (Colestipol)
- Ezetrol® (Ezetimib)
- Gevilon® (Gemfibrozil)
- Inegy® (Ezetimib)
- Lipanthyl® (Fenofibrat)
- Lojuxta® (Lomitapid)
- Nilemdo® (Bempedoinsäure)
- Olbetam® (Acipimox)
- Praluent® (Alirocumab)
- Quantalan® (Colestyramin)
- Repatha® (Evolocumab)
Welche Medikamente gehören zu den Statinen?
Statine sind zum Beispiel unter folgenden Namen erhältlich:
- Crestor® (Rosuvastatin)
- Lescol® (Fluvastatin)
- Livazo® (Pitavastatin)
- Selipran® (Pravastatin)
- Sortis® (Atorvastatin)
- Zocor® (Simvastatin)
Risiken & Nebenwirkungen
Welche Nebenwirkungen haben Lipidsenker?
Die möglichen Nebenwirkungen von Cholesterinsenkern variieren je nach Art des Wirkstoffs.
Zu den Nebenwirkungen von Lipidsenkern zählen insgesamt:

Eine häufige Nebenwirkung von Cholesterinsenkern sind Kopfschmerzen
- Kopfschmerzen (häufig)
- Magen–Darm-Beschwerden (häufig)
- Leicht erhöhtes Risiko für Diabetes mellitus Typ 2
- Störungen der Gedächtnisleistung
- Nierenschädigungen
- Gynäkomastie also Brustbildung bei Männern (selten)
- Toxische Myopathien (Veränderungen der Skelettmuskulatur)
- Rhabdomyolyse also eine Auflösung von Muskelfasern (sehr selten)
Schädlich & Gefährlich?
Wie schädlich und gefährlich sind Cholesterinsenker?
Lipidsenker sollen das Risiko für Diabetes mellitus erhöhen, zu Muskelschmerzen führen und die Gedächtnisleistung beeinträchtigen. Wie gefährlich sind also Cholesterinsenker für Betroffene?
Diabetes-Risiko
Erhöhtes Risiko für Diabetes mellitus Typ 2
Metaanalysen konnten belegen, dass Statine das Risiko für Diabetes mellitus erhöhen. Den Studien zufolge kann das Diabetesrisiko um bis zu 9 Prozent erhöht sein. Da Statine allerdings auch das Risiko für (tödliche sowie nicht-tödliche) Herzinfarkte und Schlaganfälle signifikant verringern können, überwiegt der Nutzen oftmals den Risiken.
Trotz des erhöhten Diabetesrisikos gelten Statine in vielen Fällen als Mittel der ersten Wahl, da sie ein im Vergleich zu anderen Lipidsenkern besseres Nutzen-Risiko-Profil aufweisen.
Myalgien
Muskelschmerzen, Statine und der Nocebo-Effekt
Ein Symptom, welches sehr häufig mit Statinen assoziiert wird, sind Myalgien, also Muskelschmerzen. Allerdings konnten neuere Forschungen zeigen, dass etwa 90 Prozent der Nebenwirkungen von Statinen wohl eher auf einer Erwartungshaltung der Patienten beruhen und nicht durch die Medikamente selbst verursacht werden. Dies wird als Nocebo-Effekt bezeichnet.
Gedächtnisstörungen
Beeinträchtigung der Gedächtnisleistung
Sowohl Statine als auch andere Cholesterinsenker stehen im Verdacht, die Gedächtnisleistung zu beeinträchtigen. Andererseits gelten hohe Cholesterinwerte auch als ein wichtiger Risikofaktor für die Entwicklung einer Demenz, weshalb den Statinen auch eine positive Wirkung auf die Gedächtnisleistung zugeschrieben wurde.
Medizin-Statistiker werteten 11 Millionen Diagnosedaten aus und kamen zum Schluss, dass es vor allem in den ersten 30 Tagen nach Therapiebeginn tatsächlich vermehrt zu Gedächtnisstörungen bei den Betroffenen kam. Bei einer längeren Behandlungsdauer sanken jedoch die Unterschiede zu der Kontrollgruppe.
Es ist allerdings weiterhin unklar, ob die Indizien für die Gedächtnisstörungen tatsächlich den Lipidsenkern zuzuschreiben sind oder nicht auch andere Faktoren in Frage kommen. So könnte es bspw. sein, dass Betroffene häufiger zum Arzt gehen oder eine Korrelation zwischen Herz-Kreislauf-Erkrankungen und Gedächtnisstörungen existiert.
Wechselwirkungen (Interaktionen)
Wechselwirkungen von Cholesterinsenkern und anderen Medikamenten
Werden Lipidsenker zusammen mit andere Medikamenten eingenommen, kann es zu Wechselwirkungen zwischen den Wirkstoffen kommen. Die möglichen Interaktionen variieren dabei je nach Art des Cholesterinsenkers.
Statine können mit folgenden Arzneimitteln zu Wechselwirkungen führen:
- Andere Lipidsenker (vor allem Fibrate)
- Vitamin-K-Antagonisten bzw. Cumarine (bestimmte Antikoagulantien also Gerinnungshemmer wie Marcumar)
- Wirkstoff, welche zu CYP3A4-Hemmern zählen:
- Amiodaron (Antiarrhythmika)
- Calciumantagonisten (Amlodipin, Diltiazem, Verapamil)
- Colchicin oder Colchizin
- Ticagrelor (Thrombozytenaggregationshemmer)
- Immunsuppressiva (Tacrolismus, Ciclosporin)
- Makrolide (insbesondere Clarithromycin, Erythromicin)
- Proteaseinhibitoren (hiv Medikament)
- Azol-Antimykotika (Pilzmittel)
Fibrate
können mit nachfolgenden Medikamenten interagieren:
- Statine
- Vitamin-K-Antagonisten (Cumarine)
- Sulfonylharnstoffe (orale Antidiabetika)
Eine detaillierte Liste aller möglichen Wechselwirkungen finden Sie in der Packungsbeilage des jeweiligen Medikaments.
Kontraindikation (Gegenanzeigen)
Wann dürfen Cholesterinsenker nicht eingenommen werden?
Die Kontraindikationen (Gegenanzeigen) von Lipidsenkern variieren je nach Art des Medikaments. Wenn zum Beispiel Statine aufgrund einer Unverträglichkeit nicht verabreicht werden können, stehen alternative Cholesterinsenker zur Verfügung.
Gegenanzeigen von Statinen sind:

Lipidsenker sind in der Schwangerschaft kontraindiziert
- Schwangerschaft
- Stillzeit
- Muskelerkrankungen
- Lebererkrankungen
Zu den Kontraindikation von Fibraten zählen:
- Niereninsuffizienz (Nierenversagen)
- Leberinsuffizienz (Leberversagen)
- Schwangerschaft und Stillzeit
- Erkrankungen der Gallenblase
Ezetimib
darf in folgenden Fällen nicht verabreicht werden:
- Mäßiges bis schweres Leberversagen (Leberinsuffizienz)
- Schwangerschaft und Stillzeit
- Keine Kombination mit Statin, insofern eine aktive Lebererkrankung oder eine persistierende Erhöhung der Transaminasen vorliegt.
FAQ – Häufige Fragen & Antworten
Nachfolgend finden Sie Antworten auf häufig gestellte Fragen zu Cholesterinsenkern.
Pflanzlich / Natürlich?
Was sind natürliche, pflanzliche Cholesterinsenker?
Es gibt natürliche und pflanzliche Mittel, welche cholesterinsenkend wirken können. Die Wirkung ist hierbei jedoch zu gering, um einen medizinischen Stellenwert einnehmen zu können bzw. um krankhaft erhöhte Cholesterinwerte bei Fettstoffwechselstörungen behandeln zu können.
Zu den pflanzlichen Lipidsenker gehören:
- β-Sitosterol ist ein Stoff, welcher erstmals aus Weizenkeimöl isoliert wurde, jedoch in vielen Pflanzen (insbesondere z. B. in Salbei-Blättern oder Cherimoya-Samen) zu finden ist. Das Beta-Sitosterol hemmt die Resorbtion von Cholesterin, sodass dieses vermehrt über den Kot ausgeschieden wird. Es kommt zu einer mäßigen Senkung des ldl-Cholesterins.
- Mehrfach ungesättigte Fettsäuren bzw. Omega-3-Fettsäuren senken die Triglyceride und wirken sich insgesamt positiv auf Herz-Kreislauf-Erkrankungen wie Herzrhythmusstörungen, Herzinfarkte oder die koronare Herzkrankheit (KHK) aus. Eine positive Auswirkung auf den Cholesterinspiegel konnte jedoch nicht nachgewiesen werden. Allerdings wird der teils synthetische Stoff Omega-3-Säurenethylester 90, dessen Ausgangsstoff aus Fischöl gewonnen wird, als Lipidsenker verwendet.
Lebensmittel & Cholesterin
Welche Lebenssmittel senken den Cholesterinwert?
Lebensmittel, in denen β-Sitosterol enthalten ist und welche entsprechend zu einer mäßigen Senkung des ldl-Cholesterinspiegels führen können, sind:
- Avocados (Persea americana)
- Baumwollsamenöl
- Bocksdornfrüchte (Goji-Beeren)
- Calabarbohnen
- Cashewnüssen
- Cinchonawachs
- Kürbissamen (Curcurbita pepo)
- Maiskeimöl
- Pekannüssen
- Prunus africana (Pygeum africanum)
- Reiskleie
- Roggenkeimöl
- Sägepalme (Serenoa repens)
- Sanddorn (Hippophaë rhamnoides)
- Sojaöl
- Tallöl
- Weizenkeimöl
Weitere pflanzliche Mittel zur Cholesterinsenkung
Weiterhin konnte auch bei einigen Schleimstoffen wie:
eine cholesterinsenkende Wirkung nachgewiesen werden. So binden sich die Ballaststoffe der Flohsamen beispielsweise zum Teil an die Gallensäure (welche aus Cholesterin hergestellt wird) und fördern dadurch ihre Ausscheidung. Da die Gallensäure im Körper benötigt wird, muss die Leber nun neue Gallensäure aus Cholesterin synthetisieren, wodurch der Cholesterinspiegel sinkt.
Darüber hinaus scheint auch die Javanische Gelbwurz (Curcuma xanthorrhiza) Forschungen zufolge lipidsenkende Eigenschaften zu besitzen.

Eine cholesterinsenkende Wirkung konnte bei Knoblauch nicht nachgewiesen werden
Nicht nachgewiesene Wirkung
Bei folgenden natürlichen Lebensmitteln, denen eine cholesterinsenkende Wirkung zugesprochen wird, konnte eine Wirksamkeit in Studien nicht nachgewiesen werden bzw. wird diese von Wissenschaftler bezweifelt:
Lipidsenker und Alkohol?
Darf ich während der Behandlung mit Cholesterinsenkern Alkohol trinken?
Eine besondere Wechselwirkung zwischen Lipidsenkern wie Statinen und Alkohol ist nicht erwiesen. Ärzte raten aber dennoch von dem Alkoholkonsum während einer cholesterinsenkenden Behandlung ab.
Einerseits kann nämlich das Risiko für Leber-Schädigungen erhöht sein, da sich sowohl Alkohol als auch Cholesterinsenker negativ auf die Funktion des Organs auswirken können. Außerdem ist ein übermäßiger Alkoholkonsum mit erhöhten Cholesterinwerten assoziiert.
Verwandte Ratgeber
Weitere Informationen zum Thema finden Sie in folgenden verwandten Ratgebern:
