Table of Contents
Sein sich hartnäckig haltendes Negativ-Image entstand in den 70er-Jahren, als die Behandlung mit Cortison am Anfang stand und Erkenntnisse über die richtige therapeutische Dosis und optimale Dauer der medikamentösen Therapie fehlten.
Heute werden die Medikamente zielgerichteter und niedriger dosiert eingesetzt und bewirken bei Weitem nicht mehr solche Nebenwirkungen.
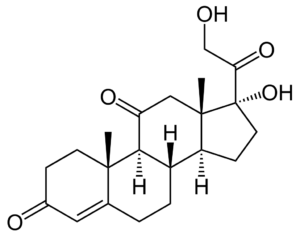 Was ist Cortison?
Was ist Cortison?
Inhaltsverzeichnis
Die Bezeichnung „Cortison“ dient als Sammelbegriff für verschiedene chemisch hergestellte Glucocorticoide, die mit dem Hormon Cortisol verwandt sind.
Cortisol, auch als Stresshormon bezeichnet, wird in der Nebennierenrinde gebildet. Cortison, als biologisch inaktive Vorstufe des Cortisols muss erst in der Leber in das aktive Cortisol umgewandelt werden.
Cortison zählt zu den wirksamsten Entzündungshemmern. Der Wirkstoff gelangt direkt in die Körperzellen und wandert von dort mithilfe eines Rezeptors in den Zellkern, wo er die Bildung von Stoffen unterbindet, die Entzündungen auslösen.
Weil das Stresshormon in den Stoffwechsel eingreift und sich, je nach Arzneimittel, über das Blut im ganzen Körper verteilt (systemisch wirkt), sind entsprechend viele Nebenwirkungen möglich, die allerdings bei sachgemäßer Handhabung in Grenzen gehalten werden.
Welchen Zwecken dient dieser Wirkstoff?
Der Wirkstoff Cortison wird angewendet zur:
- Behandlung bei entzündlichen Erkrankungen des Körpers
- Unterdrückung von allergischen und immunologischen Prozessen
- Unterstützung der körpereigenen Stresshormone oder als Hormonersatz
- Bewältigung von körperlichen und psychischen Stresssituationen
- Verhinderung von Erbrechen bei medikamentöser Krebstherapie
- Hemmung von Gewebewachstum
- Immunsuppression nach Transplantation
Allgemeines
| Allgemeines | |
|---|---|
| Name | Cortison |
| Andere Namen |
|
| Summenformel | C21H28O5 |
| Wirkstoffklasse | Glucocorticoide |
Wirkungsweise
So wirkt Cortison
Cortison kann keine Erkrankung heilen, doch es bringt schnell Linderung bei Beschwerden. Dabei ist seine therapeutische Wirkungsbreite beachtlich.
In Salben wirkt es stärker als in Lotionen oder Cremes und auf feuchter Haut stärker als auf trockener Haut.
Als Mittel zur Inhalation ist Cortison wie kein anderes Medikament in der Lage, die Anzahl der Entzündungszellen im Bronchialsystem zu reduzieren.
Als Spray hemmt es chronische Entzündungen der Atemwege und bei schweren Asthmaanfällen kommen Spritzen zur Anwendung. In Form von Depot-Spritzen wird der Wirkstoff, über Tage oder auch Wochen, geregelt ins Blut abgegeben.
Tabletten sorgen im Blut für einen gleichmäßigen Cortison-Spiegel, was allerdings auch dazu führt, dass permanent Abbauprozesse im Körper erfolgen.
Eine Langzeittherapie mit Cortison wirkt sich auf den Eiweiß-, Fett-, und Kohlenhydratstoffwechsel aus. Durch den Abbau von Körpereiweiß entwickeln sich Muskelschwäche, Gewebeschwund und Knochenveränderungen, bis hin zur Osteoporose.
Es kommt zu Bluthochdruck und der Anstieg des Blutzuckers kann langfristig zu Diabetes führen. Durch die Fettfreisetzung befindet sich vermehrt schlechtes Cholesterin (ldl) auf dem Weg zu den Körperzellen.
Wenn die Zellen nur einen Teil davon aufnehmen können, setzt sich das überschüssige ldl (Low Density Lipoprotein) an den Gefäßwänden fest und wird so zum Wegbereiter für Arteriosklerose.
Aufnahme, Abbau und Ausscheidung von Cortison
Cortison kann über verschiedene Wege aufgenommen werden:
Systemische Anwendung über Tabletten oder intravenös:
- Bei der intravenösen Gabe befindet sich der Wirkstoff sofort im Blut und gelangt schnellstmöglich in alle Bereiche des Körpers, während Tabletten den Weg über den Magen–Darm-Kanal nehmen und erst im Dünndarm durch die Darmwand in den Blutkreislauf gelangen.
Topische Anwendung (örtlich, äußerlich)
- Bei der äußerlichen Behandlung ist der Wirkstoff auf eine bestimmte Fläche begrenzt, was einer Überdosierung und damit unerwünschten Nebenwirkungen entgegenwirkt.
Mittlerweile sind viele lokale Anwendungsformen im Angebot wie Nasensprays, Asthmasprays, Augentropfen, Corticoid-Cremes und Cortisonsalben. Zudem sind einige der Produkte so gering dosiert, dass sie ohne Rezept in der Apotheke erhältlich sind.
Die Ausscheidung des Hormons erfolgt über zwei Stationen: Es wird in der Leber inaktiviert und schließlich über die Gallenflüssigkeit und zu einem geringen Teil (ca. 10 %) auch über den Urin ausgeschieden.
Anwendungsgebiete
Wann wird Cortison eingesetzt?
Cortison ist ein Segen bei allen entzündlichen Erkrankungen, Allergien und Autoimmunerkrankungen.
Es wird eingesetzt bei:
- Nebennieren-Insuffizienz (verminderte oder fehlende Nebennierenrinden-Funktion) und bei Stresszuständen, die durch Langzeitbehandlung mit Cortison entstanden sind, als Hormonersatzbehandlung
- Bronchial- und Lungenkrankheiten, wie beispielsweise Asthma bronchiale
- rheumatischen Erkrankungen der inneren Organe, Muskulatur, Gefäßwände und Haut wie bei Lupus erythematodes oder Polymyositis (seltene entzündliche Erkrankung der Skelettmuskeln)
- Augenkrankheiten wie beispielsweise Erkrankung der Sehnerven oder bei der durch Durchblutungsstörungen oder Verletzungen entstehenden Riesenzellarthritis
- Magen-Darm-Erkrankungen wie Colitis ulcerosa und Morbus Chron
- der Autoimmunhepatitis
- Nierenerkrankungen wie der Minimal-Change-Glomerulonephritis (MCGN), die insbesondere bei Kleinkindern auftritt und die sich durch Proteinurie (schäumenden Urin) bemerkbar macht
Kommt es zu einem akuten Schub mit hohen Entzündungswerten im Blut, wird Cortison als Infusion oder Spritze verabreicht wie beispielsweise beim allergischen Schock.
Ist eine chronische Darmentzündung auf den Enddarm begrenzt, sind Zäpfchen oder Rektalschaum zur lokalen Behandlung geeignet.
In Form von Salben, Lotionen und Cremes wird Cortison bei bestimmten entzündlichen Hauterkrankungen wie Neurodermitis oder Schuppenflechte gezielt auf die erkrankte Fläche aufgetragen.
Richtige Anwendung
So wird Cortison angewendet
Tabletten sollten unzerkaut und mit ausreichend Flüssigkeit (am besten mit einem Glas Wasser) eingenommen werden, genau nach Vorgabe des Arztes. Dabei richtet sich die Anwendungsdauer nach den Beschwerden und wird ebenfalls vom behandelnden Arzt vorgegeben.
Die Nebennierenrinde produziert morgens zwischen sechs und acht Uhr, im Verhältnis zum restlichen Tag, am meisten Cortisol. Damit die hormonellen Abläufe im Organismus am wenigsten gestört werden, ist es sinnvoll, die Cortison-Präparate während dieser morgendlichen Zeit einzunehmen.
Kommt es zu Anzeichen von Überdosierung, ist umgehend der Arzt zu informieren. Wurde die Tabletteneinnahme vergessen, kann diese noch im Laufe des Tages nachgeholt werden. Am nächsten Tag bleibt es allerdings bei der regulären, vom Arzt verordneten Dosis.
Im Bereich der äußerlichen Anwendung dürfen die Therapeutika nur auf den direkt betroffenen Stellen und in möglichst geringer Menge angewendet werden.
Damit es nicht zu einem erneuten Krankheitsausbruch kommt, ist es wichtig, dass das Therapeutikum auch nach Abklingen des Krankheitsbildes noch einige Tage eingesetzt wird.
Medikamente
Welche Medikamente beinhalten den Wirkstoff Cortison?
Cortison in Form von Hydrocortison oder Hydrocortisonacetat ist in einer Vielzahl von Medikamenten enthalten wie beispielsweise in:
- EBENOL® 0,5 % Creme
zur Linderung bei Hauterkrankungen wie beispielsweise bei mäßig ausgeprägter Neurodermitis - Hydrocortison-ratiopharm® 0,5 Spray
Lösung zur Anwendung auf der Haut bei Sonnenbrand, Insektenstichen sowie allergischen oder juckenden Hauterkrankungen - Infectospectran HC Ohrensalbe
zur Anwendung bei Otitis externa, einer akuten bakteriellen Entzündung des äußeren Gehörgangs - Soventol® HydroCort 0,5 % mg/g Creme
zur Behandlung von Erkrankungen wie beispielsweise Hautentzündungen und Ekzeme - Systral® Hydrocort Creme 0,5 %
zur Behandlung bei entzündlichen und allergischen Hauterkrankungen mit leichteren Symptomen
Auch wenn einige Cortison-Präparate aufgrund ihrer niedrigen Dosierung rezeptfrei erhältlich sind, bedeutet dies nicht, dass sie zeitlich unbegrenzt verwendet werden können.
Tritt nach der vorgegebenen maximalen Behandlungszeit (meist zwei Wochen) keine Besserung ein oder verschlimmern sich die Symptome während der Behandlung, dann muss in jedem Fall ein Arzt aufgesucht werden.
Handelsnamen
Monopräparate
- Alfacorton®
- Cortilind®
- Ebenol®
- FeniHydrocort®
- Hydrocortison Hoechst®
- Hydrocutan®
- Hydrogalen®
- Linola®
- Locoid®
- Sanadermil®
- Sanatison®
- Soventol®
- Systral®
Kombinationspräparate
- Baycuten®
- Ciproxin®
- Daktacort®
- Dermacalm®-d
- Fucidin H®,
- Hydrodexan®
- Pigmanorm®
Indikationen
Bei Krankheiten mit hohen Entzündungswerten sind Cortison-Präparate das Mittel der Wahl.
Ganz gleich in welchem Bereich des Körpers sich Entzündungen entwickelt haben, der Wirkstoff erreicht den Entzündungsherd über den Blutkreislauf. Die entzündungsfördernden Botenstoffe werden reduziert und parallel dazu die entzündungshemmenden Proteine aktiviert.
Einige Beispiele:
- Bei Asthma bronchiale ist Cortison als Dauermedikament unerlässlich.
- Die Entzündung bei Lupus erythematodes ist flächendeckend und schmerzhaft. Cortison gilt als Teil der Basistherapie. Wird bei dieser Autoimmunerkrankung des Bindegewebes und der Haut nichts unternommen, kann es zu lebensgefährlichem Blutgerinnsel kommen.
- Kommt es bei Multipler Sklerose zu einem akuten Schub, muss für einen Zeitraum von drei bis fünf Tagen mit Cortison behandelt werden.
- Auch bei einer chronischen Autoimmunhepatitis hat sich Cortison in der Therapie außerordentlich gut bewährt.
- Bei der multimodalen onkologischen Therapie wird Cortison als Langzeittherapeutikum ergänzend zu einem Chemotherapeutikum gegeben.
Gegenanzeigen
Wann darf Cortison nicht verwendet werden?
Arzneimittel mit Cortison dürfen nicht verwendet werden, wenn eine Überempfindlichkeit (allergische Reaktion) gegenüber dem Wirkstoff besteht oder gegenüber einem der sonstigen Bestandteile des Medikamentes.
Wird nach einem akuten Gichtanfall das Medikament Colchicum-Dispert® eingesetzt, darf dies auf keinen Fall mit Cortison verabreicht werden, da es sonst zu schweren Blutbildveränderungen kommen kann.
Was müssen Sie bei Schwangerschaft und Stillzeit beachten?
Der behandelnde Arzt muss über eine bestehende oder eingetretene Schwangerschaft in Kenntnis gesetzt werden. Die Einnahme sollte nur unter Beobachtung und auf Anraten des Arztes erfolgen.
Bei einer Langzeitbehandlung während der Schwangerschaft kann es zu Wachstumsstörungen des ungeborenen Kindes kommen. Da Cortison in die Muttermilch übergeht, sollte die Notwendigkeit genauestens überprüft werden. Bei höheren Dosen als 5 mg sollte abgestillt werden.
Was ist bei Kindern zu berücksichtigen?
Kindern sollte stets die geringstmögliche Cortisonmenge verabreicht werden. Sind sie jünger als 6 Jahre, sollte die Behandlung nur unter Kinderärztlicher Kontrolle stattfinden.
Risiken & Nebenwirkungen
Welche Nebenwirkungen hat Cortison?“
Mögliche Nebenwirkungen bei länger andauernder Tabletteneinnahme:
Es kann zu abnehmender Knochendichte bis hin zur Osteoporose kommen. Dabei besteht ein erhöhtes Frakturrisiko. In den meisten Fällen sind die Hüften und Wirbelkörper betroffen.
Da vermehrt Natrium und Wasser im Körper zurückgehalten werden, steigt der Blutdruck an.
Durch die verstärkte Gerinnungsfähigkeit des Blutes kommt es zum erhöhten Thromboserisiko.
Zudem besteht ein erhöhtes Infektionsrisiko, auch für Pilzinfektionen, wie beispielsweise für Pneumocystis, dem Erreger einer interstitiellen Lungenentzündung.
Eine besonders gefürchtete Veränderung ist die Fettverteilungsstörung mit Vollmondgesicht und Stammfettsucht (Morbus Cushing).
Der erhöhte Augeninnendruck kann zum grünen Star (Glaukom) führen und die Linsentrübung kann sich bis hin zum grauen Star (Katarakt) verschlechtern.
Durch die vermehrte Freisetzung von Kohlenhydraten und der sich parallel entwickelnden Insulinresistenz steigen die Blutzuckerwerte. Es kann sich eine diabetische Stoffwechsellage einstellen.
Auch die Sexualhormonausschüttung ist gestört. Die Regelblutung bleibt aus, es kann sich eine Potenzstörung entwickeln.
Die Wundheilung kann sich verzögern und es können sich Dehnungsstreifen auf der Haut bilden.
Weitere Nebenwirkungen können sein:
- Entzündung der Bauchspeicheldrüse
- erhöhte Cholesterinwerte
- Magengeschwüre
- rasche Ermüdbarkeit
- Schlafstörungen
- seelische Störungen
- Steroidakne
Mögliche Nebenwirkungen durch Mittel zum Einreiben wie Salben und Cremes:
- Steroidhaut (dünne rissige Haut)
- Haarwurzelentzündungen
- Pigmentstörungen (weiße Flecken auf der Haut)
- Teleangiektasie (spinnennetzartig erweiterte Äderchen)
Cortison-Sprays sind weitgehend unbedenklich und zeigen daher auch kaum Nebenwirkungen. Erst ab Stufe 3 der Behandlungsleitlinie steigt bei Sprays das Risiko für Nebenwirkungen. Zudem wird Cortison ab Stufe 3 auch zum Inhalieren eingesetzt, was ebenfalls zu Nebenwirkungen führen kann.
Wechselwirkungen
Welche Wechselwirkungen zeigt Cortison?
Beispielhaft einige Medikamente/Medikamentenwirkstoffe:
Antazida (Arzneimittel zur Neutralisierung der Magensäure) bewirken eine schlechtere Aufnahme von Cortison-Tabletten.
Werden Schmerzmittel mit dem Wirkstoff Ibuprofen wie beispielsweise: Ibu 400 akut, Thomapyrin®, TENSION Duo oder Neuralgin® extra, in Verbindung mit Cortison eingenommen, steigt das Risiko von Magenblutungen, Magenschleimhautentzündungen und im Extremfall das Risiko einen Magendurchbruch zu erleiden.
Nach längerer Einnahme von Schmerzmitteln mit dem Wirkstoff Acetylsalicylsäure ASS, beispielsweise enthalten in Aspirin®, und dem Wirkstoff Diclofenac, beispielsweise enthalten in Voltaren®, können sich Magengeschwüre entwickeln.
Schwierig wird es auch bei Marcumar (Blutverdünner), durch die tendenziell abschwächende Wirkung der Blutverdünnung.
Müssen Entwässerungsmittel gegeben werden, kann dies zu Herzrhythmusstörungen führen.
Die gleichzeitige Einnahme von Ciclosporin (Immunsuppressivum) bewirkt die Blutspiegelerhöhung von Ciclosporin, was vermehrt zu Gehirnkrämpfen führen kann.
Wird die Therapie mit Hydrocortison überdosiert, kann die Wirkung von Somatropin (Wachstumshormon) vermindert sein.
Eine besondere Art der Wechselwirkung ist die Vergiftungserscheinung. Sie entwickelt sich, wenn mehrere verschiedene Medikamente verabreicht werden und die Leber nicht mehr in der Lage ist, diese zeitgerecht abzubauen.
In der Folge sind auch die Nieren nicht mehr in der Lage, den Medikamentencocktail schnell genug auszuscheiden. Dieses Problem tritt besonders häufig im Alter auf.
Durch die verlangsamte Ausscheidungszeit reichern sich die Substanzen im Körper an und führen zu Vergiftungserscheinungen mit möglicherweise schwerwiegenden Folgen.
Wichtige Hinweise
Was ist bei der Einnahme von Cortison zu beachten?
Cortison greift die Magenschleimhaut an, was zu einem Magengeschwür führen kann. Deshalb sollte das Medikament nicht auf nüchternen Magen eingenommen werden, sondern während oder unmittelbar nach einer Mahlzeit mit einem Glas Wasser.
Wird Cortison inhaliert oder als Spray verwendet, können sich auf der Mundschleimhaut Soor oder andere Pilzerkrankungen ansiedeln. Deshalb ist es wichtig, dass nach jeder Inhalations- oder Spray-Therapie der Mund ausgespült wird und die Zähne geputzt werden.
Um die Nebenwirkungen so gering wie möglich zu halten, sollte Cortison in hoher Dosierung nur kurzfristig verabreicht werden. Anders ist es bei langfristiger Behandlung. Hier wird die medikamentöse Therapie mit Cortison niedrig dosiert und schließlich ausschleichend beendet.
Auch mit vernünftigem Verhalten im Nahrungs- und Genussmittelbereich ist es möglich, Nebenwirkungen der Cortison-Therapie zu begrenzen.
Beispielsweise wäre es sinnvoll, den Alkoholkonsum einzuschränken, das Rauchen aufzuhören und mit Milchprodukten sowie einer Kalzium- und Vitamin-D-Substitution der Gefahr der Osteoporose vorzubeugen und sich regelmäßig vom behandelnden Arzt untersuchen zu lassen.
Abgabevorschriften
So erhalten Sie Medikamente mit Cortison
Nicht alle Medikamente mit Cortison sind verschreibungspflichtig. Seit Ende 2007 sind manche Therapeutika zur äußerlichen Anwendung rezeptfrei in Apotheken erhältlich wie beispielsweise:
- Cortisonsalben mit einem Inhalt von 30 Gramm in Konzentrationen bis 0,5 %
- Cortisonsalben mit einem Inhalt von 50 Gramm in einer Konzentration bis 0,25 %
Geschichte
Seit wann ist Cortison bekannt?
Unabhängig voneinander isolierten Tadeus Reichstein und Edward Calvin Kendall in den 1940er-Jahren das Nebennierenrindenhormon Cortison. Zusätzlich gelang es Tadeus Reichstein, das Hydrocortison (das biologisch wirksame Cortison) zu isolieren.
Den therapeutischen Wert von Cortison für die rheumatoide Arthritis stellte der Mediziner Philip S. Hench unter Beweis. 1948 wurde das Hormon zum ersten Mal an einer Patientin mit schwerem Rheuma getestet, die daraufhin für einige Zeit beschwerdefrei war.
1950 erhielten der Schweizer Tadeus Reichstein und die beiden US-Amerikaner Edward Calvin Kendall und Philip Showalter Hench den Nobelpreis für Medizin. Synthetisch hergestellt wurde Cortison zum ersten Mal 1951. Hier war der Wegbereiter Robert Woodward.
Warnhinweise
Warnhinweise und Vorsichtsmaßnahmen
Dies ist notwendig, da über die Zeit der Einnahme die körpereigene Cortisol-Produktion unterdrückt wurde und die eventuell mittlerweile geschrumpfte Nebennierenrinde sich erst wieder aufbauen muss.
Es können Entzugserscheinungen auftreten wie:
- Gelenk-, Muskel- und Gliederschmerzen
- schlagartige und heftige Rückkehr der bekämpften Krankheitssymptome
- Ausschlag
- Übelkeit
- Blutdruckabfall
- Verwirrtheit
Bei äußerlicher Anwendung darf das Medikament nicht auf offenen Wunden angewendet werden und Altershaut sowie vorgeschädigte Haut benötigen schwächere Dosierungen.
Ändern sich Arbeits- und Lebensbedingungen, ist möglicherweise eine Dosisanpassung notwendig. Ebenso bei bestehendem Diabetes, wegen der blutzuckersenkenden Eigenschaft des Medikamentes.
Kinder sind noch im Wachstum, daher werden regelmäßige Wachstumskontrollen empfohlen.
Damit der Behandlungserfolg nicht gefährdet wird, darf die Behandlung auf keinen Fall ohne Rücksprache mit dem behandelnden Arzt unterbrochen oder vorzeitig beendet werden.
Quellen
- Allgemeine und spezielle Pharmakologie und Toxikologie Forth, Henschler, Rummel et al. 8. Aufl. 2001
- A. W Frahm, H. H. J. Hager, F. v. Bruchhausen, M. Albinus, H. Hager: Hagers Handbuch der pharmazeutischen Praxis: Folgeband 4: Stoffe A–K., Birkhäuser, 1999, S. 1099, ISBN 978-3-540-52688-9.
- Eintrag zu Cortison in der ChemIDplus-Datenbank der United States National Library of Medicine (NLM).
- Peter Dilg: Cortison. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin/ New York 2005, ISBN 3-11-015714-4, S. 275.