
Pixabay / 8385
Psychose, nichts Verrücktes
Wenn sich ein Angehöriger auf einmal zurückzieht, man seinen Gedanken nicht mehr folgen kann oder er den Beruf und Alltag nicht mehr wie üblich bewältigt, können dies die ersten Zeichen einer Psychose sein. Professionelle Hilfe sollte dann unbedingt in Anspruch genommen werden.
Psychose ist nicht gleich Psychose. Genauso vielseitig wie die Ursachen, sind auch die Symptome. Welche Ursachen eine Psychose haben kann, was für Risikofaktoren es gibt, was sie Symptome sind und wie die Behandlung ausfällt, erfahren Sie nachfolgend.
Steckbrief: Psychosen
Inhaltsverzeichnis
- 1 Steckbrief: Psychosen
- 2 Definition Psychose
- 3 Was ist eine Psychose?
- 4 Ursachen & Auslöser
- 5 Symptome & Anzeichen
- 6 Diagnose & Krankheitsverlauf
- 7 Häufigkeit & Diagnosedaten
- 8 Komplikationen & Folgen
- 9 Wann zum Arzt?
- 10 Behandlung & Therapie
- 11 Vorbeugung & Prävention
- 12 Prognose zur Heilung
- 13 Alternative Medizin
- 14 FAQ – Fragen & Antworten
- Name(n): Psychose
- Art der Krankheit: psychische Störung
- Verbreitung: Weltweit
- Erste Erwähnung der Krankheit: 1854
- Behandelbar: teilweise
- Art des Auslösers: traumatisch Erlebnisse; Vulnerabilität; genetische Disposition
- Wieviele Erkrankte: 1% der Bevölkerung
- Welchen Facharzt sollte man aufsuchen: Psychiater; Neurologe
- ICD-10 Code(s): f32.3
Table of Contents
Definition Psychose
Mit einer Psychose ist eine schwere psychische Störung gemeint, die mit einem vorübergehendem Realitätsverlust einhergeht.
Der Begriff setzt sich aus den griechischen Wörtern ψυχή, psychē, „Seele“, „Geist“ und Endung -οσις, -osis, [krankhafter] Zustand“ zusammen. Der veränderte Zustand des Geistes wurde auch als Beseeltheit beschrieben.
Jede Psychose ist ein einmaliges Erlebnis, dass jedoch eine Chronifizierung nicht ausschließt. Im Gegensatz zur Schizophrenie, die von wiederkehrenden Psychosen geprägt ist, ist eine Psychose keine Krankheit, sondern ein Symptom.
Psychosen können verschiedene Ursachen und Erscheinungen haben. So können Verhaltensänderungen im Vordergrund stehen oder auch Halluzinationen und Wahnvorstellungen.
Was ist eine Psychose?
Unter Psychosen werden psychische Störungen verstanden, die durch Wahnvorstellungen und den Verlust der Realitätswahrnehmung geprägt sind. Die Gründe hierfür sind vielfältig ebenso wie deren Ausprägungen.
Unterschieden wird zwischen organischen und nicht organischen Psychosen. Während erstere durch eine Verletzung bzw. Schädigung der Gehirnstruktur, also des Organs, bedingt sind, wie etwa einem Schädelhirntrauma, ist die Ursache nicht organischer Psychosen weniger gut bekannt.
In dieser Klasse wird unterschieden zwischen den Psychosen des schizophrenen Formenkreisen, affektive Psychosen wie der Manisch-Depressiven-Störung und Mischformen, wie den Schizont-Affektiven-Psychosen. Eine Psychose ist keine Erscheinung unter der man zufällig leidet. Wenn keine organische Ursache vorliegt sind Psychosen in vielen Fällen ein Schutzmechanismus des Ichs:
Wenn die Realität sich nicht mit der inneren Gefühlswelt vereinbaren lässt, traumatische Erfahrungen nicht verarbeitet werden können oder wenn das bewusste Erleben der Realität nicht auszuhalten ist. Häufig sind unerfüllte Wünsche und Begierden Grund für ein verkennen der wahren Begebenheiten. Daher hat jede Psychose ihren eigenen Ursprung.
Realität & Wahrnehmung
Wenn ein Mensch eine Psychose entwickelt, kehrt er in die Verarbeitungsmuster der Kindheit zurück. Alles Erlebte hat Bezug zum Ich. Es gibt Nichts mehr, was nicht in einem Verhältnis zur eigenen Person steht.
Für einen Menschen, der an einer Psychose leidet verschwimmt die Realität mit dem Unterbewusstsein. Gedanken, die bei einem gesunden Menschen nicht ins das Bewusstsein vordringen, werden für Betroffen auf einmal als Erlebnisse der Außenwelt wahrgenommen. Auch nicht Betroffene kennen dieses Phänomen, allerdings nur im Schlaf. Während des Träumens erleben diese Geschichten, die das Unterbewusstsein erzählt.
Tagsüber wird die innere Stimme wieder übertönt, so dass diese verwirrenden Gedankengängen nicht wahrgenommen werden können. Bei einer Psychose ist das Unterbewusstsein zu laut oder das Bewusstsein hat sich soweit zurückgezogen, dass ein Überdecken dieser Stimmen nicht mehr möglich ist.
Ursachen & Auslöser
Erlebt ein Mensch eine Psychose, ist es wichtig, die Ursache hierfür herauszufinden. Verletzungen des Gehirns, wie etwa durch einen Unfall, können auf eine organische Ursache hinweisen. Allerdings könnte auch die Psychose der Grund für den Unfall gewesen sein. Auch andere Ereignisse können die Gehirnstruktur soweit schädigen, dass akute oder chronische Psychosen entstehen.

Es gibt organische und nicht-organische Ursachen – Pixabay / VSRao
Mögliche organische Ursachen einer Psychose sind:
- Chirurgische Eingriffe
- Epilepsie
- Schädelhirntrauma
- Infektionen
- Schwere Stoffwechselerkrankungen
- Demenz
- Unterzuckerung
- Sauerstoffmangel während der Geburt
Liegt ein Beschädigung des Organs nicht vor, ist die Ursachenforschung sehr viel schwieriger. Wissenschaftler sind sich aber einig, dass viele Faktoren zusammentreffen müssen, um eine Psychose auszulösen.
Einer dieser Faktoren ist das genetisch Grundgerüst. Es gibt verschiedene Studien die den Einfluss der Gene auf das Entstehen psychischer Störungen untersucht haben. Gefunden wurden Veränderungen der dna, die die Gehirnreifung oder den Stoffwechsel des Dopamins – eines Botenstoffes – beeinflussen.
Ein Gendefekt alleine löst jedoch noch keine Psychose aus. Es bedarf noch weiterer Umweltfaktoren, um die Funktion des Gehirnes derart zu verändern. Diese können schon sehr früh, noch während der Gehirnreifung, ihren Einfluss nehmen.
Infektionskrankheiten der Mutter, vor allem im letzten Drittel der Schwangerschaft, können eine spätere Psychose des Kindes begünstigen. Genannt sei hier der Parasit Toxoplasma gondi. Er kommt im Katzenkot vor, infiziert normalerweise Mäuse und verändert deren Verhaltensmuster. Die Nager geben sich daraufhin, fast widerstandslos, ihrem Fressfeind hin.
Entstehung & Modelle
Es gibt mehrere Modelle, die das Entstehen einer Psychose erklären möchten. Das älteste Model ist die Vulnerabilität-Stress-Hypothese, des amerikanischen Psychologen Joseph Zubin. Sie besagt, dass die Symptome nur dann ausbrechen wenn auf eine angeborene oder erworbene Sensibilität beziehungsweise Vulnerabilität zusätzliche Stressfaktoren treffen.
Eine ähnliche Erklärung bietet die Two-Hit-Hypothese. Wie der Name vermuten lässt, wird auch hier davon ausgegangen, dass mindestens zwei Faktoren für das Entstehen der Symptome verantwortlich sind.
Bei schizophrenen Patienten, also Patienten die mehrere psychotische Episoden erlebt haben, wurde eine Abnahme des Gehirnvolumens – genauer gesagt der Strukturen, die das Fühlen und Denken steuern– beobachtet. Ob die Krankheit durch die strukturellen Veränderungen ausgelöst wird oder die Krankheit diese Veränderungen verursacht, ist auch nach zahlreichen Studien noch nicht hinreichend geklärt.
Noch vor einigen Jahren wurden angenommen, dass dominantes Verhalten der Mutter Kinder in den Wahnsinn treibt. Von dieser Theorie wurde mittlerweile Abstand genommen, obwohl ein instabiles Elternhaus als Stressfaktor sicherlich eine Rolle spielen kann.
Hormone & Drogen
Auf molekularbiologischer Ebene sind Psychosen bereits besser erklärt. Eine übermäßige Signalübertragung durch Serotonin, Glutamat und vor allem Dopamin führt zu den psychotischen Symptomen. Dies kann durch eine erhöhte Konzentration dieser Botenstoffe bedingt sein oder an einer erhöhten Rezeptordichte liegen. Rezeptoren sind die Wirkorte der Botenstoffe, je mehr von diesen vorhanden sind, desto mehr Wirkfläche wird den Botenstoffen geboten.
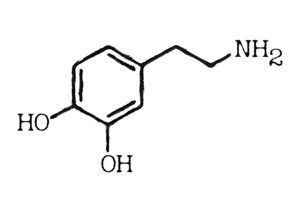
Dopamin
Pixabay / erzebethh
Bei einigen schizophrenen Patienten ist ein Ungleichgewicht in der Dopaminrezeptordichte nachweisbar. Der D2 Rezeptor (der Subtyp zwei des Dopamin Rezeptors) liegt bei ihnen vermehrt vor. Für die sogenannten Positivsymptome, also die Wahnvorstellungen und Halluzinationen, ist ein Überschuss an Dopamin im mesolimbischen System verantwortlich.
Die Negativsymptome hingegen, die Ähnlichkeiten mit einer Depression aufweisen und von Antriebsschwäche geprägt sind, werden durch einen Mangel an Dopamin im mesokortikalen System erklärt.
Auch Drogenkonsum kann Psychosen auslösen, die Halluzinationen und Wahnvorstellungen hervorrufen. Normalerweise sind diese erwünscht und verschwinden nach Absetzen der Droge. In manchen Fällen aber halten die psychotische Ereignisse dauerhaft an und sind der Beginn einer langjährigen Krankheitsgeschichte.
Symptome & Anzeichen
Typisch Anzeichen einer Psychose sind Störungen in der:
- Kognition
- Wahrnehmung
- Bewegung
- des reaktiven Handelns
Es wird zwischen Positiv- und Negativsymptomen unterschieden.
Unter die Positivsymptome zählen die für die Psychose typischen Symptomen wie Halluzinationen und Wahnvorstellungen. Es ist diese Symptomatik, die auf das soziale Umfeld der Betroffen beängstigend wirkt und bei schweren Fällen die Einweisung in eine psychiatrische Klinik notwendig macht.
Dem Gegenüber stehen die Negativsymptome. Sie sind geprägt von sozialem Rückzug, Antriebslosigkeit, Emotionslosigkeit und Verminderung der kognitiven Leistungsfähigkeit. Schon lange bevor die erste akute psychotische Phase ausbricht machen sich dies Negativsymptome im Vorstadium bemerkbar.

Pixabay / Alberto_Fabregas
- Während einer Halluzination können die Betroffenen überzeugt davon sein Stimmen zu hören, obwohl alle anderen im Raum versichern diese nicht wahrzunehmen.
- Wahnvorstellungen äußern sich als Verfolgungswahn oder der Überzeugung für das Glück der Menschheit verantwortlich zu sein.
- Negativsymptome nehmen Betroffenen als völliges Desinteresse wahr und haben das Gefühl von der Welt abgeschirmt zu sein.
Weiterhin unterscheiden sich die verschiedenen Formen der Psychosen untereinander.
Bei Psychosen des schizophrenen Formenkreises stehen Veränderungen in der Wahrnehmung im Vordergrund während bei affektiven Psychosen eher das reaktive Verhalten und Stimmungen gestört sind.
Bei einer akuten organischen Ursache treten die Symptome sehr plötzlich auf. Desorientiertheit und psychomotorische Störungen sind Hinweise auf eine organische Psychose. Hat sich die Ursache zurückgebildet verschwinden auch die Symptome in der Regel vollständig.
Psychosen können einen wellen-artigen oder fortschreitenden Charakter haben. Je nachdem ob zwischen den akuten Episoden Beeinträchtigungen bestehen bleiben oder sich der ursprüngliche geistige Zustand wieder herstellt.
Diagnose & Krankheitsverlauf
In den letzten Jahren wurde die Erkenntnis gewonnen, dass eine Psychose, die keine organische Ursache trägt, nicht über Nacht entsteht. Bevor sich die erste krankhafte Psychose manifestiert, gibt es ein, sich über mehrere Jahre erstreckendes Vorstadium, welches durch folgende Verhaltensänderungen geprägt ist:
- sozialer Rückzug
- schneller Gedankenwechsel
- Wahrnehmungsstörungen
- Beeinträchtigung in der Ausübung des Berufes, Haushaltes oder der Ausbildung
- kindliche Denkweise mit der eingebildeten Fähigkeit durch Gedankenkraft Ereignisse hervorrufen oder verhindern zu können.
Unbehandelt kann dieses Vorstadium in eine Akutphase übergehen, die oftmals die Einweisung in eine psychiatrische Anstalt notwendig macht. Da Halluzinationen, Wahnvorstellungen und wirres Denken den Patienten in unzumutbarem Maße gefährden und eine medikamentöse Therapie nur durch fachliche Hilfe möglich ist.
Nach der Akutphase folgt die Remissionsphase. Diese kann sehr unterschiedlich verlaufen. In einigen wenigen Fällen bleiben keine Verhaltensauffälligkeiten bestehen. Meistens jedoch bleiben Gedächtnis– und Konzentrationsstörungen vorhanden. Auch unter Antriebslosigkeit leiden viele Patienten. In dieser Phase ist es sehr wichtig, dass das Umfeld nicht voreingenommen reagiert. Schließt dieses den Patienten aus, ist ein Rezidiv vorprogrammiert.
Gespräch mit Psychologen
Als allererstes findet eine ausführliche Anamnese durch einen Psychologen statt. Während des Arztgespräches wird die aktuelle Lebenssituation, die Lebensentwicklung, der Krankheitsverlauf und die aktuellen Probleme besprochen.
Auch körperliche Beschwerden und Laborparameter kommen hinzu, in manchen Fällen werden bildgebende Verfahren eingesetzt. Eine organische Ursache muss ausgeschlossen werden, denn diese Bedarf einer völlig anderen Therapie.
Das Patienten-Arzt-Gespräch ist das Kernstück einer jeden psychiatrischen Untersuchung. Die Diagnosestellung richtet sich zwar nach internationalen Richtlinien, eine individuelle Beurteilung ist jedoch unerlässlich. Gleichzeitig dient sie dem Aufbau einer Vertrauensbeziehung zwischen behandelndem Arzt und Patient ohne welche eine sinnvolle Betreuung unmöglich wäre.
Das Gespräch setzt sich aus zwei Teilen zusammen und wird in der Form eines halb-strukturierten Interviews geführt. Im ersten Teil liegt die Aufmerksamkeit auf den spontanen Äußerungen des Patienten. Dieser erhält die Gelegenheit mitzuteilen was ihm auf dem Herzen liegt.
Der Arzt bekommt so Informationen über die subjektive Einschätzung des Patienten in Bezug auf sich selbst und seine Krankheit. Zusätzlich bieten Ausdrucksweise und Gedankengänge des Patienten Aufschluss über dessen kognitive Leistungen.
Fragen & Tests

Es gibt standardisierte Tests zur Beurteilung der kognitiven Leistungsfähigkeit
Im zweiten Teil lenkt der Arzt das Gespräch durch gezielte Fragestellungen. Der Arzt achtet während des gesamten Gespräches nicht nur auf den Informationsgehalt, sondern auch auf:
- Konzentrationsvermögen
- Gedächtnisleistung
- Ausdruck und Wahrnehmung
- Denk- und Urteilsvermögen
- der Stimmung und Krankheitseinsicht
- Suizidabsicht
Des weiteren stehen standardisierte Tests für die objektive Überprüfung der kognitiven Leistungsfähigkeit bereit.
Durch die Informationen des Patienten, in Einbezug mit Angaben von Angehörigen, wird schließlich die vorliegende Krankheit oder Krankheiten entschlüsselt. In vielen Fällen lassen sich die Symptome nicht auf ein Krankheitsbild reduzieren. Manchmal kommen zusätzlich körperliche Beschwerden hinzu, die die Diagnose erschweren.
In Deutschland sind Ärzte und ärztliche Einrichtungen, die ihr Honorar über die gesetzliche Krankenkasse abrechnen, verpflichtet ihre Diagnose nach der „International, statistischen Klassifikation der Krankheiten und verwandter Gesundheitsprobleme“ (ICD, engl.: International Statistical Classification of Diseases, Injuries and Causes of Death) zu stellen.
Dies ist das wichtigste, weltweit anerkannte Diagnose-Klassifikation-System. Ergänzend kann das DSM (engl.: Diagnostic and Statistical Manual of Mental Disorders ) der amerikanischen Psychiatrischen Gesellschaft herangezogen werden.
Häufigkeit & Diagnosedaten
Die Dunkelziffer für Psychosen ist hoch. Wer nur einmalig ein psychotisches Erlebnis hat, wird noch keinen Arzt aufsuchen. Unter Drogenkonsum sind Wahnvorstellung gewollt und kommen dementsprechend häufig vor.
Die Schizophrenie, bei der Wahnvorstellungen eines der Hautsymptome sind, ist in allen Kulturkreisen mit rund einem Prozent vertreten. Männer und Frauen sind gleich häufig Betroffen wobei Frauen in der Regel später erkranken. Das weiblich Hormon Östrogen soll hier eine schützende Wirkung haben.
Der Krankheitsbeginn liegt typischerweise zwischen dem 15. und dem 35. Lebensjahr aber auch im Alter kann es noch zu einer Ersterkrankung kommen. Auch hier liegt die Häufigkeit bei rund einem Prozent.
Jeder dritte der Betroffenen erleidet nur eine psychotische Episode ohne danach unter Rückfällen oder Restsyndromen zu leiden. Ein Viertel der Patienten kann ein normales Leben führen obwohl dauerhaft mit mehr oder weniger starken Symptomen zu rechnen ist. Der Rest muss mit wiederkehrenden, den Lebensalltag behindernden Ereignissen rechnen.
Komplikationen & Folgen
Psychotische Ereignisse sind beängstigend für Patient und Angehörige und sollten in jedem Fall behandelt werden. Problematisch wird es aber erst, wenn Psychosen den Alltag oder das Berufsleben soweit beeinflussen, dass diese durch die Betroffenen ohne fremde Hilfe nicht mehr zu bewältigen sind.
Komplikationen ergeben sich aus selbst gefährdendem Handel und unzureichender Versorgung des Körpers. Patienten psychischer Erkrankungen greifen zudem schneller zu Drogen, welche die Symptome nicht nur verstärken sondern auch auslösen können.
Nebenwirkungen
Unter adäquater Behandlung ist ein normales Leben in der Regel möglich. Jedoch sind die eingesetzten Medikamente nicht frei von Nebenwirkungen. Neuroleptika der alten Generation können dopaminvermittelte Störungen der Motorik verursachen, die sogenannten Extrapyramidal-Motorischen-Nebenwirkungen.
Unterschieden wird in:
- Frühdyskinesien, die vor allem die mimische Muskulatur betreffen
- Neuroleptika induziertes Parkinsonoid, welche den Symptomen des Parkinsons ähneln
- Akathisie, einer quälenden und nicht willentlich beeinflussbaren Unruhe
- Spätdyskinesien, hier kommt es zu stereotypischen Saug-, Schmatz-, Kau- und Zungenbewegungen, diese Störungen sind nur schwer behandelbar und werden häufig erst nach absetzen der Neuroleptika beobachtet
- Malignes neuroleptisches Syndrom, einem Notfall, bei dem es neben motorischen Störungen zu kardiovaskulären Problemen, hohem Fieber und einer metabolischen Übersäuerung kommt. Diese Nebenwirkung ist lebensbedrohlich und erfordert eine sofortige medizinische Versorgung.
Je nachdem welches Antipsychotikum angewendet wird, können weiteren Nebenwirkungen auftreten:
- Freisetzung von Prolaktin: dieser Botenstoff wird in der Stillzeit ausgeschüttet. Bei Frauen führt diese Nebenwirkung zu Milchsekretion und einem Ausbleiben der Regelblutung, bei Männern zeigen sich Brustwachstum und Verlust des Libido.
- Sedierung, diese kann jedoch therapeutisch genutzt werden.
- Symptome wie Mundtrockenheit, Verstopfung, Probleme beim Wasserlassen, Herzrasen, Verwirrtheit und Gedächtnisstörungen (besonders bei älteren Personen).
- Herzrhythmusstörungen
- Gewichtszunahme
Eine Einnahme von sedierenden Mitteln wie Alkohol oder Schlaftabletten sollte vermieden werden, um synergistische Effekte auszuschließen. Jegliche Mittel, die den Dopaminhaushalt beeinflussen, können die Wirkung der Arzneimittel abschwächen oder deren Nebenwirkungen verstärken.
Wann zum Arzt?
Wann sollte man zum Arzt gehen?

Bei Anzeichen einer Psychose ist schnellstmöglich ein Arzt aufzusuchen
Je früher mit der Behandlung begonnen wird, desto günstiger wirkt sich dies auf den Therapieverlauf aus. Die Krankheit gliedert sich in mehrere Stadien, wobei das Vorstadium (siehe Krankheitsverlauf) mehrere Jahre andauern kann. In dieser Zeit sind bereits erste Anzeichen erkennbar, wie sozialer Rückzug, Gedankenrasen und kognitive Störungen.
Bereits in diesem Stadium sollte ein Arzt aufgesucht werden, auch wenn noch keine schwerwiegenden Symptome aufgetreten sind. Wer Hilfe sucht kann belastende Situationen im Beruf oder Alltag ausfindig machen und Stressfaktoren beseitigen. Diese und ein strukturierter Alltag kann den Ausbruch der Krankheit verhindern, so dass die Einnahme von Medikamenten eventuell vermieden werden kann.
Neben dem Hausarzt stehen Neurologen und Psychiater als Fachärzte zur Verfügung. Betroffene sollten sich nicht schämen Hilfe zu suchen und belastende Situationen nicht unterschätzen. Wer den Gang zum Arzt scheut kann einer Selbsthilfegruppe beitreten.
Behandlung & Therapie
Die Behandlung von Psychosen sollte mindestens drei Gebiete umfassen:
- Psychotherapie
- Pharmakologie
- Psychoedukation
Bei dem psychotherapeutischen Ansatz wird der Patient über einen längeren Zeitraum von einem Therapeuten oder Psychiater begleitet. Es gibt verscheiden therapeutische Ansätze die auf die Bedürfnisse des individuellen Patienten zugeschnitten werden müssen.
Verhaltenstherapie
Die Verhaltenstherapie basiert auf dem Gedanken, dass jegliches Verhalten erlernt aber auch wieder verlernt werden kann. Sie schließt nicht nur das nach außen hin sichtbare Handeln ein, sondern auch Gedanke und Gefühle. Wenn auch Denkmuster eine Rolle spielen, wird von kognitiver Verhaltenstherapie gesprochen.
Ein typisches Merkmal sind Hausaufgaben zwischen den Sitzungen. Der Patient soll seine Verhaltensfehler nicht nur korrigieren, sondern auch einsehen, um in zukünftigen, unsicheren Momenten die richtige Entscheidung treffen zu können. Hilfe zur Selbsthilfe spielt hierbei eine wichtige Rolle.
Psychopharmaka
Unterschieden wird zwischen typischen und atypischen sowie hoch- und niedrigpotenten Antipsychotika, auch Neuroleptika genannt. Alle Neuroleptika blockieren ganz oder teilweise die Dopaminrezeptoren, neuere Präparate wirken zudem auch an Serotoninrezeptoren.
Drei Hauptwirkungen der Neuroleptika werden therapeutisch genutzt.
- Die antipsychotische Wirkung, wird bei Halluzinationen, Wahnideen, Schuld- oder Verarmungswahn eingesetzt. Bis auf niederpotente typische Neuroleptika wirken alle Medikamente gleichermaßen zufriedenstellend.
- Verarmung der Sprache, reaktionsarmes Handeln und sozialer Rückzug werden bevorzugt mit atypischen Antipsychotika behandelt.
- Bei psychotischen Erregungszuständen und Schlafstörungen können sedierende Neuroleptika eingesetzt werden. Die Wirkung wird vermutlich durch eine Blockade der H1 Rezeptoren ausgelöst.
Psychopharmaka zählen heutzutage zu einem der wichtigsten Bausteine in der Behandlung einer Psychose. Sie gleichen das Über- oder Unterangebot der zentralen Botenstoffe aus. In vielen Fällen ist eine Therapie erst durch den Einsatz dieser Medikamente möglich.
Sie verschnellen die Resozialisierung und führen den Patienten zurück ins Berufsleben. Bleibt der Patient über einen gewissen Zeitraum psychisch stabil, kann das Gehirn „normal“ in Altgassituationen reagieren und diese Verhalten letztendlich erlernen.
Psychoedukation
Die Psychoedukation dient der Aufklärung des Patienten und dessen Angehörigen. Betroffene, die das erste Mal mit einem psychotischen Ausbruch konfrontiert sind, reagieren häufig verunsichert und überfordert. Mit der Psychoedukation werden Ängste genommen sowie Zukunftsperspektiven und Therapieformen erläutert.
Ziel ist es das Selbstvertrauen zu regenerieren und den Patienten sowie dessen Angehörige in soweit aufzuklären, dass eine aktive Teilnahme an der Therapie möglich ist.
Die Psychoedukation findet während des Patienten-Arzt-Gespräches statt, aber auch außerhalb der Praxis durch Info-Veranstaltungen oder Selbsthilfegruppen. Diese tragen Namen wie: Angehörigen-Gruppen, Psychose-Info oder Psychose-Begleitung.
Vorbeugung & Prävention
Nach der Vulnerabilität-Stress-Hypothese müssen zu einer gewissen genetischen Prädisposition Stressfaktoren stoßen, um eine Psychose auszulösen. Diese Stressfaktoren kommen häufig aus dem Arbeitsumfeld oder hängen mit einer Ausbildung zusammen. Leistungsdruck, ungerechte Bezahlung, geringer Handlungsspielraum, Mobbing, Konkurrenzkampf, Zukunftsangst und geringe soziale Unterstützung sind nur einige dieser Faktoren.

Stress ist ein möglicher Risikofaktor
Aber auch persönliche traumatische Erlebnis wie Todesfälle, Vergewaltigung oder Konflikte innerhalb der Familie können Auslöser einer Psychose sein.
In vielen Fällen werden diese belastenden Umstände nicht aufgelöst, sondern durch den Konsum von Alkohol oder Drogen unterdrückt. Dies begünstigt das Auftreten einer Psychose. Angehörige sehen den Drogenmissbrauch in diesen Fällen oft als Ursache, ohne die eigentlichen Gründe zu erkennen.
Die heutige Gesellschaft ist geprägt von Leistungsdruck, Kostenersparnis und finanzieller Unsicherheit. Allerdings legt das deutsche Sozial- und Gesundheitssystem auch ein Augenmerk auf den Schutz des Individuums. Betroffene haben das Recht Hilfe in Anspruch zu nehmen und bekommen dementsprechend Unterstützung.
Präventiv sollte sich jeder über die eigene Belastungsgrenze im klaren sein und diese nicht überstrapazieren. Zudem ist es sinnvoll sich einen seelischen Ausgleich zu suchen. Bewegung, Entspannungsübungen, Kurzurlaub eine Haushaltshilfe und ein strukturierter Alltag wirken nicht nur vorsorglich, sondern haben auch während oder zu Beginn der Symptome einen positiven Effekt auf den Krankheitsverlauf.
Prognose zur Heilung
Da einer Psychose, die keinen organischen Ursprung hat, eine gewisse genetische Disposition zugrunde liegt, ist die Empfindlichkeit für das Auftreten einer Psychose nicht heilbar. Jedoch kann ein Ausbruch gut behandelt und sogar verhindert werden.
Stressfaktoren heißt es zu vermeiden und psychotherapeutische Betreuung in Anspruch zu nehmen. In Akutphasen ist die Einnahme regulierender Medikamente wichtig, um eine Chronifizierung der Psychosen zu verhindern. Auch sollte generell auf Alkohol oder Drogenkonsum verzichtet werden.
In den meisten Fällen ist die Eingliederung in das Berufsleben und das führen eines normalen Alltags möglich. Allerdings sollten auch alle Angehörigen von dem möglichen Ausbruch einer Psychose informiert sein, um in brenzligen Situationen entsprechend reagieren zu können.
Einige Patienten, die Psychosen erfolgreich bewältigt haben, helfen Ersterkrankten diese schwierige Phase zu meistern. Hierdurch bleiben beide in Kontakt mit anderen Menschen, vermeiden den sozialen Rückzug und schützen sich so vor einer erneuten akuten Episode.
Da Personen mit einer Prädisposition für psychotische Erkrankungen häufig überdurchschnittlich kreativ sind, gilt es diese und andere charakterliche Stärken zu fördern. Das stärkt das Selbstbewusstsein und dient als stressregulierende Maßnahme.
Alternative Medizin
Gibt es alternative Behandlungsmethoden gegen Psychosen?
Einige alternative Heilmittel können ergänzend zur schulmedizinischen Behandlung eingesetzt werden.
Entspannungsübungen
Psychosen haben ihren Ursprung in psychischem Stress. Als therapeutisches Mittel machen daher jegliche, der Entspannung dienenden Aktivitäten, Sinn. Anerkannt sind hier die Progressive Muskelentspannung nach Jacobsen, Biofeedback, Autogenes Training und Hypnose.
Nicht alles kann bei jedem Patienten hilfreich sein. Die Hypnose beispielsweise ist eine der kräftigsten Methoden um innere Konflikte zu lösen. Bei depressiven Neigungen besteht allerdings eine erhöhte Gefahr des Suizids. Auch kann die Einnahme therapeutischer Medikamente die Sitzungen stören.
Soziotherapie
Die Soziotherapie dient der sozialen Reintegration schwer psychisch kranker Patienten. Ziel ist es den Lebensalltag selbständig führen zu können. Betroffene lernen Konflikt und Krisensituationen zu bewältigen, den Haushalt und sich selber zu versorgen, selbständig professionelle Hilfe aufzusuchen, die Freizeit sinnvoll zu gestalten und sozialen Kontakt nicht zu vermeiden.
Ätherische Öle
Ätherische Öle wirken nicht nur gegen Mücken und Muskelkater. Da sie auch eine Wirkung auf unsere Stimmung haben, werden sie seit langem in der Parfümindustrie und im Supermarkt eingesetzt. Hier sollen sie unser Verlangen beeinflussen, die Attraktivität fördern und zum Kaufen anregen.

Ätherische Öle wirken entspannend und stresslindernd
Ätherische Öle können aber noch mehr. Sie können uns beruhigen, entspannen, unsere geistigen Fähigkeiten fördern und unser soziales Verhalten stärken. In einigen psychiatrischen Einrichtungen kommen ätherischen Öle bereits zum Einsatz. Hier wird nicht ein bestimmter Duftstoff angewendet. Vielmehr geht es darum, dass jeder Patient seinen persönlichen Wohlfühlduft findet. Diesen kann er in der Form eines Roll-On oder Sprays immer bei sich tragen.
Die Ruhr Universität Bochum hat ein Parfüm entwickelt, dass nicht nur gut riechen, sondern primär Konzentration und zwischenmenschliche Kommunikation fördern soll. Es beseht aus rund 40 verschiedenen Einzelkomponenten. Aber auch andere Hersteller bieten entspannende oder konzentrationsfördernde Aromamischungen an.
Hier seien einige Komponenten als Beispiel genannt:
- Bergamotte wirkt gegen Depressionen
- Bethelnuss hilft bei depressiver Erschöpfung
- Citronella stärkt die Konzentrationsfähigkeit
- Jasmin dämpft Nervosität
- Lavendel wirkt entspannend
- Lindenblüte wirkt harmonisierend und ausgleichend
- Rosenholz vermittelt Geborgenheit und hellt die Stimmung auf
- Weihrauch wirkt ausgleichend und fördert die Konzentration
Homöopathie & Globuli
Eine Psychose ist ein komplexes Syndrom, dass verschiedene Ursachen haben kann. Besonders hierbei ist es wichtig den gesamten Menschen und seine individuellen Situation zu betrachten. Nur ein erfahrener Homöopath kann DAS richtige Mittel auswählen.
Im Folgenden werden jedoch einige Mittel vorgestellt, die sich in der Prävention bewehrt haben:
- Avena sativa eignet sich zur Stärkung des Nervensystems, Schlafstörungen und nervöser Schwäche.
- Acidum Phosphoricum hilft bei Sorgen und Nervosität bedingt durch Überforderung.
- Argentum nitricum eignet sich ebenfalls bei Überforderung und hilft die nächtliche Ruhe wieder zu finden.
- Valeriana wird bei Stimmungsschwankungen eingesetzt, auch Unruhe, Gereiztheit und Nervosität sind Indikationen.
- Ignatia hilft bei nervöser Gereiztheit mit depressiver Verstimmung vor allem wenn zusätzliche somatische Beschwerden am Herzen, Auge oder ein Druckgefühl im Kopf beeinträchtigen. Auch als Schlafmittel bei Kummer und Sorgen findet es seine Anwendung.
- Hyoscamus wird bei Depressionen die mit Misstrauen, Verzweiflung und Halluzinationen einhergehen angewendet.
- Tarantulla ist das Mittel der Wahl bei Halluzination mit Verkennung der Realität.
Wichtig ist es dies Mittel nicht zu schlucken, sondern langsam auf der Mundschleimhaut zergehen zu lassen.
Schüssler-Salze
-Salze helfen dem Körper die wichtigen Mineralien richtig verwerten und einsetzen zu können. Der Arzt Wilhelm Schüssler entdeckte vor rund 150 Jahren, dass bestimmte Krankheiten mit einem Mangel an Mineralsalzen einhergehen ohne dass die Ursache in einer zu geringen Zufuhr über die Nahrung begründet wäre. Er ging daher davon aus, dass der Körper erst durch einen potenzierten Reiz stimuliert werden muss um die wichtigen Mineralien dort einzusetzen wo sie gebraucht werden.
Der Einsatz von vor allem zwei Schüssler Salze haben sich bei psychotischen Beschwerden bewehrt.
Schüssler Salz Nr. 5 (Kalium phosphoricum) D6
Bei allgemeiner Angst, depressiven Zuständen mit Gedächtnisschwäche, Zaghaftigkeit, Niedergeschlagenheit, Weinerlichkeit, Ängstlichkeit und allgemeiner seelischer Erschöpfung findet das Salz Nr. 5 Anwendung. Der wechselnde Einsatz mit dem Schüssler-Salze Nr. 2 (Calcium phosphoricum) D6 ist bei einer nervösen Erschöpfung sinnvoll.
Schüssler-Salze Nr. 7 (Magnesium phosphoricum) D6
Die Nr. 7 ist bekannt für eine regulierende Wirkung bei nervösen Schlafstörungen, findet aber auch seine Anwendung bei innerer Unruhe, Abgespanntheit und Depression.
Daneben ist der Einsatz von der Nr. 14 (Kalium bromatum) sinnvoll bei starker nervlicher Anspannung. Die Nr. 25 (Aurum chloratum natronum) ist das Salz des inneren Rhythmus. Es bringt einen gestörten Schlaf-Wach-Rhythmus aber auch die Psyche wieder ins Gleichgewicht.
Diät & Ernährung
Das Gehirn ist hungrig! Es verbraucht, trotz seiner vergleichsweise gerungen Größe, c.a. 20% des Grundumsatzes. Das Gehirn benötigt für seine Arbeit jedoch nicht nur Zuckern, sonder auch Mineralien, Vitamine und ausreichend Flüssigkeit.
Auch in den Muskeln kommt diese Hyperaktivität, als Muskelkrampf, gelegentlich vor. Im Gehirn machen sich diese Erregungen durch Nervosität bemerkbar. Kopfschmerzen, Konzentrationsschwäche und Ruhelosigkeit sind weitere Symptome.
Der Einfluss eines Magnesiummangels auf adhs (Aufmerksamkeitsdefizit-Hyperaktivität-Syndrom) ist bereits bekannt. Ob es auch ein Risikofaktor für Depressionen und Psychosen darstellt, wird noch diskutiert.
Nervenbahnen benötigen jedoch nicht nur Magnesium, sondern auch die B-Vitamine sind für die Entwicklung den Nervensystems unabdingbar. Folsäure scheint hier eine besondere Rolle einzunehmen. Nicht nur, dass ein Mangel während der Schwangerschaft zu einem Neuralrohrdefekt des Kindes führt, auch die Symptome einer Psychose scheint Folsäure abzumildern.
So konnte festgestellt werden, dass Patienten mit einem Gendefekt im Fölsäurestoffwechsel häufiger an einer Psychose erkranken. Durch die Substitution dieses Vitamins, in Kombination mit Vitamin B12 welches die Aufnahme der Folsäure verbessert, konnte bereits ein protektiver Effekt bei einigen Patienten vermerkt werden.
Omega-3-Fettsäuren sind während der Entwicklung des Gehirns besonders wichtig. Aber auch später können sie einen positiven Effekt auf Psychosen haben. In einer Studie mit gefährdeten Jugendlichen, die bereits Frühsymptome gezeigt hatten, konnte der Ausbruch einer Psychose durch die Einnahme von Fischölen gemindert werden. Fischöl ist besonders reichhaltig an Omega-3-Fettsäuren und bieten eine einfache, präventive Maßnahme die, im Gegensatz zu Psychopharmaka, keine Nebenwirkungen hat.
FAQ – Fragen & Antworten
Hier finden Sie Antworten auf häufig gestellte Fragen zur Psychose.Ich hatte ein psychotischen Erlebnis, bin ich verrückt?
Zu aller erst einmal: Psychosen sind menschlich! Es ist eine natürlich Reaktion auf eine unzumutbare, psychische Überforderung. Seien es unerfüllt Wünsche, Misshandlung oder das Arbeitsumfeld. Einig Menschen können diese belastenden Situationen besser bewältigen als Andere. Von Verrückt sein, kann und sollte nicht gesprochen werden.
Wie muss ich mich als Angehöriger verhalten?
Das wichtigste ist es den Betroffen nicht mit Angst, Abgrenzung oder übertriebener Vorsicht zu behandeln, sondern professionelle Hilfe in Anspruch zu nehmen. Angehörige sollten wissen, wann die Einweisung in ein psychiatrische Klinik angebracht ist.
Gesunde Ernährung mit vielen B-Vitaminen und Omega-3-Fettsäuren, der Verzicht auf Drogen, kreative, fordernde aber nicht überfordernde Aufgaben sowie ein stabiles Umfeld wirken sich präventiv auf einen erneuten Ausbruch aus.
