 Epilepsie – Die heilige Krankheit (Morbus Sacer)
Epilepsie – Die heilige Krankheit (Morbus Sacer)
Bei der Epilepsie handelt es sich um eine der am häufigsten auftretenden neurologischen Erkrankungen weltweit. Zwar kann man sie inzwischen mithilfe moderner Medikamente sehr gut kontrollieren, aber eine vollständige Heilung ist immer noch nahezu unmöglich. Dennoch arbeiten Wissenschaft und Forschung mit Nachdruck daran, diese Situation zu verbessern.
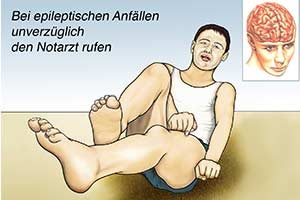
Des Weiteren sollte man als Epileptiker immer vorsorgen und beispielsweise stets ein Armband oder ähnliches tragen, das einen als Epilepsiekranken ausweist. Hierdurch lassen sich im Zweifel Fehleinschätzungen seitens des Notarztes verhindern, sollte dieser notwendig sein.
Steckbrief: Epilepsie
Inhaltsverzeichnis
- 1 Steckbrief: Epilepsie
- 2 Definition Epilepsie
- 3 Was ist Epilepsie?
- 4 Ursachen & Gründe
- 5 Symptome & Anzeichen
- 6 Diagnose & Untersuchung
- 7 Der Krankheitsverlauf
- 8 Häufigkeit & Statistiken
- 9 Komplikationen & Folgen
- 10 Wann zum Arzt?
- 11 Behandlung & Therapie
- 12 Vorbeugung & Prävention
- 13 Prognose zur Heilung
- 14 Auslöser & Folgen
- 15 Alternative Medizin
- 16 FAQ – Fragen & Antworten
- Name(n): Epilepsie; Morbus Sacer
- Art der Krankheit: Krampanfall
- Verbreitung: weltweit
- Erste Erwähnung der Krankheit: Antike
- Behandelbar: Teilweise
- Art des Auslösers: Diverse
- Wieviele Erkrankte: Ca. 40 Millionen weltweit
- Welchen Facharzt sollte man aufsuchen: Hausarzt; Notarzt; Neuologe
- ICD-10 Code(s): ICD-10-GM-2017 – g00-g99 – g40-g47 – G40
Table of Contents
Definition Epilepsie
Epilepsie gilt als eine der am häufigsten auftretenden chronischen Erkrankungen des menschlichen Nervensystems. Im Grunde genommen handelt es sich um einen Sammelbegriff, der sich auf Erkrankungen des Gehirns bezieht, die epileptische Anfälle mit sich bringen. Da ein einzelner epileptischer Anfall noch nicht bedeutet, dass eine Epilepsie vorliegt, ist eine dementsprechende Abgrenzung vorzunehmen.
Eine Epilepsie ist erst dann gegeben, wenn wenigstens zwei epileptische Anfälle auftreten – und zwar ohne Vorhandensein eines bestimmten Auslösers. Davon abgesehen können auch umfassende Gehirnuntersuchungen eine Neigung zu weiteren epileptischen Anfällen ergeben.
Epilepsie ist hierzulande ebenfalls unter der Bezeichnung Fallsucht bekannt. Im Gehirn auftretende vorübergehende Funktionsstörungen bedingen die epileptischen Anfälle, die für Außenstehende oftmals sehr dramatisch aussehen. Normalerweise klingt ein derartiger Anfall spätestens nach einigen Minuten ab.
Mediziner beziffern die Zahl der Menschen, die eine überdurchschnittlich hohe Krampfbereitschaft vorweisen, auf etwa zehn Prozent.
Es ist davon auszugehen, dass vier bis fünf Prozent aller Menschen mindestens einmal in ihrem Leben einen epileptischen Anfall erleiden, der besonderen Umständen geschuldet ist. Derartige Anfälle werden Gelegenheitskrämpfe genannt und sind von fortschreitenden Krampfleiden (aktive Epilepsie) zu differenzieren.
In Deutschland sind etwa 0,5-1,0 Prozent der Bevölkerung betroffen. Das Maß, in dem Epilepsien neu auftreten, hängt nicht zuletzt vom Lebensalter ab. Jedes Jahr tritt bei sechs von 10.000 Kindern eine Epilepsie als neue Erkrankung auf.
Während die Inzidenz im Erwachsenenalter zunächst abnimmt, steigt sie ab etwa 50 Jahren auf bis zu 14 von 10.000 in einem Jahr. Bis zum Alter von etwa sechs Jahren handelt es sich überwiegend um generalisierte Epilepsien, bei erwachsenen Patienten herrschen die herdförmigen Epilepsien vor.
Jede Epilepsie wirkt sich weitreichend auf das Alltagsleben der betroffenen Personen aus. Unabhängig davon, wie alt der Patient ist, muss die Behandlung einer Epilepsie auch dieser Tatsache gerecht werden. Epilepsie ist eine Erkrankung, die zudem bei einigen Tierarten auftreten kann; Beispiele hierfür sind Hunde und Katzen.
Was ist Epilepsie?
Bei der Epilepsie handelt es sich, anders als häufig angenommen nicht um eine einzelne spezifische Diagnose. Vielmehr fasst man unter der Bezeichnung „Epilepsie“ eine ganze Reihe neurologischer Störungen zusammen, die sich durch verschiedene Merkmale auszeichnen und unterschieden werden können.
Die zumeist als besonders typische empfundenen epileptischen Anfälle sind dabei nur ein potentielles Symptom, das nicht jedweder Art der Epilepsie zwangsweise begleiten muss. Nichtsdestoweniger handelt es sich hierbei um das wohl am häufigsten mit dieser Erkrankung in Zusammenhang gebrachte Phänomen.
Hierbei gehen besagte Anfälle nicht immer so von statten, wie man es vielleicht meinen mag. Die Arten und Weisen, auf die sich selbige zeigen können sind sehr unterschiedlich und verschieden. Sie können sowohl sehr kurz und relativ symptomarm verlaufen, als auch sehr schwer und darüber hinaus mit massiven Begleiterscheinungen einhergehen.
Bei besonders leichten Anfällen ist es bisweilen sogar möglich, dass der Betroffene gar nicht davon mitbekommt. Lediglich leichter Schwindel und eine seichte Benommenheit stellen sich ein. Derart leichte Anfälle sind aber vergleichsweise selten und darum sollte man als betroffene Person nicht darauf zählen, dieses milde Schicksal zu erleiden.
Zumeist ist davon auszugehen, dass die Anfälle in merklicher Magnitude auftreten und neben allgemeinen Unbehagen auch für physisch fassbare Symptome sorgen, wie beispielsweise massives Zittern.
Sollte es zu einem immens schweren Anfall kommen ist darüber hinaus nicht auszuschließen, dass es zu weitaus tragischeren Verletzungen kommt. Auch durch Verkrampfungen der Muskeln ausgelöste Brüche der Knochen sind nicht auszuschließen und kommen bisweilen vor.
Trotz alledem weiß die Wissenschaft noch keine 100%ige Antwort auf die Frage zu geben, warum es im Rahmen einer epileptischen Erkrankung immer wieder zu derartigen Anfällen kommt. Spekulationen hierüber gibt es zwar einige, aber keine davon gilt als vollkommen bestätigt. Wie dem auch sei, konnten einige Auslöser klar definiert werden.
Auslöser & Stimuli
Man sollte nicht so leichtfertig sein und davon ausgehen, dass alle epileptischen Anfälle, die ein Epileptiker durchleiden muss, auch durch die vorliegende Erkrankung selbst ausgelöst worden sind.

Pixabay / geralt
Tatsächlich kann es durchaus der Fall sein, dass sich ein derartiger Anfall ohne das Dazutun der Epilepsie als solcher Einstellt. Dies ist insbesondere dann der Fall, wenn starke und ungewohnte Stimuli auf das Gehirn der betroffenen Person einwirken.
Auch Vergiftungen aller Arten sind potentielle Auslöser für epileptische Anfälle. Gerade darum wird betroffenen Menschen seitens des behandelnden Arztes oftmals davon abgeraten Suchtmittel wie Alkoholika und Tabakprodukte zu konsumieren.
Bei einer unabsichtlichen Überdosierung derselben ist es nicht auszuschließen, dass man ungewollt einen Anfall provoziert, der wiederum so stark sein kann, dass das befallene Individuum physischen Schaden davonträgt.
Geschichte & Chronik
Die Geschichte der Epilepsie als solche ist sehr ambivalent. In vielen Kulturen waren Epileptiker hochgeachtet und wurden nicht selten als den Göttern sehr nahestehende Individuen angesehen. Nicht zuletzt darum, war die Epilepsie beispielsweise im antiken Rom auch unter dem Trivialnamen „Morbus Sacer“ bekannt – das bedeutet nichts anderes als „Heilige Krankheit“.
Man kann also unschwer erkennen, dass dem vorliegenden Leiden, trotz seiner destruktiven Wirkung, auch immer etwas Besonderes und Anziehendes innewohnte. Tatsächlich wurde Epileptiker im antiken Rom oftmals mit hohen klerikalen Ämtern bedacht. So wurden sie Priester, Orakel oder Seher.
Dennoch sollte man an dieser Stelle nicht fälschlicherweise annehmen, dass alle Epileptiker in der Antike eine besondere Rolle innegehabt hätten. Zwar wurden diese Personen öfter in gewisse Positionen eingesetzt als andere, einen Freifahrtschein hatten sie aber auf keinen Fall.
Auch sollte man nicht vergessen, dass die zur Verfügung stehenden Behandlungsmöglichkeiten in der Antike im Vergleich zu heute sehr gering waren. Darum lag die Lebenserwartung eines Epileptikers vor 2000 Jahren zumeist stark unter der heutigen.
Caesar & Römer
Darüber hinaus schafften es aber nicht nur normale römisch Bürger, die an Epilepsie litten, beruflich aufzusteigen, auch bedeutende historische Persönlichkeiten dieser Epoche waren nachweislich Opfer dieses Leidens, gleichwohl sie weniger als Opfer als vielmehr als regelrecht auserwählte Individuen angesehen wurde.
Die sollte jedem Erkrankten als Beispiel dafür dienen, dass man trotz seiner Erkrankung immer noch dazu in der Lage sein kann, Großes zu erreichen, wenn man sich nicht aufgibt und immer weiter kämpft.
Andere Völker
Aber nicht alle Kulturen waren der Epilepsie so wohlgesonnen wie die alten Römer. Viele Völker sahen und sehen in der Epilepsie eine Art negative und / oder dämonische Besessenheit des erkrankten Individuums. Das ist natürlich aus moderner schulmedizinischer sicht vollkommener Humbug. Dennoch kommt es nicht selten vor, dass Epileptiker in weniger aufgeklärten Winkeln der Erde aufgrund ihres Leidens stigmatisiert werden.
Auch der selektive Ausschluss aus der Gemeinschaft kann eine der möglichen sozialen Folgen sein, die eine solche Erkrankung nach sich zieht. Besonders in den Regionen des östlichen Afrikas werden Epileptiker gemieden oder gar zielgerichtet verfolgt und das selbst heute noch.
Die Stammbevölkerung sieht in ihnen eine Gefahr für das spirituelle Seelenheil gesunder Individuen. Sie denken darum, dass sie der Gemeinschaft einen Gefallen damit täten, Epileptiker hinzurichten und zu verbannen. Dem ist natürlich nicht so.
Auch einige asiatische Völker zeigen gegenüber Epileptikern eine eher ablehnende Haltung. So kommt es leider immer wieder vor, dass epileptische Kinder von ihren Eltern ins Waisenhaus gebracht oder einfach in der Wildnis zurückgelassen werden. Ein trauriges Schicksal, das nicht selten im Tod des betreffenden Kindes endet.
Angeboren oder erworben
Wie dem auch sein – die eigentlichen Ursachen, die einer Epilepsie zugrunde liegen, sind, wie bereits erwähnt, wissenschaftlich noch nicht vollends erforscht und geben immer wieder Rätsel auf. Darüber hinaus gilt es ganz klar zu unterscheiden, ob die Krankheit angeboren ist oder erst später im Laufe des Lebens des Individuums erworben wurde. Denn auch dies kann der Fall sein.
Beispielsweise ist es möglich, dass sich nach einer Verletzung des Gehirns, nach einem Schlaganfall (Insult), nach einem Hirntumor oder gewissen Infektionen eine Epilepsie einstellt. Somit ist schlusszufolgern, dass prinzipiell niemand vor einer Epilepsie sicher ist. Es könnte theoretisch jederzeit jeden treffen.
Dennoch handelt es sich nicht um ein ansteckendes Leiden (abgesehen von einigen Infektionserkrankungen). Darum ist der Umgang mit Epileptikern auch nicht weiter gefährlich und man muss sich keine Gedanken darüber machen, möglicherweise auch diesem Leiden zu verfallen, nur weil man direkten Kontakt mit einem Betroffenen hatte. Denn tatsächlich gibt es in einigen Regionen dieser Erde das Vorurteil, eine Epilepsie wäre ansteckend.
Einige Wissenschaftler postulieren, der Auslöser einer epileptischen Erkrankung sei in den Genen zu finden. Das mag sicherlich zu teilen stimmen, nicht aber sollte man in diesem Umstand zu viel hineininterpretieren. Schließlich und endlich haben beinahe alle Erkrankungen genetische Ursachen.
Wie dem auch sei, es handelt sich bei der Epilepsie also vermutlich nicht um eine Erberkrankung, sondern vielmehr um Krankheit, die durch die individuelle Mutation von Genen ausgelöst werden kann. Aber auch das ist allen in allem lediglich eine Spekulation.
Epileptische Anfälle
Die typischen Anfälle lassen sich dennoch beinahe immer auf eine beinahe exzessive Aktivität der der Nervenzellen im Gehirn zurückführen, vornehmlich im Cortex desselben. Zwecks Stellung einer zutreffende Diagnose ist es zunächst notwendig, alle anderen potentiellen Erkrankungen auszuschließen, die ebenfalls von Krampfanfällen begleitet werden.

Epilepsie führt zu starken Muskelkontraktionen
Besonders häufig sind Alkoholentzug oder andere Mangelerscheinungen für das Entstehen besagter Anfälle verantwortlich zu machen. Des Weiteren stehen auch einigen, wenngleich wenige, klinische Testverfahren zur Verfügung,. Hierunter zählen unter anderem bildgebende Verfahren, wie ein EEG oder Blutuntersuchungen.
Auch MRTs kommen recht häufig zum Einsatz. Diese Methode erlaubt dem behandelnden Arzt im wahrsten Sinne des Wortes in das Gehirn zu blicken. Hier können sowohl bleibende Narben als auch neue Entzündungsherde erkannt werden. Diese Aufnahmen helfen bei der Diagnose der Epilepsie und dem Verfolgen ihres Fortschritts im zeitlichen Verlauf.
Alles in allem aber sollte als Betroffener nicht gleich vom schlimmsten ausgehen. Dank der modernen Schulmedizin ist es heutzutage möglich, vielen epileptischen Anfällen effektiv vorzubeugen oder die Erkrankung soweit im zaum zu halten, dass sie die Lebensqualität des betroffenen Individuums nur sehr weniger oder kaum einschränkt. Dies sah vor nur einigen wenigen Jahren noch komplett anders aus.
Neurologie & Psychiatrie
Allgemein hin kann man etwa davon ausgehen, dass 70% aller Fälle mit Medikamenten alleine kontrollierbar sind. Die restlichen 30% erfordern weitere Maßnahmen, wie beispielsweise operative Eingriffe oder Langzeittherapien. Derartige Behandlungen fallen zumeist ist das Fachgebiet der neurologie, sprich eines Neurologen.
Neurologen sind Ärzte, die sich auf das menschliche Nervensystem und das menschliche Gehirn spezialisiert haben. Dabei beschäftigen sie sich primär mit Erkrankungen desselben, sowie teilweise mit Prävention und Nacharbeit.
Sie selbst nehmen keine chirurgischen Eingriffe vor. Dafür gibt es sog. Neurochirurgen. Das primäre Augenmerk eines Neurologen jedoch liegt auf dem Stellen klinischer Diagnosen und dem erarbeiten einer effizienten Heilungsstrategie durch Medikamente oder anderen konservative Heilungsformen.
In letzter Zeit sind die Teilgebiete der Neurologie und der Psychiatrie immer mehr zueinander gerückt. Dies liegt nicht zuletzt daran, dass dank besserer Methoden immer mehr psychologische Erkrankungen speziellen Arealen des Gehirns zugeordnet werden können. D.h. im Umkehrschluss, dass Neurologie und Psychiatrie stark gegenseitig von gewonnenen Erkenntnissen profitieren können.
Darüber hinaus sind sie eng verwandt, da gewisse neurologische Leiden spezifische oder allgemeine psychologische Krankheiten als Spätfolge bedingen können. Die dahingehende Forschung steckt allerdings, trotz großer Efforten, immer noch in den Kinderschuhen. Darum sind täglich neue Durchbrüche in der Neurologie oder Psychiatrie möglich.
Trotz der vielen Überschneidungen ist die Neurologie dennoch ein selbstständiges Feld innerhalb der Humanmedizin. Neurologen bedürfen dazu oftmals vieler Zusatzausbildungen, da das menschliche Gehirn und die Krankheiten, die es trägt und auslöst sehr zahlreich und oft in ihren Ausprägungen nicht stringent sind. Das erfordert einen großen Wissensschatz bevor man überhaupt daran denken kann, eine Diagnose zu stellen oder gar eine mögliche Behandlung zu erarbeiten.
Dauer & Verbreitung
Auch ist weiterhin nicht davon auszugehen, dass die Epilepsie ein leben lang bestehen bleibt. In sehr vielen Fällen schwächst sich die Erkrankung mit zunehmendem Alter immer mehr ab und verschwindet schließlich ganz. Sicherlich ist es dennoch nicht auszuschließen, dass sich auch im Alter immer noch vereinzelt Anfälle ereignen können. Darum sollte man immer auf der Hut sein, auch wenn die Krankheit eigentlich vergangen scheint.
Jährlich fallen etwa zwischen 120.000 und 150.000 Menschen diesem Leiden zum Opfer. Dies müsste jedoch, aufgrund der relativ effektiven Behandlungsmethoden nicht der Fall sein.
An dieser Stelle gilt es zu erwähnen, dass nicht viele Menschen in Entwicklungsländern Zugang zu ausreichender medizinischer Versorgung haben und darum sehr oft Leiden erliegen, die in unseren Graden leicht zu behandelnden gewesen wären.
Des Weiteren sei an dieser Stelle abermals erwähnt, dass die Frequenz der sich einstellenden Anfälle mit dem Alter in aller Regel stark abnimmt. So ist davon auszugehen, dass Personen jenseits des 70. Lebensjahres kaum mehr mit epileptischen Anfällen zu rechnen haben, gleichwohl wie häufig diese vorher auch aufgetreten sein mochten.
Lediglich zwischen 1 und 5% der Epileptiker dieser Altersklasse haben immer noch mit regelmäßigen Attacken zu rechnen. Warum das Alter einen natürlichen Schutz vor diesem Leiden darstellt gilt nach wie vor als ungeklärt.
Heute kontrollierbar
Wie dem auch sei, zusammenfassend ist zu erwähnen, dass es sich bei der Epilepsie heutzutage um Leiden handelt, dem man mit der modernen Schulmedizin sehr zu gut zuleibe rücken kann und das auf keinen Fall mehr Probleme der gleichen Intensität verursacht, wie noch vor einigen wenigen Jahren.
Bei besonders schweren Fällen ist es darüber hinaus möglich, den Betroffenen einen sog. Hirnschrittmacher einzusetzen. Eine raffinierte Apparatur, die eine allzu hohe Nervenaktivität im Gehirn registriert und dieser dann mittels elektrischer Impulse entgegensteuert, um auf diese Art und Weise einen weiteren Krampfanfall zu verhindern. Die optimale Lösung stellt eine solche Vorrichtung jedoch nicht dar und sie kommt nur in besonders schweren Fällen zum Einsatz. Eine Abhilfe durch Medikamente ist wesentlich gängiger.
Gleichwohl es aufgrund der oben genannten positiven Entwicklungen der Medizin zu immer weniger Anfällen kommt, sollte man auch als unbeteiligte Drittperson in der Lage dazu sein, eine Art von erster Hilfe zu leisten, wenn man Zeuge eines epileptischen Anfalles wird. Hierdurch kann man nicht nur Leben retten, sondern darüber hinaus auch noch dazu beitragen, die allgemeine Awareness zum Thema Epilepsie zu verstärken.
Sollte man einen epileptischen Anfall beobachten, gilt es zunächst Ruhe zu bewahren und den medizinischen Notdienst zu verständigen. Danach sollte man sich sofort dem Erkrankten zuwenden und diesem dabei behilflich sein, die Situation so angenehm wie möglich zu gestalten.
Auch sollte man ihm, wie es beinahe schon Allgemeinwissen ist, die Zunge fixieren, damit dieser jene nicht verschluckt und eventuell daran erstickt. Auch gutes Zureden und dergleichen mehr können hilfreich sein.
Oftmals sind Epileptiker nach einem Anfall sehr ausgelaugt und fühlen sich nicht nur sehr kraftlos, sondern sind auch nicht mehr in der Lage dazu aufzustehen – selbst eine Ohnmacht kann sich einstellen. Sollte letzteres der Fall sein, so bietet sich eine stabile Seitenlage an.
Ursachen & Gründe
Was sind die Ursachen einer Epilepsie?
Die Gründe, die eine Epilepsie hat, können oftmals nur unzureichend aufgedeckt werden. Gene spielen insofern eine Rolle, als Eltern eine verstärkte Krampfanfälligkeit vererben. Aber selbst für den Fall, dass diese Veranlagung vorhanden ist, bedarf es zusätzlich äußerer Faktoren.

Pixabay / OpenClipart-Vectors
Eine rein genetische Epilepsie ist äußerst selten. Diese Erkrankung wird durch fehlerhafte Gene hervorgerufen. Die epileptischen Anfälle resultieren dann aus einem oder auch mehreren genetischen Defekten.
Obgleich dies noch nicht wissenschaftlich bestätigt ist, dürften zudem Umweltfaktoren an der Entstehung einer genetischen Epilepsie beteiligt sein. Interessanterweise sind bei den betroffenen Patienten keine weiteren Anzeichen für eine neurologische Erkrankung festzustellen.
Außerdem sind Untersuchungsmethoden wie eine Kernspintomografie oder eine Computertomografie vorwiegend unauffällig. Eine symptomatische (strukturelle oder metabolische) Epilepsie lässt sich auf die Struktur des Gehirns oder auf eine durch den Stoffwechsel bedingte Schädigung des Zentralen Nervensystems zurückführen.
Als mögliche Ursachen kommen somit Fehlbildungen des Gehirns, Gehirntumore und Durchblutungsstörungen im Gehirn, aber auch Stoffwechselerkrankungen, Vergiftungen sowie Alkohol-/Drogenmissbrauch infrage.
Davon abgesehen können genetische Auslöser für eine strukturell-metabolische Epilepsie verantwortlich sein. Im Gegensatz zu einer genetischen Epilepsie rühren die Anfälle nicht von einem genetischen Defekt her, sondern die Anfälle können eine mit den Krampfanfällen einhergehende Erkrankung forcieren.
Idiopathische Epilepsie
Als eine ungeklärte oder idiopathische Epilepsie gilt eine Epilepsie, deren Ursachen sich nicht klären lassen. Infrage kommen beispielsweise genetische Faktoren, die bislang unbekannt sind. Grundsätzlich liegt bei einer idiopathischen Epilepsie weder eine krankhafte Veränderung des Gehirns noch eine andersgeartete organische Ursache zugrunde.
De facto kommen idiopathische Epilepsien relativ häufig vor. In knapp 40 Prozent aller Fälle von Epilepsie sind keine konkreten Ursachen auszumachen. Während bei Kindern das Verhältnis von symptomatischen zu idiopathischen Epilepsien etwa 50 zu 50 Prozent beträgt, herrscht im Erwachsenenalter die symptomatische Variante zu zwei Dritteln vor.
Üblicherweise werden für jede diagnostizierte Epilepsie Anfallsform, Ursache, Untersuchungsergebnisse sowie Alter des Patienten zum Zeitpunkt des Krankheitsausbruchs festgehalten. Dies lässt häufig Prognosen zum Verlauf der Epilepsie zu.
Symptome & Anzeichen
Typische Symptome einer Epilepsie sind vor allem die epileptischen Anfälle. Betroffene Personen haben häufig leere, starre oder auch verdrehte Augen. Grundsätzlich sind fokale und generalisierte Anfälle zu unterscheiden.
Ein fokaler Epilepsie-Anfall ist dadurch gekennzeichnet, dass erst einmal nur ein begrenzter Teil des Gehirns betroffen ist. Abhängig davon, welches Areal in Mitleidenschaft gezogen ist, kommt es zu verschiedenen Symptomen. Es kann zum Beispiel zu Muskelzuckungen und/oder zu Wahrnehmungsstörungen kommen. Zu letzteren zählen Sinnestäuschungen bezüglich Geräuschen und Gerüchen.
Für den Fall, dass optische Eindrücke wie Lichtblitze am Anfang des Anfalls stehen, ist der Ursprung in der Sehrinde zu lokalisieren. Sind Zuckungen im Bereich der rechten Gliedmaßen zu konstatieren, ist der Ausgangspunkt der linken Gehirnhälfte zuzuordnen. Andersherum ist die rechte Gehirnhälfte für Zuckungen auf der linken Seite verantwortlich.
Es gibt sowohl einfache als auch komplex fokale Anfälle. Bei einfachen fokalen Anfällen erlebt der Betroffene alles bei vollem Bewusstsein, bei komplex fokalen Anfällen ist das Bewusstsein getrübt. Diese Bewusstseinsstörungen können von leichter Benommenheit bis hin zur Bewusstlosigkeit reichen. Üblicherweise wirken die Personen, die einen komplex fokalen Anfall erleben, abwesend beziehungsweise verwirrt; Störungen werden gegebenenfalls aggressiv aufgenommen.
Symptomatisch für diese Anfälle, an die sich die Patienten später nicht mehr erinnern, sind Bewegungsautomatismen (etwa Schmatzen).
Sobald ein fokaler epileptischer Anfall das ganze Gehirn einbezieht, handelt es sich um eine Generalisierung. Es sind also beide Gehirnhälften betroffen, und der eigentliche Entstehungsort ist häufig nicht zu bestimmen. Sofern zu den eigentlichen epileptischen Anfällen noch Krämpfe hinzukommen, erhält die Epilepsie den Zusatz „konvulsiv“. Eine nicht-konvulsive Epilepsie ist folglich durch das Ausbleiben von Krämpfen gekennzeichnet.
Innerhalb der Gruppe der generalisierten Anfälle gibt es weitere Untergliederungen. Anzuführen sind zum Beispiel sogenannte Absencen: Bewusstseinstrübungen mit Gedächtnisverlust, sowie ein großer Anfall (auch Grand-Mal-Anfall), der mehrere Symptome umfasst. Hierzu gehören typischerweise ein Sturz des Patienten, Streckkrämpfe, rhythmische Zuckungen und Zungenbisse (vorwiegend am Zungenrand).
Im Überblick
Kurzzusammenfassung der Symptome:
- Zeitlich begrenzte verwirrung
- Sprachstörungen
- Unkontrollierte und spastische Bewegungen der Arme und Beine
- Ohnmacht
- Krämpfe
Diagnose & Untersuchung
Zwecks der Erstellung einer Diagnose stehen dem behandelnden Arzt einige Mittel zur Verfügung. Diese sind unter anderem:
Eine Computertomographie (CT)
- Neurologische Untersuchungen
- Bluttest
- Computertomographie (CT)
- Magnetresonanztomographie (MRT)
- Angiographie
- Elektroenzophalografie (EEG)
Neurologische Untersuchungen
Hierbei testet der zuständige Mediziner die motorischen Fähigkeiten, sowie die sprachlichen, mentalen und das Verhalten betreffenden Eigenschaften des Patienten. Dies geschieht meist ohne die Zuhilfenahme spezieller Gerätschaften, sondern im Rahmen einer Anamnese.
Bluttest
Ein solcher dient dem behandelnden Arzt dazu festzustellen, ob der Epilepsie etwaige infektiöse Ursachen zugrunde liegen.
CT
Computertomographie (CT)
Unter einem CT versteht man eine Art spezialisiertes Röntgen. Zumeist ist dieser Test der als erstes durchgeführte, wenn ein Patient mit einem Verdacht auf einen epileptischen Anfall ins Krankenhaus kommt.
Das CT produziert sehr feine Schichtaufnahme des Gehirns, anhand derer man klar determinieren kann, ob eine Störung vorliegt oder nicht. Bisweilen ist es darüber hinaus notwendig, dass man dem zu Behandelnden ein Kontrastmittel verabreicht, um den Fluss des Blutes besser zu verdeutlichen. Hierdurch entstehen dem Patienten jedoch in der Regel keinerlei zusätzliche Unannehmlichkeiten.
MRT
Magnetresonanztomographie (MRT)
Bei dieser Methode bedient man sich magnetischer Wellen, die in Paarung mit Radiowellen dazu in der Lage sind, sehr feine und detaillierte Bilder vom Inneren der Körpers zu erzeugen. Diese Bilder sind darüber hinaus sowohl in 2D als auch 3D herzustellen, was eine Diagnose im Zweifel sehr stark erleichtern kann.
Aufgrund des gerade erwähnten Detailreichtums ist es möglich, etwaig verantwortlich zu machende Faktoren zu entdecken und somit für die auftretenden Symptome verantwortlich zu machen.
Angiographie
Eine Angiographie
Bei einer Angiographie handelt es sich um eine Sichtbarmachung der der Blutgefäße des Patienten. Zur Durchführung dieser Untersuchung bedarf es jedoch eines relativ komplizierten Vorgehens.
Zunächst muss der behandelnde Arzt einen flexiblen Tubus, bzw. einen Katheter in eine große Arterie einführen. Hierzu benutzt man zumeist eine solche in der Leistengegend.
Der Mediziner schiebt besagten Katheter dann am Herzen vorbei Richtung Gehirn. Hierbei sondert der flexible Tubus ein spezielles Färbemittel ab, das es erleichtert, die Gefäße im Rahmen eines bildgebenden Verfahrens darzustellen.
EEG
Elektroenzophalografie (EEG)
Bei dem EEG handelt es sich um den am häufigsten eingesetzten Test zwecks Identifizierung einer epileptischen Störung. Zu Beginn des Verfahrens befestigt der behandelnde Arzt Elektroden am Schädel des Patienten. Mithilfe dieser ist es danach möglich, die elektrische Aktivität des Gehirns zu messen und gleichzeitig aufzuzeichnen.
Bei Epileptikern ist es nicht selten der Fall, dass die aus diesem Verfahrenen gewonnenen Daten stark von denen gesunder Menschen abweichen. Dies gilt selbst dann, wenn man während des Momentes der Aufzeichnung, wie zu erwarten, keinen epileptischen Anfall hat.
In der modernen Schulmedizin ist es zudem üblich, den zu untersuchenden Patienten während des EEGs noch mit einer Videokamera zu überwachen. Dieses Vorgehen dient der Überwachung des Erkrankten, falls ein Anfall auftreten sollte. Darüber hinaus kann die Aufzeichnung eines solchen Anfalles auch dazu dienen, die genaue Form desselben zu determinieren. Bisweilen ist es sogar notwendig, einen epileptischen Anfall im Rahmen eines EEG gezielt zu provozieren. Hierzu entzieht man den Patienten oftmals im Vorfeld Schlaf.
Der Krankheitsverlauf
Ein epileptischer Anfall verläuft zumeist in drei Phasen. Diese sind:
- Aura
- Status epilepticus
- Terminalschlaf
Die 3 Phasen
Der erste Punkt, sprich die Aura, ist ähnlich der Aura, die im Rahmen einer Migräneattacke auftreten kann. Es handelt sich hierbei um ein mehr oder weniger kompliziert zu beschreibendes Phänomen. Tatsächlich muss man sich die Phase der Aura mehr als eine allgemeine Ahnung des Patienten vorstellen. Ähnlich der Ahnung, die viele Menschen haben, bevor sie sich übergeben müssen.
Dabei sind die Formen, mit denen sich die Aura ausdrückt, jedoch grundsätzlich von Fall zu Fall verschieden und lassen sich somit kaum zusammenfassen. Oftmals jedoch beschreiben Erkrankte eine Aura damit, dass sie sich durch eine seltsame Taubheit der Glieder äußere, die zudem noch häufig von einem leichten stechenden Schmerz begleitet ist. Auch ein merkwürdiger Druck auf das Gehirn kann als Warnsignal gelten.
An und für sich, geschieht während der ersten Phase den epileptischen Anfalles nichts weiter schwerwiegendes. Sie dient primär als Indikator dafür, dass es bald zu einem solchen Anfall kommt.
Die zweite Phase, also der sog. „Status epilepticus“ bezeichnet dagegen den epileptischen Anfall selbst. Oder vielmehr die Häufung von epileptischen Anfällen binnen eines kurzen Zeitraums. Denn oftmals ist es zu beobachten, dass Betroffene sich nach einem leichten Anfall sehr schnell und völlig von selbst wieder erholen.
Sollte dies jedoch nicht der Fall sein und kommt es in kurzer Folge immer wieder zu Anfällen oder dauert ein einzelner Anfall länger als 20 Minuten an, so ist die Lage als sehr kritisch zu beurteilen. Eine irreparable Schädigung des Gehirns ist dann nicht mehr auszuschließen und der Betroffene bedarf sofortiger medizinischer Betreuung.
Die dritte und letzte Phase, der Terminalschlaf, stell sich direkt nach dem Anfall selbst ein. Hierbei handelt es sich weniger um einen tiefen und festen Schlaf, sondern vielmehr um einen Zustand zwischen Wachen und Schlafen, der sich darüber hinaus durch starke Desorientierung ausdrückt.
Häufigkeit & Statistiken
Bei der Epilepsie handelt es sich um eine der am weitest verbreiteten neurologischen Störungen weltweit. Zwischen 35 und 45 Millionen Menschen sind global von diesem Leiden betroffen. Darüber hinaus sind ältere Menschen in aller Regel häufiger betroffen als jüngere Personen.
Nur etwa 1% der Weltbevölkerung unter dem 20. Lebensjahr leidet an Epilepsie, während 3% der Personen in ihrer siebten Lebensdekade an der Morbus Sacer erkrankt sind. Darüber hinaus tritt es rein statistisch gesehen öfter bei den Vertretern des männlichen Geschlechts auf und weniger häufig bei Frauen.

Pixabay / geralt
Die Unterschiede sind jedoch alles in allem sehr gering und fallen kaum ins Gewicht. Ebenfalls zu beobachten ist der Umstand, dass die meisten Erkrankten in Entwicklungsländern, bzw. der dritten Welt, leben.
Zudem gilt es bei statistischen Erhebungen dahingehend zu unterscheiden, ob es sich um eine sog. „aktive“ Epilepsie handelt oder nicht. Von einer aktiven Epilepsie ist dann die Rede, wenn ein Erkrankter im Laufe der vorangegangenen fünf Jahre mindestens einen unprovozierten epileptischen Anfall zu verbuchen hatte.
Ist dies nicht der Fall, geht man von einer inaktiven Epilepsie aus. Was genau einen Epileptiker dazu verleitet, nicht provozierte Attacken zu erleiden ist dabei jedoch noch nicht restlos geklärt. Somit kann es bisweilen recht kompliziert sein, die Frage nach dem Warum korrekt und zufriedenstellen zu beantworten.
Interessanterweise lässt sich beobachten, dass die Häufigkeit ganz klar und unmissverständlich mit der individuellen Armut des Betroffenen und der Ärmlichkeit seiner Umgebung zusammenhängt. So leiden Personen, die, wie bereits erwähnt, aus einem Entwicklungsland stammen, wesentlich häufiger an der vorliegenden Krankheit, als solche, die es nicht tun.
Auch findet man die Prävalenz der Krankheit in Armen Nationen quer durch alle Altersgruppen, während man in der sog. „ersten Welt“ hauptsächlich äußere Faktoren für das Auftreten von Epilepsie verantwortlich machen kann.
Diagnosedaten
Der Wissenschaft steht bei der Erforschung der Gründe für die vorliegenden statistischen Werte noch einiges an Arbeit bevor. Nichtsdestoweniger sollte man davon ausgehen können, dass viele offene Fragen in absehbarer Zukunft zu klären sind.
Die aus einer Diagnose gewonnenen Daten sind in Bezug auf eine etwaig vorliegende Epilepsie besonders wichtig. Dies liegt nicht zuletzt an dem Umstand, dass die Krankheit selbst sehr vielen anderen Krankheiten stark ähnelt und damit fehlerhafte Diagnosen mit relativer Häufigkeit vorkommen. Es gilt daher bei der Auswertung der Daten, äußerste Sorgfalt walten zu lassen.
Schließlich handelt es sich bei der Epilepsie nicht um eine Lappalie und das Leben des Patienten steht ggf. auf dem Spiel, wenn die Diagnose aufgrund des unsachgemäßen Umgangs mit den erhobenen Daten fehlerhaft sein sollte.
Differentialdiagnose
Besonders die Werte, die im Rahmen des EEG ermittelt werden können, sind zumeist besonders aufschlussreich für den zuständigen Mediziner und lassen darüber hinaus nicht allzu viel Spielraum für etwaige Fehlgriffe. Gleichwohl diese auch hier nicht gänzlich auszuschließen sind.
Darüber hinaus kann es auch vorkommen, dass man eine Epilepsie als eine psychologische Erkrankung missversteht. Zugegebenermaßen kommt dies relativ selten vor, ist aber nicht ausgeschlossen.
Insbesondere in der jüngeren Vergangenheit war es möglich, epileptische Anfälle als Auswirkung einer Schizophrenie eingestuft wurden. Das ist natürlich aus heutiger Sicht vollkommener Unfug. Nichtsdestotrotz kamen solche Diagnosen noch bis Ende des letzten Jahrhunderts vor.
Alles in allem sollte das Hauptaugenmerk in Bezug auf die aus der Diagnose gewonnenen Daten also darauf liegen, andere ähnliche Erkrankungen auszuschließen und das vorliegende Leiden klar und unmissverständlich als Epilepsie ansprechen zu können. Schließlich und endlich sollte keinem daran gelegen sein, weder dem Arzt noch dem Patienten, dass man seine Diagnose verwechselt.
Besonders häufig geschieht dies bei ehemaligen Soldaten, die nach einem effektiven Kriegseinsatz mit ptsd (Post Traumatic Stress Disorder) in die Heimat wiederkehren. Die im Rahmen dieser Störung auftretenden Flashbacks können einem epileptischen Anfall symptomal sehr nahe kommen und sorgen damit dafür, dass ehemalige Soldaten nicht selten fälschlicherweise mit Epilepsie diagnostiziert werden, wenngleich eine andere Krankheit vorliegt.
Komplikationen & Folgen
Die Liste etwaiger Komplikationen, die im Rahmen einer Epilepsie auftreten können, ist nicht zu unterschätzen, vor allem nicht dahingehend, was die potentielle Gefahr für Leib und Leben des Betroffenen angeht.
Mögliche Folgen
Darum im Folgenden eine kurze Übersicht:
- Fallen
Es kommt nicht selten vor, dass betroffene Personen während eines Anfalles hinfallen. Ist dies der Fall kommt es beinahe immer zu leichten Verletzungen. Bei einem besonders unglücklichen Sturz sind jedoch auch schwerere Verletzungen nicht ausgeschlossen. Darum sollten sich Betroffene, sobald sie spüren, dass ein Anfall bevorsteht, hinsetzen oder hinlegen. - Ertrinken
Ertrinken ist unter Epileptikern eine bis zu 20 mal mehr auftretende Todesursache, als bei Nicht-Epileptikern. Hierbei geht es aber nicht nur um Schwimmen im Meer, im See oder in der Badeanstalt. Auch ein Wannenbad kann für einen Erkrankten zu einem lebensgefährlichen Risiko werden. Sollte ihn ein Anfall ereilen, während er sich in der Badewanne befindet, ist die Chance auf einen Tod durch ertrinken sehr hoch. Daher sollten Betroffene tendenziell eher von Wannenbädern absehen. - Verkehrsunfälle
Epileptiker stellen ein teils immenses Risiko für den Straßenverkehr dar. Insbesondere dann, wenn sie selbst hinter dem Steuer eines Fahrzeuges sitzen, während sie einen Anfall erleiden. Sie verlieren dabei automatisch jegliche Kontrolle über das Vehikel und gefährden damit nicht nur Leib und Leben von sich selbst, sondern auch Leib und Leben aller anderen Verkehrsteilnehmer. - Fehlgeburten
Schwangere Frauen, die an einer Epilepsie leiden, laufen erhöhte Gefahr, das Kind zu verlieren. Aber nicht nur das – selbst wenn das Kind komplett ausgetragen können werden sollte, so ist die Wahrscheinlichkeit, dass es deformiert und / oder geistig beeinträchtigt das Licht der Welt erblickt, sehr hoch. Damit sollten sich schwangere Epileptikerinnen einer besonders intensiven medizinischen Betreuung unterziehen, um das Risiko einer Fehlgeburt oder eines Geburtsdefekts des Kindes zu verhindern. - Verminderte geistige Gesundheit
Statistisch gesehen, haben Epileptiker ein weitaus größeren Risiko neben ihrer Epilepsie auch noch an einer weiteren psychischen Störung zu erkranken. Hierzu gehören Depressionen ebenso wie Angststörungen oder Wahrnehmungsstörungen.
Wann zum Arzt?
Wann sollte man zum Arzt gehen?
Man sollte sofortige medizinische Hilfe in Anspruch nehmen, wenn einer oder mehrere der folgenden Punkte zutreffen:
- Der Anfall an sich dauert länger als fünf Minuten
- Das natürliche Atmen oder die Besinnung kommen nach einem Anfall nicht von alleine zurück
- Es folgen in kürzester Zeit mehrere Anfälle aufeinander
- Es liegt ein hohes Fieber vor
- Besondere Anfälligkeit gegenüber erhöhten Außentemperaturen
- Schwangerschaft
- Diabetes
- (Ungewollte( Selbstverletzung während eines Anfalles
Behandlung & Therapie
Wer nach dem ersten epileptischen Anfall zunächst den Hausarzt aufsucht, wird normalerweise an einen Neurologen überwiesen, der sich langfristig um dessen Behandlung kümmert. Falls der Epilepsie-Patient bereits mehrere Anfälle hinter sich haben sollte, ist es an der Zeit, mit einer maßgeschneiderten Therapie anzufangen. Andernfalls könnte es passieren, dass die Häufigkeit der Anfälle zunimmt.
 Je seltener Anfälle auftreten, umso besser gilt es, Nutzen und Risiken einer Therapie abzuwägen. Durchaus ist zudem die Bereitschaft des jeweiligen Patienten, ärztliche Empfehlungen zu befolgen, einzubeziehen; diese Bereitschaft wird auch Therapietreue oder Compliance genannt.
Je seltener Anfälle auftreten, umso besser gilt es, Nutzen und Risiken einer Therapie abzuwägen. Durchaus ist zudem die Bereitschaft des jeweiligen Patienten, ärztliche Empfehlungen zu befolgen, einzubeziehen; diese Bereitschaft wird auch Therapietreue oder Compliance genannt.
Immer dann, wenn es schon zu einer größeren Zahl an Anfällen gekommen ist, sollte möglichst schnell mit der Behandlung begonnen werden. Bei Vorliegen einer strukturell-metabolischen Epilepsie besteht der erste Schritt der Therapie darin, die Grunderkrankung zu behandeln.
Eine medikamentöse Behandlung der Epilepsie führt bei den meisten Patienten dazu, wieder ein Leben ohne Anfälle führen zu können. Der behandelnde Arzt wählt jeweils das Antiepileptikum, das auf die Form der Epilepsie abgestimmt ist. Grundsätzlich ist es erforderlich, die Dosis des gewählten Präparats individuell anzupassen.
Nahezu ausschließlich beginnt eine Epilepsie-Behandlung in Form einer Monotherapie. Das heißt, es kommt zunächst nur ein Medikament zum Einsatz. Hauptaufgabe des Medikaments ist es, die Übererregbarkeit der Nervenzellen zu reduzieren beziehungsweise die hemmenden Mechanismen zu verstärken. Oftmals werden Medikamente verordnet, die ihre Wirkung über den GABA-Stoffwechsel ausüben.
Kombinationstherapie & OP
Jegliche medikamentöse Therapie setzt einerseits die Regelmäßigkeit der Medikamenteneinnahme und andererseits der ärztlichen Kontrollen voraus. Sollte ein Präparat alleine nicht ausreichend wirksam sein, kommt auch eine Kombinationstherapie (zwei verschiedene Präparate) in Betracht. Andernfalls kann das bisherige Medikament durch ein anderes ersetzt werden.
Der behandelnde Arzt ist gehalten, auf mögliche Veränderungen hinsichtlich der Anfallhäufigkeit und -stärke zu reagieren. Insbesondere ist die Dosis des Medikaments beziehungsweise der Medikamente herabzusetzen, wenn jahrelang keine Anfälle mehr auftreten. Abgesehen von einer medikamentösen kommt auch eine operative Behandlung infrage – allerdings nur, wenn die Anfälle stets an derselben Stelle zu lokalisieren sind.
Vorbeugung & Prävention
Es gibt leider keine bekannten Mittel, die man im Rahmen einer Prävention erfolgreich einsetzen könnte. Nichtsdestotrotz gibt es einige Forscher, die sich speziell mit diesem Thema beschäftigen. Das einzige, was man tun kann, ist es Parasiten von den Kindern fernzuhalten. Dies gilt insbesondere für Bandwürmer. Diese scheinen laut der Fachmeinung in direktem Zusammenhang mit der Epilepsie zu stehen. Dies erklärt darüber hinaus auch, warum so viele Menschen in ärmeren Regionen der Erde von diesem Leiden betroffen sind.
Auch kann es sehr sinnig sein, auf Suchtstoffe und Rauschgifte zu verzichten. Hierzu zählen insbesondere Nikotin und Alkohol. Beide Stoffe können epileptische Anfälle massiv befördern. Ein Entzug wäre darum, sollte eine Abhängigkeit bestehen, sehr ratsam.
Alkohol-Sucht
Therapieziel ist eine dauerhafte Alkohol-Abstinenz. Hierfür ist unbedingt eine Entgiftung nötig, diese ist in aller Regel stationär durchzuführen, damit die möglicherweise lebensbedrohlichen Entzugserscheinungen sofort medikamentös behandelbar sind, z.B. mit Clomethiazol oder Benzodiazepinen, Antidepressiva, Neuroleptika, Antipsychotika und Antiepileptika. In leichten Fällen kann die Entgiftung auch ambulant durchgeführt werden.

Pixabay / wir_sind_klein
Nach der Entgiftung setzt eine Langzeittherapie ein: Psychotherapie und kognitive Verhaltenstherapie haben sich als sehr wirkungsvoll bei der Suchttherapie erwiesen.
Selbsthilfegruppen, z.B. die „Anonymen Alkoholiker“ und Beratungsstellen unterstützen Alkoholiker. Auch für Familienangehörige von Alkoholikern gibt es Selbsthilfegruppen, da Alkoholsucht als Familienkrankheit zu betrachten ist. Bestimmte Medikamente wie Disulfiram rufen eine Abneigung gegen den Genuss von Alkohol hervor. Da Alkoholiker häufig einen Vitamin-B-Mangel aufweisen, ist Substitution auch diesbezüglich sinnvoll.
Generell muss man sich darauf einstellen, dass eine Therapie niemals endet. Eine Rückfallgefahr besteht immer. Darum bietet sich eine konstante Betreuung für ehemals Betroffene an. Da die Kassen allerdings oftmals keine lebenslänglichen Sitzungen beim Psychologen übernehmen, bieten sich in diesem Falle die oben erwähnten Selbsthilfegruppen an.
Es gibt sie in beinahe jeder Stadt und jeder Gemeinde. Meist kann auch der behandelnde Arzt einige gute und kostenfreie Anlaufstellen für trockene Alkoholiker empfehlen. Man muss lernen, seine Scham zu überwinden und nach Hilfe zu fragen, wenn sie nötig ist. Tut man dies nicht, steigt die Rückfallquote immens an.
Nikotinabhängigkeit
Die Frage danach, wann man zum Arzt sollte ist im Falle der Nikotinabhängigkeit tatsächlich eher etwas deplatziert. Sicherlich ist eine Abhängigkeit, bzw. eine Sucht eine ernstzunehmende Erkrankung und man kann und sollte dahingehend nach Hilfe Ausschau halten, aber ein Arzt im Allgemeinen oder der Hausarzt im Speziellen ist dabei nicht unbedingt die richtige Anlaufstelle. Außer natürlich, wenn man ernsthaft erkrankt ist. Diese Ausführung jedoch galt lediglich unter der Prämisse einer Sucht nach Rauchwerk, die noch nicht zu weiteren Erkrankungen geführt hat.
Lässt sich also keine direkt rauchbedingte Krankheit feststellen, kann einem ein Arzt zumeist nicht wirklich helfen. Selbst dann nicht, wenn man mit dem Rauchen aufhören will. Hierzu bedarf es zuvörderst dem Willen, dass man mit seinem Laster bricht. Hat man diesen, dann ist es kaum mehr vonnöten, dass man deswegen einen Mediziner konsultiert. Dann hört man nämlich einfach auf. Hört sich überspitzt an, trifft den Nagel aber auf den Kopf.
Ansonsten sollte man regelmäßig einen Mediziner aufsuchen und den selben auch davon unterrichten, dass man Raucher ist. Das erleichtert im zweifel die Diagnose um einiges und erspart dem Arzt sowie dem Patienten bisweilen sehr viel Zeit.
Darüber hinaus kann es sinnig sein, wenn man sich gezielt und auf Nachfrage auf die Funktion der Lunge testen lässt und ob diese überhaupt noch in ausreichendem Maße gegeben ist. Dazu bedient sich der behandelnde Arzt zumeist der sog. „Peak Flow“- Methode. Der Patient pustet in eine spezielle Maschine und diese misst darauf hin den durch die entströmende Luft erzeugten Druck und darüber hinaus auch noch die Inhaltsstoffe des Atems. Sind die hieraus resultierenden Werte zu niedrig, kann es notwendig sein, dass der Arzt weitere Tests einleitet.
Prognose zur Heilung
Die Prognose ist eher durchwachsen. Zwar ist eine Epilepsie in aller Regel nicht heilbar, dennoch kann eine gute und zielgerichtete Medikation in etwa 70% der Fälle dafür sorgen, dass die Anfälle stark oder sogar beinahe komplett nachlassen. Dies gilt gleichermaßen für die Frequenz derselben, als auch für deren Stärke.
Will man bezüglich seiner Epilepsie einen Blick auf die potentielle Zukunft werfen, kann es förderlich sein, wenn man zählt, wie viele Anfälle man in den ersten sechs Monaten nach dem aller ersten Anfall noch erleidet. Diese Zahl bietet einen ungefähren Anhaltspunkt dafür, wie sich der Rest des Lebens mit dieser Krankheit gestalten wird. Nichtsdestoweniger sollte man durchaus in der Lage sein, einige Anfälle zukünftig abzuschlagen, wenn die korrekte Medikation vorliegt.
Für betroffene Personen in armen Regionen der Erde sieht die Prognose ungleich düsterer aus. Es fehlt hier oftmals sowohl an der Infrastruktur, als auch an den finanziellen Mitteln, um eine Behandlung zu gewährleisten. Erkrankte sind darum mehr oder weniger auf sich alleine gestellt.
Allgemeine Aussagen sind schwer oder gar nicht zu treffen und jeder Betroffene wird mit anderen Folgen zu kämpfen haben. Sicherlich gibt es einige Folgeerkrankungen, die häufiger vorkommen als andere, aber oftmals handelt es sich hierbei um eher geringfügige Unterschiede.
Man ist aber auch sicherlich nicht gut damit beraten, den Teufel gleich an die Wand zu malen. Selbst wenn es zu permanenten Schäden kommen sollte, so sind diese im Rahmen einer Physiotherapie oder eines logopädischen Trainings oftmals wieder in den Griff zu bekommen. Zwar lässt sich nur in den aller seltensten Fällen wieder eine 100%ige Funktionstüchtigkeit herstellen, aber selbst kleine Erfolge stellen für Betroffene oftmals große Erfolge dar und sorgen dafür, ihnen wieder ein Stück Lebensfreude und Selbstständigkeit wiederzugeben.
Auslöser & Folgen
Epilepsie ist ein Leiden, das viele andere Erkrankungen stark begünstigt oder diese gar erst auslöst. Hierzu einige Beispiele von Krankheiten, die als direkte Konsequenz einer Epilepsie auftreten können oder eine solche accompanieren. Darüber hinaus können sie auch als Trigger, sprich als Auslöser für einen epileptischen Anfall fungieren:
- Migräne
- Aneurysmen (Besonders im Gehirn)
- Depressionen
- Schlaganfall (Insult)
- Trigeminusneuralgie
- Ohrerkrankungen (z. B. Tinnitus)
- Trigeminusneuralgie
- Craniomandibuläre Dysfunktion
Migräne
Der Begriff “Migräne” leitet sich ursprünglich vom griechischen Wort für “halber Kopf” beziehungsweise “halber Schädel” ab. Denn es handelt sich hierbei um eine neurologische Erkrankung, die Kopfschmerzen vor allem in einer Schädelhälfte hervorruft, die in regelmäßigen Abständen anfallsartig auftreten können.
 Wesentlich ist dabei, dass kein primärer physische Auslöser, wie beispielsweise eine Kopfverletzung oder ein Hirntumor, für das Auftreten des Schmerzes verantwortlich sind. Zum einen ist diese Erkrankung recht bekannt und wird vor allem als Frauenleiden verstanden, obgleich selbstverständlich auch Männer unter Migräne leiden können.
Wesentlich ist dabei, dass kein primärer physische Auslöser, wie beispielsweise eine Kopfverletzung oder ein Hirntumor, für das Auftreten des Schmerzes verantwortlich sind. Zum einen ist diese Erkrankung recht bekannt und wird vor allem als Frauenleiden verstanden, obgleich selbstverständlich auch Männer unter Migräne leiden können.
Zum anderen gehört der Migränekopfschmerz zu jenen Erkrankungen des Menschen, die noch nicht in Gänze erforscht sind und über die es noch eine Reihe von Unklarheiten gibt. So ist unter anderem die Ätiologie der Migräne noch nicht abschließend geklärt.
Das Krankheitsbild der Migräne ist insgesamt gesehen uneinheitlich. So gibt es beispielsweise Migränetypen, die weitgehend ohne Schmerzen verlaufen. Andere wiederum breiten sich teilweise auf beide Schädelhälften aus. Grob unterteilen lässt sich diese Erkrankung jedoch in die gewöhnliche und die klassische Migräne sowie ihre Mischform.
Zum wesentlichen Unterscheidungsmerkmal wird dabei die sogenannte Aura. Es handelt sich dabei um sensorische Wahrnehmungsstörungen, die von leichtem Flimmern, Verzerrungen und Lichtblitzen bis hin zur temporären Blindheit reichen können.
Klassisch & Mischform
Die gewöhnliche Migräne tritt ohne Aura auf. Hier sind typische Symptome der halbseitige Kopfschmerz sowie Übelkeit und Unwohlsein. Durch laute Geräusche und grelles Licht verstärken sich die Symptome, weshalb Patienten dies als besonders unangenehm empfinden. In der Medizin wird das als Photophobie beziehungsweise Phonophobie (Angst vor Licht und Ton) bezeichnet.
Die klassische Migräne tritt hingegen stets gemeinsam mit einer Aura in Erscheinung. Darüber hinaus finden sich ähnliche Symptome wie bei der gewöhnlichen Migräne. Aber auch ein Taubheitsgefühl bis hin zu motorischen Ausfällen einer Gesichtshälfte sind möglich. Je nach Ausprägung der Aura kann die klassische Migräne noch weiter unterteilt werden. Dann sind noch zusätzliche Merkmale möglich.
Die Mischform, die häufig als “vermutliche” Migräne bezeichnet wird, kann mit oder ohne Aura vollzogen werden. Bei dieser Form des Kopfschmerzes treffen alle Merkmale auf eine Migräne zu, es fehlt jedoch jeweils ein entscheidendes Element für eine absolut sichere Diagnose.
Unabhängig davon, welche Art der Migräne vorliegt, wird die in der Regel gut hinsichtlich der Symptome therapierbar sein. Betroffene können also trotz Diagnose Migräne zumeist ein normales, beschwerdefreies Leben führen. Eine gezielte Heilung dieser Erkrankung ist jedoch noch nicht möglich.
Aneurysmen
Aneurysmen gehören zu jenen Erkrankungen, die die Menschen seit Anbeginn der Zeit beschäftigen. Bereits im Papyrus Ebers (circa 1550 v. u. Z.) finden sich detallierte Schilderungen dieses Leidens. Es handelt sich dabei um eine Schädigung der Gefäßwand von Arterien, insbesondere den großen Schlagadern.
Durch diese Beschädigung, sei sie nun mechanisch oder aufgrund einer Erkrankung beziehungsweise angeborenen Gewebsschwäche entstanden, bildet sich eine kleine Tasche. In dieser sammelt sich mehr und mehr Blut.
Hernach schwillt nicht nur die Tasche oder Aussackung an, sondern das Gewebe wird zusätzlich immer mehr beschädigt. Hinzu kommt, dass die Wand der Arterie durch das zusätzlich einströmende Blut immer stärker gedehnt wird.
Unter ungünstigen Umständen kann schließlich die Gefäßwand nachgeben und einreißen. Dies bezeichnen Mediziner als Gefäßruptur. Wenn sie eintritt, stellt das für den Menschen einen lebensbedrohlichen Zustand dar, da Blut nicht an die entsprechenden Organe weiter geliefert wird, sondern unkontrolliert in das umliegende Gewebe ausströmt. Es kommt so unter anderem zu Blutungen in den Subachachnoidalraum (Hirnblutung), Einblutungen in das Becken oder den Brustkorb.
Die Krux dieser Erkrankung besteht vor allen Dingen darin, dass Betroffene nichts von der Existenz eines Aneurysmas spüren, unabhängig davon, ob es sich um ein Mikroaneurysma mit einer Größe von einem Millimeter oder eine riesige, zehn Zentimeter umfassende Aterienerweiterung handelt. Im schlimmsten Falle wird die Existenz dieses Gefäßwandschadens erst durch eine Ruptur deutlich, wobei dann unter Umständen jede Hilfe zu spät kommt.
3 Arten
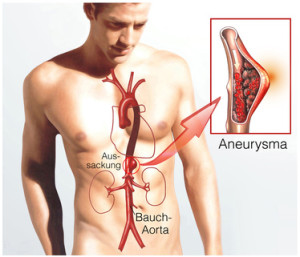
Darstellung eines Aneurysmas
Die Medizin kennt drei verschiedene Arten von Aneurysmen:
- das echte (A. Verum) Aneurysma,
- das Pseudoaneurysma sowie
- die durch Wanddissektion hervorgerufene Erweiterung (Aneurysma dessecans).
Der Unterschied dieser drei Typen liegt darin, welche Bereiche einer Arterie betroffen sind. Eine normale Schlagader ist ein Hohlorgan, dessen Wand aus drei Schichten besteht, nämlich der innen liegenden Tunica intima, der Tunica media sowie der Tunica externa, also der Außenhaut der Arterie.
Beim echten Aneurysma sind alle drei Schichten gleichermaßen betroffen und ausgeweitet. Dadurch ist eine relativ gleichmäßige Aussackung zu erkennen. Beim Pseudoaneurysma hingegen wurden die beiden innen liegenden Hautschichten zerstört, dadurch sammelt sich Blut zwischen der Tunica media und der Tunica externa, welche wiederum ähnlich einem Ballon mit zunehmendem Bluteinfluss immer mehr aufgeblasen wird. Das Aneurysma dessecans hingegen stellt eine Schwäche des äußeren Gewebes dar. Hier ist also lediglich die Außenhaut des Gefäßes verdickt.
Zu den besonders häufig auftretenden gehören das Aortenaneurysma (Aneurysma der Hauptschlagader) sowie das zerebrale Aneurysma. Letzteres ist stellt die Medizin vor eine besondere Herausforderung, da unter Umständen Bereiche des Hirns betroffen sind, die operativ nicht zugänglich sind.
Darüber hinaus sind hier, abhängig von der Größe der Gefäßausdehnung, unterschiedlichste Symptome möglich, da auf die empfindlichen Hirnnerven leicht Druck ausgeübt werden kann. Kleinste Wölbungen können also bereits gravierende Folgen haben.
Depressionen
Bei einer Depression handelt es sich um ein psychologisches Leiden. Die genauen Ursachen hierfür können vielerlei Natur sein und sind kaum zu verallgemeinern. Es lässt sich jedoch mit relativer Sicherheit behaupten, dass Depressionen, gleichwohl auch dies nicht gänzlich auszuschließen ist, nur äußerst selten vollkommen unabhängig von einem fassbaren Grund auftreten.
Zumeist liegen diesem Leiden schwerwiegende traumatische Erfahrungen zugrunde. Aber auch weniger starke negative Geschehnisse können eine Depression verursachen. Hier kommt es sehr stark auf die jeweilige allgemeine seelische Verfassung und Härte des Individuums an. Manche Personen stecken selbst immens traumatische Erfahrung spielend weg, wohingegen andere bereits an nichtigen Geringfügigkeiten zerbrechen.
Überhaupt und generell handelt es sich bei der vorliegenden Erkrankung um ein sehr fallspezifisches Leiden, dass sich nur sehr schwer bis gar nicht in vorgegebene Muster zwängen lässt. Darum sollte man dies am besten auch erst gar nicht versuchen und Allgemeinplätze und hohle Phrasen vermeiden – insbesondere im direkten Umgang mit Betroffenen. Diese kennen derlei Phrasen bereits und reagieren nicht selten ablehnend oder gar ungehalten darauf. Dabei spielt es keine Rolle, ob sie gut gemeint sind oder nicht.
Therapie & Medizin
Auch ist es wichtig, sich bereits in der Frühphase der Erkrankung um einen Therapieplatz zu bemühen. Eine psychotherapeutische Langzeitbetreuung ist oftmals der einzige probate Weg, mit dem vorliegenden Leiden umgehen zu lernen.
Die Kombination aus Gesprächstherapie und stimmungsaufhellenden Medikamenten ist die am häufigsten zum Einsatz kommende Art der Behandlung in Bezug auf eine Depression. Aber auch ohne die Gabe von Antidepressiva, die teil schwere Nebenwirkungen haben können, ist es möglich, therapeutische Erfolge zu erzielen.
Alles in allem ist es also aufgrund der doch sehr individuellen Ausprägungen dieses Leidens kaum möglich, es in allgemeiner Form zu definieren. Man kann grundsätzlich von einer seelischen Missstimmung sprechen, die verschiedenste Formen und Ausprägungen annehmen kann. Sie kann sehr moderat verlaufen, aber auch extrem.
Ein Freitod als finale Konsequenz ist nicht auszuschließen. Auch aus der Depression hervorgehende organische Leiden können entstehen, wenn diese nicht korrekt und zeitnahe behandelt wird.
Schlaganfall (Insult)
Der Insult oder Schlaganfall tritt auf, wenn der Blutfluss in einem Teil des Gehirns plötzlich unterbrochen oder verringert wird, was die Körperfunktion des von diesem Gehirnteil kontrollierten Gebietes beeinträchtigt.
Während grundsätzlich eine Unterbrechung der Blutzufuhr für jedes Organ schädigend ist, ist das Gehirn das empfindlichste Organ des Körpers, in dem die Zellen am schnellsten geschädigt werden und in Folge des Sauerstoffmangels absterben.. Obwohl gewisse Zellschäden reversibel sind, ist der Tod von Gehirnzellen endgültig und das hinterlässt im Normalfall bleibende Ausfälle.
Die drei Hauptarten des Insults sind:
- Thrombotischer Insult – die häufigste Form; die als Folge eines lokalen Blutgerinnsels auftritt, das eine Arterie verschließt. Dabei sind insbesondere solche Arterien gefährdet, die eventuell bereits vorher durch den Aufbau eines Fettplaques in der Wand eingeengt wurden, bei denen auch ein kleiner Thrombus bereits die Blutzufuhr komplett unterbrechen kann.
- Embolischer Insult – ein kleiner Teil eines Blutgerinnsels zirkuliert im Kreislauf bis er in einem Blutgefäß des Gehirns steckenbleibt. Das Gerinnsel bildet sich irgendwo im Körper, gewöhnlich im Herzen, und bewegt sich frei innerhalb des Gefäßsystems bis es ein kleines Gefäß im Gehirn erreicht und dieses verschließt.
- Hämorrhagischer Insult – kann durch die Ruptur (Riß) eines Blutgefäßes begründet sein, die zu einer Blutansammlung im Gehirn führt. Sie kann sich innerhalb des Körpers wie an einem Aneurysmas- einer Schwachstelle in der Arterienwand- oder durch Einwirkungen von außerhalb wie durch eine Kopfverletzung entwickeln. Aneurysmen sind häufig angeborene Defekte oder werden durch hohen Blutdruck verursacht. Hämorrhagische Schlaganfälle sind die schwerwiegendsten und haben häufig einen tödlichen Ausgang zur Folge. Die Chance auf eine vollständige Wiederherstellung des Patienten ist geringer als bei den anderen zwei Formen.
Ohrerkrankungen
Beispielsweise Tinnitus
Unter Tinnitus oder Tinnitus aurium versteht man in erster Linie ein Symptom verschiedener Erkrankungen des Innenohres. Hierbei nehmen Betroffene diverse Geräusche wahr, für die es zunächst keinen offensichtlichen Auslöser, also keine Geräuschquelle, gibt. Eher selten ist der Tinnitus selbst als Krankheit einzustufen und basiert nicht auf einer primären Erkrankung. Daher gilt er als sogenanntes Syndrom.
 Der Tinnitus lässt sich in den subjektiven und den objektiven Typ unterteilen. Der objektive Tinnitus entwickelt ist eher selten anzutreffen und entwickelt sich daraus, dass durch Fehl- oder Missbildungen Geräusche des Körperinneren wahrgenommen werden. Hier wird folglich ein tatsächlicher akkusticher Reiz wahrgenommen, der sich jedoch nicht in der Außenwelt, sondern im Menschen selbst befindet. Er ist mit entsprechenden Messgeräten sogar identifizierbar.
Der Tinnitus lässt sich in den subjektiven und den objektiven Typ unterteilen. Der objektive Tinnitus entwickelt ist eher selten anzutreffen und entwickelt sich daraus, dass durch Fehl- oder Missbildungen Geräusche des Körperinneren wahrgenommen werden. Hier wird folglich ein tatsächlicher akkusticher Reiz wahrgenommen, der sich jedoch nicht in der Außenwelt, sondern im Menschen selbst befindet. Er ist mit entsprechenden Messgeräten sogar identifizierbar.
In den meisten Fällen leiden Betroffene unter einem subjektiven Tinnitus. Hier lässt sich keine direkte Geräuschquelle identifizieren. Folglich finden im Ohr auch keine mechanischen Prozesse statt, die zur akkustischen beziehungsweise auditiven Wahrnehmung notwendig sind, obgleich ein Impuls an den Hörnerv gesendet wird. Dies vergleichen einige Mediziner mit dem Phantomschmerz.
Auch hier gibt es eigentlich keinen Indikator für die entsprechende Wahrnehmung. Dennoch werden Signale ans Hirn weitergegeben. Dies kann für die Betroffenen besonders mental schwer zu verkraften sein. Immerhin gibt es keine Möglichkeit die Wahrnehmung zu unterbinden.
Trigeminusneuralgie
Unter Trigeminusneuralgie versteht man eine spezielle Form des Gesichtsschmerzes. Sie zählt neben dem sogenannten anhaltenden idiopathischen Gesichtsschmerz zu den häufigsten Gesichtsneuralgien.
Im Wesentlichen beschränkt sie sich auf den Nervus trigeminus (Drillingsnerv). Dieser Nerv entspringt dem Kleinhirn und zieht sich jeweils an der rechten und linken Gesichtsseite entlang. Knapp über dem Ohr teilt er sich in drei Äste:
- Einer endet im Bereich der Augen (Nervus ophthalmicus),
- einer am Oberkiefer (Nervus maxillaris)
- und einer am Unterkiefer (Nervus mandibularis).
Diese Nerven sind primär für die Sensibilität und Motorik des Gesichts verantwortlich. In der Regel sind immer nur eine Seite und ein Strang von dieser Art der Neuralgie betroffen.
Die Eigenheit der Trigeminusneuralgie liegt in dem nur Sekunden anhaltenden blitzartig einschießenden Schmerz, dem eine sofortige Erholung der betroffenen Region folgt. Patienten beschreiben das Gefühl oft als „stromschlagartig“ und sehr heftig.
Auf einer Schmerzskala werden zum Teil Höchstwerte erreicht. Problematisch ist dabei auch, dass der Schmerz überraschend einsetzt. Zunächst können Monate zwischen den einzelnen Anfällen liegen. In einem späteren Stadium ist aber auch ein stunden- oder minutenweises Einsetzen des Schmerzes möglich.
Die Medizin unterteilt diese Erkrankung in die idiopathische und symptomatische Trigeminusneuralgie. Die idiopathische Form betrifft vor allem den Nervus maxillaris oder Nervus mandibularis, ohne dass eine spezifische Krankheit als Auslöser identifiziert werden kann. Menschen ab dem 40. Lebensjahr sind am häufigsten von dieser Ausprägung der Krankheit betroffen. Als symptomatisch wird die Neuralgie dann bezeichnet, wenn eine klare Ätiologie zu verzeichnen ist. Hier sind vermehrt Patienten unter 40 betroffen, die ein Schmerzempfinden im Nervus ophtalmicus beklagen.
cmd
Die Craniomandibuläre Dysfunktion
Ganz vereinfacht ausgedrückt, handelt es bei diesem Gebrechen um eine Fehlstellung des Kiefergelenkes oder eine signifikante Schwächung der Kiefermuskulatur. Dabei muss die Craniomandibuläre Dysfunktion nicht zwingend von Schmerzen begleitet sein und ist nicht zuletzt darum bisweilen schwer oder gar nicht festzustellen.
 Darüber hinaus versteht man unter der vorliegenden Erkrankung weniger eine einzelne Krankheit, als vielmehr einen Sammelbegriff. Die Ursachen einer solchen Dysfunktion können nämlich vielerlei Natur sein und nicht als aus einem einzigen Befund entspringend zu betrachten.
Darüber hinaus versteht man unter der vorliegenden Erkrankung weniger eine einzelne Krankheit, als vielmehr einen Sammelbegriff. Die Ursachen einer solchen Dysfunktion können nämlich vielerlei Natur sein und nicht als aus einem einzigen Befund entspringend zu betrachten.
Das erschwert nicht nur die Diagnose, sondern auch die entsprechende Behandlung. Dementsprechend sind auch die Heilungschance eher durchwachsen, wenngleich eine vollständige Heilung durchaus im Rahmen des Möglichen liegt.
Darüber hinaus handelt es sich bei etwaig auftretenden Symptomen zumeist um eher temporäre Phänomene und sie lassen häufig auch ohne Eingreifen durch einen dafür zuständigen Mediziner nach. Bei chronischen Verläufen sollte man dennoch den Gang zum Arzt nicht scheuen oder das Leiden bei einer Routineuntersuchung zur Sprache bringen, selbst wenn es kurrent nicht in Erscheinung tritt.
Früher bezeichnete man die Craniomandibuläre Dysfunktion auch als sog. „Costen Syndrom“. Dieser Habitus gilt jedoch als veraltet, da das Costen Syndrom per Definition nur einen geringen Teil der etwaigen Anzeichen und Ausprägungen der Craniomandibuläre Dysfunktion abdeckte. Daher bedient man sich heute der anderen Bezeichnung.
Alternative Medizin
Alternative Behandlungsmethoden bei Epilepsie
Als alternative Heilmittel bieten sich an:
- Selbsthilfegruppen: Selbsthilfegruppen für Betroffene und deren Umfeld können ein sehr hilfreiches Instrument dafür sein, mit der Krankheit umgehen zu lernen.
- Offen mit der Krankheit umgehen: Je mehr Leute wissen, dass man Epileptiker ist, desto besser. Dies ist zum einen der Fall, da hierdurch „Awareness“ geschaffen wird und zum anderen, weil das Umfeld, sollte es zu einem Anfall kommen, dann weiß, was genau zu tun ist. Darum ist es nicht gut, mit seinem Leiden hinter dem Berg zu halten.
- Stress reduzieren: Viele Symptome von Erkrankungen lassen sich durch gezielte Übungen zur Reduktion von Druck und Stress merklich abschwächen. Daher sollte man selbige in Erwägung ziehen.
Potentielle Möglichkeiten zur Behandlung sind:
- Yoga
- Meditation
- Tai Chi
- Autogenes Training
- Kuraufenthalte
- Weiterbildende Seminare
Epilepsie Hausmittel
Hilfreiche Hausmittel bei Epilepsie
Es gibt eine ganze Reihe potentieller Hausmittel, die bei einer Epilepsie Abhilfe leisten können. Jedoch gilt es hierbei um keinen preis aus den Augen zu verlieren, dass es sich lediglich um zusätzliche Hilfestellungen handelt, die eine schulmedizinische Behandlung des Leidens nicht ersetzen können oder sollen.
Wer zugunsten von Hausmitteln auf eine klinische Betreuung verzichtet, handelt unverantwortlich sich selbst und etwaigen Angehörigen gegenüber. Die Hausmittel können unter anderem sein:
- Selbststudium: Es lohnt sich sehr, wenn man sich während einer Behandlung oder bereits im Vorfeld mit seiner Erkrankung auseinandersetzt. Hierdurch kann sich das Bild für den Patienten aufklaren und er hat eine bessere Kontrolle über sich selbst und sein Leiden.
- Tragen eines Ausweises oder Armbands: Es gibt spezielle Armbänder und / oder Ausweise, die einen Betroffenen als Epileptiker kennzeichnen. Es kann von großem Vorteil sein, wenn man ein solches jederzeit trägt. Somit weiß der etwaige verständigte Notarzt sofort, was zu tun ist.
- Sich genügend >Ruhe gönnen: Stress kann ebenso ein möglicher Auslöser für einen epileptischen Anfall sein, wie beispielsweise ein erheblicher Schlafmangel. Darum ist es für Erkrankte sehr wichtig, dass sie sich stets genügend Ruhe gönnen und darüber hinaus auch ausreichend viel schlafen.
Abermals sei hier erwähnt, dass Hausmittel, gleichwohl wie gut sie bei anderen Krankheiten Abhilfe zu leisten imstande sein mögen, im Bezug auf eine epileptische Erkrankung weniger nützlich sind. Ebenso im Bezug auf die aus selbigem resultierenden Schäden der Muskulatur und / oder der Gefäße.
Das heißt allerdings nicht, dass man sich nicht dennoch einiger Mittel bedienen könnte, die zumindest die Symptome lindern oder dabei hilfreich sein können, prophylaktisch auf einen Krampfanfall einzuwirken. Für diese Aufgaben sind Hausmittel im vorliegenden Fall nämlich glänzend geeignet und halten darüber hinaus auch meistens das, was sie versprechen.
Rauchstopp

Shuttertsock/namtipStudio
Verzicht auf Tabakwaren aller Arten
Wie bereits mehrfach erwähnt, so ist das Rauchen von Tabak einer Hauptgründe, die zu einem epileptischen Anfall führen können. Darum ist der absolute Verzicht auf alle Rauchwaren nicht nur empfohlen, sondern auch notwendig.
Zudem verkleinern sich hierdurch auch die Chancen an vielen anderen Leiden zu erkranken. Dies gilt für sämtliche Rauchwaren, sprich Zigaretten, Zigarren, Zigarillos, Pfeifen, Vapes, Shishas usw. Wer darum nicht auf seine Sucht verzichten kann, gefährdet sich selbst und muss damit rechnen, früher oder später einen Schlaganfall zu erleiden.
Blutdruck-Messung
Regelmäßige Kontrolle des Blutdrucks
Ist der Blutdruck zu hoch, kann das bedeuten, dass die Gefahr gegeben ist, einen epileptischen Anfall zu erleiden. Nicht zuletzt deswegen ist es von hoher Wichtigkeit, dass Risikopatienten sich regelmäßig und gründlich selbst auf diesen Wert testen.
Hierfür kann man spezielle Gerätschaften in der Apotheke oder im medizinischen Fachhandel erstehen. Des Weiteren sollte man eventuell erhöhte Werte seinem Arzt sofort melden. Dieser ist daraufhin in der Lage, die Medikation oder die Ernährung des Patienten umzustellen oder anzupassen.
Heilkräuter & Heilpflanzen
- Passionsblume
- Tila
- Anis
- Cannabis
- Baldrian
- Nelkensamen
Die hier angeführten Heilkräuter sind auf keinen Fall als vollwertiger Ersatz für eine schulmedizinische Behandlung zu verstehen, sondern lediglich als Unterstützung. Man kann sie dahingehend entweder als Tee oder Aufguss konsumieren oder in Form von Pulver und Pillen einnehmen. Der Heilpraktiker des Vertrauens verkauft überdies oftmals bereits fertige Präparate und kann darüber hinaus Auskünfte über Dosierung und Anwendung geben.
Es empfiehlt sich zudem, vor der Anwendung Rücksprache mit dem zuständigen Mediziner zu halten um etwaige allergische Reaktion schon im Vorfeld ausschließen zu können.
Ätherische Öle
- Ylan Ylan
- Eiche
- Lavendel
- Eukalyptus
- Majoran
- Anis
Ätherische Öle sind entweder im Rahmen einer Aromatherapie oder äußerlich sowie seltener auch innerlich anwendbar. Im Falle der Epilepsie jedoch sollte man lediglich von ersterer Form Gebrauch machen, also der Aromatherapie.
Hierzu gebe man die Öle in eine Duftlampe, entzünde eine Wärmequelle, am besten ein Teelicht und lasse die Öle in die Raumluft verdampfen. Die ätherischen Öle setzen auf diese Weise ihre Wirkstoffe frei und dienen zur Beruhigung der Patienten und bauen somit Stress und folglich Schmerz ab.
Eine gute Bezugsquelle für ätherische Öle ist das Internet oder der Heilpraktiker des Vertrauens. Letzterer gibt auch Auskünfte über Anwendung und Dosierung.
Homöopathie & Globuli
- Antimonium tartaricum
- Aralia racemosa
- Grindelia
- Senega
- Kalium carbonicum
- Sambucus nigra
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Schüssler-Salze
- Nr. 10 Natrium sulfuricum
- Nr. 12 Calcium sulfuricum
- Nr. 15 Kalium jodatum
- Nr. 16 Lithium chloratum
- Nr. 17 Manganum sulfuricum
- Nr. 25. Aurum chloratum natronatum
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Diät & Ernährung
Da es sich bei einer Epilepsie um ein Leiden handelt, das stark mit Mangelerscheinungen gegenüber speziellen Nährstoffen einhergehen kann, die in diesem Falle als Trigger fungieren, sollte man verstärkt auf seine Ernährung achten. Dabei gibt es jedoch keine vorgefertigten Ernährungspläne.
Eine allgemein gute und gesunde Ernährung, die darüber hinaus die Vermeidung von allzu stark zuckerhaltigen Lebensmitteln miteinbezieht. Dies kann zusätzlich für eine erhebliche Verbesserung des allgemeinen Krankheitsbildes sorgen und dem Patienten somit viel Leid ersparen.
Eine Stärkung des Immunsystems und der allgemeinen Abwehrkräfte sind hierbei zu begrüßende Nebeneffekte. Dennoch ist jeder gut damit beraten, die Aufnahme von raffiniertem Zucker deutlich zurückzufahren.
Hierdurch erhöht nicht nur die allgemeine Gesundheit, sondern auch die Ruhe und Ausgeglichenheit im Speziellen. Nichtsdestotrotz kann eine allgemeine gesunde Ernährung diesbezüglich sehr förderlich sein und überdies noch vorbeugend wirken.
Allgemeine Tipps
Allgemeine Tipps sind:
Bedenkenlos konsumieren kann man:
- Obst und Gemüse (insofern keine Allergien vorliegen)
- Meeresfrüchte
- Milchprodukte (jedoch auf den Fettgehalt achten)
- Hülsenfrüchte
- Klares Wasser und Kräutertee (Limonaden usw. sind zu vermeiden)
- Vollkornprodukte
Bei folgenden Lebensmitteln, sollte man eher aufpassen:
- Rotes Fleisch
- Tabakwaren
- Raffinierter Zucker
- Stark fetthaltige Speisen
- Fertiggerichte
- Alkoholika
- Weißes Mehl
- Fast Food
Man sollte außerdem stets im Hinterkopfe behalten, dass Übergewicht eine immense Belastung für den Organismus darstellt. Dabei spielt es keine Rolle, ob dieser durch andere Faktoren vorbelastet ist oder nicht. Darum ist es wichtig darauf zu achten, stets ein angemessenes Gewicht zu halten, um seinen Körper keinen überflüssigen Strapazen auszusetzen.
Wer sich zudem an eine solche Ernährung hält, kann nicht nur sein Immunsystem dadurch stärken, sondern wirkt auch noch prophylaktisch auf eine ganze Reihe potentieller Krankheiten ein, die aufgrund der gesunden Ernährung erst gar nicht ausbrechen.
Ein Diätologe oder ein Ernährungswissenschaftler können einem zusätzlich dabei helfen, einen perfekten und individuell maßgeschneiderten Ernährungsplan für einen zu erstellen. Es lohnt sich daher immer, einen solchen zu konsultieren, wenn man dauerhaft etwas an seiner Ernährung verändern will.
FAQ – Fragen & Antworten
Hier finden Sie Antworten auf häufig gestellte Frage zur Epilepsie.
Auto fahren?

Pixabay / ThomasWolter
Darf man als Epileptiker Auto fahren?
Ja und nein. Grundsätzlich ist es beispielsweise in Deutschland kein allzu großes Hindernis, Epileptiker zu sein, wenn es um den Führerschein geht. In anderen Staaten der Erde sieht es aber anders aus. Teilweise liegen für Epileptiker sogar vollkommene dahingehende Verbote aus.
Des Weiteren sollte man als Betroffener in sich gehen und sich fragen, ob man wirklich fit genug ist, um hinter dem Steuer eines Autos zu sitzen oder nicht. Schließlich gefährdet man im Falle eines Anfalles während einer Fahrt nicht nur sich selbst, sondern auch alle anderen Verkehrsteilnehmer in der nächsten Umgebung.
Spezielle Betreuung?
Brauchen Kinder mit Epilepsie spezielle Betreuung?
Auf gewisse Art brauchen sie spezielle Betreuung. Man sollte sie aber nicht in Watte packen und mit Gewalt vor jeglichen negativen Einflüssen zu schützen suchen. Von diesem Verhalten profitiert niemand. Weder das Kind, noch die Eltern.
Sicherlich ist es günstig, wenn man direkte Auslöser vermeidet und auch Lehrer und ggf. Mitschüler darüber aufklärt, dass der Nachwuchs an diesem Gebrechen leidet. Dennoch sollte man keine unbedingte Sonderbehandlung für sein Kind anstreben. Hierdurch wird es nur zu einem Außenseiter. Das sollte nicht im Interesse der Eltern liegen. Darum ist es auch hier wichtig, wie bei allem, das richtige Maß zu finden und weder zu übertreiben noch zu untertreiben.
Wie reagieren?
Wie sollte ich reagieren, wenn ich einen epileptischen Anfall beobachte?
Sollte man Zeuge eines epileptischen Anfalles einer anderen Person werden, ist der erste Schritt, den es zu ergreifen gilt, einen Rettungswagen zu informieren. Sofort danach sollte man dem Betroffenen Erste Hilfe leisten.
Dabei ist es besonders wichtig darauf zu achten, dass der Epileptiker seine eigene Zunge nicht verschluckt. Dies kann im Zweifel zu einem Tod durch Ersticken führen. Auch nach dem Anfall sollte man dem Erkrankten noch betreuend zur Seite stehen, bis der Rettungswagen ankommt.
Folgeerscheinungen?
Sind alle Folgeerscheinungen eines epileptischen Anfalls permanent?
Nein, zum Glück nicht. Manche der durch einen epileptischen Anfall ausgelösten Symptome schwächen sich mit der Zeit merklich ab oder verschwinden komplett. Dennoch ist es ebenso so möglich, dass sie sich permanent einstellen. Dies ist im Einzelfall mit einem Arzt zu erörtern.
Oftmals ist es zudem eine sehr große Hilfe, wenn man sich als Geschädigter in Physiotherapie begibt oder sich anderweitig helfen lässt. Im rahmen einer solchen Therapie ist es nicht selten möglich, einige der verloren geglaubten Fähigkeiten wieder herzustellen und somit einiges an Lebensqualität zurückzugewinnen.
Hypertonie als Ursache?
Kann Bluthochdruck einen epileptischen Anfall auslösen?
Als Hypertension (oder Bluthochdruck) wird eine persistierende (andauernde) Erhöhung des Blutdruckes bezeichnet, die das Herz strapaziert und über längere Zeit zu Schäden an Organen wie den Nieren, dem Gehirn, den Augen und dem Herz führen kann.
Der Blutdruck bezeichnet die Kraft, die das Blut auf die Wände von Arterien und Venen ausübt. Er hängt von der Kraft und der Frequenz des Herzschlags ab und entsteht, wenn das Herz oxygeniertes Blut aus dem linken Ventrikel (Kammer) des Herzens gegen den Widerstand der Arterien in die Blutbahn pumpt. Die Höhe des Widerstandes hängt von der Elastizität und dem Durchmesser der Blutgefäße sowie der Menge an Blut, die durch sie hindurch fließt, ab.
Folglich ist es zwar möglich, aufgrund von Bluthochdruck einen epileptischen Anfall zu erleiden, die Chancen sind aber vergleichsweise gering. Insbesondere dann, wenn man ansonsten nicht vorbelastet ist.