Ulcus cruris – Das offene Bein

Ulcus cruris, auch bekannt als Fußgeschwür, Beingeschwür oder offenes Bein, ist eine Krankheit des Beines. Hierbei tritt eine chronische Hautschädigung am Unterschenkel, Fuß oder Knöchel auf. Meist wird Ulcus cruris durch eine Störung des venösen oder arteriellen Blutsystems verursacht.
Das Erkrankungsrisiko steigt mit zunehmenden Alter merklich und tritt nur selten vor dem 40. Lebensjahr auf. Am häufigsten erkranken Personen ab dem 70. Lebensjahr an der Beinkrankheit, wobei die Anzahl an Frauen deutlich höher ist. Um Ulcus cruris zu behandeln, ist eine dementsprechende Therapie beim Angiologen notwendig, wobei eine Besserung innerhalb von drei Monaten sowie eine vollständige Heilung binnen einem Jahr eintreten muss, damit die Krankheit nicht als therapieresistent gilt.
Steckbrief: Offenes Bein
Inhaltsverzeichnis
- 1 Steckbrief: Offenes Bein
- 2 Definition Beingeschwür
- 3 Was ist Ulcius cruris?
- 4 Ursachen & Auslöser
- 5 Symptome & Anzeichen
- 6 Diagnose & Krankheitsverlauf
- 7 Häufigkeit & Diagnosedaten
- 8 Komplikationen & Folgen
- 9 Wann zum Arzt?
- 10 Behandlung & Therapie
- 11 Vorbeugung & Prävention
- 12 Prognose zur Heilung
- 13 Blutgefäße der Beine
- 14 Alternative Medizin
- 15 Ulcus Cruris – Hausmittel
- 16 FAQ – Fragen & Antworten
- Name(n): Ulcus cruris; Beingeschwür; Fußgeschwür; offenes Bein
- Art der Krankheit: chronische Hautschädigung
- Verbreitung: vor allem Frauen ab dem 70. Lebensjahr
- Erste Erwähnung der Krankheit: unbekannt
- Behandelbar: Ja
- Art des Auslösers: chronisch venöse Insuffizienz
- Wieviele Erkrankte: 80.000 Personen pro Jahr in Deutschland
- Welchen Facharzt sollte man aufsuchen: Angiologe; Hautarzt; Hausarzt
- ICD-10 Code(s): L97; i83.0; i83.2
Table of Contents
Definition Beingeschwür
Personen, welche an Ulcus cruris erkrankt sind, leiden an einer chronischen Hautschädigung an ihrem Unterschenken. Typisch für diese Krankheit, die unter anderem auch als offenes Bein oder Beingeschwür bezeichnet wird, ist eine tiefe, in vielen Fällen nässende Wunde, welche an verschiedenen Stellen des Unterschenkels auftreten kann.
Meistens zeigt sich die Krankheit am Fuß, Knöchel oder Unterschenkel. Üblicherweise entwickelt sich der Ulcus cruris an offenen, häufig exsudierenden Substanzdefekt. Dieser Defekt heilt selten vollständig ab, sodass die Krankheit als chronisch bezeichnet wird.
Ulcus cruris besitzt mehrere Namen. Umgangssprachlich wird er als offenes Bein, Fußgeschwür oder Beingeschwür bezeichnet.
Die Beinerkrankung tritt äußerst selten vor dem 40. Lebensjahr ein. Der Großteil der Betroffene ist im deutlich fortgeschrittenem Alter, wobei Frauen wesentlich häufiger unter Ulcus cruris leiden als Männer. Ein typisches Risikoalter, um an der Krankheit zu erkranken, ist 70. Jahre. Häufig leiden bzw. litten die Betroffene unter mehreren Grunderkrankungen, bis der Ulcus cruris ausbricht.
Der Großteil der Ulcus cruris Erkrankungen ist venös bedingt, wobei auch Diabetes mellitus oder eine periphere arterielle Verschlusskrankheit die Beinkrankheit auslösen kann.
Ulcus cruris gilt nicht nur als typische Alterserkrankung, da vor allem Personen ab dem 70. Lebensjahr, vormerklich Frauen, von ihm betroffen sind, sondern auch als durchaus heilbare Krankheit. Eine Therapie von Ulcus cruris kann mehrere Wochen bis Monate betragen.
Hierbei muss der Ulcus cruris innerhalb von drei Monaten im Zuge einer optimalen Therapie deutliche Verbesserungen zeigen und zudem binnen zwölf Monate abheilen. Tritt dieser Fall nicht ein, stellt sich der Ulcus cruris als therapieresistent heraus. Generell jedoch besitzt der Ulcus cruris eine schlechte Heilungsprognose.
Was ist Ulcius cruris?
Der Begriff Ulcus cruris beschreibt eine typische Alterserkrankung des Unterschenkels. Hierbei tritt eine Gewebeveränderung des Unterschenkels auf, sodass sich eine tiefe, in vielen Fällen nässende Wunde am Unterschenkel, Knöchel oder Fuß bildet.
Die Krankheit heilt selbst bei dementsprechender Therapie lange Zeit nicht ab, sodass sie sich zu einer chronischen Erkrankung weiterentwickelt.
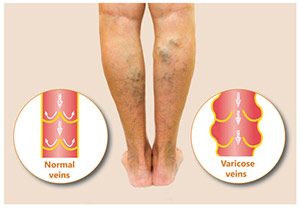
Leiden Personen unter einem venösen Ulcus cruris, tritt ein venös bedingtes Geschwür auf. Dieses beruht auf einer chronisch- venösen Insuffizienz. Typisch für das venös bedingte Geschwür ist eine Vorerkrankung in Form einer ausgeprägten Varikosis oder eine Phlebothrombose. In vielen Fällen wird der venöse Ulcus cruris durch eine kleine Verletzung ausgelöst, wobei die Erkrankung am Innen- und Außenknöchel auftritt.
Durch eine pAVK (periphere arterielle Verschlusskrankheit) kann ein Beinarterienverschluss mit anschließender Nekrose entstehen, welche ebenfalls eine Ulcusbildung miteinschließt. Diese Erscheinungsform trägt häufig den Beinamen Raucherbein. Treten sowohl eine pAVK wie eine chronisch venöse Insuffizienz auf, kann sich ein Ulcus cruris mixtum bilden.
Auch Diabetiker leiden häufig unter einem Ulcus cruris. Hierbei begünstigen Arteriosklerose, diabetische Olnyneuropathie sowie der hohe Zuckergehalt im Interstitium die Krankheit wesentlich.
Als schwerste Form tritt der Ulcus cruris in Form einer chronisch-venösen Insuffizienz, der sogenannten Ulcus cruris venosum, auf. Rund 85 Prozent aller Ulcus cruris Erkrankungen ist hierbei ein Ulcus cruris venosum, sodass der venöse Blutkreislauf wie beispielsweise Varizen bzw. Krampfadern beeinträchtigt sind.
Ursachen & Auslöser
Was sind die Ursachen von Ulcus cruris?
Der Ulcus cruris entsteht durch Beingeschwüre bzw. Störungen im Blutkreislauf der Beine, wobei diese Störungen arteriell oder venös bedingt sein können. Auch einfache Verletzungen können zum Beispiel traumatische Beingeschwüre verursachen. Bei Diabetikern tritt zugleich das diabetische Beingeschwür auf. Bei sämtlichen Formen kann zudem eine Infektion des jeweiligen Beingeschwürs entstehen.
Der Großteil der Bein- und Fußgeschwüre und somit auch der Ulcus cruris kann durch eine chronisch-venöse Insuffizienz bzw. CVI ausgelöst werden. Als Auslöser fungieren häufig Varizen wie beispielsweise Krampfadern oder eine Erweiterung der Venen.
Liegt eine chronische Venenschwäche vor, erweitern und verlängern die Beinvenen sich, sodass Krampfadern entstehen können. Durch die Erweiterung wird der Bluttransport zum Herzen verschlechtert, sodass sich das Blut in den Venen staut.
Die Bildung von Varizen ist häufig genetisch veranlagt. Sie beeinträchtigen die Schließfunktion der Venenklappen maßgeblich, sodass Ödeme bzw. Wasseransammlungen entstehen können. Im weiteren Krankheitsverlauf verhärtet das Bindegewebe, sodass eine Sklerose entsteht.
Gemeinsam verursachen Sklerose und Ödeme eine Unterversorgung der sämtlichen umliegenden Gewebestrukturen, sodass das Gewebe nicht mehr ausreichend mit Nährstoffe und Sauerstoff versorgt werden kann. Vorwiegend tritt diese Unterversorgung im Bereich des Knöchels und auf der Vorderseite des Unterschenkels auf.
Bei einer chronisch venösen Insuffizienz können Folgezustände einer Thrombose auftreten, welche sich in den tiefen Becken– und Beinvenen bemerkbar machen. Zu diesen zählen ein Blutstau, Schwellungen oder ein Ulcus cruris venosum. Sämtliche Folgezustände werden mit dem zusammenfassenden Titel „postthrombotisches Syndrom“ versehen.
Risiko: Diabetes
Diabetiker besitzen zugleich ein hohes Risiko, an einem Ulcus cruris zu erkranken. Vor allem die vermehrte Arterienverkalkung bzw. Arteriosklerose löst die Krankheit bei dieser Risikogruppe aus. Diabetische Polyneuropathie kann gleichfalls die Bildung eines Ulcus cruris unterstützen. Die Nervenschädigung, welche von Diabetes bedingt wird, tritt vorwiegend in den Fußnerven auf, sodass die Empfindungsfähigkeit der Beine und Füße verloren geht.
Gleichzeitig entsteht eine Fehlstellung der Füße, woraus Wunden häufiger entstehen können. Bilden sich neue Wundstellen bzw. verheilen die alten Stellen schlecht, resultiert in vielen Fällen ein Ulcus cruris aus den Beinwunden.
Symptome & Anzeichen
Ulcus cruris besitzt sowohl innere wie äußerlich typische Symptome, anhand welcher die Krankheit leicht diagnostiziert werden kann. Vor allem die äußerlichen Symptome können eine rasche Diagnose herbeiführen, welche zugleich von einer passenden Therapie begleitet wird.
Zusammenfassung der Ulcus cruris Symptome und Anzeichen:
- nässende / feuchte Wunden
- fauliger Geruch
- Spannungs- und Schmerzgefühl im Unterschenkel – brennende Schmerzen
- Schmerzen bei Hochlagerung oder Bewegung der Beine
- Verfärbung der Haut – bräunlich, bläulich, weiß, gelb
- Kalte Füße / Extremitäten
- Kleine Geschwüre – können großflächig wachsen; unterschiedliche Ausgangstelle je nach Ulcus cruris Form
Wunden bis Nekrosen
Bei einem Ulcus cruris treten meist als erstes äußerliche Symptome auf. Liegt ein Ulcus cruris venosum vor, verfärbt sich die Haut an der betroffenen Stelle. Hierbei liegt eine verstärkte Pigmentierung vor, durch welche die Haut einen Braunton annimmt.
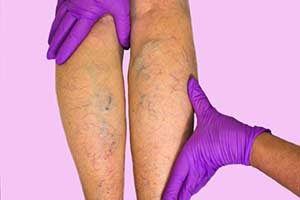 Aufgrund des erhöhten Drucks in den Beinvenen werden die Blutzellen in das angrenzende Gewebe gedrückt, wodurch sie zerfallen und die Verfärbung verursachen. Auch eine Gelbfärbung sowie eine Atrophie-Blanche, verdünnte, weißliche Hautareale sind durch den Blutzellenverfall möglich.
Aufgrund des erhöhten Drucks in den Beinvenen werden die Blutzellen in das angrenzende Gewebe gedrückt, wodurch sie zerfallen und die Verfärbung verursachen. Auch eine Gelbfärbung sowie eine Atrophie-Blanche, verdünnte, weißliche Hautareale sind durch den Blutzellenverfall möglich.
Am Innenknöchel werden zudem spinnenwebsartige Gefäßzeichnungen, die Corona phlebectatica sichtbar, welche charakteristisch für Venenschwache sind.
Die venöse Abflussstörung besitzt negative Auswirkungen auf die Stoffwechselabbauprodukte, sodass diese nicht mehr abtransportiert werden können. Infolgedessen sterben die Hautzellen ab, sodass eine Nekrose entsteht.
Bei stark beeinträchtigtem Gewebe kann es am Boden des Gewebes zu Rissen und kleinen Verletzungen kommen, woraus sich schleicht heilende, kleine Geschwüre bilden. Die kleinen Geschwüre wachsen binnen kürzester Zeit ohne passende Behandlung an, sodass sie sich rasch vergrößern und großflächig anwachsen können. Somit sind die Geschwüre in der Lage, den gesamten Unterschenkel zu befallen.
Schmerzen & Spannungen
Gleichzeitig bemerken Betroffene ein Spannungsgefühl sowie Schmerzen im Unterschenkel, welche häufig stark brennen. Die brennenden Schmerzen können bei der Bewegung der Beine oder bei ihrer Hochlagerung entstehen.
Jedoch treten Schmerzen bei einem Ulcus cruris venosum im Vergleich zu Spannungen eher selten auf. Die Haut ist leichter verletzbar, deutlich dünner und glänzend. Aufgrund der Spannungen verliert die Haut zudem an Elastizität.
Durch die schlechte Heilungstendenz treten bei Ulcus cruris kleine, unregelmäßige Narben auf. Vor der Entwicklung des Ulcus cruris machen sich hingegen harte, schmerzhafte und rote Platten an der betroffenen Stelle bemerkbar.
Je nach Form
Zugleich unterscheiden sich die Ursprungsstellen der Ulcus cruris Arten. Ein Ulcus cruris venosum bildet sich meistens um den Knöchel herum und kann sich in Richtung Unterschenkel vergrößern. Hierbei tritt häufig die Galoschenform auf, bei welcher sich die Wunde nicht gerade aus ausbreitet, sondern einmal rund um das gesamte Bein windet.
Entsteht ein Ulcus cruris durch eine Veränderung der Arterien, bilden sich hingegen meist im Bereich der Füße die Geschwüre. Vor allem arterielle Geschwüre bilden sich vermehrt an der Fußsohle und den Zehen. Manche Patienten bemerken zudem bei einem Ulcus cruris arteriosum ein Kältegefühl in ihren Füßen oder dem gesamten Unterschenkel.
Bei einer mykotischen oder bakteriellen Folgeinfektion von Nagelveränderungen können sich entzündliche Veränderungen bilden. Sind die Wunden offen bzw. gereizt, nässen sie häufig oder sind feucht. Von diesen nässenden Wunden geht zudem häufig ein fauliger Geruch aus.
Des Weiteren können alle Formen von Ulcus cruris ein gestörtes Nagelwachstum auslösen, wodurch die Zehennägel brüchig werden oder sich verfärben.
Diagnose & Krankheitsverlauf
Bei einem Verdacht eines entwickelten oder bereits vorhandenen Ulcus cruris sollte zunächst unbedingt der Haus- oder Hautarzt aufgesucht werden. Da der Ulcus cruris eine zumeist oberflächliche Krankheit ist, kann die Diagnose häufig durch die zutreffenden Symptome und dem damit verbundenen Krankheitsbild gestellt werden.
Liegen arterielle Geschwüre vor, werden häufig noch weitere Untersuchungen durchgeführt, um eine genaue Diagnose zu erhalten.
Körperliche Veränderungen und Beschwerden, welche möglicherweise nichts mit dem Ulcus cruris zu tun haben, müssen hier ebenfalls geschildert werden.
Unter anderem kann der Arzt Fragen zur den Symptomen stellen, ob diese in der Vergangenheit schon einmal aufgetreten sind, ob Probleme bei der Leistungsfähigkeit eingetreten sind oder ob der Eindruck besteht, dass sich die Wunde verändert bzw. vergrößert oder verkleinert hat.
Untersuchungen & Tests
Nach der eingehenden Anamnese folgt meist eine Dopplersonografie, eine besondere Form der Ultraschalluntersuchung. Durch die Dopplersonografie ist der Arzt in der Lage, venöse und arterielle Durchblutungsverhältnisse zu diagnostizieren.
Beruht der Ulcus cruris auf einen verminderten Blutfluss, kann die Diagnose durch die Dopplersonografie direkt gestellt werden. Wird ein verminderter Blutfluss festgestellt, werden dementsprechende Folgeuntersuchungen durchgeführt, um die Ursache für das Problem zu finden.
Meist leiden die Venen unter einem Blutgerinnsel bzw. einer Thrombose. Bei einer Röntgenuntersuchung mit zur Hilfenahme eines Kontrastmittels können Thrombosen jedoch schnell festgestellt werden. Die Röntgenuntersuchungen sind stets ungefährlich, verursachen aber des Öfteren Nebeneffekte wie Übelkeit oder ein Kältegefühl, welche aber nach wenigen Stunden wieder verschwinden.
Routinemäßig führt der Arzt zudem eine Blutuntersuchung durch. Durch diese kann festgestellt werden, ob andere Krankheiten wie Diabetes mellitus oder eine Gerinnungsstörung vorliegen. Allerdings dauert die Auswertung der Blutprobe meist ein paar Tage. Ergeben die anderen Untersuchungen allerdings ein offenes Bein, wird häufig das Probeergebnis nicht abgewartet, sondern die Behandlung sofort begonnen.
Besteht der Verdacht, dass der Ulcus cruris aufgrund einer Infektion entstand, welche unter anderem durch Bakterien verursacht wird, kann ein Abstrich der Wunde durchgeführt werden. Der Abstrich wird im Anschluss genau im Labor untersucht. Anhand der Ergebnisse kann die Ursache für die Entzündung festgestellt und eine passende Therapie veranlasst werden.
Obwohl selten auftretend, kann der Ulcus cruris ebenfalls durch Spinaliom, eine besondere Form von Hautkrebs, ausgelöst werden. Um die Diagnose in diesem Fall zu stellen, wird eine Gewebeprobe entnommen und eine Biopsie durchgeführt.
Häufigkeit & Diagnosedaten
Ulcus cruris ist eine weit verbreitete Beinkrankheit, welche vor allem bei Personen ab dem 70. Lebensjahr auftritt. Hierbei sind Frauen häufiger von ihr betroffen als Männer. Ab dem 80. Lebensjahr steigt das Risiko, an Ulcus cruris zu erkranken, noch deutlicher an.
In Deutschland erkranken jedes Jahr rund 80.000 Menschen an einer Form von Ulcus cruris. Zugleich besteht vor dem 40. Lebensjahr kaum ein Risiko, an der Beinkrankheit zu erkranken.
Beim Großteil der Ulcus cruris Erkrankungen handelt es sich um Ulcus cruris venosum. Rund 90 Prozent der Erkrankungen wird durch eine Veränderung bzw. Beeinträchtigung der Venen verursacht. Nur circa zehn Prozent aller Ulcus cruris Fälle hat eine Veränderung der arteriellen Durchblutung als Ursache.
 Da der Ulcus cruris nahezu ausschließlich bei älteren Menschen auftritt, gilt er als typische Alterskrankheit. Sehr selten erkranken junge bzw. deutliche jüngere Menschen an der Beinkrankheit, sodass Beinprobleme bei dieser Personengruppe andere Ursachen bzw. Erkrankungen besitzen.
Da der Ulcus cruris nahezu ausschließlich bei älteren Menschen auftritt, gilt er als typische Alterskrankheit. Sehr selten erkranken junge bzw. deutliche jüngere Menschen an der Beinkrankheit, sodass Beinprobleme bei dieser Personengruppe andere Ursachen bzw. Erkrankungen besitzen.
Generell besitzt der Ulcus cruris venosum eine bessere Heilungschance als der Ulcus cruris arteriosum. Zugleich tritt beim Ulcus cruris venosum die Gefahr auf, dass er sich trotz Heilung und Therapie nach kürzester Zeit noch einmal neu bildet.
Das Rückfallrisiko lässt sich nur wesentlich senken, wenn die Nachbehandlung der Krankheit konsequent durchgezogen wird. Die Patienten müssen sich hierbei mehr bewegen und die verschriebene Kompressionstherapie auch nach einem Abheilen weiterdurchführen.
Obwohl die Therapie konsequent durchgezogen wird, kann die Heilung mehrere Monate dauern. Bei älteren Menschen kann die Heilungsdauer sogar Jahre beanspruchen, da die Regenerationsfähigkeit der Haut eingeschränkt ist.
Zudem ziehen viele ältere Patienten die verordnete Therapie nicht konsequent durch, sodass die Heilung deutlich verzögert wird. Zugleich birgt eine lange Therapie das Risiko schwerwiegender Folgen. Bei einem Ulcus cruris arteriosum kann das Gewebe sogar absterben, sodass eine Zehen- oder Beinamputation notwendig wird.
Komplikationen & Folgen
Bei Ulcus cruris kann es zu diversen Komplikationen kommen. Während bei einem venösen Ulcus cruris meist nur Spannungen auftreten, treten bei einem arteriellen Beingeschwür starke Schmerzen im Unterschenkel auf.
Betroffene verspüren die Schmerzen bei der Bewegung wie im Ruhezustand, wobei die Schmerzen im Ruhezustand und insbesondere nachts am stärksten sind. Somit müssen sie sich zwingendermaßen viel bewegen, obwohl die Bewegung ebenfalls Schmerzen auslöst.
Dennoch können die Schmerzen gelindert werden, indem die Beine nicht in gerader Richtung gehalten werden. Eine Linderung tritt beim Schlafen häufig ein, wenn Füße wie Unterschenkel aus dem Bett gehangen werden. Durch die Veränderung der Lage fließt mehr Blut durch die Beine, sodass das Gewebe besser durchblutet wird.
Ebenfalls kann bei einem arteriellen Beingeschwür versucht werden, die Durchblutung im Alltag zu fördern. Da häufig die sogenannte „Schaufensterkrankheit“ bzw. Claudicatio intermittens auftritt, können Betroffene selten lange gehen.
Typisch für diese Krankheit sind krampfartige Schmerzen, welche in den Waden auftreten. Gehen und andere Bewegungen sind die Auslöser für diese Schmerzen, welche eine starke Alltagseinschränkung erzeugen. Kleine Pausen beim Gehen sorgen dafür, dass die Schmerzen jedoch wieder verschwinden können.
Ebenfalls beschränkt sich der Ulcus cruris ohne passende Behandlung nicht auf die Austrittsstelle, sondern kann wachsen. Somit kann das Geschwür, welches am Knöchel beginnt, sich über den gesamten Unterschenkel ausbreiten.
Aufgrund der verminderten Durchblutung in den Venen bei einem Ulcus cruris venosum werden die Beine des Weiteren unzureichend mit Sauerstoff und Wasser versorgt. Die Durchblutungsstörung kann noch weitere Beeinträchtigungen des Beines und des Beingewebes mit sich ziehen, sodass umgehend mit einer Therapie begonnen werden sollte.
Wann zum Arzt?
Wann sollte man zum Arzt gehen?
Treten erste Anzeichen für einen Ulcus cruris auf, sollte umgehend der Arzt aufgesucht werden. Häufig verfärbt sich die Haut oder treten Spannungen oder Schmerzen in den Beinen auf, sodass sich der Ulcus cruris auch von einem Laien bzw. von den Betroffenen selbst vordiagnostizieren lässt.
Werden die Symptome ignoriert, kann sich das Gewebe der Beine deutlich verändern, sodass der Ulcus cruris sich am gesamten Unterschenkel ausbreitet.
Da unterschiedliche Arten von Ulcus cruris bestehen, muss immer eine genaue Diagnose erfolgen, um eine entsprechende Therapie zu veranlassen. Eine nicht erfolgte Therapie veranlasst hierbei nicht nur ein Wachstum des zerstörten Gewebes, sondern im Härtefall auch ein Absterben des Gewebes.
Hier muss eine Amputation des Beines bzw. Fußes durchgeführt werden, um das Leben des Patienten nicht zu gefährden. Je früher der Ulcus cruris deshalb diagnostiziert und behandelt wird, desto höher stehen die Heilungschancen.
Erste Symptome können vom Hausarzt abgeklärt werden. Auch der Hautarzt ist ein guter Ansprechpartner für Veränderungen der Beinhaut und des Beingewebes. Weiterführende Diagnosen oder Behandlungen kann zudem der Angiologe veranlassen.
Fachärzte & Spezialisten – Wer behandelt Ulcus cruris?
Erste Symptome, welche meist oberflächlich sind, kann bereits der Hausarzt behandeln. Da Ulcus cruris sich leicht diagnostizieren lässt, ist der Hausarzt in der Lage, eine passende Therapie zu verschreiben. Auch der Hautarzt kann die Gewebeveränderungen feststellen und eine passende Therapie veranlassen. Bei Bedarf kann auch ein Angiologe aufgesucht werden. Manche Haut- bzw. Hausärzte leiden ihre Patienten zu diesem Facharzt sogar weiter.
Behandlung & Therapie
Die Behandlung eines Ulcus cruris mitsamt den infrage kommenden therapeutischen Maßnahmen zielt vorwiegend auf die Beseitigung der zugrundeliegenden Ursachen ab. Somit ist eine Ulcus cruris Therapie immer auf die Form der Beinerkrankung ausgelegt und passt sich an den Zustand und das Fortschreiten der Krankheit an.
Vorwiegend zielen alle Behandlungsmaßnahmen darauf auf ab, den Druck in den Gefäßen und ihm Bein zu reduzieren. Durch den verminderten Druck kann der Körper neues Bindegewebe bilden. Aus diesem Grund wird vorwiegend die Kompressionstherapie verwendet, da diese den Druck in den Venen effektiv senkt.

Kompressionsverband
Bei möglichen Schmerzen kann auch eine Schmerztherapie verordnet werden. Ergänzend zu Schmerz- und Kompressionstherapie erfolgen operative, wundreinigende und gerinnungshemmende Maßnahmen.
Liegt ein Ulcus cruris venosum vor, wird im Zuge der Therapie der gestörte Blutrückfluss verbessert. Hierzu kommen Kompressionsverbände zum Einsatz.
Auch antiseptisch wirkende Wundumschläge und fibrinolytischen Salben können für die Wundreinigung verwendet werden.
Müssen die Varizen entfernt werden, findet dies im Rahmen eines operativen Eingriffs statt. Hierbei werden die zulaufenden Varizen in Richtung Ulcus cruris entweder entfernt oder verödet. Durch die Entfernung bzw. Sklerosierung wird der Blutfluss im Unterschenkel wesentlich verbessert.
Heilt der Ulcus cruris schlecht, verschreibt der behandelnde Arzt häufig zellwachstumsfördernde Medikamente. Durch Einnahme dieser soll die Wundheilung deutlich beschleunigt werden. Zusätzlich können Zellwachstum und Wundheilung durch eine Elektrotherapie mit Gleichstrom angeregt werden.
Auch eine Lasertherapie, bei welcher elektromagnetische, gebündelte Lichtstrahle zum Einsatz kommen, helfen deutlich beim Zellwachstum.
Durch eine Bypass-Operation können die gestörten Abschnitte der Blutgefäße wieder besser durchblutet werden. Hierbei wird ein natürliches oder künstliches Arterien– bzw. Venenstück eingesetzt. Der Bypass dient jedoch lediglich der Überbrückung der Durchblutungsstörung.
Ebenfalls werden die Belege, welche sich auf dem Ulcus cruris bilden, häufig entfernt und gespült. Liegt ein Defekt vor, kann hier entweder eine Sekretbindung mit Alginat oder eine Polyacryl- bzw. Schaumeinlage durchgeführt werden.
Je nach Art
Ist der Ulcus cruris von einer bakteriellen Infektion betroffen, werden meistens Antibiose verabreicht, sodass deine Antibiotika-Therapie erfolgt.
Liegt ein allergisches Kontaktekzem vor, wie es häufig bei einem Ulcus cruris auftritt, wird dieses lokal durch Kortison behandelt.
Eine natürlichere Behandlungsmethode ist hingegen der Einsatz von Fliegenlarven, welche sich von abgestorbenen Gewebeteilen ernähren. Durch die Fliegenlarven ist eine bio-enzymatische Wundreinigung möglich.
Obwohl kaum die Gefahr besteht, dass die Haut austrocknet, kann durchaus Hydrogel vorbeugend verwendet werden. Zinksalbe darf hingegen bei einer Umgebungstherapie nur nach schriftlicher Anordnung verwendet werden, da hier die Gefahr einer Austrocknung besteht, welche den Einsatz von Hydrogel erforderlich macht. Bei Infektzeichen hingegen kommt Silberzusatz zum Einsatz.
Vorbeugung & Prävention
Während sich ein Ulcus cruris nicht durch eine Impfung vorbeugen lässt, können durchblutungsanregende Maßnahmen durchgeführt werden, sodass sich Fuß- und Beingeschwüre erst gar nicht bilden können.

Bewegung regt die Durchblutung an
Eine dieser Maßnahmen ist regelmäßige Bewegung. Vor allem häufiges Sitzen, wie die Arbeit am Computer, erfordert vermehrte Bewegung über den Tag verteilt. Eine vermehrte Bewegung ist vor allem zu empfehlen, wenn die Krankheit noch in keinem weit fortgeschrittenen Stadium ist.
Aufgrund der Bewegung bilden die Venen neue Zweige, wodurch der Blutkreislauf deutlich gebessert wird. Beim Sitzen können Kreisbewegungen mit den Füßen durchgeführt werden. Auch die Fersen sollten auf und ab bewegt werden.
Diese prophylaktischen Maßnahmen können sowohl bei einem venösen, arteriellen wie Diabetes bedingten Ulcus cruris durchgeführt werden.
Bei einem Ulcus cruris venosum sollten die Beine zudem beim Sitzen hoch gelagert werden. Auch das Beine übereinanderschlagen sollte vermieden werden, da es die Venenpumpe hemmt. Bei sitzenden oder stehenden Tätigkeiten sollte die Arbeitshaltung zudem laufend verändert werden.
Gesunder Lebensstil
Ebenfalls sollte bei Risiko eines Ulcus cruris der Lebensstil angepasst werden. Raucher sollten den Nikotinkonsum einschränken oder gar einstellen, da er ein großer Risikofaktor für eine Vielzahl an Gefäßerkrankungen darstellt.
Ebenfalls beruhen Fuß- und Beingeschwüre auf bestehendem Übergewicht. Wird dieses reduziert, senkt sich die Gefahr für Fuß- und Beingeschwüre.
Bezüglich Ernährung können Gefäßveränderungen oder ein Ulcus cruris Symptome einer starken Fehlernährung sein. Vor allem eine sehr fettreiche Ernährung kann Venen– und Arterienprobleme herbeiführen, sodass auf eine fettarme Ernährung umgestiegen werden sollte. Der Speiseplan sollte zugleich deutlich mehr Obst und Gemüse beinhalten.
Betroffene von Krampfadern oder anderen Beinverletzungen sollten zudem Verletzungen von Beinen und Füßen vermeiden und ihre Beine sowie Füße in regelmäßigen Abständen kontrollieren. Vor allem Diabetiker sollten die Kontrolle konsequent durchführen. Gleichfalls sollten die Füße warm bleiben und nicht abkühlen.
Die regelmäßige Kontrolle beim Facharzt kann außerdem das Risiko für einen Ulcus cruris senken. Bei der Bewegung, welche den Bewegungsmangel als Risikofaktor beseitigen soll, sollte zugleich nur passendes und weiches Schuhwerk zum Einsatz kommen. Kleine oder zu große Schuhe dürfen bei einem Ulcus cruris auf keinen Fall getragen werden.
Prognose zur Heilung
Ulcus cruris in venöser oder arterieller Form besitzt generell eine gute Heilungsaussicht, wenn die Diagnose früh gestellt und die Therapie konsequent durchgezogen wird. Erfolgt eine richtige Behandlung, verspüren Betroffene sehr schnell eine deutliche Verbesserung der Symptome.
Zudem kann der Ulcus cruris binnen weniger Monate komplett abheilen. Je älter der Patient ist, desto länger dauert die Heilung allerdings. Vor allem wesentlich ältere Patienten unterliegen zahlreichen Risikofaktoren, sodass die Heilung eines Ulcus cruris bei ihnen teilweise mehrere Jahre andauern kann.
Wird keine Behandlung bzw. Therapie veranlasst und durchgeführt, kann sich ein sogenannter „schwarzer Brand“ bilden. Hier bleibt häufig nur noch die Chance auf Heilung, wenn die Amputation des Fußes bzw. Beines erfolgt. Wird die Amputation nicht durchgeführt, erfolgt in manchen Fällen sogar der Tod des Patienten.
Generell besitzt der Ulcus cruris venosum bessere Heilungschancen als der Ulcus cruris arteriosum. Zugleich fällt die Rezidivrate bei einem venösen Fall deutlich höher aus. Um die Rezidivrate zu senken, müssen angepasste Kompressionsstrümpfe getragen, die Beine hochgelagert und nicht übereinandergeschlagen werden sowie die Arbeitshaltung regelmäßig gewechselt und genügend Bewegung durchgeführt werden.
Blutgefäße der Beine
In den Beinen existieren allgemein zwei Arten von Blutgefäßen – Arterien und Venen. Beide können unterschiedliche Arten von Ulcus cruris verursachen. Aufgabe der Beingefäße ist der Transport von Sauerstoff und Nährstoffe in die gesamten Beine, sodass die Beine ausreichend versorgt sind.

Der Blutkreislauf
Die Venen führen verbrauchtes Blut in Richtung Herzen. Das verbrauchte Blut beinhaltet vereinfacht betrachtet „Abfallprodukte“. Vom Herzen aus wandert das Blut weiter zum Lungenkreislauf. Dort wird es erneut mit Sauerstoff versehen und wieder in den Blutkreislauf geschickt.
Da die Beinvenen unter einer vermehrten Schwerkraft leiden, muss hier die Muskelpumpe eingesetzt werden, damit das verbrauchte Blut zum Herzen befördert werden kann. Die Muskelpumpe wird hierbei durch die Triebkraft der Wadenmuskeln ermöglicht.
Jede Beinbewegung erzeugt somit die notwendige Triebkraft für den Bluttransport im Körper. Bei der Bewegung der Beine ziehen sich die Muskeln zusammen, sodass eine Kontraktion entsteht, Ebenfalls können sie sich entspannen. Abwechselnd liegt somit eine Kontraktion und Entspannung vor, durch welche die Muskelpumpe betrieben wird.
Da das Blut dennoch noch einer gewissen Schwerkraft ausgesetzt ist, ist es theoretisch betrachtet in der Lage, zurückzufließen. Dies wird durch die Venenklappen verhindert, welche sich auf der inneren Seite der Venen befinden. Diese fungieren als Rücklaufventile und verhindern einen Blutrückfluss.
Alternative Medizin
Kann die Alternativmedizin gegen Ulcus cruris helfen?
Während bei einem venösem oder arteriellen Ulcus cruris stets eine ärztliche Therapie durchgeführt werden muss, um eine Ausbreitung der Krankheit oder Folgeschäden zu verhindern, kann die Therapie durch alternative Behandlungsmethoden wesentlich unterstützt werden. Vor allem die Homöopathie zeigt große Erfolge bei der Behandlung eines offenen Beins.
Hierbei können verschiedene Globuli mit unterschiedlichen Potenzen und Dosierungen zum Einsatz kommen. Der behandelnde Therapeut legt sowohl die Art der Globuli, ihre Potenz wie Dosierung fest, sodass die Mittel tatsächlich einen Heilungsverfolg verzeichnen. Die Anzahl an infrage kommenden Globuli bei einem Ulcus cruris ist groß, da bei Beinkrankheiten mehrere homöopathische Mittel große Erfolge zeigen.
Da Ulcus cruris venen- und arterienbedingt entsteht, kann eine Fehlernährung als Ursache gelten. Vor allem eine äußerst fettreiche Ernährung führt zu einer Veränderung der Venen und Arterien, sodass das Blut schwieriger transportiert werden kann.
Raucher sollten den Tabakkonsum ebenfalls deutlich reduzieren oder ganz mit dem Rauchen aufhören.
Auch vermehrte Bewegung senkt nicht nur das Risiko, an Ulcus cruris zu erkranken, sondern steigert zudem den Blutdurchfluss in den Beinen. Somit können Schmerzen leicht gelindert werden. Insofern die Schmerzen noch nicht zu groß sind, sollte auf möglichst ausreichend Bewegung geachtet werden. Bei häufigem Sitzen sollten die Beine ebenfalls genügend bewegt werden. Zudem hilft ein Wechsel der Körperhaltung, die Durchblutung anzuregen.
Mittels bestimmter Hausmittel wie Kochsalz- oder Ringerlösungen können eitrige Wunden bei einem Ulcus cruris daheim gereinigt werden. Auch Verbände aus speziellem Schaumstoff können zum Einsatz kommen, da sie die Feuchtigkeit bei nässenden Wunden aufsaugen, die Wunde selbst jedoch nicht austrocknen. Kompressionsstrümpfe, welche unter anderem in der Apotheke erhältlich sind, vermindern den Druck in den Beinen, wodurch die Bildung von Blutgerinnsel verhindert wird.
Heilverfahren – Überblick
Alternative Behandlungsmethoden bei Ulcus cruris im Überblick:
- Einsatz verschiedener homöopathischer Mittel – Globuli mit verschiedenen Potenzen
- Ernährungsumstellung – weniger Fett, mehr Obst und Gemüse
- verminderter Nikotinkonsum bzw. kein Rauchen
- Mehr Bewegung im Alltag – Ändern der Arbeitshaltungen; vermehrte Bewegung der Beine
- Tragen von Kompressionsstrümpfen
Ulcus Cruris – Hausmittel
Hilfreiche Hausmittel bei Ulcus cruris
Um eitrige Wunden, welche im Zuge eines Ulcus cruris auftreten können, zu reinigen, bieten sich Kochsalz- und Ringerlösungen an. Im Gegensatz zu anderen Mitteln verursachen die Lösungen keine Kontaktallergie, reinigen allerdings die Wunde ausreichend. Ebenfalls können Verbände aus speziellem Schaumstoff eingesetzt werden, wenn nässende Wunden vorliegen. Die Verbände saugen die Feuchtigkeit auf, verhindern gleichzeitig ein Austrocknen der Wunde.
Um die Durchblutung der Unterschenkel anzuregen, können Unterschenkelbäder mit kalten bis warmen Wasser durchgeführt werden. Das Badewasser wird hierbei mit Thymian, Eichenrinde, Zinnkraut oder Lohtannin angereicht. Auch wechselwarme Schenkel- und Kniegüsse wirken sich positiv auf die Durchblutung der gesamten Beinregionen aus.
Bei offenen Wunden bietet sich die Verwendung von Umschlägen mit unterschiedlichen Substanzen an. Bewährt haben sich Honig, Heilerde, Traubenzucker, Weizenkeimöl, Zinnkrauttee und Wein. Die Wirkstoffe der Substanzen bewirkt ein Schließen der Wunde, sodass von außen keine Bakterien oder andere Schadstoffe eintreten können.
Obwohl kein Hausmittel an sich, verbessert sich der Gesundheitszustand eines Patienten mit Ulcus cruris durch mehr Bewegung deutlich. Längeres Stillstegen sollte vermieden werden. Die Beine sollten hingegen vor allem während der Nacht hoch gelagert werden. Das Tragen von Kompressionsstrümpfen verhindert nicht nur die Bildung von Blutgerinnsel, sondern fördert zugleich den Rückfluss des Blutes.
Unterstützend zu anderen Therapieformen oder einem Kompressionsverband kann die Behandlung mit einer Zink-Salbe, Schwedenkräutern oder Propolis erfolgen. Die Mittel, welche meist in Form von Salben angeboten werden, werden auf die betroffene Stelle aufgetragen, sodass sie tief ins Gewebe eindringen können. Zeigen sich jedoch allergische Reaktionen oder eine Austrocknung der Haut, sollte die Behandlung mit den Salben bzw. Mitteln unterlassen werden.
Im Überblick
Überblick – Liste der Hausmittel bei einem offenen Bein:
- Kochsalz- und Ringerlösungen
- Verbände aus speziellem Schaumstoff
- kalte bis warme Unterschenkelbäder mit Zinnkraut, Lohtannin, Thymian oder Eichenrinde
- Knie– und Schenkelgüsse
- Umschläge
- ausreichend Bewegung
- Tragen von Kompressionsstrümpfen
- Therapie mit Propolis, Schwedenkräutern oder Zink-Salbe
Heilkräuter & Heilpflanzen
Welche Heilpflanzen und Heilkräuter können bei Ulcus cruris helfen?
- Löwenzahn
- Brennnessel
- Rosskastanien
- Aloe Vera
- Arnika
- Beinwell
- Benzoe
- Gundermann
- Kamille
- Ringelblume
- Thymian
- Salbei
- Mariendistel
Bei der Behandlung eines Ulcus cruris können zahlreiche Heilkräuter und Heilpflanzen verwendet werden. Diese sollen entweder die Wundheilung fördern, den Blutkreislauf anregen oder das Hautbild bessern.
Um das Blut zu reinigen, empfiehlt sich die Verwendung von Frischpflanzpresssäften. Diese sind in Reformhäusern und Apotheken erhältlich. Vor allem Löwenzahn und Brennnessel wird eine blutreinigende Wirkung nachgesagt. Zugleich bewirken die beiden Heilpflanzen ein deutlich besseres Hautbild und fördern die Entgiftung von Nieren und Leber. Bei Bedarf können zahlreiche der Heilkräuter in Form von Kräutertees getrunken werden. Dies ist beispielsweise bei Kamille, Salbei und Brennnessel leicht möglich.
Entzündungen hingegen können leicht mit Kamille und Benzoe behandelt werden, da sie entzündungshemmend wirken. Liegen offene Wunden vor, lassen diese sich unter anderem mit Thymian und Salbei desinfizieren und reinigen, sodass die Wundheilung deutlich gefördert wird.
Um die Durchblutung anzuregen, bieten sich Unterschenkelbäder an. Dem Badewasser werden hierbei die Substanzen wie etwa Thymian beigemengt, um die Durchblutung in den Beinen zu fördern.
Erfolgt eine mehrmonatige Kur, können Urtinkturen aus Heilkräutern eingesetzt werden. Morgens nimmt der Betroffene hierbei einige Tropfen von Mariendistel– oder Rosskastanien-Urtinktur zu sich. Die Tinkturen sollen die Behandlung unterstützen und zu einer schnelleren Heilung beitragen.
Ätherische Öle
 Können ätherische Öle bei einem offenen Bein helfen?
Können ätherische Öle bei einem offenen Bein helfen?
- Benzoe
- Kamille
- Salbei
- Teebaumöl
- Thymian
Bezüglich ätherischer Öle bewähren sich bei der Behandlung von einem Ulcus cruris Benzoe-, Kamille-, Salbei-, Teebaum– sowie Thymianöl. Benzoe bewirkt eine gute Hautpflege, hilft gleichzeitig gegen Entzündungen und Reizungen.
Ebenfalls wird das Öl antibakteriell, sodass sich seine Verwendung bei Ulcus cruris in verschiedenen Stadien anbietet. Auch Salbeiöl besitzt eine desinfizierende Wirkung, sodass es sich gut dazu eignen, Wunden zu säubern.
Thymianöl hingen ist reinigend, antifungal, desinfizierend, antiviral, antimikrobiell sowie antiparasitär. Das Öl kommt bei zahlreichen Gefäßerkrankungen sowie bei Infektionskrankheiten zum Einsatz.
Auch Erschöpfung lässt sich mit Thymianöl leicht beheben. Ebenfalls ist Thymianöl in der Lage, Krämpfe in den Beinen zu lösen, die Durchblutung zu fördern sowie den Blutdruck zu steigern, sodass seine Wirkstoffe eine äußerst positive Wirkung auf Ulcus cruris bewirken.
Kamillenöl hingegen gilt als Universalöl. Es hilft bei zahlreichen Schmerzuständen. Vor allem die äußerliche Behandlung von verschiedenen Entzündungen können mit Kamillenöl erfolgen.
Homöopathie & Globuli
Homöopathie bei Ulcus cruris – Welche Globuli beim offenen Bein?
- Hamamelis virginiana
- Apis mellifica
- Sepia officinalis
- Vipera redi
- Calcium fluoratum
- Silicea
- Sulfur
Bei einem Ulcus cruris wird meist Hamamelis virginiana verwendet. Zweimal täglich müssen die Betroffenen fünf Globuli einnehmen, wobei bei Bedarf auch die Einnahme drei- bis viermal täglich geschehen kann. Hier wird die Dosis auf drei Globuli mit der Potenz C5 gesenkt. Hamamelis virginiana wirkt bei berührungsempfindlichen Krampfadern und Muskelkaterähnlichen Schmerzen.
Weiche Schwellungen, welche aufgrund von Wärme verstärkt auftreten und hierbei stechen oder brennen, können mit Apis mellifica behandelt werden. Tritt der seltene Fall eines Ulcus cruris während einer Schwangerschaft auf, können Sepia officinalis eingenommen werden. Schweren Beinen mit dunkel gefärbten Venen, welche zudem noch schmerzhaft angeschwollen sind, verschafft Vipera redi Besserung.
Calcium fluoratum in der Potenz D12 kann sechsmal täglich zu je einer Tablette eingenommen werden. Das Mittel entlastet die Beine und sorgt dafür, dass die Giftstoffe ausgeschieden und der Ulcus cruris sich zusammenschließen kann, sodass der Heilungsprozess angetrieben wird. Ebenfalls geht das Nässen der Wunden deutlich zurück.
Bildet der Ulcus cruris viel Eiter, helfen Silicea in der Potenz D12 sowie Sulfur in der Potenz D12 deutlich. Hier werden täglich dreimal fünf Globuli eingenommen. Die Mittel wechseln sich täglich ab, sodass sie nicht parallel verabreicht werden.
Schüssler-Salze
 Hilfreich bei Ulcus cruris sind die Schüssler-Salze Nr.:
Hilfreich bei Ulcus cruris sind die Schüssler-Salze Nr.:
Zur Behandlung von Ulcus cruris eignen sich die Schüssler-Salze Nr. 5, Nr.8 sowie Nr. 10. Schüssler-Salz Nr. 5, Kalium phosphoricum, eignet sich zum Einsatz bei fauligen und übelriechenden Ausscheidungen bzw. Absonderungen. Das Schüssler-Salz hilft als Salbe wie bei einer innerlichen Anwendung.
Besonders als Salbe bietet sich die Verwendung von Kalium phosphoricum an, da es die Wundheilung anregt und somit gegen nicht heilende Wunden und Geschwüre verwendet werden kann. Auch Probleme des Bewegungsapparates aufgrund einer Überbelastung kann das Salz verwendet werden.
Liegende brennende Ausschläge vor, bietet sich die Verwendung von Schüssler-Salz Nr. 8, Natrium chloratum an. Wird das Schüssler-Salz benutzt, tritt meist ein höherer Durst aufgrund des erhöhten Natrium chloratum Bedarfs auf.
Auch steigt das Verlangen nach gesalzenen Speisen deutlich an. Ebenfalls eignen sich die Verwendung des Mittels gegen hohen Blutdruck. Blutarmut, Antriebsschwäche oder gegen Abmagerung und zur Entgiftung kann Natrium chloratum auch verwendet werden.
Bei geschwollenen Füßen sollte Schüssler-Salz Nr. 10, Natrium sulfuricum, zum Einsatz kommen. Treten geschwollene Füße oder Hände auf, hilft das Salz nachweislich. Jedoch sollten diese Beschwerden mit einer ungesunden Lebensweise zusammenhängen.
Diät & Ernährung
Richtige Ernährung bei Ulcus cruris
Die Ernährung ist bei einem ulcus cruris ausschlaggebend, da eine Fehlernährung das Risiko für eine Erkrankung deutlich erhöht. Vorwiegend soll die Ernährung gesund ausfallen, da insbesondere zu viel Fett die Venen und Arterien belastet. Aus diesem Grund sollte eine Ernährungsumstellung erfolgen, welche vorwiegend wenig tierische Fette, Zucker, weißmehlhaltige Produkte und industriell verarbeitete Speisen vorsieht.
Gleichzeitig sollte der Anteil an hochwertigen pflanzlichen Fetten, wie beispielsweise jene in Avocados, deutlich erhöht werden. Auch viel frisches Obst und Gemüse sollte am Speiseplan stehen, welcher mit Vollkornprodukten abgerundet wird. Rohes Obst und Gemüse kann allerdings bei vielen Betroffenen nur langsam eingeführt werden, da sonst Verdauungsprobleme auftreten.
Auch eine mehrmonatige Kur mit nachhaltiger Entsäuerung des Körpers hilft bei einem Ulcus cruris. Hier kommt meist ein Basenpulver mit Citratbasis zum Einsatz.
Da viele Ulcus-Patienten verstärkt unter Verstopfung leiden, müssen viele ballaststoffreiche Produkte vom Speiseplan entfernt werden. Dies sind unter anderem Süßigkeiten wie Kuchen und Schokolade, Weißmehlprodukte in Form von hellen Brotsorten und Nudeln und Fertigprodukte.
Die Verdauung kann durch die Einnahme von einem Esslöffel bzw. einigen Teelöffeln Weizenkleie morgens und abends unterstützt werden.
 Verzichten Sie so gut es geht auf:
Verzichten Sie so gut es geht auf:
- Zucker
- weißmehlhaltige Produkte
- tierische Fette
- industriell verarbeitete Nahrung
Geeignet bei einem offenen Bein sind hingegen:
- frisches Obst und Gemüse
- hochwertiges pflanzliches Fett
- Vollkornprodukte
FAQ – Fragen & Antworten
Hier finden Sie Antworten auf häufig gestellte Fragen zu Ulcus cruris.
Ulcus cruris – Tödlich?
Ist Ulcus cruris eine tödliche Krankheit?
Bei Ulcus cruris handelt es sich in keiner Form um eine sofort tödliche bzw. unbehandelbare Krankheit. Obwohl die Heilungschancen nicht immer vollständig gegeben sind und die Heilung durchaus Monate bis Jahre in Anspruch nehmen kann, sterben nahezu keine Patienten.
Erfolgt jedoch keine Behandlung und kann sich der Ulcus cruris ausbreiten, kann die Infektion das Bein bzw. Beingewebe betreffen, sodass eine Amputation notwendig wird. Wird auch diese nicht durchgeführt, kann Betroffene durchaus sterben.
Ab welchem Alter?
Ab welchem Alter tritt Ulcus cruris normalweise auf?
Ulcus cruris gilt als typische Alterskrankheit. Der Großteil der Betroffene ist im wesentlich fortgeschrittenen Alter. Häufig macht sich diese Krankheit erst ab einem Alter von 70 oder gar 80 Jahren bemerkbar, sodass junge Menschen nur in Ausnahmefällen von ihr betroffenen sind.
Eine Erkrankung vor dem 40. Lebensjahr ist zwar nicht auszuschließen, tritt jedoch äußerst selten ein. Generell sind zudem mehr Frauen als Männer von der Beinerkrankung betroffen.
Ulcus cruris – Behandeln?
Sollte ich Ulcus cruris behandeln?
Ulcus cruris gilt als Krankheit, welche unbedingt behandelt werden muss. Da die Venen bzw. Arterien der Beine oder Füße von dieser Krankheit betroffen sind, tritt eine starke Einschränkung der Alltagsgewohnheiten der Patienten ein.
Zudem können Schmerzen und Spannungen auftreten, welche die Bewegung der Beine deutlich verzögert. Auch nässende und eitrige Wunden sind für den Ulcus cruris nicht selten, sodass Entzündungen auftreten können. Nur die Behandlung durch den Facharzt hilft, die Symptome und Beschwerden zu lindern.
Heilung – Dauer?
Wie lange dauert die Heilung bei einem Ulcus cruris?
Die Heilungsdauer bei einem Ulcus cruris hängt wesentlich vom Zustand des Patienten bzw. der Erkrankung sowie der Durchführung der Therapie ab.
Wird Ulcus cruris früh erkannt und rechtzeitig passende Therapieformen veranlasst, kann eine Heilung bereits nach einigen Wochen bzw. Monaten eintreten. Hierbei muss die Therapie konsequent durchgezogen werden, damit ein rascher Heilungserfolg eintritt.
Dennoch kann die Heilung bei älteren Patienten ein Jahr oder länger andauern, da das Gewebe der Betroffenen deutlich langsamer heilt. Auch die Tatsache, dass viele ältere Betroffene die Therapie nicht konsequent durchziehen, verzögert die Heilung der Krankheit deutlich.