Der Gebärmutterhalskrebs, in der medizinischen Fachsprache auch Zervixkarzinom genannt, bezeichnet bösartige Veränderungen des Gewebes im Gebärmutterhals. Gebärmutterhalskrebs macht etwa drei Prozent aller Krebserkrankungen in Deutschland aus und betrifft vorrangig Frauen zwischen dem 35. und 55. Lebensjahr sowie Frauen über 65.
Verursacher dieses Krebses ist vor allen Dingen der sogenannte humane Papillomavirus (hpv), eine sexuell übertragbare Infektion, die krankhafte Veränderungen der Gebärmutterschleimhaut hervorruft. Genereller Schutz vor sexuell übertragbaren Krankheiten, folglich Kondome, sowie eine frühzeitige Impfung gegen hpv gelten als risikosenkend für diese Erkrankung.
Steckbrief: Gebärmutterhalskrebs
Inhaltsverzeichnis
- 1 Steckbrief: Gebärmutterhalskrebs
- 2 Definition Zervixkarzinom
- 3 Was ist Gebärmutterhalskrebs?
- 4 Ursachen & Risikofaktoren
- 5 Symptome & Anzeichen
- 6 Diagnose & Krankheitsverlauf
- 7 Häufigkeit & Diagnosedaten
- 8 Komplikationen & Folgen
- 9 Wann zum Arzt?
- 10 Behandlung & Therapie
- 11 Vorbeugung & Impfung
- 12 Prognose zur Heilung
- 13 Leben nach Behandlung
- 14 Alternative Medizin
- 15 FAQ – Fragen & Antworten
- Name(n): Gebärmutterhalskrebs; Zervixkarzinom; Kollumkarzinom
- Art der Krankheit: Krebserkrankung
- Verbreitung: Weltweit
- Erste Erwähnung der Krankheit: 1878 durch Carl Arnold Ruge
- Behandelbar: Ja
- Art des Auslösers: hpv; diverse
- Wieviele Erkrankte: Circa 3.5 Millionen
- Welchen Facharzt sollte man aufsuchen: Hausarzt; Gynäkologe; Onkologe; Chirurg
- ICD-10 Code(s): C53: c53.0; c53.1; c53.8; c53.9
Table of Contents
Definition Zervixkarzinom
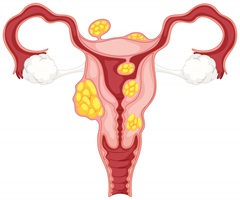
Ein Zervixkarzinom beginnt im unteren Teil des Uterus, dem Gebärmutterhals und entsteht zumeist aus den Zellen, welche diesen Bereich auskleiden. Die Gebärmutter ist ein Hohlorgan, welches der Fortpflanzung dient – hier nistet sich die befruchtete Eizelle ein und der Embryo wächst heran.
Der Gebärmutterhals, auch Zervix genannt, verbindet Uterus und Geburtskanal (Vagina) miteinander. Aus diesem Grund treffen hier zwei verschiedene Zellarten aufeinander. Zum einen handelt es sich dabei um die Zellen des Endozervix, zum anderen um jene des Exozervix (auch Ektozervix).
Der Endozervix ist mit Drüsenzellen bedeckt, welche zur Schleimbildung beitragen. Er befindet sich direkt im Anschluss an den Uterus. Der Exozervix bildet hingegen den unteren Teil des Gebärmutterhalses, der direkt mit der Vagina verbunden ist. Jener Ort, an dem die beiden Zellarten aufeinandertreffen, heißt Transformationszone. Ihre Lage kann sich mit zunehmenden Alter sowie nach einer Geburt verändern.
In den meisten Fällen beginnt ein Gebärmutterhalskrebs in der Transformationszone und bildet sich hier aus den Zellen des Exozervix. Veränderungen dieser Zellen beginnen meist mit Neoplasien beziehungsweise Dysplasien, die als präkanzeröses Stadium beschrieben werden.
Durch einen Pap-Abstrich lassen sich solche Zellmutationen leicht nachweisen und können entsprechend behandelt werden, bevor sich aus ihnen ein tatsächlicher Krebs entwickelt. Allerdings muss ein Präkarzinom oder eine präkanzeröse Veränderung nicht zwangsläufig zur Entstehung eines Tumors führen. Darüber hinaus dauert es in der Regel einige Jahre, bis die mutierten Zellen zu einem Krebs herangereift sind.
Staging-System
Liegt bereits ein Zervixkarzinom vor, dann entscheidet prinzipiell das spezifische Stadium eines Tumors, welchen Erfolg eine bestimmte Behandlung haben kann. Doch wie lassen sich jene Stadien bestimmen?
In der Medizin gibt es hierfür in Bezug auf jede Krebsart ein sogenanntes Staging-System (Stadienbestimmungssystem). Der Gebärmutterhalsrebs wird beispielsweise mit dem FIGO-Staging-System eingeordnet, das auch bei anderen Krebsarten der weiblichen Fortpflanzungsorgane zum Einsatz kommt.
Ausschlaggebend sind hierfür die histologischen Befunde sowie die Ergebnisse einer genauen körperlichen Untersuchung. Darüber hinaus wird das TNM-Staging-System angewendet, um eine detaillierte Beschreibung des vorliegenden Tumors anzufertigen.
Hierbei werden das Ausmaß (T), die Ausbreitung auf die Lymphknoten (N) sowie der Grad der Mestastasierung (M) näher bestimmt.
Stufen & Ausmaß
Im Folgenden sollen die einzelnen Stufen des Zervixkarzinoms nach dem TNM-System näher erläutert werden:
Das Ausmaß des Tumors
• Tis: Die Krebszellen finden sich nur auf der Zervixoberfläche, ohne jedoch in tiefere Gewebeschichten zu wachsen.
• T1: Die Krebszellen sind von der Oberfläche des Gebärmutterhalses in tiefere Gewebeschichten des Gebärmutterhalses eingedrungen. Der Krebs ist unter Umständen bereits bis in die Gebärmutter gewachsen, liegt aber nicht außerhalb dieser vor.
• T1a1: Die Krebsfläche ist weniger als 3 mm tief und weniger als 7 mm breit.
• T1a2: Der Bereich der Krebsinvasion ist zwischen 3 mm und 5 mm tief und weniger als 7 mm breit.
• T1b1: Der Krebs kann gesehen werden, aber der Tumor ist nicht größer als 4 cm.
• T1b2: Der Tumor kann gesehen werden und ist größer als 4 cm.
• T2: In dieser Phase ist der Krebs über den Gebärmutterhals und den Uterus hinausgewachsen, hat sich aber noch nicht an die Wände des Beckens oder des unteren Teils der Vagina ausgebreitet. Der Krebs kann jedoch in den oberen Teil der Vagina gewachsen sein.
• T2a1: Der Krebs kann gesehen werden, aber er ist nicht größer als 4 cm.
• T2a2: Der Krebs kann gesehen werden und ist größer als 4 cm.
• T2b: Der Krebs wächst bereits ins Bindegewebe des Beckens (sogenanntes Parametrium)
• T3: Der Krebs hat sich in den unteren Teil der Vagina oder die Wände des Beckens ausgebreitet und kann zudem die Harnleiter blockieren.
• T3a: Der Krebs hat sich im unteren Drittel der Vagina ausgebreitet, nicht aber an den Wänden des Beckens.
• T3b: Der Krebs ist in die Wände des Beckens gewachsen und blockiert den Harnleiter.
• t4: Der Krebs wächst über das Becken hinaus und hat sich zur Blase oder zum Rektum hin ausgebreitet.
Einfluss auf Organe
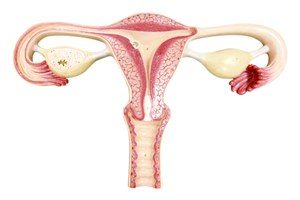
3D Darstellung der Gebärmutter
Einfluss des Tumors auf die Lymphknoten
- NX: Die nahe gelegenen Lymphknoten können hinsichtlich einer Ausbreitung des Krebses nicht beurteilt werden.
- N0: Keine Ausbreitung auf nahe gelegene Lymphknoten.
- N1: Der Krebs hat sich bereits auf nahe gelegene Lymphknoten ausgebreitet.
Einfluss des Tumors auf andere Organe
- M0: Der Krebs hat noch nicht in entfernte Lymphknoten, Organe oder Gewebe gestreut.
- M1: Der Krebs hat in andere Organe (beispielsweise Leber) und in entfernte Lymphknoten (im Hals oder der Brust) gestreut.
Stufen Bestimmung
Anhand der kombinierten Ergebnisse des FIGO- und des TNM-Synstems wird anschließend die Stufenbestimmung des Zervixkarzinoms vorgenommen. Die Stufen reichen dabei von Stadium 0 bis IV:
- Stadium 0
Diese Stufe bezeichnet in der Regel ein präkanzeröses Stadium, bei dem einerseits die Stufe Tis, also eine Gewebeveränderung an der Oberfläche, vorliegt, jedoch keine Ausbreitung irgendeiner Art vorliegt. - Stadium I
Hier liegt bereits ein Zervixkarzinom vor. Es hat die Ausmaße T1 in allen Variationen angenommen. Es liegen jedoch N0 sowie M0 vor. - Stadium II
Auch in dieser Stufe bleiben N und M unauffällig. Allerdings hat das Karzinom bereits Ausmaße der Stufe T2 angenommen. - Stadium III
Ein Stadium-III-Zervixkarzinom hat entweder in Bezug auf seine Größe Stufe t3 erreicht (dabei M0 und N0) oder liegt in beliebiger Größe vor (T1 bis t3), hat aber auf nahe gelegene Lymphknoten gestreut. Metastasierungen und Streuung auf entfernte Lymphknoten sind in diesem Krebsstadium jedoch noch nicht vorhanden. - Stadium IV
Das Stadium IV stellt den am weitesten fortgeschrittenen Gebärmutterhalskrebs dar. Dies bedeutet einerseits, dass bei M0 und N0 die Stufe t4 erreicht ist. Andererseits können hiermit auch Karzinome gemeint sein, die eine beliebige Größe erreicht, sich jedoch bereits auf entferntes Gewebe ausgebreitet haben. Es ist also durchaus denkbar, dass ein Tumor im Stadium IV klassifiziert wird, der lediglich den Wert T1 besitzt. Dann sind jedoch auch andere Organe, wie Lunge oder Leber sowie Lymphknoten im Brust oder Halsbereich betroffen.
Was ist Gebärmutterhalskrebs?
Gebärmutterhalskrebs ist ein Krebs, der sich vom unteren Teil der Gebärmutter bis in die Vagina hinein erstreckt. Es handelt sich hierbei um die häufigste Krebserkrankung bei Frauen. Bei frühzeitiger Diagnose liegt die Chance auf Heilung jedoch vergleichsweise hoch. Zudem besteht mit der Impfung gegen das humane Papillomavirus, einem der Hauptauslöser dieses Krebses, eine zuverlässige Präventionsmaßnahme vor.
Die meisten anderen Zervixkarzinome sind Adenokarzinome. Es handelt sich dabei um Krebszellen, die im Drüsengewebe entstehen. Im Falle des Gebärmutterhalskrebses betrifft dies vor allem jene Drüsenzellen, die sich am oberen Teil des Zervix (Endozervix) befinden und für die Schleimproduktion verantwortlich sind.
Obgleich die Gesamtzahlen für Zervixkarzinome in den vergangenen Jahren beständig gesunken sind, steigen dennoch die Fallzahlen für zervikale Adenokarzinome.
Neben Plattenepithelkarzinomen und Adenokarzinomen können auch diverse Mischformen beider im Gebärmutterhals auftreten. Die Medizin spricht dann von einem gemischten oder adenosquamösen Tumor. Diese Fälle sind jedoch vergleichsweise selten und entsprechen in etwa der Häufigkeit, mit welcher auch Sarkome oder Melanome in dieser Körperregion auftauchen.
Ursachen & Risikofaktoren
Es gibt eine Reihe von Risikofaktoren, die entscheidend zur Entstehung eines Gebärmutterhalskrebses beitragen können. Einige dieser Faktoren sind sogar direkt dafür verantwortlich, dass ein sogenanntes vorkanzeröses Stadium, also ein Präkarzinom entsteht. Im Folgenden sollen jene Faktoren für Gebärmutterhalskrebs im Überblick dargestellt werden:
HP-Virus
Humanes Papillomavirus (hpv)
Die Infektion mit hpv ist der wesentliche Risikofaktor bei der Entstehung von Gebärmutterhalskrebs. Es handelt sich dabei um eine Gruppe von circa 150 artverwandten Viren, von denen einige das Wachstum der sogenannten Papillome (Warzen) begünstigen.
Humaner Papillomavirus (hpv)
hpv infiziert im Gegensatz zu vielen anderen Virusarten nicht etwa das Blut oder innere Organe, sondern stets äußere Hautschichten beziehungsweise die Schleimhäute der Geschlechtsorgane sowie des Munds oder des Afters. Daher gehört Geschlechtsverkehr zu den Hauptübertragungswegen dieser Viren.
Während nach einer Infektion die meisten Arten von hpv lediglich zu Warzen an Händen, Füßen, den Lippen sowie den äußeren Geschlechtsorganen führen, können wiederum andere Typen dieses Erregers direkt in der Vulva ein Warzenwachstum auslösen.
Die Viren des ersten Typs haben kaum Auswirkungen auf das Krebsrisiko. Die zweite Variante des HP-Virus hingegen gilt als Hochrisikotyp. Einige Ärzte glauben sogar, dass die Infektion mit hpv zwingend vorliegen muss, damit sich überhaupt ein Zervixkarzinom entwickeln kann, unabhängig von weiteren ausschlaggebenden Faktoren.
Sollte also beispielsweise eine genetische Disposition vorliegen, kann diese lediglich zum Ausbruch kommen, wenn gleichzeitig eine hpv-Infektion vorliegt. Obgleich vieles für diese Theorie spricht, ist sie noch nicht abschließend belegt. Das hohe Krebsrisiko, das generell von hpv ausgeht, ist hingegen bewiesen.
hpv
hpv ist ein relativ verbreiteter Virus, dessen Übertragung recht einfach verläuft. Folglich ist eine Infektion keine Seltenheit. Zumeist wird dies nicht bemerkt, da die Viren oft mühelos vom Körper bekämpft werden können. Nur in einigen Fällen gelingt dies nicht und Papillome werden chronisch. Hernach bilden erst chronische Hochrisiko-hpv-Typen eine Ursache für Zervixkarzinome.
Dank eines Impfstoffes ist es möglich, die Ansteckung mit risikoreichen hpv-Viren zu vermeiden. Allerdings sollte eine Impfung stets vor dem ersten Sexualkontakt erfolgen. Ist jedoch eine Infektion bereits eingetreten, so gibt es keine Heilung. Lediglich eine Behandlung der Warzen sowie eines abnormalen Zellwachstums sind möglich.
Hauptursache für den Gebärmutterhalskrebs ist eine Infektion mit dem humanen Papillomavirus, kurz hpv genannt. Diese übertragen sich hauptsächlich durch direkten Hautkontakt, vorrangig beim ungeschützten Geschlechtsverkehr. Etwa 80 Prozent der deutschen Bevölkerung stecken sich mit diesem Virus an, jedoch verbleibt er nur bei 20 Prozent der Betroffenen im Körper. Nur fünf Prozent dieser Patienten wiederum entwickeln den Gebärmutterhalskrebs.
Rauchen
gilt als eine der Hauptursachen für etliche Krebserkrankungen. Der Grund hierfür ist, dass Tabak neben Nikotin viele weitere krebserregende Chemikalien beinhaltet. Diese werden gemeinsam mit dem Rauch von der Lunge absorbiert und beim dort stattfindenden Sauerstoffaustausch in die rote Blutkörperchen transportiert. Durch diese wiederum gelangen die Karzinogene in jeden Bereich des Körpers.
Frauen, die rauchen, sind doppelt so häufig von einem Gebärmutterhalskrebs betroffen, als Nichtraucherinnen. Bei ihnen lassen sich in der Zervixschleimhaut sogar diverse Nebenprodukte des Tabaks finden, welche speziell die dna von Zervixzellen schädigt. Zudem beeinflusst Rauchen das Immunsystem derart, dass eine Bekämpfung des HP-Virus schwieriger für den Körper wird.
Chlamydieninfektion
Chlamydien sind eine relativ häufige Art von Bakterien, die das Fortpflanzungssystem infizieren können. Sie werden durch sexuellen Kontakt verbreitet und können eine Entzündung des Beckens verursachen sowie zu Unfruchtbarkeit führen. In den meisten Fällen zeigen sich allerdings gar keine Symptome.
Dennoch ist diese Krankheit als sehr gefährlich einzustufen. Denn einige Studien haben ein erhöhtes Risiko für Gebärmutterhalskrebs bei Frauen beobachtet, deren Blutuntersuchungen und Zervixschleimhaut Anzeichen für eine frühere oder gegenwärtige Chlamydieninfektion aufwiesen.
Immunschwächung
Beeinträchtigung des Immunsystems
Übergewicht, Diäten, bei denen ein Mangel an bestimmten Vitaminen oder Mineralstoffen besteht sowie diverse Krankheiten können das Immunsystem nachhaltig beeinträchtigen. Studien haben festgestellt, dass Frauen, bei denen eine Schwächung des Immunsystems besteht, wesentlich häufiger an einem Zervixkarzinom leiden, als vitale Frauen.
Ein Grund hierfür liegt darin, dass auch das HP-Virus weniger gut bekämpft werden kann. Es scheinen jedoch noch weitere Gründe vorzuliegen, die noch nicht abschließend geklärt sind. So entwickeln vor allem übergewichtige Frauen ein Adenokarzinom im Gebärmutterhals.
Antibabypille
Langfristige Verwendung von oralen Kontrazeptiva (Antibabypille)
Es gibt Hinweise darauf, dass die Einnahme von oralen Kontrazeptiva über einen langen Zeitraum hinweg das Risiko von Gebärmutterhalskrebs erhöht. Die Forschung legt nahe, dass das Risiko stetig zunimmt, je länger diese Mittel eingenommen werden. Nach Absetzen der Antibabypille bedarf es hernach sogar 10 Jahre, bis sich das Risiko in etwa den Normalwerten von Frauen angeglichen hat, die niemals auf diese Art verhütet haben.
In den vergangenen Jahren wurde die Pille oftmals auch Minderjährigen, beispielsweise zur Bekämpfung von Akne oder Regelschmerzen, während der Pubertät verschrieben. Aufgrund des erhöhten Krebsrisikos wird nun darüber diskutiert, die Pille entweder erst nach Erreichen der Volljährigkeit zu verschreiben oder nur dann zu empfehlen, wenn die Betreffende sexuell aktiv ist. Rechtliche Regelungen hierzu bestehen allerdings noch nicht.
Wirtschaftlicher Status
Es konnte weltweit beobachtet werden, dass Frauen aus sozial schwächeren Schichten wesentlich häufiger an einem Zervixkarzinom leiden, als andere Frauen. Selbstverständlich sind die persönlichen Verhältnisse per se kein eigentlicher Faktor für die Krebsentstehung.
Jedoch haben Menschen aus sozial schlechter gestellten Schichten einerseits einen oftmals schlechteren Lebensstil und haben andererseits häufig nicht die Möglichkeit sich regelmäßig einer Untersuchung mit Pap-Abstrich zu unterziehen.
Da in Deutschland der regelmäßige Besuch beim Frauenarzt sowie ein routinemäßiger Abstrich von der Krankenkasse finanziert wird, besteht dieses Problem hier weniger als in Ländern, bei denen jede Untersuchung privat bezahlt werden muss beziehungsweise kein flächendeckendes Gesundheitssystem besteht.
Schwangerschaft
Mehrere Schwangerschaften
Frauen, die drei oder mehr Schwangerschaften hatten, haben ein erhöhtes Risiko an Gebärmutterhalskrebs zu erkranken. Die Gründe hierfür sind jedoch noch ungeklärt. Es existieren eine Reihe von Theorien hierzu, die jedoch in der medizinischen Fachwelt äußerst kontrovers diskutiert haben.
So besagt eine Theorie beispielsweise, dass für mehrere Schwangerschaften selbstverständlich ein häufiger ungeschützter Geschlechtsverkehr notwendig ist und dadurch die Ansteckung mit hpv wahrscheinlicher wird. Eine weitere Hypothese besagt, dass die hormonellen Veränderungen während der Schwangerschaft ein Karzinom in gleicher Weise wie die langfristige Einnahme von Kontrazeptiva begünstigen.
Frauen, die bei ihrer Schwangerschaft jünger als 17 Jahre alt sind, erkranken in etwa zweimal häufiger an Gebärmutterhalskrebs als ältere Frauen. Auch hierfür gibt es noch keine schlüssige Erklärung.
Diethylstilbestrol (DES)
DES ist ein hormonelles Medikament, welches zwischen 1940 und 1970 einigen Frauen verabreicht wurde, um eine Fehlgeburt zu verhindern. Jedoch sind nicht diese Frauen, sondern vor allem ihre Töchter von einem erhöhten Krebsrisiko betroffen. Sie entwickeln zum einen eher seltene Zervixkarzinome und bekommen diese in einem vergleichsweise jungen Alter.
Insgesamt sind nach ersten Schätzungen ungefähr 0,1% der Frauen direkt betroffen, deren Mütter DES eingenommen haben. Studien hierzu sind jedoch noch nicht abgeschlossen. Darüber hinaus wird aktuell diskutiert, ob die Betroffenen überdies ein erhöhtes Risiko aufweisen, nach einer zusätzlichen hpv-Infektion einen Krebs auszubilden.
Genetische Disposition
Tritt Gebärmutterhalskrebs bei einem nahen Verwandten auf, so ist die Chance für betroffene Frauen etwa zwei bis drei Mal höher ein Zervixkarzinom zu entwickeln, als dies bei Frauen der Fall ist, in deren Familiengeschichte sind keine Krebserkankung dieser Art finden lässt.
In den vergangenen Jahren wurde diese Tatsache eingehend von der Forschung untersucht. Hierbei konnte festgestellt werden, dass spezifische Gene (häufig als Krebsgen bezeichnet) für die Entwicklung von Gebärmutterhalskrebs und Brustkrebs verantwortlich gemacht werden können.
Ein Nachweis auf dieses Gen ist einer Frau jederzeit möglich. Ein positives Ergebnis dieses Testes ist allerdings nicht gleichzusetzen mit einem tatsächlichen Entstehen von Krebs. Es besagt vielmehr, dass die Wahrscheinlichkeit hierfür stark erhöht ist.
Dennoch entscheiden sich nicht wenige Frauen, die das “Krebsgen” besitzen, dafür, die Gebärmutter sowie die Brüste entfernen zu lassen, bevor sich ein Tumor bilden kann. Die Meinungen hierzu sind in der Fachwelt geteilt. Denn sowohl die Mastektomie als auch die Hysterektomie in jungem Alter können gravierende Folgen für die Betroffene haben.
Symptome & Anzeichen
Vor allem das Frühstadium des Gebärmutterhalskrebses, also das sogenannte präkanzeröse Stadium, hat oftmals keine erkennbaren Symptome und Anzeichen. Das gilt ebenso für Tumore, die bereits tiefer ins Gewebe eingedrungen sind, jedoch noch nicht auf benachbartes Gewebe des Uterus oder der Vagina übergegriffen haben.
 Die ersten Anzeichen zeigen sich also erst, wenn bereits ein fortgeschritteneres Krebsstadium erreicht ist. Dann zeigt sich der Krebs beispielsweise durch abnormale Blutungen. Für den medizinischen Laien sind diese allerdings eher schwer zu erkennen. Denn nur die wenigstens Frauen haben zeit ihres Lebens eine durchweg geregelte Periode.
Die ersten Anzeichen zeigen sich also erst, wenn bereits ein fortgeschritteneres Krebsstadium erreicht ist. Dann zeigt sich der Krebs beispielsweise durch abnormale Blutungen. Für den medizinischen Laien sind diese allerdings eher schwer zu erkennen. Denn nur die wenigstens Frauen haben zeit ihres Lebens eine durchweg geregelte Periode.
Oftmals können Stress oder eine Umstellung der Ernährung sowie Krankheiten dafür sorgen, dass die Regelblutung früher oder später eintritt. Auch die Menge des abgegebenen Blutes kann durchaus variieren. Sollte eine einmalige Unregelmäßigkeit bestehen, ist dies also eher kein Grund zur Sorge.
Ein Karzinom bewirkt allerdings, dass es stetig zu Abnormalitäten im Blutungsverhalten kommt. Darüber hinaus können auch Vaginalblutungen nach dem Sex sowie nach der Menopause eintreten, was im Normfall selten der Fall ist.
Neben ungewöhnlichen Blutungen stellt auch ein abnormer vaginaler Ausfluss ein Anzeichen für das Vorliegen einer Krebserkrankung dar. Hierzu gehört beispielsweise, dass übermäßig viel Schleim abgesondert wird oder die Vaginalsekrete Verfärbungen aufweisen.
Als weiterer Hinweis gelten Schmerzen beim Geschlechtsverkehr, die nicht auf eine bestimmte Sexualpraxis zurückzuführen sind. Diese werden mit fortschreitendem Krebsstadium zunehmend stärker.
Je nach Stadium
Vor allem in den späten Stadien des Zervixkarzinoms zeigen sich hernach auch Symptome in anderen Körperbereichen. So kann es beispielsweise zu Nierenbeschwerden kommen, wenn der Tumor durch eine beträchtliche Größe den Harnleiter einklemmt. Schmerzen können zudem in jenen Organen eintreten, in welche ein Karzinom gestreut hat.
Eindeutig erkennbare Symptome, die auf Gebärmutterhalskrebs hindeuten, gibt es nicht. Vor allem im Anfangsstadium haben die Patientinnen kaum Beschwerden. Mögliche Symptome, die allerdings auch auf andere Krankheiten hindeuten können, sind:
- Schmerzen beim Wasserlassen,
- ein übel riechender Ausfluss
- oder auch Schmierblutungen nach dem Geschlechtsverkehr.
Diagnose & Krankheitsverlauf
Der beste Weg, um Gebärmutterhalskrebs frühzeitig zu erkennen ist eine regelmäßige gynäkologische Untersuchung mit Pap-Abstrich. Bei diesem wird die Zervixschleimhaut auf das Vorhandensein von HP-Viren untersucht, die als Hauptursache für die Entstehung eines Zervixkarzinoms gelten.
Der Pap-Abstrich ist derzeit die einzige Möglichkeit der Früherkennung, welche wiederum die Heilungschancen bei diesem Krebs enorm erhöhen. Es wird daher geraten, dass Frauen sich etwa zweimal jährlich diesem Test unterziehen. In Deutschland wird er von allen Krankenkassen finanziell übernommen.
Die routinemäßige gynäkologische Untersuchung erfolgt in der Regel mit einer gründlichen Anamnese, bei welcher ermittelt wird, ob Krebserkrankungen bereits in der Familie aufgetreten sind. Darüber hinaus wird hierbei ermittelt, ob die Regelblutung regelmäßig erfolgt, welche Verhütungsmaßnahmen von der Patientin getroffen werden und wie sich in Bezug auf Häufigkeit und Partner das Sexualverhalten gestaltet.
Hinzu kommt eine körperliche Untersuchung, bei welcher das Innere der Vagina betastet wird. Zudem wird der bereits erwähnte Pap-Abstrich genommen. Zeigen sich hierbei Auffälligkeiten, ist damit aber noch nicht die Diagnose Krebs gegeben.
Zur Abklärung ungewöhnlicher Ergebnisse eines Pap-Tests, abnormer Blutungen oder Schmerzen werden folgende diagnostische Tests vorgenommen:
Kolposkopie
Die Kolposkopie wird in der Regel vom behandelnden Gynäkologen selbst vorgenommen. Hierbei wird ein Spekulum in die Vagina eingeführt, das dem Arzt dabei hilft, den Gebärmutterhals sichtbar zu machen. Anschließend wird ein Koloskop vor dem Eingang der Vagina angebracht. Es handelt sich dabei um ein Vergrößerungsglas, mit welchem der Arzt die Oberfläche des Zervix eingehender betrachten kann.
Eine Koloskopie ist im Grunde nicht mehr oder weniger unangenehm als eine normale gynäkologische Untersuchung, Sie kann zudem auch problemlos vorgenommen werden, falls eine Patientin schwanger ist. Allerdings ist sie nicht möglich, wenn die Frau während der Untersuchung ihre Periode hat, da die abgesonderten Sekrete die normale Schleimhaut deutlich überdecken.
Zeigen sich während der Untersuchung abnorme Veränderungen, wird der Gynäkologe diese zunächst mit einer schwachen Essiglösung betupfen. Hierdurch werden die Bereiche noch einmal hervorgehoben. Anschließend kann direkt eine Biopsie erfolgen. Dabei werden winzige Gewebeteile entnommen und für weitere Tests in ein Labor eingeschickt.
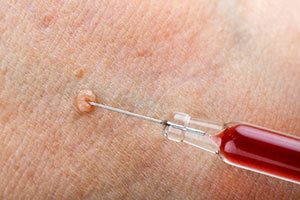
Zervixbiopsie
Die Zervixbiospie wird während der Kolposkopie durchgeführt. Hierbei wird mit einer dünnen Zange oder einer Art Schaber ein winziges Gewebestück aus der Schleimhaut des Gebärmutterhalses entnommen. Dieses wird anschließend mit einem Mikroskop untersucht, wobei festgestellt werden kann, ob es sich um normale Zellen, präkaneröse Zellen oder bereits Krebszellen handelt.
Während die Kolposkopie an sich nicht schmerzhaft ist, kann es nach einer Zervixbiopsie durchaus zu Schmerzen, Blutungen oder Krämpfen kommen. In einigen Fällen wird daher ein leichtes Lokalanästhetikum verwendet.
Endozervikale Kürettage
Die meisten Zervixkarzinome entstehen in der sogenannten Transformationszone, also dem Bereich des Gebärmutterhalses, in welchem Vaginalzellen und Gebärmutterzellen aufeinandertreffen. Dieser Bereich kann abhängig vom Alter der Frau sowie etwaigen vergangenen Schwangerschaften weiter vorn oder hinten im Zervix liegen. Besonders dann, wenn er sich deutlich in Richtung des Uterus befindet, kann er mit einer Kolposkopie nicht zu sehen sein.
In diesen Fällen wird ein Arzt eine endozervikale Kürretage vornehmen. Hierfür wird ein Kürette genanntes, schmales Gerät in den Gebärmutterhals eingeführt, um die obere Schleimhautschicht abzuschaben. Das hierbei gewonnene Gewebe wird anschließend zur Untersuchung in ein Labor eingeschickt. Leichte Schmerzen und Blutungen sind übliche Folgen dieses Eingriffs.
Kegelbiopsie
Bei diesem Eingriff wird ein Kegelförmiges Gewebestück, das sich vom Endozervix bis zum Exozervix erstreckt, von einem Arzt entnommen. Hierdurch dies die gesamte Transformationszone entnommen, in welcher sich ein Gebärmutterhalskrebs in der Regel zuerst zeigt. Diese Prozedur kann mit verschiedenen Instrumenten ausgeführt werden.
Bei der Kaltmesser-Kegelbiopsie wird beispielsweise ein medizinisches Skalpell eingesetzt. Möglich ist hier aber auch die Anwendung eines Lasers. Andere Verfahren, beispielsweise die Schleifexzision arbeiten mit einem erhitzten Draht für die Gewebeentnahme. Generell wird eine Kegelbiopsie bei Verwendung eines Lokalanästhetikums durchgeführt. Zum Teil ist jedoch auch eine Vollnarkose angebracht.
Es ist durchaus auch möglich, mit diesem Eingriff präkanzeröses Gewebe und unter Umständen sogar einen Krebs der Stufe T0 zu entfernen. Dann gilt die Kegelbiopsie als Behandlungsmethode.
Generell sind keine bleibenden Schäden durch diesen Eingriff zu erwarten. Er beeinflusst auch nicht die Chancen auf eine spätere Schwangerschaft der Frau. Allerdings ist es möglich, dass hierdurch eine vorzeitige Geburt eingeleitet wird, sollte die Patientin schwanger sein.
Zystoskopie
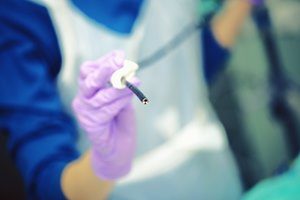
Die Zystoskopie wird in der Regel dann durchgeführt, wenn die vorherigen Tests bereits ergeben haben, dass ein Zervixkarzinom vorliegt. Diese Untersuchung dient schließlich dazu, zu bestimmen, in welchem Stadium sich der Tumor befindet. Hierfür wird ein dünner Draht mit Linse und einem Licht durch die Harnröhre ins Innere der Blase gelegt.
Hierdurch kann schließlich ermittelt werden, ob der Krebs bereits ins Becken ausgestrahlt hat, beziehungsweise eine solche Größe erreicht hat, dass er auf angrenzendes Gewebe drückt.
Die Zystoskopie wird im Normalfall mit einem Lokalanästhetikum durchgeführt. Nur selten ist eine Vollnarkose notwendig.
Proktoskopie
Die Proktoskopie ist ebenfalls ein Test, bei dem festgestellt werden soll, welches Ausmaß ein Krebs bereits erreicht hat. Denn nicht selten beeinflusst ein weiter fortgeschrittenes Zervixkarzinom den Rektalbereich.
Bildgebende Untersuchung
Hat ein Arzt bereits ein Zervixkarzinom durch die Analyse von Gewebe, welches bei einer Biopsie entnommen wurde, festgestellt, folgen in der Regel diverse bildgebende Tests. Häufig werden dann beispielsweise Röntgenaufnahmen der Brust erstellt.
Dadurch kann festgestellt werden, ob der Krebs in die Lunge gestreut hat, also bereits in einem sehr späten Stadium vorliegt.
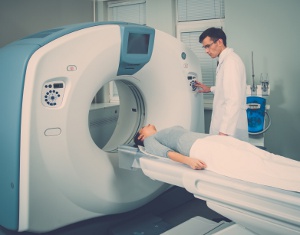
Eine Computertomographie (CT)
Zu den üblichen bildgebenden Tests zählen auch das CT (Computertomographie) sowie das MRT (Magnetresonanztomographie). Mithilfe dieser Verfahren kann ermittelt werden, welchen Umfang ein Zervixkarzinom hat und wie weit es bereits ins Gewebe eingedrungen ist.
Möglich ist aber auch ein intravenöses Pyelogramm (auch Urographie genannt). Hierbei wird ein spezieller Farbstoff injiziert, der verändertes Gewebe im Harnsystem deutlich machen soll. Durch eine Röntgenaufnahme können dann die betroffenen Bereiche sichtbar gemacht werden. Dieses Verfahren zeigt überdies, wenn Blockaden aufgrund eines Tumors bestehen.
Schließlich wird als bildgebendes Verfahren auch die sogenannte Positronen-Emissions-Tomographie, kurz PET-Scan, durchgeführt. Hierbei werden dem Körper radioaktive Atome zugeführt. Diese werden besonders schnell von Krebszellen absorbiert. Mit einer speziellen Kamera wird der Körper anschließend auf jene Zellen hin untersucht, die besonders reich an Radioaktivität, ergo kanzerös sind.
Der PET-Scan wird vor allem dafür eingesetzt, Metastasen im Körper zu finden beziehungsweise herauszufiltern, welche Lymphe bereits mit den Krebszellen in Kontakt gekommen sind.
Die jährliche Krebsvorsorge beim Frauenarzt wird spätestens ab dem 20. Lebensjahr dringend empfohlen – nur so kann diese Erkrankung rechtzeitig bemerkt werden. Bei dieser Untersuchung wird der Gebärmutterhals auf eventuelle Veränderungen hin abgetastet. Zudem wird ein Abstrich gemacht, welcher im Labor genau untersucht wird. Wird Gebärmutterhalskrebs festgestellt, folgen weitere Untersuchungen wie Ultraschalluntersuchungen von Unter- und Oberbauch sowie die Spiegelung von Enddarm und Blase.
Häufigkeit & Diagnosedaten
Gebärmutterhalskrebs gilt als eine der häufigsten Todesursachen und zudem als vierthäufigste Krebserkrankung bei Frauen. Schätzungen belaufen sich darauf, dass weltweit etwa 3,5 Millionen Frauen betroffen sind.
Zudem kommt es jährlich in etwa zu 530 000 Neuerkrankungen sowie circa 270 000 Todesfällen. Auffällig ist dabei, dass in den Industrienationen, die über eine flächendeckende Gesundheitsvorsorge verfügen, die Fallzahlen kontinuierlich rückläufig sind. Hier ist zudem die Mortalitätsrate bei dieser Erkrankung um etwa 50 % zurückgegangen.
Anders gestaltet sich die Situation hingegen in sogenannten Entwicklungsländern. In diesen treten etwa 70 % aller Zervixkarzinomfälle auf. Hier gilt Gebärmutterhalskrebs zudem als häufigste krebsbedingte Todesursache.
Ein Grund hierfür können einerseits stärkere Umweltbelastung und mangelnde hygienische Möglichkeiten sein, die zur Verbreitung diverser Krankheiten beitragen. Zudem fehlt es hier am Zugang zu entsprechenden Verhütungsmitteln. Das ermöglicht eine raschere Verbreitung des humanen Papillomavirus.
Schließlich fehlt eine flächendeckende Gesundheitsvorsorge. Frauen aus Entwicklungsländern haben kaum Zugang zu einem Gynäkologen. Es ist auch möglich, dass sie sich eine regelmäßige Kontrolle bei einem solchen finanziell nicht leisten können. Denkbar ist aber auch, dass schlicht eine Aufklärung darüber fehlt, welche Vorteile aus dem regelmäßigen Pap-Abstrich gezogen werden können.
Generell fehlen hier also die Möglichkeiten einer frühen Diagnose. Somit gestaltet sich die Gesamtsituation für Frauen aus sozial schwächeren Gebieten als sehr schwierig, da der Krebs zumeist erst entdeckt wird, wenn er bereits weit fortgeschritten ist.
Herkunft & Alter
Deutliche Unterschiede lassen sich der Statistik zufolge in Hinblick auf die Karzinomentstehung bei diesem Krebs auch bei der Herkunft der Patienten erkennen. So sind hispanische Frauen wesentlich häufiger betroffen, als beispielsweise asiatische Frauen.
Abschließende Untersuchungen hierbei gibt es jedoch nicht. Möglich wäre beispielsweise, dass das HP-Virus in einigen Ländern schlicht häufiger ist als in anderen. Ob die Herkunft das Vorhandensein eines bestimmten krebsauslösenden Gens beeinflusst ist allerdings noch unklar.
Komplikationen & Folgen
Es gibt eine Reihe von Komplikationen, die entweder in Folge eines fortgeschrittenen Krebsstadiums oder als Nebenwirkung der Behandlung eintreten können.
Als relativ häufige Komplikation tritt beispielsweise eine verfrühte Menopause ein. In diesen Fällen wurden die Eierstöcke entweder komplett entfernt oder bei der Behandlung beschädigt. Besonders für jüngere Frauen kann dies sehr belastend sein, da die Umstellung hernach sehr plötzlich erfolgt und mit etlichen körperlich anstrengenden Symptomen einhergeht.
Nicht zu vernachlässigen ist jedoch auch die psychische Komponente hierbei. Denn nach einer Menopause ist es nicht mehr möglich ein Kind zur Welt zu bringen. Die fehlenden Hormone bewirken aber auch einen Abfall der Libido, eine Ausdünnung des Knochengewebes (Osteoporose) sowie starke Stimmungsschwankungen und Stress. Hier sollte, falls dies überhaupt möglich ist, über eine Hormonersatztherapie nachgedacht werden.
Als weitere Komplikation kann sich beispielsweise bei der Behandlung mit Strahlentherapie eine Verengung der Vagina bilden. Hierdurch wird der Geschlechtsverkehr sehr schmerzhaft oder gar unmöglich. Mit Hilfe von diversen Cremes und einem Vaginaldilator (trapezförmiger Spreizer) ist jedoch eine Behandlung dieses Leidens möglich.
Wurden im Zuge einer Krebsbehandlung die Lymphknoten im Becken entfernt, kann die die normale Funktion des Lymphsystems stören. Hierzu gehört unter anderem die Regulierung des Flüssigkeitstransportes im Körper. Ohne diesen Prozess können sich schließlich Ödeme bilden, wodurch verschiedene Körperteile, darunter auch der Gebärmutterhals, anschwellen. Diverse Massagetechniken oder Kompressionsbekleidung kann diesen jedoch entgegenwirken.
Sehr häufig treten besonders nach der Krebsdiagnose Depressionen ein. Diese sollten unbedingt durch einen Therapeuten behandelt werden. Aus diesem Grund verfügen die meisten Krankenhäuser und Frauenkliniken über speziell ausgebildete Psychologen, Traumabetreuer und Spezialschwestern. Ihre Hilfe sollte dringlichst in Anspruch genommen werden.
Spätes Stadium
Im fortgeschrittenen Krankheitsstadium und vor allem, wenn der Krebs bereits metastasiert hat, können sehr starke Schmerzen auftreten. Nicht selten sind Nervenenden und Knochen von Metastasen betroffen.
Eine schwerwiegende Komplikation ist das Nierenversagen
Der Einsatz von starken Schmerzmitteln ist hier oftmals unabdingbar. Dies trägt allerdings zu einer weiteren Komplikation bei, die sich ergeben kann, wenn der Tumor auf das Harnsystem drückt: Nierenversagen. Dieses geht wiederum mit Schmerzen, Müdigkeit, Kurzatmigkeit sowie Schwellungen und Ödemen einher. Zudem kann es zu Blutungen kommen, die sich hernach im Urin zeigen. Aber auch Darmblutungen und Vaginalblutungen sind als Komplikation der Krebserkrankung möglich.
Neben Blutgerinnseln, die relativ leicht behandelt werden können, stellen sich im fortgeschrittenen Stadium einen Zervixkarzinoms unter Umständen auch sogenannte Fisteln ein. Diese werden oftmals in der Blase oder der Vagina gebildet. Oftmals können diese ob des Allgemeinzustandes der Patientin nicht operativ entfernt werden. Eine medikamentöse Behandlung der Symptome ist jedoch möglich.
Generell führt eine Behandlung von Gebärmutterhalskrebs mitunter zu diversen leichten Erkrankungen der Vagina. Denn oftmals ist das Scheidenklima durch eine Bestrahlung oder ähnliches geschwächt, wodurch Bakterien und Pilze ein leichtes Spiel haben. Diese Erkrankungen können jedoch zumeist ebenfalls medikamentös behandelt werden.
Wann zum Arzt?
Wann sollte man zum Arzt gehen?
Ein Zervixkarzinom zeigt sich im Frühstadium sowie im Vorstadium in der Regel nicht anhand bestimmter Symptome. Aus diesem Grund sollten sich Frauen etwa einmal im halben Jahr einer routinemäßigen Untersuchung unterziehen. Das gilt vor allem auch dann, wenn orale Kontrazeptiva eingenommen werden oder bereits hpv diagnostiziert wurde. Mitunter empfiehlt ein Gynäkologe auch häufigere Termine, die dann stets eingehalten werden sollten.
Es gibt jedoch auch darüber hinaus einige Beschwerden, die den Besuch bei einem Arzt nahe legen. Hierzu gehören Unregelmäßigkeiten in Bezug auf die Monatsblutung. Was schließlich als unregelmäßig empfunden wird, kann dabei sehr stark von Person zu Person variieren.
Hier soll lediglich ein Beispiel genannt werden:
Dauert die Regel im Normalfall in etwa sechs Tage, hielt aber in den vergangenen drei Monaten zwischen neun und zwölf Tagen an, ist dies durchaus als stark abweichend zu betrachten. Veränderungen können sich aber auch in Bezug auf die Blutmenge einstellen. Werden also während der letzten drei Regelblutungen zwei bis drei mehr Tampons (bzw. Binden oder Mooncups) benötigt, sollte dies ebenfalls von einem Arzt abgeklärt werden.
Schmerzen und anormaler Ausfluss sollten sofort von einem Arzt begutachtet werden. Es muss sich selbstverständlich bei diesen Fällen nicht unbedingt um Krebs handeln. Es gibt aber noch einige weitere Erkrankungen des Genitaltraktes, der ähnliche Beschwerden hervorruft.
Behandlung & Therapie
Die Behandlungsoptionen für jeden Patienten mit Gebärmutterhalskrebs hängen im Wesentlichen vom individuellen Krankheitsstadium ab. Besonders bei fortgeschritteneren Zervixkarzinomen kann dann durchaus eine kombinierte Behandlung sinnvoll sein.
Es sollte dabei jedoch stets bedacht werden, dass es sich hierbei oft um schwerwiegende Eingriffe handelt, die eine gravierende Auswirkung auf den Körper und die weitere Gesundheit einer Patientin haben können. Betroffene sollten deshalb die vorgeschlagenen gründlich prüfen.
Manchmal empfiehlt es sich zudem eine zweite Meinung einzuholen. Zudem ist es sinnvoll sich Hilfe bei Psychologen oder Sozialtherapeuten holen. Diese können nicht nur die Betroffene selbst, sondern auch Angehörige während der anstrengenden Behandlungszeit betreuen.
Im Folgenden soll ein Überblick über die möglichen Behandlungsoptionen geboten werden:
Kryochirurgie
Pixabay / episy2
Bei der Kyrochirurgie wird eine sehr kalte Metallsonde direkt in den Gebärmutterhals eingeführt. Dies tötet die abnormalen Zellen ab, indem diese einfroren werden. Dieser Eingriff kann sowohl ambulant als auch stationär erfolgen.
Nach der Kryochirurgie kann es einige Wochen lang einen wässrige Ausfluss kommen. Generell empfiehlt sich die Behandlung bei Vorliegen eines sehr frühen Stadiums, bei welchen die Krebszellen noch nicht in tiefere Gewebeschichten eingedrungen sind, sonderns lediglich die obere Schleimschicht befallen haben.
Laser Behandlung
Ein fokussierter Laserstrahl, der durch die Vagina geleitet wird, dient dazu, anormale Zellen zu verdampfen beziehungsweise zu verbrennen oder ein kleines Stück Gewebe komplett zu entfernen. In der Regel handelt es sich hierbei um einen recht simplen Eingriff, der mit nur wenig Nebenwirkungen einhergeht und vor allem im Frühstadium eines Zervixkarzinoms angewendet wird. Er erfolgt zudem lediglich mit lokaler Anästhesie.
Konisation
Als Konisation wird die sogenannte Kegelbiopsie bezeichnet. Diese stellt auch ein diagnostisches Verfahren dar. Hierbei wird ein kegelförmiges Stück Gewebe aus dem Gebärmutterhals entfernt. Dieser Eingriff erfolgt mit einem chirurgischen Skalpell, einem Laser-Messer (Kaltmesser-Kegelbiopsie) oder mit einem dünnen, elektrisch beheizten Draht (Elektrochirurgie, LEEP- oder LEETZ-Verfahren).
Trachelektomie
Als Trachelektomie wird die operative Entfernung des Gebärmutterhalses und des oberen Teils der Vagina bezeichnet. Im Gegensatz zu einer Hyperektomie bleibt die Gebärmutter jedoch unangetastet, wodurch auch die Gebärfähigkeit einer Frau prinzipiell bestehen bleibt. Allerdings wurde beobachtet, dass nach diesem Eingriff ein erhöhtes Risiko für Fehlgeburten besteht. Darüber hinaus ist eine Geburt lediglich über einen Kaiserschnitt, nicht jedoch auf natürlichem Wege möglich.
Die meisten Trachelektomien werden laparoskopisch durch die Bauchdecke oder die Vagina durchgeführt. Sie erfolgt zudem überwiegend mit einer gleichzeitigen Lymphknotendissektion.
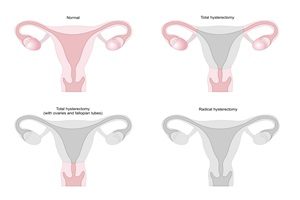
Einfache Hysterektomie
Die einfache oder totale Hysterektomie bezeichnet eine Operation, bei welcher der Uterus (die Gebärmutter sowie der Gebärmutterhals) entfernt wird, nicht jedoch die Eierstöcke und Gewebebänder. Auch die Vaginal- und Beckenlymphknoten bleiben bei diesem Eingriff erhalten.
Es gibt verschiedene Möglichkeiten, eine Hysterektomie durchzuführen. Bei einer abdominalen Hysterektomie wird der Uterus beispielsweise durch einen chirurgischen Einschnitt im Bauchraum entfernt. Es ist aber auch eine vaginale Hysterektomie, also die Entfernung durch den Vaginalgang möglich.
Eine weitere, sehr gewebeschonende Methode ist die laparoskopische Hysterektomie, bei der lediglich dünne Drähte in den Körper eingeführt werden. Hierfür sind nur einige wenige kleine Einschnitte nötig, die hernach kaum zu sehen sind. Teilweise kann dieser Eingriff auch komplett durch einen Roboterarm, der selbstverständlich von einem Arzt gesteuert wird, ausgeführt werden. Dies ermöglicht ein sehr präzises Vorgehen und findet aus diesem Grund immer mehr Zuspruch.
Nach einer normalen Hysterektomie ist in der Regel ein mehrtägiger Krankenhausaufenthalt vonnöten. Anschließend sollte eine bis zu sechs Wochen anhaltende Erholungsphase erfolgen.
Eine Hysterektomie kann allerdings eine Reihe von Komplikationen nach sich ziehen. Beispielsweise führt diese Behandlung zur Unfruchtbarkeit, was besonders für jüngere Patientinnen sehr gravierend sein kann. Dann sollte unbedingt psychologische Hilfe in Anspruch genommen werden. Darüber hinaus sind theoretisch auch Blutungen und Gerinnsel möglich. In der Praxis tritt dies aber vergleichsweise selten ein.
Vollkommen unangetastet von diesem Eingriff bleibt hingegen die Orgasmusfähigkeit sowie das generelle Lustempfinden der Frau. Weder die Klitoris noch die Vagina an sich, werden hiervon in Mitleidenschaft gezogen. Zudem sind Uterus und Zervix unerheblich für die sexuelle Empfindungsfähigkeit der Frau.
Radikale Hysterektomie
Bei dieser Operation entfernt der Chirurg neben dem Uterus und dem Zervix auch die Parametria sowie das Uterosakralgelenk und den oberen Teil der Vagina. Liegt keine medizinische Indikation hierfür vor, bleiben jedoch Eileiter und Eierstock erhalten. Diese Operation wird normalerweise durch einen Bauchschnitt durchgeführt.
 Oft werden zudem auch einige Beckenlymphknoten (Lymphdrüsendissektion) entfernt. In einigen Fällen ist die radikale Hysterektomie auch durch eine Laparoskopie möglich. Dieser Eingriff zieht weniger Schmerzen nach sich und verlangt zudem nach einem wesentlich kürzeren Krankenhausaufenthalt.
Oft werden zudem auch einige Beckenlymphknoten (Lymphdrüsendissektion) entfernt. In einigen Fällen ist die radikale Hysterektomie auch durch eine Laparoskopie möglich. Dieser Eingriff zieht weniger Schmerzen nach sich und verlangt zudem nach einem wesentlich kürzeren Krankenhausaufenthalt.
Bei einer radikalen Hysterektomie wird etwas mehr Gewebe entfernt als bei einer normalen Hyterektomie. Aus diesem Grund gibt es hier gravierendere Komplikationen, die in Folge der Operation eintreten können. Selbstverständlich ist Unfruchtbarkeit eine Folge dieses Eingriffs.
Zudem haben einige Frauen hernach ein Problem damit, ihre Blase entleeren zu können und benötigen daher einige Zeit einen Katheter. Diverse Wundinfektionen sowie Schäden am Harnwegssystem sind ebenso möglich, kommen jedoch nicht sehr häufig vor.
Beckenexenteration
Bei der sogenannten Beckenexenteration handelt es sich um eine umfangreichere Operation, die zur Behandlung von rezidivierendem Gebärmutterhalskrebs eingesetzt werden kann. Bei diesem Eingriff werden in der Regel alle Gewebeteile entfernt, die mit dem Krebs in Berührung gekommen sind: Uterus, Zervix, Eileiter und Eierstöcke, die Lymphknoten des Beckens, die Blase, Teile der Vagina, des Rektums und des Dickdarms.
Abhängig ist dies von der spezifischen Ausprägung des Karzinoms. Es handelt sich bei dieser Operation folglich um einen Eingriff, der noch drastischer ist als die radikale Hysterektomie.
Wurde die Blase entfernt, bedarf es natürlich einer neuen Möglichkeit, Urin im Körper zu sammeln. Hierfür wird ein kurzer Darmabschnitt umfunktioniert und mit der Bauchdecke verbunden. Der Urin kann hernach hierüber kontrolliert abgelassen werden.
Nach der Entfernung des Rektums sowie Teilen des Dickdarms muss entsprechend ein künstlicher Darmausgang gelegt werden. Nach einer großflächigen Entfernung der Vagina kann diese aus Haut und Muskelgewebe rekonstruiert werden.
Die Beckenexenteration braucht sehr lange, um abzuheilen. So müssen Patientinnen mit einer Heilungszeit zwischen sechs Monaten und zwei Jahren rechnen.
Lymphknotendissektion
Ist eine Frau an Gebärmutterhalskrebs erkrankt, dann ist es nicht unüblich, dass die Krebszellen auf die benachbarten Beckenlymphknoten übergreifen. Aus diesem Grund wird oftmals eine chirurgische Entfernung dieser vorgenommen.
Hierdurch soll auch verhindert werden, dass sich kanzeröse Zellen über das vernetzte Lymphsystem weiter im Körper ausbreiten können. Oftmals wird die Dissektion der Lymphe gemeinsam mit einer Hysterektomie beziehungsweise einer Trachelektomie vorgenommen.
In einem fortgeschrittenen Stadium können neben den Beckenlymphen durchaus auch entferntere Lymphknoten, beispielsweise im Hals– oder Brustbereich, betroffen sein. Dies wird in einigen Fällen mithilfe einer Dissektion getestet.
Zu den typischen Komplikationen bei diesem Eingriff gehören Ödeme und Schwellungen
Strahlentherapie
Die Strahlentherapie verwendet hochenergetische Röntgenstrahlen oder radioaktive Partikel, um Krebszellen abzutöten. Im Bezug auf Gebärmutterhalskrebs kann sie einzeln oder in Kombination mit chirurgischen Eingriffen sowie der Chemotherapie angewendet werden. Letztere dient dann vor allem dazu, Tumore soweit zu verkleinern, dass diese besser bestrahlt werden können.
Zum Einsatz kommt Strahlentherapie in der Regel erst, wenn das Zervixkarzinom beginnt, sich auf andere Gewebeteile auszuweiten. Dann sind zwei verschiedene Verfahren möglich: die externe Strahlentherapie (EBRT) sowie die Brachytherapie.
Die externe Variante arbeitet hernach mit gebündelter Röntgenstrahlung die von außen auf den Tumor gerichtet ist. Prinzipiell erinnert das Verfahren an eine einfache Röntgenaufnahme. Allerdings wird wesentlich stärkere Strahlung eingesetzt.
Die einzelnen Behandlungen mit konzentrierter Röntgenstrahlung dauern lediglich einige Minuten. Jedoch muss die Prozedur oftmals wiederholt werden, um Wirkung zu zeigen. Es ist also ein mehrwöchiger Behandlungszeitraum durchaus üblich.
Darüber hinaus sind einige Nebenwirkungen bei diesem Verfahren zu erwarten. Hierzu gehören beispielsweise Müdigkeit, Übelkeit, Hautveränderungen, Verdauungsbeschwerden und Infektionen. Ebenso sind Strahlenzystitis, vaginale Schmerzen und unregelmäßige Blutungen möglich. Diese Nebenwirkungen werden durch den Einsatz von chemotherapeutischen Medikamenten, die oft mit externer Strahlung kombiniert werden, noch verstärkt.
Material & Quelle
Radioaktives Material und die Strahlenquelle
Eine weitere Möglichkeit der Strahlentherapie besteht mit der sogenannten Brachytherapie. Hierbei wird die Strahlungsquelle im Körperinneren angebracht. Dafür wird ein Gerät in die Vagina, direkt vor dem Zervix angebracht, welches permanent Strahlen aussondert. Abhängig von der Krebsart kann es sich hierbei um niedrig oder hoch dosierte Strahlen handeln.
Um Gebärmutterhalskrebs bei Frauen zu behandeln, die eine Hysterektomie hatten, wird das radioaktive Material in einer Röhre in der Vagina angebracht. Um hingegen eine Frau zu behandeln, die noch einen Uterus hat, kann das radioaktive Material in ein kleines Metallrohr gefüllt werden, das in der Gebärmutter, zusammen mit kleinen runden Metallhaltern, in der Nähe des Gebärmutterhalses platziert wird.
Durch die direkte Bestrahlung der Vaginalwände können hier verschieden starke Reizungen entstehen. Darüber hinaus sind die Nebenwirkungen der Brachytherapie mit jenen der externen Strahlenbehandlung vergleichbar.
Als Langzeitfolge kann bei der Strahlentherapie allgemein eine vaginale Stenose entstehen. Es handelt sich hierbei um eine Vernarbung der Vaginalwände, wodurch die Vagina verengt und weniger dehnbar wird. Dies hat selbstverständlich gravierenden Einfluss auf ein späteres Sexualleben. Schmerzen sind dann keine Seltenheit. Mit Cremes und einem Vaginaldilatator muss die Vagina schließlich in langsamen Schritten wieder gedehnt werden.
Nicht selten bewirkt die Strahlenbehandlung auch eine vaginale Trockenheit. Zum einen resultiert dies aus den fehlenden Hormonen, zum anderen aus einer eventuellen Beschädigung der Vaginalwände. Mit Cremes und Tabletten kann jedoch versucht werden, die Schleimhaut zu regenerieren beziehungsweise erneut aufzubauen.
Die Bestrahlung des Beckens kann auch zur Schwächung der Knochen führen. Das macht unter anderem Frakturen wahrscheinlicher.
Wenn die Beckenlymphknoten mit Strahlung behandelt werden, kann dies darüber hinaus zu Flüssigkeitsentleerungsproblemen in den Beinen führen. Hieraus entstehen dann Ödeme, also starke Schwellungen aufgrund von Wassereinlagerungen.
Chemotherapie
Chemotherapie verwendet Krebsmedikamente, die in eine Vene injiziert oder oral verabreicht werden. Diese Medikamente gelangen hernach in den Blutkreislauf und können alle Körperregionen erreichen. Das macht diese Behandlungsmethode zum Mittel erster Wahl, bei jenen Fällen, die von Metastasierung betroffen sind. Oft werden die Chemomedikamente in Zyklen verabreicht, wobei auf jede Behandlungsperiode eine Erholungsphase folgt.
Obgleich eine Kombination aus Strahlen- und Chemotherapie oftmals gute Behandlungserfolge erzielt, können einige Nebenwirkungen dennoch gegen den Einsatz von Chemomedikamenten sprechen.
Hier muss in erster Linie darauf verwiesen werden, dass die Chemotherapie nicht nur Auswirkungen auf Krebszellen, sondern auch auf die gesunden Körperzellen hat und diese durchaus schädigen kann.
Eine Chemotherapie stellt also eine ungemeine Belastung für den Körper und das Immunsystem dar. Verdauungsbeschwerden, Haarausfall, Müdigkeit und Schwäche sowie empfindliche Schädigungen der blutbildenden Zellen des Knochenmarks können die Folge sein. Letzteres erhöht vor allem das Risiko an einer Leukämie zu erkranken.
Durch die Immunschwächung treten zudem nach einer Chemotherapie oftmals Infektionen auf, gegen die sich der Körper nur schwer wehren kann. Oftmals tritt bei Betroffenen zudem eine vorzeitige Menopause ein. Insgesamt betrachtet können jedoch die meisten Nebenwirkungen medikamentös behandelt werden.
Gezielte Therapie
Bei der gezielten Therapie werden verschiedene Medikamente, Angiogenese-Inhibitoren genannt, verabreicht, die vor allem bewirken sollen, dass der Tumor keine neuen Blutgefäße bilden kann, beziehungsweise die bereits vorhandenen Blutgefäße absterben. Hierdurch wird das betroffene Gewebe nicht mehr mit genügend Sauerstoff versorgt und kann sich deswegen nicht mehr ausbreite. Schließlich stirbt es ebenfalls ab.
Die Nebenwirkungen bei der gezielten Therapie sind vom individuell eingesetzten Medikament abhängig. Aller Wahrscheinlichkeit nach sind sie jedoch vergleichbar mit jenen Medikamenten, welche auch bei einer Chemotherapie zum Einsatz kommen.
Die Behandlung dieser Krebsart hängt in erster Linie davon ab, in welchem Stadium sich die Erkrankung befindet. Im Anfangsstadium erfolgt meist ein operativer Eingriff an der Gebärmutter, die sogenannte Konisation, doch auch mittels Laserchirurgie lässt sich der Krebs heute schon gut bekämpfen.
Vorteil dieser Verfahren ist, dass die Gebärmutter erhalten bleibt und auch Schwangerschaften durchaus noch möglich sind. Ist der Krebs schon weiter vorangeschritten, werden meist eine größere Operation oder auch Bestrahlungen nötig.
Vorbeugung & Impfung
Gebärmutterhalskrebs vorbeugen – Mögliche Präventionsmaßnahmen
Die häufigste Art von Gebärmutterhalskrebs beginnt mit präkanzerösen Veränderungen der Schleimhaut in der sogenannten Transformationszone, also der Überschneidung von Uteruszellen und Vaginalzellen im Zervix.
Diese Veränderungen in Form von Dysplasien oder Neoplasien (Mutationen bzw. Veränderungen der Zellen) gilt es rechtzeitig zu entdecken. Sie können schließlich behandelt oder entfernt werden. Hierdurch wird oftmals verhindert, dass sich aus dem betroffenen Gewebe später ein tatsächlicher Krebs entwickelt.
Bislang gibt es nur eine Möglichkeit der frühen Diagnose des präkanzerösen Gewebes: Die regelmäßige gynäkologische Untersuchung mit einem Pap-Abstrich. Da sich einfache Veränderungen der Schleimhaut und sogar kleinere Tumore nur selten durch spezifische oder bemerkbare Symptome äußern, gibt es keine Anzeichen, welche von den Betroffenen selbst wahrgenommen werden.
Aus diesem Grund empfehlen Gynäkologen, etwa zweimal im Jahr einen Frauenarzt aufzusuchen und den erforderlichen Abstrich vornehmen zu lassen. Es handelt sich hierbei um eine schmerzfreie Untersuchung, die nur wenige Minuten in Anspruch nimmt. Wird dabei eine Vorstufe des Zervixkarzinoms entdeckt, kann ein Arzt schnell eingreifen.
hpv vorbeugen
Der Pap-Test ermittelt zudem, ob eine hpv-Infektion vorliegt, die als Hauptursache für die Entstehung eines Krebses im Zervix gilt. hpv ist per se leider nicht heilbar. Jedoch ist es inzwischen sehr gut behandelbar, so dass Symptome, zu denen auch die Entstehung von Papillomen in der Transformationszone gehören, in den Griff bekommen werden.
 Eine weitere Möglichkeit der Prävention besteht im Schutz vor einer Ansteckung mit hpv. Hierfür gibt es verschiedene Möglichkeiten. Beispielsweise existiert eine Impfung. Diese eignet sich jedoch nur für Frauen und Mädchen, die bisher noch keine sexuellen Kontakte hatten und damit nachweislich keine Infektion mit hpv im Genitaltrakt haben können.
Eine weitere Möglichkeit der Prävention besteht im Schutz vor einer Ansteckung mit hpv. Hierfür gibt es verschiedene Möglichkeiten. Beispielsweise existiert eine Impfung. Diese eignet sich jedoch nur für Frauen und Mädchen, die bisher noch keine sexuellen Kontakte hatten und damit nachweislich keine Infektion mit hpv im Genitaltrakt haben können.
Ob eine spätere Impfung ebenfalls förderlich ist, wird von einigen Ärzten jedoch bestritten. Denn hpv gehört zu den häufigen Viruserkrankungen, wodurch eine Ansteckung hoch wahrscheinlich ist. Dies bedeutet jedoch noch nicht, dass zwangsläufig ein erhöhtes Krebsrisiko vorliegt, da nur einige Arten als Hochrisiko-Viren gelten.
Eine weitere Möglichkeit der Vermeidung von Expositionen mit diesem Virustyp ist eine sachgemäße Verhütung mit Kondomen. Hierdurch wird verhindert, dass das Virus in den Genitalbereich gelangt und sich hernach im Uterus und dem Zervix ausbreiten kann.
Weitere Maßnahmen
Schlussendlich gilt auch der Verzicht auf Tabakrauch als gängige Präventionsmaßnahmen. Denn Frauen, die regelmäßig rauchen erhöhen die Wahrscheinlichkeit, dass sich in der Zervixschleimhaut diverse Abfallprodukte sammeln, welche die Zell-dna angreifen und zu Mutationen anregen können. Zudem schädigt Rauchen das Immunsystem und begünstigt damit, dass eventuell vorhandene HP-Viren sich chronisch im Körper verankern und nicht genügend vom Immunsystem bekämpft werden.
In jüngster Zeit wurde in der medizinischen Fachwelt darüber diskutiert, ob der Einsatz einer Spirale das Risiko senkt, dass sich Krebs im Gebärmutterhals bildet. Theorien zufolge soll bereits das einjährige Tragen der Spirale eine jahrelange Schutzwirkung aufbauen. Dem gegenüber ist der Einsatz von Spiralen jedoch mit diversen anderen gesundheitlichen Risiken verbunden. Zudem eignet sie sich nicht bei jeder Patientin und vor allem jüngeren Mädchen sowie kinderlosen Frauen wird eher davon abgeraten, dieses Verhütungsmittel zu benutzen.
Prognose zur Heilung
Prognosen werden in Bezug auf Krebs überwiegend mithilfe der sogenannten Überlebensrate erstellt. Es handelt sich dabei um statistische Angaben, die besagen, ob Menschen mit der gleichen Art und dem gleichen Stadium eines Krebses nach einem bestimmten Zeitraum noch am Leben sind.
Diese Angaben sind jedoch lediglich als Richtlinie zu verstehen, da sie aus einem statistichen Mittelwert heraus gebildet werden. Es handelt sich folglich um Schätzungen. Die persönliche Konstitution und andere Begleitumstände können durchaus wichtige Variablen bei Heilungs- und Überlebenschancen sein.
Ganz grundlegend gilt, wie bei den meisten anderen Krebserkrankungen auch, dass die Überlebensrate steigt, je früher der Krebs diagnostiziert wurde. Die Aussichten steigen für Frauen mit Gebärmutterhalskrebs hernach, wenn das Karzinom in einem sehr frühen Stadium entdeckt wurde.
Zudem ist dank moderner Behandlungstechniken die Überlebensrate bei diesem Krebs in den vergangenen Jahren deutlich gestiegen. Die 5-Jahres-Überlebensrate für Menschen mit einem Zervixkarzinom der Stufe 0 beträgt beispielsweise 93%. Dies bedeutet, dass 93 von 100 Menschen, den Krebs erfolgreich besiegen. Bei jenen 7 %, die in jener Zeit ob der Krankheit verstorben sind, lag zumeist eine eher seltene sehr aggressive Form des Krebses vor beziehungsweise hatten diese Patientinnen bereits ein sehr fortgeschrittenes Alter.
Je nach Stadium
Ein Zervixkarzinom im I. Stadium überleben etwa 80 % bis 93 % der Patientinnen in den ersten fünf Jahren nach der Diagnose. Im Stadium II liegen die Chancen hierfür bei 58 % bis 63 %. Das wesentlich kritischere Stadium III, bei welchem der Krebs sich bereits in anliegendes Gewebe und zum Teil schon in umliegende Lymphknoten ausgebreitet hat, überleben in etwa 32 % bis 35 % der Betroffenen in den ersten fünf Jahren.

Pixabay / 905513
Hingegen liegt die 5-Jahre-Überlebensrate im letzten Stadium des Krebses bei lediglich 15 %. Dies lässt sich darauf zurückführen, dass hier der Krebs bereits in andere Gewebeteile gestreut hat, der Körper also bereits sehr vom Krebs angegriffen wurde. Dennoch gibt es auch hier mögliche Behandlungen, die durchaus Erfolge erzielen können.
Welche persönlichen Aussichten auf eine erfolgreiche Behandlung bestehen, muss jedoch persönlich mit einem Arzt abgeklärt werden. Statistische Angaben können hier allenfalls als marginale Richtschnur gesehen werden. Ob überhaupt eine individuelle Prognose hinsichtlich der Überlebenschance gestellt werden soll, entscheidet zudem jeder Patient für sich. Es kann durchaus auf eine solche Einschätzung verzichtet werden.
Untersuchungen beim Frauenarzt können den Gebärmutterhalskrebs heute meist rechtzeitig feststellen – daher ist es besonders wichtig, regelmäßig allen Vorsorgeuntersuchungen nachzukommen.
Wird diese Erkrankung im Frühstadium erkannt, liegen die Heilungschancen bei nahezu 100 Prozent. Um dieser Krebsart vorzubeugen, wird allen Mädchen im Alter zwischen zwölf und 17 Jahren die hpv-Impfung empfohlen. Ratsam ist es, diese Impfung vor dem ersten Geschlechtsverkehr durchzuführen.
Leben nach Behandlung
Leben nach der Zervixkarzinom-Behandlung
Es ist durchaus möglich, dass mit einer entsprechenden Behandlung ein Zervixkarzinom vollständig behandelt und zerstört werden kann. Das gilt im besonderen Maße für jene Fälle, bei denen der Krebs frühzeitig entdeckt wurde und keine gravierenden Therapien wie Strahlentherapie oder Chemotherapie zum Einsatz gekommen sind.
Nichts desto weniger ist auch hier die Krebstherapie kräftezerrend und vor allem auch psychisch stark belastend. Bei anderen Patientinnen wiederum, sind lediglich die Symptome einer Krebserkrankung in den Griff zu bekommen, der Krebs kann aber per se nicht geheilt werden. Diese Frauen können hernach regelmäßige Strahlen- oder Chemotherapien erhalten, damit das Zervixkarzinom beständig in Schach gehalten wird.
Betroffenen Frauen stellt sich insgesamt nach einer Behandlung oft die Frage, wie das Leben nach dem Gebärmutterhalskrebs weitergehen sollte, sei es nun er wird nie mehr verschwinden oder er wurde erfolgreich zurückgedrängt.
Denn besonders, wenn ein Krebs erfolgreich behandelt wurde, der in einem weiter fortgeschrittenen Stadium vorlag, ist die Chance erhöht, dass dieser zurückkehrt. Zudem gibt es einige Nebenwirkungen der Behandlung, die zum Teil Jahre das Leben der Patientin beeinflussen können.
Das ist beispielsweise der Fall, wenn großflächig Gewebe entnommen wurde, wie etwa bei einer Beckenexzenteration. In den ersten Jahren nach der Krebsbehandlung ist also eine Untersuchung alle drei Monate Pflicht.
Viele Patientinnen, vor allen, wenn diese eine Hystektomie hatten, wundern sich, dass nach der Krebsbehandlung weiterhin Pap-Abstriche genommen werden. Dies hat vor allem den Grund, dass sich Gebärmutterhalskrebs auch aus den Zellen der oberen Vagina bilden kann. An dieser Stelle kann er schließlich jederzeit wieder neu entstehen.
Präventionsmaßnahmen
Wichtig für die Zeit nach einer Krebsbehandlung ist außerdem, die gängigen Präventionsmaßnahmen weiterhin einzuhalten. Das betrifft zum einen den Schutz vor sexuell übertragbaren Krankheiten, zum anderen aber vor allem eine gesunde Lebensführung.
So sollte auf keinen Fall nach einer erfolgreichen Therapie wieder mit dem Rauchen begonnen werden. Dieses gilt als wesentlicher Indikator bei der Entstehung von Krebserkrankungen. Wenn bereits einmal ein Krebs vorlag, ist das Risiko auch für andere Krebserkrankungen deutlich erhöht. Zusätzliches Rauchen verschlimmert hernach die Situation noch zusätzlich.
Darüber hinaus zieht es sie ohnehin schon angeschlagene Gesundheit einer Betroffenen überdies in Mitleidenschaft. Das gilt ganz besonders, wenn frisch eine Strahlen- oder Chemotherapie durchlaufen wurde.
Das Immunsystem ist dann zumeist sehr angeschlagen und auch die gesunden Körperzellen wurden in Mitleidenschaft gezogen. Tabakrauch kann dann dazu führen, dass die angegriffenen Zellen zu mutieren beginnen und wiederum ein Krebs entsteht. Gleichzeitig wird das Immunsystem weiter beeinträchtigt und auch normalerweise wenig drastische Erkrankungen können im Körper verheerenden Schaden anrichten.
Gesunde Lebensweise
Neben dem Rauchverzicht sollte zudem auf ausreichend sportliche Aktivität und gesunde Ernährung geachtet werden. Alkohol gilt es weiterhin nur in moderaten Mengen zu genießen.
 Doch gleich wenn alle nötigen Maßnahmen ergriffen wurden, ist es möglich, dass ein Krebs auch nach der Behandlung weiter wächst beziehungsweise zurückkehrt. In diesen Fällen ist es möglich, dass ein anderer Behandlungsplan den Krebs noch heilen kann oder zumindest so weit schrumpfen lässt, dass die Betroffenen länger leben und sich besser fühlen können.
Doch gleich wenn alle nötigen Maßnahmen ergriffen wurden, ist es möglich, dass ein Krebs auch nach der Behandlung weiter wächst beziehungsweise zurückkehrt. In diesen Fällen ist es möglich, dass ein anderer Behandlungsplan den Krebs noch heilen kann oder zumindest so weit schrumpfen lässt, dass die Betroffenen länger leben und sich besser fühlen können.
Hierbei sollte jedoch bedacht werden, dass viele verschiedene Behandlungen, die nicht zu einer Besserung führen, den Krebs dazu bringen können, gegen jede Behandlung resistent zu werden. Wenn dies geschieht, ist es wichtig, die möglichen begrenzten Vorteile einer neuen Behandlung gegen die möglichen Nachteile abzuwägen.
Jeder hat hierauf selbstverständlich seine eigene Sichtweise. Einige Patienten möchten bis zum Schluss gegen die Krankheit ankämpfen, andere jedoch ihr restliches Leben lieber möglichst beschwerdefrei genießen. Beide Entscheidungen sollten von Ärzten und Angehörigen akzeptiert werden.
Palliativpflege
Paliativmedizin dient in erster Linie dazu, die Symptome einer Krebserkrankung entsprechend zu behandeln. Sie trägt allerdings nicht zur Heilung derselben bei. Sie kann zusammen mit einer weiterführenden Krebsbehandlung zum Einsatz kommen, ist aber vor allen Dingen darauf ausgerichtet, das Leben der Patienten zu verlängern und angenehm zu gestalten, die sich gegen eine weitere Behandlung entschieden haben.
Die Möglichkeiten der Paliativmedizin sind vielfältig. Beispielsweise können einfache Schmerzmittel verabreicht werden. Hin und wieder ist jedoch auch Strahlen- oder Chemotherapie angebracht. Das gilt vor allem dann, wenn ein Tumor am Wachsen gehindert werden soll, da er beispielsweise auf den Darm oder die Harnwege drückt.
Zudem zeigt sich gerade Strahlentherapie wirksam gegen Knochenschmerzen. Es sei jedoch noch einmal betont, dass hierdurch keine Heilung des Krebses, sondern lediglich seine Eindämmung in bestimmte Grenzen erreicht werden kann.
Leider funktioniert ein solches “in-Schach-Halten” des Krebses nur über einen gewissen Zeitraum. Letztendlich wird sich das Karzinom ausbreiten und großflächigere Schäden verursachen. Dann sollte darüber nachgedacht werden, in ein Hospiz über zu siedeln. Selbstverständlich ist auch eine Behandlung zu Hause möglich und wird sogar von den meisten Patienten gewünscht. Dies stellt jedoch für Angehörige häufig eine große Belastung dar.
Darüber hinaus findet sich im Hospiz entsprechend ausgebildetes Personal, das jederzeit bei Komplikationen eingreifen kann. Der Schwerpunkt des Hospizes liegt schließlich vor allem darin, das restliche Leben eines Patienten so angenehm wie möglich zu gestalten.
Hierfür kann eine Psychotherapie oder eine entsprechende Sozialbetreuung helfen. Speziell ausgebildetes Personal kann mit der betroffenen Patientin zudem die wichtigsten bürokratischen Erledigungen besprechen, die für Angehörige eventuell eine Belastung darstellen würden. Hierzu gehört beispielsweise die Erstellung einer Patientenverfügung oder testamentarische Angelegenheiten.
Hoffnung behalten
Möglicherweise kann die Krebsbehandlung insgesamt pausiert werden. Das gibt Betroffenen die Möglichkeit noch einmal Dinge zu tun und zu erleben, wie beispielsweise Urlaubsreisen, waghalsige Hobbys oder einfach gemeinsame Ausflüge mit Angehörigen.
Alternative Medizin
Naturheilkundliche und Alternative Medizin ist ein Ansatz, der die konventionelle Therapie dadurch unterstützen kann, dass die Person als Gesamtheit betrachtet wird. Hernach stellen nicht allein Medikamente und Behandlungen gegen eine bestimmte Krankheit ein wirksames Mittel dar, sondern auch die eigenen Selbstheilungskräfte.
Aus diesem Grund trägt alternative Medizin beispielsweise zur Förderung einer funktionierenden Verdauung, einem natürlichen Stoffwechsel und zu gesundem Schlaf bei.
Selbstverständlich können alternative Behandlungsmethoden im Bereich der Onkologie per se nicht viel zur Behandlung gegen den Krebs beisteuern. Hier gehts es vielmehr darum, das Leben der Betroffenen, auch in Hinblick auf eine kräftezehrende Behandlung, möglichst zu erleichtern.
Eine Therapie kann sich hernach unter anderem darauf konzentrieren eventuelle Übelkeit bei einer Chemotherapie oder akute Müdigkeit nach regelmäßiger Strahlenbehandlung in den Griff zu bekommen. Die Möglichkeiten scheinen hier beinahe unbegrenzt und können in Absprache mit einem Arzt frei gewählt werden.
Behandlungsmethoden
Es existieren unter anderem etliche pflanzliche Präparate, Kräuterextrakte und Tees aber auch Nahrungsergänzungsmittel, Vitamine und Mineralstoffe, die hierfür geeignet sind.

Die Alternativmedizin kann begleitend eingesetzt werden
Einige Pflanzen stehen beispielsweise in Verdacht, den Appetit zu fördern beziehungsweise anzuregen. Das gilt auch für homöopathische Mittel, die Pflanzenextrakte in extrem niedrigen Dosen enthalten oder Schüssler Salze, die mit diversen Mineralstoffen arbeiten.
Sollte über den Einsatz solcher Mittel nachgedacht werden, muss dies jedoch immer mit einem behandelnden Arzt abgesprochen werden. Denn nicht selten kann es zu Wechselwirkungen zwischen pflanzlichen Produkten und konventionellen Medikamenten kommen. Dies sollte im Vorfeld abgeklärt werden.
Vollkommen bedenkenfrei können hingegen die sogenannten physikalischen Therapien eingesetzt werden. Dabei handelt es sich zum Beispiel um Bewegungstherapien oder Massagebehandlungen, bei denen Muskelpartien und Gelenke gelockert und entspannt werden sollen. Diesen Effekt ziehen aber auch wasserbasierte Ansätze mit heißen und kalten Wickeln nach sich. Als erfolgsversprechend gilt ebenso die Akupunktur und chiropraktische Behandlungen.
Schließlich ist ein Großteil der alternativen Behandlungsansätze auf eine Gesunderhaltung der Psyche während der oftmals stressigen und psychisch belastenden Krebsbehandlung ausgelegt. Hier können die Entwicklung von Schlafstrategien hilfreich sein. Ebenso haben sich aber auch Hypnotherapie, Klang- und Farbtherapie und diverse gesprächsorintierte Ansätze bewährt.
Welche Behandlung schließlich zum Einsatz kommt, hängt vor allem von den Wünschen des Patienten sowie seiner spezifischen Situation ab. Ganz besonders im Rahmen der Paliativmedizin vermag ein alternativer Ansatz jedoch oftmals einiges zu bewirken.
Zervixkarzinom Hausmittel
Hilfreiche Hausmittel bei GebärmutterhalskrebsHausmittel
können vielfältig zur Behandlung von Symptomen eines Krebses oder aber bei Nebenwirkungen einer bestimmten Behandlung zum Einsatz kommen. Das bezieht sich in ganz besonderem Maße in Bezug auf eine Schmerztherapie.
So kann beispielsweise durch bestimmte Wärmeanwendungen, sei dies in Form von Wickeln oder allein mit einer Wärmflasche, gegen Schmerzen im Unterleib vorgegangen werden. Darüber hinaus sind alle Strategien sinnvoll, deren Zeil die Reduzierung von Stress ist. Hierbei bieten sich beispielsweise auch lange Spaziergänge oder diverse Hobbys an. Aber auch alle Arten von Ergotherapie sind geeignet.
Im Folgenden finden sich einige mögliche Behandlungsansätze, die zum Erfolg einer konventionellen Therapie günstig beitragen können:
- heiße Wickel
- Wärmflasche
- Tees
- Bewegeungstherapie
- Lichttherapie
- Kunsttherapie
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Heilkräuter & Heilpflanzen
Diverse Kräutertees sind vor allen Dingen dazu geeignet, die Übelkeit während einer Krebsbehandlung in den Griff zu bekommen. Darüber hinaus sind einige Pflanzen für ihren generell positiven Einfluss auf Schmerzen im Genitalbereich beziehungsweise Unterbauch bekannt.
Letztlich kann gerade während einer Chemotherapie oder einer Strahlenbehandlung auch darüber nachgedacht werden, Tees als Appetitanreger zu verwenden. Denn nicht selten fällt die Aufnahme von Nahrung den Patienten bei diesen Behandlungen sehr schwer.
 Die regelmäßige Nahrungsaufnahme ist aber besonders bei solch einschneidenden Eingriffen in die Abläufe des Körpers besonders wichtig, um diesen möglichst stark zu halten.
Die regelmäßige Nahrungsaufnahme ist aber besonders bei solch einschneidenden Eingriffen in die Abläufe des Körpers besonders wichtig, um diesen möglichst stark zu halten.
- Rotklee
- Süßholz
- Jiaogulan
- Kapuzinerkresse
- Salbei
- Kanadischer Blutwurz
- Selaginella
- Shiitake Pilze
- Frauenmantel
- Schafgarbe
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären. Darüber hinaus sollte die Verwendung von Heilpflanzen stets mit dem behandelnden Arzt abgesprochen werden, da hin und wieder Wechselwirkungen zwischen Pflanzen und konventionellen Medikamenten möglich sind.
Ätherische Öle
Ätherische Öle eignen sich vor allem zum Einsatz bei einer Aromatherapie sowie bei Massagen. Generell sind sie gut geeignet zur Unterstützung einer jeden Therapie, die auf die Entspannung eines Patienten ausgerichtet ist. Einige Öle gelten darüber hinaus als schmerzlindernd.
- Kiefer
- Jasmin
- Eisenkraut
- Muskatsalbei
- Pfefferminze
- Zypresse
- Nanaminze
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Homöopathie & Globuli
Homöopathische Mittel erfreuen sich zunehmender Beliebtheit. Besonders Globuli sollen vermehrt klassische Medikamente ersetzen. Es sei hier allerdings darauf hingewiesen, dass es sich dabei um Pillen auf Zuckerbasis handelt, die nur winzigste Teile an Pflanzenmaterial beinhalten.
Die Wirksamkeit dieser Tabletten dürfte folglich minimal sein. Zudem gestaltet sich die Einnahme der Pillen für Diabetiker ob des hohen Zuckergehaltes als schwierig. Dies sollte zumindest zuvor mit einem Arzt abgesprochen werden.
Darüber hinaus können Globuli selbstverständlich eingesetzt werden, wenn ein Patient dies wünscht. Unbedingt gilt es hier jedoch Rücksprache mit dem behandelnden Arzt zu halten, damit es nicht zu Wechselwirkungen mit weiteren Medikamenten kommt.
 Darüber hinaus sollten Globuli lediglich zur Unterstützung, nicht aber zur alleinigen Behandlung eines Tumors herangezogen werden.
Darüber hinaus sollten Globuli lediglich zur Unterstützung, nicht aber zur alleinigen Behandlung eines Tumors herangezogen werden.
- Argentum nitricum
- Kalium bichromicum
- Kreosotum
- Nitricum acidum
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Schüssler-Salze
Im Bezug auf Schüssler Salze verhält es sich ähnlich wie bei homöopathischen Mitteln. Sie können unter Umständen als Unterstützung einer konventionellen Therapie herangezogen werden. Sie sind aber in keinem Falle dafür geeignet, klassische Behandlungen zu ersetzen.
Schüssler-Salz Nr.:
- 25 Aurum chloratum natronatum
- 3 Ferrum phosphoricum
- 5 Kalium phosphoricum
- 7 Magnesium phosphoricum
- 2 Calcium phosphoricum
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Diät & Ernährung
Die meisten Fälle von Gebärmutterhalskrebs werden durch eine Infektion mit dem humanen Papillomavirus (hpv) verursacht.
Experten glauben, dass eine Diät, die reich an Antioxidantien, Carotinoiden, Flavonoiden und Folsäure ist, dem Körper helfen kann, die hpv-Infektion zu bekämpfen und sie daran zu hindern, Zellen des Gebärmutterhalses in Krebszellen zu verwandeln. Eine Ernährung mit viel frischem Obst und Gemüse kann folglich zum Schutz gegen ein Zervixkarzinom beitragen.

Die Hauptquelle für Folsäure ist Getreide
Dabei muss natürlich nicht komplett vegan oder vegetarisch gelebt werden. Allerdings sollte pflanzliche Nahrung den Hauptteil der täglich zugeführten Lebensmittel bilden. Fleisch und fette Milchprodukte sind Experten zufolge eher in Maßen ratsam. Das liegt vor allem daran, dass sie viel ungesunde Fette enthalten. Zudem steht vor allem rotes Fleisch immer wieder in Verdacht, Krebs auszulösen. Es kann daher nicht schaden, an seiner statt lieber auf Hühnchenfleisch oder andere Geflügel zurück zu greifen.
Besondere Vorsicht gilt auch im Bezug auf den Konsum von zuckerhaltigen Lebensmitteln. Hier können ebenfalls Unterschiede gemacht werden. Obst enthält beispielsweise Fruchtzucker.
Dieser ist allerdings in Hinblick auf eine mögliche schädliche Wirkung nicht zu vergleichen mit raffinierten Zuckern. Diese finden sich in Süßigkeiten, gesüßten Limos, aber auch als sogenannte “versteckte” Zucker in Fertiggerichten. Auf letztere sollte also nach Möglichkeit verzichtet werden. Es empfiehlt sich entsprechend, die Mahlzeiten täglich frisch zuzubereiten.
Fragliche Lebensmittel und Genusswaren, hierzu zählen unter anderem Tabak und Kaffee, gilt es zu vermeiden. Darüber hinaus kann prinzipiell alles verzehrt werden, was vertragen wird und schmeckt.
Flüssigkeit & Appetitlosigkeit
Ein wesentlicher Faktor ist auch die Aufnahme von genügend Flüssigkeit. Das gilt insbesondere für Frauen, die aktuell einer Therapie gegen ein Zervixkarzinom ausgesetzt sind. Oftmals leiden die Patienten oder einem hohen Flüssigkeitsverlust. Dieser sollte mit Wasser oder ungesüßten Tees möglichst ausgeglichen werden.
Da sich vor allem während einer Chemo- oder Strahlentherapie Appetitlosigkeit einstellt, spielt die richtige Ernährung eine zentrale Rolle bei der Krebsbehandlung. Denn fehlender Appetit und Verdauungsbeschwerden sowie Übelkeit, die so stark sind, dass sie die Patientin daran hindern, regelmäßig Nahrung aufzunehmen, können sich ungünstig auf die Behandlung auswirken. Es empfiehlt sich, Betroffenen eher leichte Kost anzubieten, die zudem geruchsarm ist. Suppen sind hierfür beispielsweise gut geeignet.
FAQ – Fragen & Antworten
Hier finden Sie Antworten auf häufig gestellte Frage zum Zervixkarzinom.
Schwangerschaft möglich?
Ist nach einer Behandlung gegen Gebärmutterhalskrebs noch eine Schwangerschaft möglich?
Gerade für jüngere Patientinnen kann sich nach einer Behandlung gegen ein Zervixkarzinom noch die Frage nach der Möglichkeit einer natürlichen Schwangerschaft stellen. Ob diese überhaupt noch gegeben ist, hängt selbstverständlich stark davon ab, welches Krebsstadium zu Beginn der Behandlung vorlag und welcher Therapieansatz zur Heilung genutzt wurde.

Pixabay / JooJoo41
Ein präkanzeröses Stadium sowie ein Tumor im Frühstadium kann oftmals behandelt werden, ohne dass dafür großflächig Gewebe beschädigt wird. In solchen Fällen sollte nach Absprache mit einem Arzt eine Schwangerschaft möglich sein. Bei einem weiter fortgeschrittenen Krebs muss hingegen nicht selten der Zervix sowie zumindest Teile des Uterus entfernt werden.
Eine Schwangerschaft ist hernach leider nicht mehr möglich. Die Ausnahme hiervon bildet die Trachelektomie, bei welcher lediglich der Gebärmutterhals sowie die oberen Teile der Vagina entfernt werden.
Eine spezifische Nahttechnik verhindert hier, dass der Zugang von der Vagina zum Uterus verschlossen bleibt. Damit ist auch eine Befruchtung ohne weiteres möglich. Allerdings hat sich gezeigt, dass das Risiko einer Fehlgeburt nach solch einem Eingriff signifikant erhöht ist. Zudem ist keine natürliche Geburt mehr möglich. Es muss folglich bei Frauen nach solch einem Eingriff stets ein Kaiserschnitt vorgenommen werden.
Es sei jedoch darauf hingewiesen, dass prinzipiell jeder größere Eingriff in diesem sensiblen Bereich zu Schäden führen kann, die eine anschließende Schwangerschaft negativ beeinflussen oder gar unmöglich machen kann.
Darüber hinaus gilt generell, dass direkt im Anschluss an eine Krebsbehandlung auf eine Schwangerschaft vorzugsweise verzichtet werden sollte. Die meisten Ärzte raten dazu, zunächst die ersten fünf Jahre nach der Therapie abzuwarten. Frauen, die aus persönlichen Gründen diese Frist jedoch nicht einhalten möchten, sollten sich von einem erfahrenen Gynäkologen entsprechend beraten lassen.
Zervixkarzinom – Erblich?
Ist Gebärmutterhalskrebs erblich?
In Bezug auf Gebärmutterhals- und Brustkrebs hat die Forschung bereits ein Gen ermittelt, dass nachweislich die Krebschancen signifikant bei seiner Trägerin erhöht. Dieses Gen ist allerdings kein Garant für die Entstehung eines Krebses. Es kann jedoch vererbt werden und darüber hinaus sehr aggressive Formen dieses Krebses begünstigen.
Aus diesem Grund entscheiden sich Trägerinnen immer häufiger zur präventiven Hysterektomie. Ärzte sind hierzu eher geteilter Meinung, denn eine Entfernung des Uterus führt einerseits zur Unfruchtbarkeit und kann erhebliche, zum Teil hormonelle, Nebenwirkungen nach sich ziehen.
Darüber hinaus gilt das HP-Virus als Hochrisikofaktor für die Entstehung von Krebs. Einige Ärzte sind sich daher sicher, dass ein entsprechendes Krebsgen nicht allein für die Entstehung eines Zervixkarzinoms verantwortlich sein kann, sondern stets eine entsprechende Infektion mit dem humanen Papillomavirus erfolgen muss, damit das Gen seine Wirksamkeit entfalten kann.