
Was ist die arterielle Hypertonie (Bluthochdruck)?
Die Arterielle Hypertonie – ein Leiden Tausender
Die arterielle Hypertonie ist eine Krankheit, die fast die Hälfte der in Europa lebenden Männer und Frauen betrifft. Insbesondere in industriell weit entwickelten Staaten ist diese Erkrankung ein Phänomen, das vielfach mit einer ungesunden Lebensweise in Zusammenhang steht.
Im Laufe der wissenschaftlich fundierten medizinischen Forschung wurden jedoch weitreichende Kenntnisse erzielt, die sowohl vorbeugend (prophylaktisch) als auch therapeutisch (für die medizinische Behandlung) relevant sind. Jeder Erwachsene kann selbst eine ganze Menge tun, um dieser Krankheit zu entgehen.
Steckbrief: Arterielle Hypertonie
Inhaltsverzeichnis
- 1 Steckbrief: Arterielle Hypertonie
- 2 Definition arterielle Hypertonie
- 3 Was ist die arterielle Hypertonie?
- 4 Ursachen & Auslöser
- 5 Symptome & Anzeichen
- 6 Diagnose & Krankheitsverlauf
- 7 Häufigkeit & Diagnosedaten
- 8 Komplikationen der Krankheit
- 9 Wann zum Arzt?
- 10 Behandlung & Therapie
- 11 Vorbeugung & Prävention
- 12 Prognose zur Heilung
- 13 Bluthochdruck – Risikogruppen
- 14 Alternative Medizin
- 15 FAQ – Fragen & Antworten
- Name(n): Arterielle Hypertonie; Arterieller Bluthochdruck
- Art der Krankheit: Erkrankung des Herz-Kreislaufsystems
- Verbreitung: weltweit; hauptsächlich in modernen Industriestaaten
- Erste Erwähnung der Krankheit: 1948
- Behandelbar: ja
- Art des Auslösers: körperliche und essenzielle Faktoren
- Wieviele Erkrankte: etwa 35 Millionen Bürger in Deutschland
- Welchen Facharzt sollte man aufsuchen: Hausarzt; Kardiologe; Internist
- ICD-10 Code(s): 010-011 und 013-016 als Begleiterscheinung von Schwangerschaft sowie Geburt oder Wochenbett; p29.2 Neugeborenenhypertonie; I120-I25 arterielle Hypertonie unter Einbeziehung der Koronargefäße; i27.0 primäre pulmonale Hypertonie; i27.2 sekundäre pulmonale Hypertonie; h35.0 essentielle oder primäre Hypertonie unter Beteiligung der Blutgefäße des Auges; i60-i69 essentielle primäre Hypertonie unter Beteilung der Blutgefäße des Gehirns; i11.0 hypertensive Herzkrankheit mit kongestiver Herzinsuffizienz; i11.9 hypertensive Herzkrankheit ohne (kongestive) Herzinsuffizienz
- essentiell oder essenziell = wesentlich, nicht herstellbar oder kopierbar, wichtig, innewohnend
- Koronargefäß = umgibt den Herzbeutel, Herzkranzgefäße sind Venen, Arterien und Kapillaren
- Herzinsuffizienz = Unvermögen oder Funktionsverlust des Herzens
- kongestiv = Zunahme des Blutvolumens in einigen Körpergebieten
Table of Contents
Definition arterielle Hypertonie
Die Begriffsbestimmung für die Erkrankung arterielle Hypertonie wurde von der WHO (Weltgesundheitsorganisation) geprägt. Eine arterielle Hypertonie ist eine krankhafter (pathologisch) Zustand des Organismus, bei dem der systolische Blutdruck mehr als 140mm HG und der distolische Blutdruck mehr als 90 mm Hg beträgt.
Die Grenze zwischen gesundem oder normalen Blutdruck und arteriellem Blutdruck liegt bei einem systolischen Wert von mehr als 120 mm Hg und einem diastolischen Blutdruck von mehr als 80 mm Hg.
mmHg = Millimeter Quecksilbersäule, Maßeinheit für den statischen Druck, ein mmHg entspricht 1 Torr (statischer Druck, der in einer Höhe von einem Millimeter Quecksilbersäule ensteht)
Millimeter Quecksilbersäule ist die Einheit, die für die Messung des Blutdrucks üblich ist. Alle Messgeräte basieren auf dieser Einheit, sodass eine gewisse Standardisierung und damit eine Vergleichsmöglichkeit gegeben ist.
Was ist die arterielle Hypertonie?
Um eine arterielle Hypertonie verstehen zu können, ist es zunächst empfehlenswert, sich mit bestimmten grundlegenden medizinischen Formulierungen bekannt zu machen.
Der Blutdruck
Das Blut wird im menschlichen Körper mit einem gewissen Druck durch die Blutgefäße gepresst, damit alle Organe ausreichend mit dem roten Saft versorgt werden können. Unter dieser Voraussetzung können alle Blutbestandteile ihre Funktion erfüllen. In den Blutgefäßen herrschen unterschiedliche Blutdrücke.
In der Aorta ist der Blutdruck sehr hoch. Der Blutdruck nimmt ab, wenn das Blut durch die Venen, Arterien und die feinen Kapillargefäße im Kreislauf wieder zum Herzen zurück gelangt.
Verursacht wird der Druck des Blutflusses durch die Pumpwirkung des Herzens. Das Herz selbst ist mit den Koronargefäßen umgeben. Diese übernehmen die gleiche Aufgabe wie alle anderen Blutgefäße.
Diesbezüglich muss das Herz als „eigenständiges“ Organ betrachtet werden. Es wird wie alle anderen Muskeln durch einen Stoffaustausch leistungsfähig erhalten.
Gäbe es keinen Blutdruck, würde das Blut in den Gefäßen einfach stehenbleiben. Der Gefäßdruck ist damit verantwortlich für die Aufrechterhaltung der zirkulierenden Bewegung des Blutes.
Bei der Funktionsweise des Blut- oder Gefäßdruckes sind zwei abwechselnd stattfindende Prozesse bedeutungsvoll. Diese werden in der Medizin als systolischer und diastolischer Messwert erfasst. Beide Komponenten ergeben sich aus dem natürlichen Rhythmus der Herzfunktion.
Der systolische Blutdruck
Der Herzmuskel ist ein kräftiges Konstrukt, das sich gesteuert durch Nervenimpulse in regelmäßigen Abständen zusammenziehen und ausdehnen kann. Diese Tätigkeiten rufen ein Ausstoßen oder ein Ansaugen des Blutes hervor. In der Phase des Zusammenziehens wird das in der linken Herzkammer befindliche Blut ausgestoßen.

Der Blutkreislauf
Pixabay / Clker-Free-Vector-Images
Der Blutdruck, mit dem das Blut aus der Hauptschlagader (Aorta) in die Arterien und in die Arteriolen gepresst wird, ist relativ hoch. Die Arterien und die Arteriolen sind die vom Herzen wegführenden Blutgefäße, die sauerstoff- und nährstoffreiches Blut mit sich führen. Es kommt beim Auspressvorgang zu einem kurzzeitigen Anstieg des Druckes in diesen Gefäßen.
Wird ein Blutdruckmessgerät angelegt, dann erfasst dieses den höchstmöglichen oder systolischen Blutdruck un den niedrigsten oder diastolischen Blutdruck. Durch die Blutdruckbestimmung können Mediziner Hinweise auf vorliegende Krankheiten des Herzens und des Kreislaufsystems gewinnen. Deshalb ist die Blutdruckmessung ein obligates diagnostisches (Diagnostik ist die Erkennung und Zuordnung von gesundheitlichen Beschwerden zu Erkrankungen) Instrument.
Der systolische Blutdruck oder der obere Blutdruckwert beschreibt somit die sogenannte Pumpphase. Systolisch kommt von dem griechischen Wort „Zusammenziehen“.
Der diastolische Blutdruck
Damit sich linke Herzkammer des Herzmuskels wieder mit Blut füllen muss, entspannt sich dieses Hohlraum. In diesem Moment wird kein Blut in die Aorta ausgeworfen. Das hat zur Folge, dass der Druck in den Gefäßen vorübergehend abnimmt. Dieser Zeitraum reicht bis zum erneuten Zusammenziehen des Herzens.
Während dieser Pause ist der gemessene Blutdruck niedrig. Dieser Wert ist der diastolische oder untere Blutdruckbereich. Diastolisch kommt von dem griechischen Wort Diastole für „Ausdehnen“. Systole und Diastole stehen physiologisch (Physiologie beschäftigt sich mit der Funktion der Organe und der Organsysteme) bedingt in einer ständigen Wechselwirkung miteinander.
Schwankungen des hydrostatischen Gefäßdruckes ergeben sich durch das Stehen und das Liegen sowie durch Anstrengung und Ruhe. Unter bestimmten Umständen kann der Blutdruck jedoch immer zu hoch oder zu niedrig sein.
Wann liegt Hypertonie vor?
Ab welchen Werten wird von einem Bluthochdruck gesprochen?
Liegt der Blutdruck über festgelegten Normalwerten, dann sprechen die Mediziner und die betroffenen Patienten von Bluthochdruck oder Hypertonie.
Der medizinische Terminus Hypertonie stammt vom griechischen Wort hyper für über und teinein für spannen oder drücken. Eingebürgert haben sich für Hypertonie ebenfalls Benennungen wie Hypertension oder Hypertonus.
Die arterielle Hypertonie steht im Gegensatz zu einer venösen Hypertonie (erhöhter Blutdruck in den Venen) für ein Krankheitsbild, das durch einen erhöhten Blutdruck in den Arterien charakterisiert ist. Um die Hypertonie festzustellen, werden die bei einer Blutdruckbestimmung erzielten individuellen Messparameter statistisch ermittelten Vergleichswerten gegenüber gestellt.
- systolischer Blutdruck (erster Wert) 140 mmHg
- diastolischer Blutdruck (zweiter Wert) 90 mmHg
Bei dieser Vereinheitlichung sind allerdings keine Blutdruckerhöhungen inbegriffen, die nur vorübergehend auftreten. Das kann unter anderem durch eine Schwangerschaft, die Einnahme spezieller Arzneimittel oder unter starker physischer (Physis ist der Körper) Anstrengung oder psychischer (Psyche steht für Seele und Geist) Belastung geschehen.
Alle darüber liegenden Messresultate werden in Abhängigkeit von ihrer Quantität als Basis für die weitere Unterteilung der arteriellen Hypertonie in mehrere Schweregrade genutzt.
Ab einem Blutdruckwert von 180 mmHg/110 mm Hg ist eine Hypertonie Grad 3 festzustellen. Ein Patient, der beispielsweise einen dauerhaften Blutdruck von 142 mmHg zu 98 mmHg oder darüber hat, würde dementsprechend unter Bluthochdruck oder arterieller Hypertonie leiden. Hierbei besteht ein immenses Risiko für Manifestation von lebensbedrohlichen Folgeschäden am Herzen und an den Blutgefäßen und damit für die Gesundheit.
Ursachen & Auslöser
Welche Ursachen gibt es?
Die Auslöser für eine arterielle Hypertonie sind überaus vielschichtig.
Vordergründig werden hervorgehoben:
- Unregelmäßigkeiten des hormonellen Systems
- Störungen am Herzen
- Beeinträchtigungen der Blutgefäße
- Schäden an der Niere
Diese Ursachen sind eher allgemeiner Natur. Spezieller wird es bereits dann, wenn es sich um eine arterielle Hypertonie in Form der primären Hypertonie oder der sekundären Hypertonie handelt.
Primärer Bluthochdruck
Die essentielle oder primäre Hypertonie und ihre Ursachen
Die am weitesten verbreitete Variante des arteriellen Bluthochdruckes ist die primäre, idiopathische oder essenzielle Hypertonie mit einem anhaltend zu hohen Gefäßdruck.
Exakte Auslöser für den essentiellen Bluthochdruck konnten bislang noch nicht eindeutig ermittelt werden. Klar ist, dass gewisse Lebensumstände und Voraussetzungen durchaus eine derartige Erkrankung hervorrufen können.

Es gibt verschiedene Ursachen für arteriellen Bluthochdruck
Eine zentrale Rolle haben hierbei:
- Übergewicht
- genetisch bedingte Neigung zu Hypertonie
- Mangel an Bewegung
- zu viel Aufnahme von Salz
- Konsum von Alkohol und Nikotin
- zu geringe Aufnahme von Kalium
- Lebensalter
- Stress
- erhöhte Blutfettparameter
- Diabetes Typ 2
Frauen sind ab einem Alter von 65 Jahren prädestiniert für eine primäre arterielle Hypertonie. Das hat möglicherweise mit dem Eintritt der Menopause (Wechseljahre) zu tun. Männer erkranken etwa ab 56 häufig an arteriellem Bluthochdruck. Eine weitere Gefährdung liegt bei Erwachsenen vor, die unter Diabetes mellitus Typ 2 (Zuckerkrankheit) leiden. Risikogruppen sind vor allen Dingen Frauen mit einem Bauchumfang ab 88 cm und Männer mit einem Bauchumfang von 102 cm.
In diesem Zusammenhang soll auf einen Komplex aus Symptomen (Anzeichen oder Merkmale eine Erkrankung) hingewiesen werden, die als Metabolische Syndrom bezeichnet wird.
Das metabolische Syndrom ist naheliegend, wenn:
- erhöhte Cholesterinwerte
- Übergewicht oder Adipositas (Fettsucht)
- Typ-2 Diabetes mit einer Zunahme der Blutzuckerwerte
vorliegen.
Das metabolische Syndrom kennzeichnet einen Komplex aus verschiedenen Risikofaktoren. Diese Ursachen können zum metabolischen Syndrom führen oder dieses auslösen. Das Phänomen des metabolischen Syndroms hat sich vor allen Dingen in den letzten Jahrzehnten massiv entwickelt. Es ist umgangssprachlich auch als „Wohlstandssyndrom“ geläufig.
Sekundäre Hypertonie
Die sekundäre Hypertonie und ihre Ursachen
Eine sekundäre oder zweitrangige Hypertonie ist immer eine Folgeerscheinung einer vorliegenden Basiserkrankung.
In diesem Bezug kommen in Betracht:
- chronische Erkrankungen der Niere wie Zystenniere und chronische Glumerulonephritis (Entzündung der Nierenkörperchen)
- Cushing Syndrom, Diabetes mellitus Typ 2 und andere Krankheiten mit einer Stoffwechselstörung
- Erkrankungen der Blutgefäße wie eine primäre oder sekundäre Vaskulitis (entzündliche Prozesse in den Venen, Venolen, Arterien, Arteriolen und Kapillargefäßen),
- eine Aortenklappeninsuffizienz (ein- oder beidseitige Einengung der Nierenarterie),
- Kollagenosen (Degeneration oder Abbau des Bindegewebes)
- und eine Stenose des Aortenisthmus (Verengung des Lumeneingangs in der Aorta)
- Einengungen des Querschnitts der Nierenarterien (Nierenarterienstenose)
- erblich bedingte Verengung der Aorta
- Schlafapnoe-Syndrom
- Drogenmissbrauch
- chronische Schmerzleiden
- primärer Hyperaldosteronismus (Conn-Syndrom)
- Phächromozytom (gutartiger Nebennierentumor)
- Akromegalie (Tumore in der Hirnanhangsdrüce beziehungsweise dem Hypothalamus)
- vererbtes androgenitales Symptom
- Funktionsveränderungen der Schilddrüse (meist Überfunktion der Schilddrüse)
- psychiatrisch relevante Erkrankungen wie eine generalisierte Angststörung, eine
soziale Phobie und eine Panikstörung
Zahlreiche ursächliche Komponenten können von den Patienten selbst beeinflusst werden. Dazu zählt vor allen Dingen eine gesunde Lebensweise. Schon in Anbetracht dieses Gesichtspunktes ist es mit relativ einfachen, aber regelmäßig durchgeführten Maßnahmen realisierbar, einer arteriellen Hypertonie rechtzeitig entgegenzuwirken.
Durch die richtige fachärztliche Einstellung mit Medikamenten können Vorerkrankungen so überwacht und behandelt werden, dass es nicht unbedingt zu einem arteriellen Bluthochdruck kommen muss.
Begriffserklärung
- Phobie = von einer Situation abhängiges, extremes Gefühl der Angst
- Generalisation = sich auf den gesamten Körper beziehend
- Stenose = Verengung von Hohlorganen (auch Blutgefäße)
- chronisch = dauerhaft, anhaltend, stetig
- akut = plötzlich, heftig, überraschend, unerwartet
Eine Hypertonie ist durch einen Volumenhochdruck (gesteigertes Herzzeitvolumen) in Verbindung mit einer Zunahme des Widerstandshochdruckes in den Gefäßen (peripherer Widerstand) bedingt. Das heißt, erhöhter Blutdruck = Widerstand der Gefäße multipliziert mit dem Herzzeitvolumen.
Diese Situation kann durch sich gegenseitig positiv begünstigende Effekte wie:
- eine funktionelle Vasokonstriktion (Verengung der Arterien und Arteriolen = Widerstandsgefäße
- eine Erhöhung der Aktivität des Sympathikus (aktivierender Nerv)
- Veränderungen der Strukturen der Gefäßwände (Gefäßremodeling)
entstehen.
Der Sympathikus
Sympathikus und arterielle Hypertonie
Noch einige Worte zum Sympathikus und zum Bluthochdruck. Der Sympathikus als Gegenspieler des Parasymtahikus, ist hauptsächlich im vegetativen Nervensystem funktionsbereit. Er trägt unter anderem dazu bei, dass das Herz ausgehend vom Sinusknoten bis zum Arbeitsmyokard ausreichend versorgt wird.
Durch eine Überaktivität des Sympathikus kann eine arterielle Hypertonie bedingt sein, weil dieser Nerv eine Vielzahl an inneren Organen über das vegetative Nervensystem steuert. Der für die „körperliche Fluchtbereitschaft“ zuständige Nerv Sympathikus (Sympathikotonus) kann die Herztätigkeit und eine Zunahme oder Abnahme des Gefäßquerschnittes von randständigen (peripher) verlaufenden Blutgefäßen regulieren.
Dann wird die Ausschüttung des Neurotransmitters forciert. Über Abläufe, die mit den alpha- und beta1-Rezeptoren sowie den vielfachen inotropen, dromo- und chronotropen Einflüssen des Sympathikus verknüpft sind, kann eine dauerhafte arterielle Hypertonie begünstigt werden. Langfristig führt dieser Vorgang zu einer dauerhaften Blutdruckerhöhung.
Grundsätzlich sind bei der Entstehung der arteriellen Hypertonie unterschiedliche Mechanismen im Spiel. Diese sind auf natürliche Weise im Organismus vorhanden.
Das sind kurz zusammengefasst:
- Herzminutenvolumen
- peripherer Gefäßwiderstand
- autonomes beziehungsweise vegetatives Nervensystem mit Sympathikus
- Renin-Angiotensin-Aldsteron-System oder RAAS
Anbei noch einige Begriffserklärungen zum besseren Verständnis:
- dromotrop = wirkt auf die Erregungsleitung des Herzmuskels
- inotrop = wirkt auf die Kontraktionskraft des Herzmuskels
- chronotrop = wirkt auf die Schlagfrequenz der Herzmuskels
- Kontraktion = Muskel zieht sich zusammen
- Renin = hormonähnlicher Biokatalysator (Enzym)
- Angiotensin = Hormon (wichtig für Renin-Angiotensin-Aldosteron-System)
- Aldosteron = Steroidhormon aus dem Abbau von Chloesterin
Symptome & Anzeichen
So komplex und kompliziert die Ursachen der arteriellen Hypertonie sind, so umfangreich sind auch die diagnostischen und therapeutischen Lösungen. Gleich von vornherein muss angemerkt werden, dass die arterielle Hypertonie zunächst asymptomatischer Natur (ohne Beschwerden) ist. Nicht einmal die nur leicht erhöhten Blutdruckwerte sind auffällig.
Weil keine Schmerzen vorliegen, gehen die Patienten oftmals nicht rechtzeitig zum Arzt. Am Anfang einer arteriellen Hypertonie können die Symptome sogar zeitweilig wieder verschwinden. Sie werden aber weiterhin immer augenscheinlicher und kommen immer öfter wieder.
Nicht in jedem Fall müssen jedoch alle Krankheitszeichen übereinstimmen. Manche Symptome treten zudem stärker, manche wieder weniger intensiv auf.

Hypertonie ist anfangs oft symptomlos, später kann es u. a. zu Schwindel und Herzklopfen kommen
Zu Beginn klagen die Patientinnen und Patienten eher über allgemeine Auffälligkeiten wie:
- Herzrhythmusstörungen wie Herzklopfen und Herzstolpern
- Nervosität
- Ohrensausen, Schwindelgefühl
- Nasenbluten, Übelkeit und Schlafstörungen
- unklare Kopfschmerzen
- Mattigkeit, Abgeschlagenheit
- Kurzatmigkeit und Luftnot
- Angstzustände
- Zittern, Nachlassen der Konzentrationsfähigkeit, Gereiztheit
- gerötetes Gesicht
- Übelkeit rote Äderchen (Couperose)
- Engegefühl in der Brust
- ab und zu mäßige Brustschmerzen
- Störungen der Erektion
- Schweißausbrüche
- Druckgefühl in der Gegend des Herzens
Blutdruckmessungen
Aufgrund der überwiegend schleichenden Symptome ist es sinnvoll, sich ab einem Lebensalter von 45 Jahren regelmäßig einer Blutdruckmessung zu unterziehen. Die Betroffenen schildern immer wieder, dass die Beschwerden schon über einen relativ langen Zeitraum bemerkt werden. Allerdings waren die Symptome noch nicht so schlimm und so besorgniserregend, dass der Arzt konsultiert wurde.
Bezüglich des Schwindelgefühls ist anzumerken, dass dies Anomalie sogar dann vorkommt, wenn es eigentlich keinen Anlass dazu gibt. Darüber hinaus klagen einige Patientinnen und Patienten im Winter häufiger über Bluthochdruckbeschwerden, als im Sommer.
Viele Betroffene fühlen sich tagsüber matt und abgeschlagen. Die Begründung dafür liegt in den Durchschlafstörungen und in den Einschlafschwierigkeiten. Im Normalfall sind die Blutdruckwerte nachts niedriger als am Tag. Bei einer arteriellen Hypertonie bleiben sie jedoch während des Schlafens hoch, sodass sich sogar eine Schlafapnoe (Aussetzen der Atmung während des Schlafes) ausbilden kann.
Diagnose & Krankheitsverlauf
Die Erhebung eines Befundes bei der arteriellen Hypertonie und deren Differenzierung in primären und sekundären Bluthochdruck basiert auf verschiedenen diagnostischen Methoden. Die Bluthochdruckdiagnostik ist eine Ausschlussdiagnostik.
Folgende klassische Diagnoseziele sind in der Praxis anzutreffen:
- Entdeckung vorliegender Schäden an Organen
- Begleit- und Folgekrankheiten feststellen
- Schweregrad der Hypertonie bestimmen
- primäre von sekundärer Hypertonie abgrenzen
- kardiovaskuläre Risiken (Herz und Kreislauf betreffend) ermitteln
Den Allgemeinmedizinern und den Fachärzte stehen teilweise traditionelle und teilweise hochmoderne Mittel zur Verfügung.
Messung des Blutdrucks

Ein Arzt checkt den Blutdruck seines Patienten
Shutterstock/Andrey_Popov
Diese Maßnahme kann nach einer Anleitung auch der Patient selbst durchführen. Dann wird von einer Selbstmessung im häuslichen Umfeld gesprochen. Eine andere Vorgehensweise ist die Blutdruckbestimmung unter einer zuvor definierten (voreingestellten) körperlichen Belastung, die ambulante Messung des Blutdrucks über 24 Stunden hinweg und die gelegenheitsmäßige Blutdruckmessung in der Praxis (gleichnamige Praxis- oder Gelegenheitsbestimmung).
Verwendet werden Blutdruckmessvorrichtungen wie mechanisch funktionierende Geräte mit Auskultation beziehungsweise Abhören der sogenannten pulssynchronen Korotkofftöne oder oszillometrisch sowie automatisch arbeitende Messgeräte. Dabei werden die Handgelenkmessgeräte wegen ihrer besseren Genauigkeit bevorzugt.
Bei den Verfahren der Blutdruckmessung haben sich die direkte und die indirekte Methode etabliert. Die direkte Technik beruht auf einem Herzkatheter und einer Statham-Druckwandler. Dabei handelt es sich um einen operativen Eingriff. Im Gegensatz dazu wird überwiegend die unkomplizierte indirekte oder shygmomanometrische Technologie nach Riva Rocci praktiziert.
Die erhaltenen Messwerte werden von den Ärzten dann beispielsweise als 167/96 RR angegeben. Das ist gleichbedeutend mit 167 mmHg/96 mmHg systolischer/diastolischer Blutdruck.
Basisdiagnostik
Basisdiagnostik bei Verdacht auf arterielle Hypertonie
Darüber hinaus setzen die Mediziner ein Grundprogramm für die Diagnostik der arteriellen Hypertonie an.
Dieses umfasst:
Krankheitsgeschichte enthält diverse Informationen über die Dauer und das Maximum bereits gemessener Blutdruckresultate, eine bisweilen erfolgte Diagnostikk, vorliegende Beschwerden und Komplikationen sowie die Erfassung der Medikamente. Erweitert werden diese Daten durch Fragen zur familiären Häufigkeit, zum Alkohol-, Drogen- und Nikotinkonsum.
- körperliche Untersuchung
- aussagefähige Messungen
Dazu zählen die Blutdruckbestimmung an beiden Armen und das Ermitteln verschiedener Laborwerte wie Kreatinin im Serum, Urinstatus, Blutzucker, Cholesterin, Serumelektrolyte.
- Diagnostik auf Organerkrankungen
Die Patienten werden mannigfaltigen Untersuchungen wie dem EKG (Elektrokardiogramm), der Doppler-Sonografie des Bauches und einer Echokardiografie unterzogen. Des Weiteren folgt eine Begutachtung des Augenhintergrundes (Ophthalmoskopie).
Anschließend an die Auswertung der Ergebnisse kann der Arzt gemeinsam mit dem betroffenen Patienten die weitere Behandlung besprechen.
Die Pathogenese, wie der Verlauf einer Erkrankung fachlich exakt noch bezeichnet wird, ist in Phasen unterteilt worden, innerhalb derer die einzelnen Symptome übersichtlich erfasst werden.
Nach einer gewissen Zeitspanne verstärken sich diese Merkmale auch im Ruhezustand. Gerade nach einer langen Liegephasen sind morgendliche Kopfschmerzen und eine Störung des Gleichgewichts typisch für eine arterielle Hypertonie. In Einheit mit Durchblutungsstörungen empfinden die Patienten meist Missempfindungen wie ein Kribbeln oder ein Taubwerden.
Hinzu kommen im unbehandelten Verlauf der arteriellen Hypertonie unangenehme Beeinträchtigungen wie:
- Schmerzen in der Brust beziehungsweise Angina Pectoris
- Störungen des Sehens durch eine hypertensive Retinopathie
- Sensibilitäts- beziehungsweise Empfindungsstörungen
- Schlaganfall (Apoplex)
- Herzinfarkt (Myokardinfarkt)
Die durch einen Bluthochdruck bedingte Schädigung von Gefäßen des Augenhintergrundes während des fortschreitenden Verlaufs der arteriellen Hypertonie vollzieht sich schrittweise.
Retinopathie & Stufen
Die hypertensive Retinopathie läuft in vier Stufen ab:
- I Stadium mit funktionellen Veränderungen der Gefäße, Vasokonstriktion in den Arteriolen
- II Stadium weitere Gefäßveränderungen in den den Arterien und an den arteriovenösen Kreuzungen
- III Stadium Schäden an der Netzhaut
- IV Stadium bilaterales Papillenödem
Das Wohlbefinden und die Leistungsfähigkeit der Erkrankten sind immer deutlicher eingeschränkt. Im letzten Stadium kann ein Herzinfarkt oder ein Schlaganfall drohen. Auslöser hierfür sind die mit einem dauerhaft erhöhten Blutdruck einhergehenden Läsionen der Arterien.
Infolgedessen sind hypertensive Krisen, ein Lungenödem (Wasseransammlungen in der Lunge), eine Aortendissektion (Einriss der Aorta) und eine Arteriosklerose sowie das Eintreten von Hirnschäden (Hochdruckenzephalopathie) nicht auszuschließen. Alle Beschwerden gipfeln häufig in einem hypertensiven Notfall.
Herz-Kreislauf-Erkrankungen

Verschiedene Krankheiten sind mit der Hypertonie verknüpft
Zusammenhänge zwischen arterieller Hypertonie und sonstigen Herz-Kreislauf-Erkrankungen
Die arterielle Hypertonie muss auch in Verbindung mit anderen Krankheiten des Herzens und der Blutgefäße gesehen werden.
Viele Todesfälle werden nicht allein durch die arterielle Hypertonie, sondern durch Erkrankungen wie:
- Koronare Herzkrankheit (involviert sind die Herzkranzgefäße)
- Herzinsffizienz (Funktionsverlust des Herzens)
- Arterielle Verschlusskrankheit)
- Versagen der Nieren
- Hypertensive Herzkrankheit
hervorgerufen
.
Diese Beschwerdebilder sind mitnichten eng mit der arteriellen Hypertonie verknüpft.
Häufigkeit & Diagnosedaten
Die arterielle Hypertonie ist in den Industrienationen extrem oft anzutreffen. Anhand von Studien, die allerdings voneinander abweichende Aussagen machen, kann in den vergangenen Jahren in Europa eine annähernde Häufigkeit der arteriellen Hypertonie in Abhängigkeit von bestimmten Altersgruppen konstatiert werden.
Diese Rückschlüsse sehen folgendermaßen aus – Männer und Frauen zwischen:
- 45 und 54 Jahren etwa 20 Prozent
- 55 und 64 Jahren etwa 30 Prozent
- 65 und 74 Jahren zwischen 50 Prozent
Etwa 44 bis 51 Prozent aller Männer und Frauen in Deutschland weisen einen Bluthochdruck auf. Gerade ab dem 5. Lebensjahrzehnt ist ganz deutlich eine Zunahme des systolischen Blutdruckes bei Männern zu beobachten.
Bei der Gegenüberstellung von alten und neuen Bundesländern hat sich herausgestellt, dass etwa 43 Prozent der Frauen und 57 Prozent der Männer im Osten unter dieser Erkrankung leiden. Im Westen Deutschlands weisen nur knapp 38 Prozent der Frauen und nur 48 Prozent der Männer eine arterielle Hypertonie auf. Die restlichen erfassten Personen unterliegen einer permanenten Blutdruckkontrolle oder sie haben einen Blutdruck im Normbereich.
Zu etwa 90 bis 95 Prozent wird die arterielle Hypertonie durch erbliche Anlagen und durch spezielle Risikofaktoren bedingt. Von insgesamt 23 Prozent Patientinnen und Patienten, denen ihr Bluthochdruck bekannt ist, lassen sich etwa 25 Prozent der Frauen und 22 Prozent der Männer ärztlich behandeln.
Auffällige Unterschiede gibt es nicht nur bei der Häufigkeit des arteriellen Blutdrucks zu entdecken, sondern gleichfalls bezüglich der ursächlichen Auslöser. Insgesamt sind gegenwärtig ungefähr 46 Prozent der erwachsenen Bundesbürger von einer arteriellen Hypertonie betroffen.
Komplikationen der Krankheit
Neben den gravierenden Symptomen und Folgen kommt bei einer arteriellen Hypertonie erschwerend hinzu, dass mehrere Organe und Organsysteme einen nicht mehr rückgängig zu machenden (irreversibel) Schaden davontragen können. Das ist erschreckend, zumal einige Organe auf den ersten Blick gar nicht unmittelbar mit der arteriellen Hypertonie und dem Kreislaufsystem in Kontakt zu stehen scheinen.
Durch eine arterielle Hypertonie werden krankhafte Anomalien an folgenden Organen verschuldet:
Herz & Nieren
Herz
Durch den stetig zu hohen Blutdruck wird das Herz über die Maßen belastet. Die Herzmuskulatur und die Herzklappen geben nach. Es kommt zu einer Herzmuskelschwäche (Herzinsuffizienz).
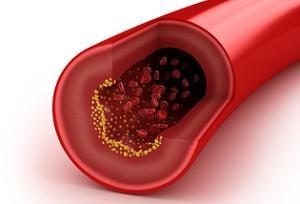
3D Darstellung einer Arteriosklerose (Atherosklerose)
Des Weiteren prägt sich Arteriosklerose an den Herzkranzgefäßen aus. Eine Mangeldurchblutung des Herzmuskeln mit Herzinfarkt oder Koronarer Herzkrankheit ist das Fazit.
Eine Arteriosklerose ist ein Vorgang, der mit der langsamen Ablagerung der als arteriosklerotische Plaque deklarierten Beläge zu tun hat. Die Dimensionen der Schichten und deren Verhärtungen nehmen ständig zu, bis die Blutgefäße komplett verschlossen sind. Nicht selten bilden sich gleichzeitig Blutgerinnsel (Zusammenballungen von Thrombozyten oder Blutplättchen) aus, die im Blutgefäßsystem wandern und ein lebenswichtiges Gefäß verstopfen (Embolie).
Nieren
Sind durch einen erhöhten Innendruck in den Nierenarterien gefährdet. Daraus resultiert eine Niereninsuffizienz, die im schlimmsten Fall mit einem Nierenversagen endet.
Gehirn & Extremitäten
Gehirn
Ein erhöhter Blutdruck führt zu einem Schlaganfall. Dieser Vorgang kann so erklärt werden, dass die Versorgung des Gehirns mit Blut mangelhaft ist, dass zum Hirn führende Gefäße undurchlässig sind, oder das ein Blutgerinnsel den Blutzu- und -abfluss verhindert. Das Reißen eines Aneurismas, in ischämischer Hirninfarkt oder ein hämorrhagischer Schlaganfall können ebenfalls für einen Schädigung von Gehirnarealen verantwortlich sein.
Extremitäten (Gliedmaßen)
Nicht heilende Wunden (Ulcus cruris) an den Beinen durch Störungen der Blutversorgung in den unteren Extremitäten sowie Missempfindungen.
Augen & Blutgefäße
Augen
Es wird eine Reduzierung der Sehfähigkeit bis hin zum Verlust des Sehens befürchtet, weil die Durchblutung der Funktionselemente der Augen nachlässt. Der Grund dafür ist eine Schädigung der winzigen Kapillargefäße, die in der Netzhaut und im Sehnerv eingebettet sind. Daraus folgt eine Augenerkrankung wie die hypertensive Retinopathie oder Fundus hypertonicus.
Blutgefäße
Es tritt eine Verstopfung der Gefäße ein, sodass der Organismus selbstständig eine Ausstülpung oder eine Aussackung (Aneurisma) als eine Art Umgehung oder Umleitung bildet.
Das Aneurisma kann unter ungünstigen Umständen reißen oder platzen. Im Endeffekt entwickeln sich Blutungen, die auf das Gehirn, die Brust oder den Bauchraum konzentriert sind. Diese Blutungen können ohne Weiteres lebensbedrohlich sein.
Die Blutdruckentgleisung
Eine Besonderheit unter den Blutdruckkomplikationen stellt die Blutdruckentgleisung dar. In diesem Moment leiden die von einer arteriellen Hypertonie Betroffenen unter einem abrupten Anstieg des systolischen Blutdrucks (über 230 mmHg) und einer Erhöhung des diastolischen Blutdruckwertes (über 130 mmHg).
Äußerlich sichtbar sind diese massiven Auffälligkeiten durch:
- Atemnot und starke Schmerzen im Brustbereich
- Störungen des Sehens, Kopfschmerzen
- Erbrechen, Verwirrtheitszustände und Krämpfe
- extreme Angst
Das Herz, die Gefäße und das Gehirn werden in dieser Situation oftmals lebensbedrohlich geschädigt. Diese Komplikationen sind schuld daran, dass die Lebensdauer bei einer arteriellen Hypertonie um etwa 6 Jahre niedriger aus, als das bei gesunden Personen der Fall ist.
Wann zum Arzt?
Wann sollte man zum Arzt gehen?
Die Anzeichen eines hohen Blutdruckes oder eine arteriellen Hypertonie sollten nicht auf die leichte Schulter genommen werden.
Treten die genannten Symptome immer wieder ohne andere bekannte Ursachen auf, ist es sinnvoll, lieber einmal mehr als einmal zu wenig den Arzt zu konsultieren. Schnelles Handeln ist dann gefragt, wenn die Beschwerden der Rubrik der Komplikationen zugeordnet werden können. Das ist vor allen Dingen ein sehr schnelles in die Höhe schnellen des Blutdrucks mit einer immensen Verschlechterung des Allgemeinzustandes.
Wer seine Blutdruckwerte nicht genau kennt und diese nicht selbst bestimmen kann, dem steht es offen, eine Überprüfung in einer Apotheke vornehmen zu lassen. Die Fachkräfte werden dazu auch erklären, ob der Blutdruck noch normal oder erhöht ist. Deutet alles auf eine Hypertonie hin, ist der Anlass gegeben, um einen Arzt aufzusuchen.
Einen Rat bei einem Hausarzt oder einem Kardiologen einzuholen, liegt immer nahe, wenn das Allgemeinbefinden so eingeschränkt ist, dass Bedenken hinsichtlich eines zu hohen Blutdrucks vorliegen. Darüber hinaus sind ab einem Lebensalter ab Mitte 30 kontinuierliche Kontrollen des Blutdrucks anzuraten, falls eine familiäre Neigung vorhanden ist. Ab dem 35. Lebensalter übernehmen die Krankenkassen die Kosten für eine derartige Untersuchung im Rahmen der Herz-Kreislauf-Vorsorge.
Der Arzt kann eine eindeutige Feststellung der arteriellen Hypertonie (primär oder sekundär) vornehmen und eine passende Therapie einleiten. Der erste Schritt gegen Komplikationen und lebensbedrohliche akute Folgeerscheinungen ist getan. Die Patienten gelangen wieder zu mehr Leistungsfähigkeit und erzielen eine Besserung der Beschwerden.
Arzt oder Klinik?
Wann muss man mit arterieller Hypertonie dringend zum Arzt oder in die Klinik?
Das Aufsuchen einer Klinik oder eines Arztes ist dann indiziert, wenn der Blutdruck Parameter über 200/130 mmHg anzeigt. Können systolischer und diastolischer Blutdruck mit entsprechenden Arzneimitteln nicht absenken und kommen Übelkeit oder Brechreiz hinzu, dann sollten die Patientinnen oder Patienten in die Klinik gehen.
Behandlung & Therapie
Die Therapieverfahren der arteriellen Hypertonie öffnen den Ärzten viele Türen. Aber ohne die aktive Mitwirkung der Patientinnen und Patienten können die Resultate nicht so optimal sein. Deshalb erfordert die Behandlung der arteriellen Hypertonie immer das Tun beider Seiten.
Das Hauptaugenmerk liegt vor allen Dingen auf eine bedarfsgerechte langfristige Therapie. Diese soll den Patienten relativ wenig belasten aber dennoch effizient sein.
Die Zielstellung umfasst eine Reduktion der renalen (auf die Niere bezogen), der zerebrovaskulären (auf die Blutgefäße des Gehirns bezogen) und der kardiovaskulären (auf die Koronargefäße des Herzens bezogen) Erkrankungshäufigkeit (Morbidität) und Sterblichkeitsrate (Mortalität)bei Risiko- und bei Hochrisikopatienten.
Des Weiteren liegt der Schwerpunkt der der medikamentösen Blutdruckeinstellung ist es nicht darauf, unbedingt eine Normalisierung der Blutdruckparameter herbeizuführen.
Die Entscheidung für das jeweilige pharmazeutische Produkt richtet sich unter anderem nach den ausgeschriebenen Nebenwirkungen, der persönlichen Verträglichkeit, den bezeichneten Wechselwirkungen mit anderen Arzneimitteln und den bestehenden Begleiterkrankungen.
Die in medizinischen Fachkreisen unter dem Überbegriff antihypertensive Behandlung bezieht sich sowohl auf nicht-medikamentöse als auch auf medikamentöse Behandlungen.
Nicht medikamentös

Zur nicht-medikamentösen Behandlung zählt die Verbesserung der Lebensweisen
Die nicht-medikamentöse Behandlung beinhaltet die Senkung des Blutdrucks durch:
- mehr körperliche Bewegung
- alternativmedizinische Behandlungsmethoden
- Körpergewicht reduzieren
- Aufnahme von Kochsalz verringern
- Alkoholkonsum verringern
- der Gesundheit zuträgliche Ernährungsweise
Die nicht-medikamentöse Behandlung beinhaltet weiterhin die Vorbeugung (Prävention) gegen Folgeerkrankungen durch:
- Einstellen des Rauchens
- Umstellung auf eine cholesterinarme Ernährung
Medikamentöse Behandlung
Die konservative medikamentöse Behandlung der arteriellen Hypertonie
Die pharmakologischen Maßnahmen implizieren die Verabreichung von Arzneimitteln, denen unterschiedliche Wirkstoffe eigen sind. Den Ärzten steht hierbei eine große Auswahl an die Entwässerung fördernden Medikamenten (Diuretika) und Blutdrucksenkern zur Verfügung.
Diese Arzneistoffe werden in Abhängigkeit von der jeweiligen Indikation entweder einzeln oder als Zweier- oder Dreierkombination zur Mono-, Stufen- oder sequentiellen Stufentherapie verschrieben. Als nachteilig erweisen sich trotz der ausgezeichneten Wirksamkeit die Nebenwirkungen.
Patienten und Patientinnen mit arteriellem Bluthochdruck erhalten bewährte Pharmazeutika wie:
- Diuretika, ace-Hemmer und Betarezeptorenblocker
- Kalziumantagonisten und AT1-Antagonisten
- Antisympathomimetika, Antisympathotonika
- Vasodilatatoren sowie Alpha-Rezeptorenblocker
Der besseren Übersichtlichkeit halber werden alle Medikamente gegen eine arterielle Hypertonie und gegen weitere Begleiterscheinungen in große Gruppen eingeteilt.
Trotzdem löst die Menge an unterschiedlichen Medikamentenarten bei vielen Patientinnen und Patienten eine Verunsicherung aus. Daher ist es empfehlenswert, sich die Wirkungsprinzipien des verordneten Mittels erläutern zu lassen.
Oftmals sind die biochemischen Mechanismen äußert kompliziert und nicht immer leicht verständlich. Eine annähernde informatorische Aufklärung durch den Facharzt ist dennoch hilfreich und bringt Sicherheit.
Vorbeugung & Prävention
Die eigene Gesundheit zu schützen und möglichst bis in ein hohes Lebensalter hinein vital und leistungsfähig zu bleiben, das ist der Wunsch aller Menschen. Die Prävention oder Prophylaxe hinsichtlich der Vermeidung einer arteriellen Hypertonie hat daher eine zentrale Bedeutung.
Um einer primären Hypertonie zu begegnen, sollte im Alltag auf mehrere Kriterien geachtet werden:
- fettarme, eiweiß- und ballaststsoffreiche Ernährungsweise mit wenig Kochsalz
- einen übermäßigen Verzehr von Lakritz einschränken
- Aufnahme an Genussmitteln wie Kaffee, Alkohol und Tabak senken
- keine Drogen konsumieren
- regelmäßige ausdauernde körperliche Aktivitäten am besten unter freiem Himmel
- ausgewogene psychosoziale Situation schaffen
- Stress, Lärm, Aufregung, Leistungsdruck und seelische Belastungen weitgehend vermeiden
- körperliches Übergewicht abbauen
Um einer sekundären Hypertonie vorzubeugen, kann Folgendes geleistet werden:
- Vergiftungen (Intoxikationen) durch Blei, Kohlenmonoxid, Thallium, Feinstäube und Cadmium vermeiden
- ungünstigen Witterungseinflüssen wie extremer Kälte und Hitze entgegenwirken
- adäquate Behandlung riskanter Vorerkrankungen verfolgen
Es zeichnet sich ganz deutlich ab, dass zahlreiche präventive Handlungen ohne großartigen Zeit- und Kostenaufwand getätigt werden können. Für viele Menschen bedeuten einige Verhaltensweisen sogar eine echtes Stück Lebensqualität.
Prognose zur Heilung
Die wissenschaftlich begründete Vorausschau oder Voraussage über einen bestimmten Fortgang einer Erkrankung wird mit dem medizinischen Terminus Prognose angegeben.

Die Prognose ist durch einen gesunden Lebensstil positiv beeinflussbar
Shutterstock/ ratmaner
Diesbezüglich sind natürlich eingehende Untersuchungen und umfangreiche Studien angestellt worden, um eine Prognose hinsichtlich der Heilungschancen bei der arteriellen Hypertonie treffen zu können.
Vorab muss erwähnt werden, dass der Ausgang der arteriellen Hypertonie immer von der Form des Blutdruckes und der Zeitdauer des Vorhandenseins der Hypertonie abhängig ist. Je zeitiger eine arterielle Hypertonie diagnostisch erfasst wird, desto günstiger sind die Aussichten auf Heilung oder Linderung der Beschwerden.
Dabei sind ebenfalls die Gegenmaßnahmen gegen die Folgeerkrankungen zu beachten.
Die Prognose der Erkrankung ist zudem durch jeden Betroffenen selbst beeinflussbar. Je mehr Folgeschäden sich an anderen Organen ausgeprägt haben, desto weitreichender und tiefgründiger muss die Behandlung sein.
Das schließt auch unangenehme Nebenwirkungen der Medikamente mit ein. Verfolgen die Patienten eine gesunde Lebensweise, dann können die Risikofaktoren stark eingeschränkt werden. Die arterielle Hypertonie ist daher trotz der weiten Verbreitung nicht als unheilbar anzusehen.
- Vasokonstriktion = Gefäßverengung
- Indikation = Heilanzeige, Begründung einer Behandlungsform
Welche Zielwerte werden bei einer arteriellen Hypertonie angestrebt?
Es gibt auf der Basis neuer Studien immer wieder aktuelle Zielwerte, die bei einer Behandlung der arteriellen Hypertonie ausschlaggebend sind. Eine Senkung der Sterblichkeit bei arteriellem Bluthochdruck kann bei einer Zielvorgabe des systolischen Blutdrucks unter 120 mmHg und nicht mehr unter 140 mmHg realisiert werden.
Diese Angabe wird aber recht kritisch betrachtet. Die Kardiologen sind der Meinung, dass das Erreichen eines Blutdruckes von 140 mmHg für beinahe alle Hochdruckpatienten empfehlenswert ist.
Bluthochdruck – Risikogruppen
Personen, die vorwiegend von einer arteriellen Hypertonie betroffen sein können, werden als Risikogruppen klassifiziert. Nicht alle Menschen erkranken an Bluthochdruck. Die Gefährdungen für verschiedene Patienten ist jedoch höher als für andere Personen.
Am meisten gefährdet sind:
- Menschen in einem hohen Lebensalter
- Übergewichtige Personen
- Menschen, die sich wenig körperlich bewegen
- Personen, die viel Alkohol trinken und viel Rauchen
- Menschen, die Drogen einnehmen
- Menschen mit Diabetes oder einer Herzkrankheit
- Schwangere und Frauen mit der Antibabypille
- Kinder und Jugendliche mit Adipositas
- Menschen, die viel Kochsalz und Natrium essen
- Menschen mit Erkrankungen der Niere und Herzrhythmusstörungen
In diese Sparte gehören gleichfalls Menschen, in deren Familien es in der Vergangenheit oder Gegenwart vermehrt zu arteriellem Hochdruck gekommen ist. Wissenschaftliche Forschungen haben erbracht, dass eine gewisse genetische Veranlagung durch die Vererbung vorliegen kann.
Alternative Medizin
Alternative Behandlungsmethoden bei einer arteriellen Hypertonie
Die Schulmedizin bietet eine enorme Palette an Behandlungsformen gegen eine arterielle Hypertonie und damit verbundene Begleitbeschwerden an. Immer mehr Patientinnen und Patienten entscheiden sich, einmal alternative Heilmethoden zu testen, denn sie möchten die teilweise heftigen Nebenwirkungen der Medikamente nicht in Kauf nehmen.
Angesichts der Tatsache, dass die Heilpraktiker der Naturmedizin eine Vielfalt an traditionellen europäischen und asiatischen Behandlungsweisen offerieren, fühlen sich die Patienten durchaus hingezogen. Alternative Hilfen gegen Bluthochdruck holen sich die Betroffenen aus der Natur oder aus Jahrhunderte alten medizinischen Lehren.
Anbei ein kleiner Überblick:

Auch alternative Behandlungsmethoden können hilfreich sein
- Senkung des Eisengehaltes im Blut durch Aderlass
- Aromatherapie mit Melisse, Salbei, Zitrone oder Majoran
- Bachblütentherapie gegen Stress
- Entspannungstechniken zur Stressbewältigung
- alternative Nahrungsmittel wie Rosinen, Fruchtzucker, rote Beete, Leinsamen, Fischprodukte, Olivenöl
- Homöopathie
- Heilfasten zur Entschlackung und Entgiftung
- Orthomolekulare Medizin mit Pycnogenol, Arginin, Nattokinase, Probiotika, Magnesium, Lecithin und Vitamin C
- Ayurveda
- Schüssler-Salze
- Kohlensäurebäder
- Spenglersan Kolloide
- Traditionelle Chinesische Medizin mit Akupunktur und Meditation
Hilfreiche Hausmittel
Welche Hausmittel können helfen?
Das Senken des Blutdrucks auf eine natürliche Art und Weise, ohne belastende Nebenwirkungen und Wechselwirkungen mit anderen Arzneimitteln ist ein Anliegen, das immer mehr Betroffene in die Tat umsetzen möchten. Im Mittelpunkt steht hierbei hauptsächlich der Verzicht auf blutdrucksenkende Medikamente. Erfahrene Naturheilkundler halten ein breit gefächertes Angebot an Vorkehrungen und Vorschlägen bereit.
Frische Luft
Viel Bewegung im Freien, sowohl bei gutem als auch bei schlechtem Wetter fördert die gute Laune, bewirkt den Abbau von Stress und ist damit ideal für die psychische Verfassung. Sonnenlicht, das die Verarbeitung des Vitamin D begünstigt, trägt dazu bei, dass der Blutdruck nicht zu hoch wird. Liegt ein Mangel an Vitamin D vor, steigt der Blutdruck an.
Ausgewogene Ernährung
Dabei kommt es auf weniger Salz und Fett an. Dreimal am Tag Pfefferminztee über eine Woche hinweg, hilft ebenfalls, den Blutdruck besser in den Griff zu bekommen. Der Verzehr von Zwiebeln und Knoblauch sowie von geräucherten Makrelen hat ebenfalls blutdrucksenkende Effekte.
Hilfreiche Anregungen aus der Volksmedizin
Rezepturen aus Hausmitteln wie Schwarzkümmel-Öl, getrockneten Blättern der Olive und anderen Pflanzen bewirkt einen Abfall der Blutdruckwerte.
Weitere Hausmittel
Ein Vollbad in sehr warmem Wasser etwa zweimal wöchentlich durchgeführt sowie wechselwarme Güsse rufen eine Verringerung des Blutdrucks hervor.
Heilkräuter & Heilpflanzen
Die Natur bietet eine Fülle an Heilkräutern, die eine hervorragende alternative Therapie ohne Medikamente gegen eine arterielle Hypertonie ermöglichen. Dazu müssen die Patienten keine Kräuterfrauen sein, denn in den Apotheken und Reformhäusern gibt es eine riesige Auswahl an derartigen Substanzen.
Kräuter, die gegen arterielle Hypertonie oder Bluthochdruck helfen, sind:

Bestimmte Heilkräuter und Heilpflanzen können eine positive Wirkung zeigen
- Weißdorn als Weißdorntee aus den Blättern
- Mistel als Misteltee aus Mistelblättern
- roher Knoblauch – täglich drei- bis viermal essen (inneren Spross entfernen)
- Teemischungen aus Melisse, Weißdorn, Mistel, Ackerschachtelhalm
- Sesamöl und Leinsamen bei der Zubereitung von Salaten verwenden
- Tee und Extrakte aus Olivenblättern
- Hibiskus als Tee aus Blüten brühen
- Rosmarin als Tee, Würzmittel oder Kräuteröl
- Kokoswasser aus jungen, unreifen Kokosnüssen
- Cranberries roh oder als Saft in Kombination mit Rosmarin und Oregano
- Brennnessel als Tee
- Mistelkuren
- Ginsengkuren
Weitere pflanzliche Wirkstoffe gegen Bluthochdruck sind die Königin der Nacht, ein Kaktusgewächs, die Rauwolfia oder Schlangenwurz. Je nachdem, welche Sorten an Heilkräutern eingesetzt werden sollen, können entweder die Rinden oder die Samen, die Blätter oder die kompletten Pflanzen genutzt werden. Viele einheimische und orientalische Gewürze wie Zimt und Kardamom werden ebenfalls gern gegen einen zu hohen Blutdruck aufgenommen.
Ätherische Öle
Das Thema ätherische Öle und arterielle Hypertonie wurde bereits unter der Rubrik „Heilpflanzen und Hausmittel“ angerissen. In der Aromatherapie haben ätherische Öle aus pflanzlichen Rohstoffen einen festen Platz. Die Effekte bei der Anwendung der ätherischen Öle sind wohltuend und vorteilhaft für die Reduzierung zu hoher Blutdruckwerte. Erwiesenermaßen sind die ätherischen Öle in vielfältiger Form anwendbar.
Am gängigsten sind die Massagetechniken mit ätherischen Ölen wie:
- Majoran und Lavendel
- Melisse und Ylang Ylang
- Muskatersalbei und Neroli
- Lisea cubeba und Mandarine sowie Orange
ätherisches Rosmarinöl
Sowohl an Zusatz für ein wohltuend Bad als auch für eine Massage sind spezielle Mischungen aus diesen Zutaten geeignet. Um ein Ergebnis zu erreichen, ist viel Geduld erforderlich, denn die ätherischen Pflanzenöle wirken nicht so schnell. Eine enormer Vorteil ist jedoch deren Mehrfachwirkung, die beruhigend, schmerzlindernd, blutdruckregulierend und enstspannungsfördernd ist. Vorteilhaft ist ein Programm, das zu einer Entsäuerung des Organismus beiträgt. Regelmäßige Fußbäder und sogenannte Basentees sind eine ideale Grundlage dafür.
Homöopathie & Globuli
Die Therapie der arteriellen Hypertonie mit homöopathischen Mitteln ist eine sinnvolle Variante, um dem klassischen schulmedizinischen Herangehen zu entfliehen. Wer sich für eine homöopathische Therapie entscheidet, schlägt einen natürlichen Weg ein. Das die Homöopathie bei arteriellem Bluthochdruck heilend sein kann, ist keine Neuigkeit.
Der Schwerpunkt der homöopathischen Bluthochdruckbehandlung liegt neben Kuren mit pflanzlichen Mitteln auf der Verabreichung von Globuli. Globuli werden individuell mit variablen Dosierungen und Potenzen verschrieben, wobei grundsätzlich von den Symptomen ausgegangen wird.
Das heißt im Einzelfall, dass Patienten mit:
- geröteter Gesichtsfarbem Schwindel und Druckgefühl in der Brust – Aurum metallicum D12, dreimal fünf Globuli
- hochrotem Gesicht, anhaltenden Kopfschrezen, Ohrensausen und Nasenbluten – Arnica D12 dreimal täglich fünf Globuli
- klopfendem Kopfschmerz, Schwindel, Muskelschmerzen und Schlaflosigkeit – Viscum album D12 dreimal täglich fünf Göobuli
- Ohrensausen, rote Gesichtsfarbe, Krampfadern und Hitzewallungen – Arnica D12 dreimal täglich fünf Globuli
- blasses Gesichtsfarbe und Händen, Schwindel und Kopfschmerz – Plumbum metallicum D12dreimal täglich fünf Globuli
- Blässe, Ohrensausen, Vergesslichkeit, Übergewicht – Barium carbonicum D12 dreimal täglich fünf Globuli
versorgt werden.
Schüssler-Salze
Die alternative Heilmedizin stützt sich unter anderem auch auf die Schüssler-Salze, die wegen ihres Erfolges bei der sanften Behandlung des Bluthochdruckes herangezogen werden. Die Schüssler-Salze basieren ausschließlich auf einer inneren Anwendung.
Versierte Heilpraktiker und die Patienten vertrauen in diesem Zusammenhang auf:
- Nr. 1 Calcium fluoratum D12 und D6 gegen Gefäßverkalkung (Arteriosklerose) und Störungen des Blutdurchflusses
- Nr. 3 Ferrum phosphoricum D6 entzündungshemmend und unterstützend für die Bewegungen (Zusammenziehen und Entspannen) der Arterien
- Nr. 5 Kalium phosphoricum D6 gegen psychisch bedingte arterielle Hypertonie
- Nr. 7 Magnesium phosphoricum D6 fördert die Entspannung der Arterien
- Nr. 8 Natrium cloratum Regulierung des Wasserhaushaltes im Körper
- Nr. 15 Kalium jodatum D6 stabilisiert der Blutdruck, gegen Arteriosklerose
- Nr. 16 Lithium chloratum D6 Auflösung der Beläge un den Arterien
Die Einnahme ist bezieht sich meist auf zwei, drei oder fünf Tabletten, die zweimal oder dreimal am Tag auf der Zunge zergehen sollen. Bei einigen Schüssler-Salzen wird eine Kombination aus mehreren Substanzen angeraten.
Eine weitere Version für die Therapie mit Schüssler-Salzen sind die „heißen Sieben“. Hierbei werden sieben unterschiedliche Schüssler-Salze (Nr. 1, Nr. 3, Nr. 5, Nr 8, Nr. 7, Nr. 15 und Nr. 16) in heißem Wasser gelöst und als Mix getrunken. Eine solche Kur vollzieht sich etwa über sechs Wochen.
Diät & Ernährung
Zweifellos hat die richtige Ernährung einen enormen Einfluss auf die Entstehung, auf den weiteren Verlauf und auf den Therapierfolg einer arteriellen Hypertonie. Neben der ärztlichen Behandlung ist es daher unumgänglich, dass die Patienten entweder eine teilweise oder eine vollständige Umstellung ihrer Ernährungsweise und ihres Speiseplans vornehmen.
In der Medizin und in der Ernährungswissenschaft wird dann von einer diätetischen Therapie gegen eine arterielle Hypertonie gesprochen. Neben individuell zugeschnittenen Diät– und Ernährungsplänen sind einige pauschal zu empfehlende Veränderungen zweckdienlich.
Empfehlungen
Übermäßige Aufnahme von Kalium
Eine kaliumarme Ernährung beruht auf dem Verzicht auf kaliumreiche Nahrungsmmittel wie Hülsenfrüchte, Gemüsesorten wie Fenchel, Kartoffeln, Petersilien und Sellerie sowie auf Obst wie Bananen, Datteln und Papayas. Viel Kalium ist gleichfalls in Trockenobst, verschiedenen Nussarten wie Walnüssen und Esskastanien enthalten.
Salz ist nicht nur als separates Gewürz ungünstig für eine arterielle Hypertonie. Salz ist auch in fast allen industriell behandelten Lebensmitteln vorhanden.
Fachärzte und Ernährungsexperten raten daher Menschen mit Bluthochdruck hinsichtlich des Salzverzehrs:
- weitgehend auf fettige, stark salzhaltige Fertigprodukte zu verzichten
- Speisen mit Kräutern oder salzreduziertem Kräutersalz zu würzen
- alternative Salzsorten (Pansalz, Dr. Jacobs Blutdrucksalz) zu verwenden
- weniger gepökelte und geräucherte Fleisch– und Wurstwaren sowie Chips zu verzehren
Je geringer die Zufuhr von Natriumchlorid oder Kochsalz ist, desto rascher stabilisieren und erniedrigen sich die Blutdruckwerte wieder. Um hohen arteriellen Blutdruck in den Griff zu bekommen, sollte die Grenze von fünf Gramm Salz am Tag nicht überschritten werden. Bereits eine Reduzierung der Kochsalzaufnahme auf drei Gramm täglich bewirkt eine Abnahme des systolischen Blutdrucks um ungefähr 23 mmHg und des diastolischen Blutdrucks um etwa 10 mmHg.
Nahrungsergänzungsmittel als Blutdrucksenker
Das Einbauen von Nahrungsergänzungsmitteln in eine Bluthochdruckbehandlung kann ebenfalls nützlich sein. zumal unterschiedliche Produkte durchaus eine solche Bilanz charakterisiert sind.
Durch wissenschaftliche Studien belegt und durch persönliche Erfahrungswerte bestätigt haben sich folgende Erzeugnisse etabliert:

Fischöl-Kapseln liefern Omega-3-Fettsäuren
Pixabay / stevepb
- Omega-3-Fettsäuren (Leinöl, Leinsamen, Fischöle, Walnussöl)
- Magnesium
- Coenzym Q10
- L-Arginin (Aminosäure = Eiweißbaustein) ab drei Gramm pro Tag
- Extrakt aus Knoblauch, Knoblauchkapseln oder Knoblauchtabletten
- Vitamin D, besser in gemeinsam mit Calcium
- Extrakt aus Kiefernrinde Oligomere Proanthocyanidine)
- Brenneesseltee
- Probiotika gegen Metabolisches Syndrom und für eine Sanierung des Darms
FAQ – Fragen & Antworten
Wie wirkt sich Stress auf die arterielle Hypertonie aus?
Die unmittelbaren Zusammenhänge zwischen arterieller Hypertonie und Stress lassen sich so darstellen, dass durch das Auftreffen extremer Reize aus der Umwelt der Sympathikus über den Durchschnitt erregt wird. Kortisol, Adrenalin und Noradrenalin werden vermehrt abgegeben. Der Blutdruck steigt an.
Vorübergehend ist dieser Vorgang notwendig, damit der Körper auf Stressoren wie Gefahr oder Furcht reagieren kann. Bleibt dieser Prozess durch ständigen negativen Stress allerdings permanent bestehen, baut sich ein Bluthochdruck auf.
Warum erhöht sich in der Schwangerschaft der Blutdruck?
Die hauptsächliche Ursache der Gestationshypertonie, einer arteriellen Hypertonie, ist der enorme Zuwachs der Blutmenge innerhalb des mütterlichen Blutkreislaufs. Des Weiteren löst die Stoffwechselumstellung der Mutter möglicherweise ebenso eine arterielle Schwangerschaftshypertonie aus.
Haben auch Kinder schon eine arterielle Hypertonie?
Ja, das ist leider der Fall. Die arterielle Hypertonie im kindlichen und im jugendlichen Alter ist ohne Weiteres ein Thema. Die Blutdruckwerte schwanken dabei in Anlehnung an das Geschlecht und das Alter. In der Praxis sind neben den behandelbaren Hypertoniepatienten die Kinder und Jugendlichen mit einer hypertensiven Krise und als hypertensive Notfälle durchaus Realität.
Für die Familien bedeutsame Hinweise und Leitsymptome sind:
- Nasenbluten, Schwindel, Schlaflosigkeit
- Konzentrations-, Aufmerksamkeits- und Lernstörungen
- Atemnot, Kopfschmerzen, Unruhe
- Zittern, Krämpfe, Sehstörungen und Unruhe
Eine Abklärung dieser Beschwerden durch einen Arzt ist unabdinglich, um Spätfolgen (langfristige kardiovaskuläre Krankheiten) und lebensbedrohlichen Komplikationen vorzubeugen.