Impingement Syndrom der Schulter

Das Impingement Syndrom beschreibt eine Beeinträchtigung der Schulter-Beweglichkeit
Das Impingement Syndrom beschreibt Schulterschmerzen, deren Ursache eine anatomische Enge zwischen den Schultergelenkknochen, dem Schulterdach und dem Oberarmkopf bildet. Der Orthopäde und der Unfallchirurg verstehen darunter eine Funktionsbeeinträchtigung der Gelenkbeweglichkeit allgemein.
Der Begriff Impingement findet hauptsächlich für die Schulter Verwendung. Darüber hinaus wird er aber auch für andere Gelenke benutzt. Ein betroffener Patient kann den Arm meist nicht einmal mehr auf Schulterhöhe anheben. Die Supraspinatussehne wird zunehmend eingeklemmt. Da diese Folgeerscheinung unterhalb (subacromial) des Schultereckgelenkes entsteht, spricht man auch von einem Subacromialsyndrom (SAS) oder einem Subacromialen Impingement-Syndrom (SAIS).
Steckbrief: Impingement Syndrom
Inhaltsverzeichnis
- 1 Steckbrief: Impingement Syndrom
- 2 Definition Impingement Syndrom
- 3 Was ist das Impingement-Syndrom?
- 4 Ursachen & Auslöser
- 5 Symptome & Anzeichen
- 6 Diagnose & Krankheitsverlauf
- 7 Häufigkeit & Diagnosedaten
- 8 Komplikationen & Folgen
- 9 Wann zum Arzt?
- 10 Behandlung & Therapie
- 11 Vorbeugung & Prävention
- 12 Prognose zur Heilung
- 13 Pausengymnastik für Zuhause
- 14 Alternative Medizin
- 15 FAQ – Fragen & Antworten
- Name(n): Impingement-Syndrom; Bursitis subacromialis; Bursitis subdeltoidea; Impingement; Periarthropathia humeroscapularis; Subacromialsyndrom (kurz: SAS); Supraspinatussyndrom; Engesyndrom; Engpasssyndrom; Rotatorenmanschettensyndrom; Schulterengpasssyndrom; subakromiales Engpasssyndrom; Subakromiales Schmerzsyndrom
- Art der Krankheit: Schulterläsionen
- Verbreitung: Weltweit
- Erste Erwähnung der Krankheit: Am. 1972 Jan
- Behandelbar: ja
- Art des Auslösers: Degeneration; Einklemmung von Kapsel- oder Sehnenmaterial
- Wieviele Erkrankte: Ca. 10% in Deutschland
- Welchen Facharzt sollte man aufsuchen: Hausarzt; Orthopäde
- ICD-10 Code(s): m75.4
Table of Contents
Definition Impingement Syndrom
Das Impingement Syndrom der Schulter ist eine Einengung im Gleitraum der vier Sehnen der Rotatorenmanschettenmuskulatur und des Schleimbeutels (Bursa subacromialis) zwischen dem Oberarmknochen (Humeruskopf) und dem Schulterdach.
Diese vier Sehnen der Rotatorenmanschette und das Ligamentum coracohumerale bilden eine derbe Sehnenkappe um das Schultergelenk. Das Ligamentum coracohumerale verbindet einen Knochenfortsatz des Schulterblattes (Processus coracoideus, Scapula = Schulterblatt) und den Oberarmknochen (Humerus). Es stabilisiert damit das Schultergelenk.
Das Impingement-Syndrom selbst ist eine der häufigsten Ursachen für Schulterschmerzen (Omalgie). Als Folge der Einengung treten beim seitlichen Abspreizen des betroffenen Armes Schulterschmerzen auf. Die Erkrankung tritt erfahrungsgemäß, bei Frauen und Männern gleichermaßen, häufig um das 50. Lebensjahr herum auf.
Was ist das Impingement-Syndrom?
Das Schultergelenk ist eines der beweglichsten Gelenke im menschlichen Körper. Damit ist es aber auch eines der anfälligsten Gelenke gegenüber Verletzungen und Überbeanspruchung. Während andere Gelenke vor allem durch die Form der Knochen stabil gehalten werden, wird das Schultergelenk durch Muskeln, Sehnen und Bänder fixiert.
Durch diese anatomische Anordnung der Weichgewebsteile kann es zu Verengungen zwischen dem Gelenkkopf und der Gelenkpfanne kommen. Weiterhin sind sogenannte Luxationen – das Auskugeln des Armes – leicht möglich. In beiden Fällen können die Überdehnung der Sehnen und Bänder und die Reibung an den Nerven zu sehr schmerzhaften Entzündungen führen.
Bereits 1972 definierte Dr. Charles Neer, ein amerikanischer Chirurg und Orthopäde, das Impingement Syndrom als eine zu starke dorso-ventrale Krümmung des Acromions (Schulterdach) oder eine Schädigung der Supraspinatussehne. Dorso-ventral ist eine Richtungsbezeichnung aus der Anatomie. Sie bedeutet „vom Rücken zum Bauch„.
Das am häufigsten vorkommende Outlet-Impingement-Syndrom ist durch die Einklemmung der entzündeten und verdickten Supraspinatussehne, ein bogen- oder hakenförmiges Acromion, einen Acromionsporn oder einen Osteophyten gekennzeichnet.
Dagegen gelten Verdickungen oder Schwellungen von Weichteilen (Bursitis, Tendinitis, Tendinosis calcarea) als ein Non-Outlet Impingement Syndrom. Bei fortdauernder Belastung kann das Non-Outlet Impingement-Syndrom bis zur Spontanruptur der Supraspinatussehne führen.
Das Impingement Syndrom bahnt sich über Jahre oder gar Jahrzehnte hinweg an. Erste Symptome, die schon recht früh auftreten, finden keine Beachtung oder werden falsch diagnostiziert. Anfangs ist es nur ein geringer Schmerz im Schulterbereich.
Daraus entstehen chronische Beschwerden. Überkopfarbeiten werden teilweise gar nicht mehr möglich. Heute leiden etwa 10 Prozent der Bevölkerung in Deutschland unter dem Impingement Syndrom.
Ursachen & Auslöser
Das Impingement-Syndrom beschreibt einen Krankheitsprozess, bei dem es im Gelenk zu einem Zusammenstoßen der anatomischen Strukturen kommt. Dann entstehen in der Regel Schulterschmerzen, weil bei vielen Bewegungen eine Enge unter dem Schulterdach herrscht.
Sehnen oder Muskeln, die dort verlaufen, klemmen sich ein, sind geschwollen oder schmerzhaft gereizt. Diese Prozesse in einem Schultergelenk können verschiedene Ursachen haben.
Pixabay / nadisna
Ursachen für das subakromiales Impingement-Syndrom:
- Verschleiß, Entzündung, Einklemmung oder Verletzung eines Muskels bzw. einer Sehne unter dem Schulterdach
- Entzündung oder Einklemmung des Schleimbeutels oder der Gelenkkapsel.
Ursachen für das primäre Impingement Syndrom oder Outlet-Impingement
können anatomische Faktoren sein, die den Subakromialraum von außen einengen, bspw.:
- ein Knochensporn am Schulterdach oder am Schultereckgelenk,
- ein abweichend geformtes oder mobiles Schulterdach,
- eine Deckungsungleichheit der Gelenkknochen,
- Narben an der Rotatorenmanschette.
Ursachen für das sekundäre Impingement-Syndrom oder Non-Outlet-Impingement:
- ein Riss in der Rotatorenmanschette,
- ein Ungleichgewicht zwischen einzelnen Muskelpartien,
- eine Schultersteife oder ein instabiles Schultergelenk,
- eingelagerte Kalkherde in einer Sehne,
- gereizte oder geschädigte Nerven.
Weitere mögliche Ursachen können
- eine schlechtere Durchblutung des Schultergelenkes,
- eine Überlastung des Schultergelenkes oder
- Veränderungen an der Supraspinatussehne
sein.
Häufig entwickeln Menschen in bestimmten Berufen oder Ballsportler ein Impingement Syndrom. Die zu Beginn belastungsabhängigen Schmerzen können im weiteren Verlauf der Erkrankung in einen Ruheschmerz münden.
Verschleißerscheinungen des Schultereckgelenkes oder eine ungüngstige Form des Schulterdachs begünstigen eine Verengung im Schultergelenk. Die ständige Reizung der im Gelenk beiheimateten Sehnen führt manchmal bis zu einem Sehnenriss oder Teilriss, der unter Umständen operativ behandelt werden muss.
Symptome & Anzeichen
Das Impingement Syndrom der Schulter macht sich vor allem durch drückende oder stechende Schulterschmerzen bei bestimmten Bewegungen der Arme, bei Belastungen oder im Liegen auf der Schulter bemerkbar. Deutlich zu spüren ist auch ein durch die Schmerzen bedingter Kraftverlust in dem betroffenen Arm.
Die Schmerzen in der Schulter und im betroffenen Arm treten insbesondere dann auf,
- wenn Arbeiten über dem Kopf ausgeführt werden,
- beim Liegen auf der betroffenen Schulter,
- beim seitlichen Abspreizen des betroffenen Armes oder
- bei Drehbewegungen der Hand und des Armes.
Die Mediziner nennen das seitliche Abspreizen des Armes unter Schmerzen den schmerzhaften Bogen – englisch painful arc. Die Entzündung in der Schulter, die Enge oder die Reizung, verursachen vor allem in einem Winkel von 60 bis 120 Grad mehr oder weniger große Schmerzen. Beim Anheben des Armes nach vorn verschwinden die Schmerzen zumeist wieder.
Die Beweglichkeit der Arme und Schultern ist somit stark eingeschränkt. Auch ein Schulterkreisen ist nicht mehr problemlos möglich. Viele alltägliche Arbeiten, selbst das Anziehen oder die Körperhygiene, werden jetzt nur noch unter Schmerzen ausgeführt. Die Betroffenen tendieren zu einer Schonhaltung, zu gestörten Bewegungsabläufen und einem Vermeidungsverhalten, das den betroffenen Sehnen und Muskeln nicht gut tut.
Im weiteren Verlauf kann die Erkrankung zu Verklebungen oder Verwachsungen im Schultergelenkbereich und damit zu weiteren Schmerzen führen. Die Muskulatur im entzündeten Bereich schwindet und das Gelenk wird instabil und weniger beweglich. Diese sekundäre Schultersteife wird in der Medizin als frozen shoulder bezeichnet.
Diagnose & Krankheitsverlauf
Die Diagnose eines Impingement Syndroms der Schulter beginnt immer mit der Anamnese des Arztes.
Folgende Fragen stellt er so oder ähnlich:
- Wo tut es Ihnen weh?
- Wann, in welchen Situationen, schmerzt die Schulter oder der Arm?
- Seit wann spüren Sie die Schmerzen?
- Schmerzt die Schulter immer oder nur unter bestimmten Umständen?
- Schmerzt die Schulter auch in der Nacht?
- Sind die Kraft und Beweglichkeit der Schulter und des Armes eingeschränkt?
- Haben Sie sich an der Schulter verletzt, vielleicht gestoßen oder ein Sturz?
- Welchen Sport treiben Sie?
- Welchen Beruf üben Sie aus?
Der Arzt – zumeist der Orthopäde – findet im Laufe seiner Untersuchung eine Bewegungseinschränkung der Schulter. Der Patient klagt über Schmerzen beim Anheben und Abspreizen des betroffenen Armes bzw. an der Außenseite der Schulter. Nackenschmerzen und die Halswirbel können weitere Beschwerden auslösen.
Funktionstests
Um das Impingement-Syndrom möglichst sicher zu diagnostizieren, stehen dem Arzt verschiedene Untersuchungsgriffe und -methoden zur Verfügung. Bekannte Funktionstests sind:
- Jobe-Test (Supraspinatus-Test): Der Patient streckt die Arme waagerecht aus, mit der Handinnenfläche nach unten. Der Arzt drückt die Arme gegen den Widerstand des Patienten nach unten. Spürt der Arzt nur einen geringen Widerstand, könnte eine Schleimbeutelentzündung, ein Sehnenriss in der Schulter oder eine gereizte Sehne die Ursache sein.
- Impingement-Test nach Neer (Neer-Test): Der Patient steht gerade vor dem Arzt. Die Handflächen sind an den Oberschenkeln platziert. Der Arzt hebt den betroffenen Arm an, indem er das Schulterblatt festhält. Liegt ein Impingement Syndrom vor, wird der Patient nun Schmerzen verspüren.
- Hawkins-Test: Der Patient steht mit locker gebeugtem Ellbogen vor dem Arzt. Der Arzt hebt den Ellbogen an und dreht den Arm nach innnen. Beim Impingement Syndrom ist das mit Schmerzen verbunden.
- Test auf painful arc (schmerzhafter Bogen): Der Painful-Arc-Test beschreibt, dass bei seitlich ausgestreckten Armen vor allem im Winkel von 60 bis 120 Grad Schmerzen auftreten.
- Nackengriff: Der Arzt legt beide Hände auf den Nacken. Die Daumen zeigen dabei nach unten. Dieser Griff sollte bei einem Impingement-Syndrom Schmerzen bewirken.
- Schürzengriff: Der Arzt berührt beim Schürzengriff mit beiden Händen den Rücken. Die Daumen zeigen dabei nach oben. Dieser Griff kann bei einem Impingement Syndrom Schmerzen auslösen.
- Betäubungsmittel: Der Arzt spritzt gegen die Schmerzen ein Lokalanästhetikum unter das Schulterdach. Kann er dadurch die Beschwerden reduzieren, könnte ein subakromiales Impingement-Syndrom die Ursache sein.
- Sehnenansätze, Gelenke, Triggerpunkte, Nerven: Jeder menschliche Körper besitzt Triggerpunkte, die bei speziellen Beschwerden schmerzhaft gereizt sein können. So findet der Arzt durch Abtasten möglicherweise eine Ursache für die Schulterbeschwerden des Patienten. Auch eine neurologische Untersuchung könnte Aufschluss über eine Störung im Körper geben, an dem eine medizinische Heilung ansetzen kann.
Untersuchungsmethoden
Darüber hinaus können auch folgende Untersuchungsmethoden zur Diagnose des Impingement-Syndroms eingesetzt werden:
- Die Ultraschalluntersuchung
Oftmals zeigt eine Ultraschalluntersuchung eine Entzündung der Schulter mit geschwollenem Schleimbeutel (Bursitis). Ebenso können Muskeln, Bänder und Sehnen mit einer Sonographie gut beurteilt werden. - Das Röntgenbild
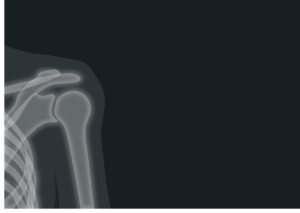
In den Aufnahmen des Röntgenbildes zeigt sich zumeist ein verringerter Abstand zwischen Oberarmkopf und Schulterdach. Spreizt der Patient den Arm ab, wird dieser Subacromialraum weiter reduziert. Der Oberarmkopf berührt nun das Schulterdach bei jeder Bewegung. Die Folge davon ist eine chronische Entzündung und Schmerzen beim Bewegen. - Die kernspintomographische Untersuchung
Die chronische Entzündung der Schulter kann auch durch eine kernspintomographische Untersuchung nachgewiesen werden. Unterhalb des Schulterdaches erkennt der Arzt entzündliche Veränderungen. Auch Knochendeformationen verengen den Bewegungsraum zusätzlich. - Die Gelenkspiegelung
Können andere diagnostische Verfahren die Ursache eines Impingement Syndroms nicht eindeutig ermitteln, bringt eventuell eine Gelenkspiegelung (Arthroskopie) Aufschluss darüber. Mit dem mikrochirurgischen Verfahren der Schlüssellochtechnik kann der Arzt direkt vor Ort die Strukturen im Schultergelenk begutachten und zugleich auch behandeln, bspw. einen Riss nähen, Knochen– oder Gewebeteile abtragen.
Im weiteren Verlauf führt ein unbehandeltes Impingement-Syndrom zu einer chronischen Sehnenreizung. Die Behandlung sollte so rasch wie möglich beginnen. Der Arzt wendet oft eine Kombinationstherapie oder mehrere unterschiedliche Behandlungsmethoden nacheinander an.
Häufigkeit & Diagnosedaten
Mit einer Häufigkeit (Prävalenz) von 10 bis 12 Prozent tritt das Impingement Syndrom relativ häufig in Deutschland auf. Frauen und Männer sind dabei gleichermaßen betroffen.

Zur Risikoggruppe zählen bswp. Sportler und Handwerker
Pixabay / unity20
Die Häufigkeit des Auftretens steigt insbesondere nach dem 30. Lebensjahr deutlich an und findet um das 50. Lebensjahr herum ihren Gipfel. Praktisch kann das Impingement Syndrom jedoch in jeder Altersklasse auftreten.
Oft sind jedoch Sportler davon betroffen, die mit den Armen Bewegungen über dem Kopf ausführen, also beispielsweise Schwimmer, Bodybuilder, Tennisspieler, Speerwerfer, Handballer oder Volleyballer. Genauso klagen jedoch auch Vertreter handwerklicher Berufe über Beschwerden in der Schulter, so beispielsweise Flugzeugmechaniker, Fensterputzer, Dekorateure oder Maler.
Es gibt jedoch auch Menschen, bei denen der Platz zwischen dem Oberarmkopf und dem Schulterdach genetisch bedingt oder aufgrund eines Unfalls verringert ist. Auch diese tragen ein höheres Risiko, ein Impingement-Syndrom auszubilden.
Komplikationen & Folgen
Manchmal empfiehlt es sich, ein akutes Impingement Syndrom vorübergehend ruhig zu stellen. Der Arzt oder Physiotherapeut kennt das Risiko und weiß, dass sich dann eine Schultersteife (frozen shoulder) entwickeln kann und wie der Patient dagegen vorgehen sollte.
In den meisten Fällen kann der Arzt das Impingement Syndrom erfolgreich ohne Operation behandeln. Manchmal jedoch ist bei einem Impingement-Syndrom eine Operation unerlässlich.
Folgende Gründe kommen dafür infrage:
- Medikamente und Physiotherapie bringen keinen Erfolg.
- Die Schmerzen in der Schulter werden trotz Behandlung stärker.
- Nächtliche Schmerzen und Kraftlosigkeit bestehen in der Schulter fort.
- Der Patient ist beruflich auf ein optimales Funktionieren der Schulter angewiesen.
- Der Patient ist beispielsweise Handball- oder Tennisspieler.
- Ein geneigtes Schulterdach oder ein Knochensporn am Akromion engen die Schulter ein.
In diesen Fällen kann nur eine arthroskopische subakromiale Dekompression oder eine Akromioplastik mehr Raum in der Schulter schaffen. Der Chirurg wendet dabei fast immer eine Gelenkspiegelung (Arthroskopie) an – eine sogenannte Schlüssellochchirurgie.
Eine Operation wird besonders jüngeren Menschen empfohlen, um das Risiko einer Gelenkversteifung zu minimieren. Allerdings kann durch eine Risiko auch das Gelenk versteifen, ebenso wie durch eine zu lange Ruhigstellung.
Auch und gerade bei einem Impingement Syndrom ist eine angemessene Gymnastik mit Muskelaufbau für das Schultergelenk unerlässlich. Dabei sollten die Sehnen und Bänder nicht überlastet oder gar falsch belastet werden. Schmerzen bei der Gymnastik sind unbedingt zu vermeiden.
Wird das Impingement Syndrom gar nicht behandelt, führt es über kurz oder lang zu einer stark ausgeprägten Enge in der Schulter mit Entzündungen und Verschleißerscheinungen. Weiterhin steigt das Risiko für einen Sehnenriss und eine Nekrose.
Wann zum Arzt?
Wann sollte man zum Arzt gehen?
Wenn die Schmerzen in der Schulter und im Arm langsam beginnen, werden sie zuerst kaum wahrgenommen. Erst eine plötzliche, ruckartige Bewegung, ein schwerer Koffer oder das Aufhängen der Gardinen bringen die Beschwerden ins Bewusstsein.
Besonders das seitliche Abspreizen des Armes löst einen stechenden Schmerz an der Schulter aus. Dieser kann bis in die Unterarme ausstrahlen. Später entwickeln sich auch Beschwerden im Hals– und Nackenbereich. Ebenso ist eine schnelle Armbewegung häufig mit Schmerzen verbunden. Das gleiche betrifft ein Bein, falls es sich um ein Hüft-Impingement handelt.
Bei folgenden Symptomen sollte schnellstmöglich ein Arzt aufgesucht werden:
- starke Schmerzen beim seitlichen Wegspreizen des Armes vom Körper,
- deutliche Beschwerden bei Überkopfarbeiten,
- Schmerzen beim Liegen auf der betroffenen Stelle,
- stark eingeschränkte Beweglichkeit,
- Schmerz strahlt in den Arm bzw. in das Bein aus.
Im allgemeinen verspürt der Patient Schmerzen, insbesondere nachts. Er ist in seinen Bewegungen eingeschränkt und empfindet einen deutlichen Kraftverlust in der betroffenen Extremität.
Behandlung & Therapie
Je früher die Behandlung des Impingement Syndroms beginnt, desto schneller und nachhaltiger verschwinden die Beschwerden. Die richtigen Schritte für die Behandlung eines Impingement lauten:
- Entzündung hemmen,
- Durchblutung fördern,
- Muskeln aufbauen.
Entzündungshemmung
In schlimmeren Fällen kann die vorübergehende Schonung der Schulter der erste Schritt der Behandlung sein, um belastende Bewegungen zu vermeiden. Gegen die Schmerzen und die Entzündung setzt der Arzt parallel dazu Medikamente ein.
Darüber hinaus sind nur geringe Nebenwirkungen bekannt. Zu den Antirheumatika gehören beispielsweise Ibuprofen und Diclofenac. Eine weitere Möglichkeit, die Entzündung zu hemmen, besteht im Einspritzen von Kortison in den Entzündungsherd.
Die Kryotherapie unter Verwendung von Eis und Kompression dient dazu, die Entzündung und damit verbundene Flüssigkeitsansammlungen im Gewebe zu lindern und Schmerzen zu reduzieren. In manchen Fällen ist statt dieser Kältetherapie eine Wärmetherapie besser geeignet.
Eine Entfernung möglicher Kalkeinlagerungen in Gelenken, Sehnen und Bändern wird mit Hilfe der Stoßwellentherapie erreicht. Die Stoßwellentherapie ist sehr schmerzhaft und wird nicht zuletzt deswegen nur dann angewendet, wenn eine operative Maßnahme unter allen Umständen vermieden werden soll.
Durchblutungsförderung
Die Matrixtherapie, auch zellbiologische Regulationstherapie genannt, reduziert die Beschwerden durch einen Ausgleich der Gewebefunktionalität zwischen dem erkrankten Gewebe und gesundem Gewebe in der Umgebung.
Mit gezielten physiotherapeutischen Maßnahmen kann eine Heilung des Gewebes von außen angeregt werden. Sowohl nach einer operativen Therapie als auch nach der Stoßwellentherapie fördert die Matrixtherapie die Ausheilung des in Mitleidenschaft gezogenen Gewebes von allen krankmachenden Bestandteilen.
Jede Art von Wärmetherapie oder Infrarottherapie sowie das äußere Stützen mit Bandagen regt gleichzeitig die Durchblutung an. Ebenso kann dadurch eine Heilung effizient beschleunigt werden.
Muskelaufbau & OP
Der Muskelaufbau der Rotatorenmanschette oder des Hüft- bzw. Kniegelenkes erfolgt in Form von Dehnungsübungen in Verbindung mit geeigneten Kraftübungen – idealerweise unter Aufsicht. Dadurch wird die Stabilität im Gelenk erhöht und die betroffenen Sehnen werden entlastet.
In bestimmten Situationen muss ein Impingement Syndrom operativ behandelt werden:
Pixabay / Counselling
- Die Beschwerden bessern sich durch Medikamente und Physiotherapie nicht wirklich oder werden sogar stärker.
- Die nächtlichen Schmerzen und die Kraftlosigkeit im Gelenk bestehen fort und beeinträchtigen damit die Lebensqualität.
- Der Patient übt einen Beruf bzw. eine Sportart aus, in der er auf das Gelenk besonders angewiesen ist.
- Falls mechanische Ursachen für ein Impingement-Syndrom sorgen, werden diese operativ entfernt. Liegt eine Deformation des Schulterdaches vor, kann eine Akromioplastik chirurgisch Abhilfe schaffen.
Fast jeder operative Eingriff, um ein Impingement-Syndrom zu beseitigen, wird mit Hilfe einer Gelenkspiegelung mikrochirurgisch ausgeführt. Nur in seltenen Ausnahmefällen ist eine größere Gelenköffnung notwendig.
Vorbeugung & Prävention
Einem Impingement Syndrom oder auch Schulterbeschwerden allgemein lässt sich nur bedingt vorbeugen. Das Ziel vorbeugender Maßnahmen in dieser Hinsicht ist es, belastbare Muskeln und Sehnen zu schaffen, die der Schulter ausreichend Raum und Bewegungsfreiheit geben.
Gute Ratschläge dafür sind:
- ein zielgerichtetes Muskelaufbautraining der Rotatorenmanschette,
- eine gute Haltung im Stehen und Sitzen,
- das Vermeiden von einseitigen Schulterbelastungen und
- ein optimales Verhältnis zwischen Bewegung und Entspannung der Arm- und Schultermuskulatur.
Schulterübungen, zu Hause und in Maßen ausgeführt, sind wichtige Präventiv-Maßnahmen für ein Impingement-Syndrom. Regelmäßiges Training kräftigt die Rotatorenmanschette und beugt der Muskelverkümmerung durch stundenlanges Sitzen vor. Insbesondere das Sitzen mit vorgebeugtem Oberkörper stört das Gleichgewicht der Muskeln für die Innen- und Außenrotation.
Prognose zur Heilung
Mit den richtigen Übungen und der notwendigen Vorsicht bei Belastungen kann sich selbst ein Leistungssportler nach einem Impingement Syndrom nach und nach wieder voll belasten.
Abhängig jedoch von der Schwere der Erkrankung und einer fachgerechten Behandlung kann es auch zu geringen Leistungseinschränkungen kommen, je nachdem, wie groß der anatomische Schaden bereits war oder welche Sehnen und Bänder möglicherweise sogar gerissen sind.
Insgesamt dauert es unter Umständen Monate bis zur Besserung der Symptomatik eines Impingement-Syndroms.
Sollte die in schwierigen Fällen langfristig angelegte Therapie vernachlässigt werden und der Zustand des Patienten sich wieder verschlimmern, kann eventuell nur noch eine Operation helfen, die Schulter wieder zu rekonstruieren.
Entscheidend dabei sind neben dem Alter und dem Grad der Schädigung auch die Bereitschaft des Patienten, selbst an den rehabilitativen Maßnahmen mitzuarbeiten.
Pausengymnastik für Zuhause
Um den Raum im Schultergelenk zwischen Schulterdach und Oberarmkopf zu vergrößern, ist das Training der Schultermuskeln wichtig. Ebenso müssen die Muskulatur des Schulterblattes und die Muskeln der Rotatorenmanschette gestärkt werden:
- Stellen Sie sich gerade hin. Legen Sie den betroffenen Arm nach hinten, die Hand berührt das Gesäß. Mit der anderen Hand ziehen Sie den Arm in Richtung Wirbelsäule. Halten Sie diesen Zug 20-30 Sekunden aufrecht.
- Üben Sie schräge Liegestütze an einem stabilen Tisch oder Schrank. Die gestreckten Arme werden fast im 90-Grad-Winkel gebeugt und dann wieder gestreckt. Wiederholen Sie 15-20 Übungen in 2-3 Durchgängen.
- Im Sitzen oder Stehen richten Sie den Rumpf aus einer gebeugten Haltung stramm gerade auf. Die Schulterblätter werden nach hinten gezogen und der Kopf angehoben. Schauen Sie geradeaus. Das ist auch eine empfehlenswerte Übung während der Computerarbeit.
Alternative Medizin
Alternative Behandlungsmethoden beim Impingement Syndrom:
Die Naturheilkundliche Therapie präsentiert eine Reihe von Maßnahmen, die ergänzend zum schulmedizinischen Behandlungsprogramm eingesetzt werden können:
- Ab- und Ausleitungsverfahren:
Entgiften durch das Schröpfen, spezielle Pflaster, Blutegel usw. wirken schmerzstillend, verbessern die Durchblutung und regen den Lymphfluss an. Dadurch wird zumindest ein Teil der Entzündungsstoffe ausgeschwemmt. - Entzündungshemmende Ernährung:
Mit einigen speziellen Regeln bei der täglichen Ernährung kann der Patient die Heilung entzündungshemmend unterstützen. - Biochemie nach Schüssler:
Schüssler Salze wirken – hat zumindest die Praxis bewiesen, auch wenn sich dieser Umstand theoretisch nicht erklären lässt. - Homöopathie:
Biologische Essenzen, Auszüge und Mischungen beruhen auf jahrhundertealten Erfahrungen der Kräutermedizin, gemixt mit aktuellem Wissen. - Neuraltherapie:
Triggerpunkte und Akupunktur bieten sich gerade bei Schulterproblemen als schmerzstillende und ausleitungsfördernde Maßnahmen zur Unterstützung an. - Phytotherapie:
Bewährt haben sich schon oftmals Pflanzen mit stoffwechselfördernden Eigenschaften für die innere und die äußere Anwendung, um giftige Stoffe besser aus dem Körper zu befördern. - Traditionelle Chinesische Medizin (tcm):
Chronische Schulterbeschwerden werden nach Auffassung der tcm durch bestimmte Überlastungen und Blockaden hervorgerufen. Das Qi (Lebensenergie) kann mit Hilfe spezieller innerer und äußerer Maßnahmen, je nach Symptomatik, wieder in Fluss gebracht werden.
Impingement Hausmittel
Hilfreiche Hausmittel beim Impingement Syndrom
In den meisten Fällen ist bei einem Impingement Syndrom der Schleimbeutel der Schulter mit entzündet. Für diese Entzündung insbesondere empfiehlt sich Kältetherapie besonders. Ein Eisbeutel oder ähnliches dürfte durchaus schmerzlindernd wirken.

Zu den hilfreichen Hausmitteln zählt bswp. Wärme – pixabay/congerdesign
Um die Spinatussehne mit vorsichtigen Dehnübungen etwas zu dekomprimieren, benötigt der Patient jedoch Wärme. Ein Wärmepflaster, das Heizkissen oder etwas anderes, das Wärme hält, findet sich in jedem Haushalt dafür.
Gegen die Schmerzen in der Nacht sollte man ein besonders weiches Kissen unter die betreffende Stelle legen. Das vermindert auch den Druck auf die Gelenkkapsel.
Manche Haushalte verfügen über ein kleines elektrisches Gerät, zum Aufkleben auf die Haut, um die Durchblutung bei Schulter- oder Rückenschmerzen zu fördern. Eine derartige Elektrobehandlung oder die gute alte Rotlichtlampe können ebenfalls helfen.
Im Gespräch unter Heilpraktikern und Therapeuten sind auch Magnete für eine Magnettherapie oder Metallstreifen, um eine Orgontherapie zu probieren. Ein warmes, nicht zu heißes Salzwasserbad gibt zusätzlich Energie, und eine Ölmassage lockert die Verspannungen an der Schulter etwas auf.
Zusammenfassung:
- Dehn- und Kräftigungsübungen,
- Wärmepflaster, Kirschkernkissen, Bandagen, Tapes u. ä.
- Infrarotlampe, Lichttherapie, Massagegeräte, Elektrotherapie
Heilkräuter & Heilpflanzen
Die Naturmedizin setzt bei Schulterbeschwerden besonders gern Bittersüß (Solanum dulcamara), Löwenzahn (Taraxacum officinale) und Brennessel (Urtica dioica) ein. Für die äußerliche Anwendung werden Salben empfohlen, die Arnika und Rosmarin bzw. Johanniskrautöl enthalten.
Auch capsaicinhaltige Salben, Cremes und Mischungen kommen infrage. Dabei handelt es sich beispielsweise um Salben, die Capsaicin enthalten und gegen Muskelverspannungen entwickelt wurden. Capsaicin ist ein Alkaloid aus der Paprikafrucht. Dieser Stoff vermindert Schmerzen und fördert die Durchblutung im Einsatzgebiet.
Zusammenfassung:
- entzündungshemmende Kräuter und Tees für die innere und äußere Anwendung, bspw. Kamille, Arnika oder Rosmarin,
- durchblutungsfördernde Kräuter für die innere und äußere Anwendung, bspw. Brennessel, Löwenzahn oder Bittersüß.
Ätherische Öle
Bei ätherischen Ölen geht es nicht ausschließlich um die körperliche Wirkung der betreffenden Essenz, sondern auch um die seelische. Bereits der Duft eines Öles beeinflusst das Schmerzempfinden, kann beruhigend oder anregend wirken und setzt Endorphine frei. Die Öle selbst lockern an den betreffenden Stellen die Muskulatur und lösen Verspannungen.
Weitere hilfreiche Öle wie Hanföl, Leinöl, Borretschsamenöl und Nachtkerzenöl wirken gezielt auf die Schmerzrezeptoren. Rose, Orange, Lavendel, Zedernholz und Ylang-Ylang beruhigen und kühlen hingegen. Kampfer, Pfefferminze, Eukalyptus und Capsicum lockern die Muskulatur und vitalisieren zugleich.
Zusammenfassung:
- ätherische Öle zur Entspannung für eine Dufttherapie,
- beruhigende und entzündungshemmende Öle zum Einnehmen und für die äußere Behandlung, bspw. Leinöl, Nachtkerzenöl und Lavendel,
- durchblutungsfördernde Öle für die äußere Anwendung, bspw. Kampfer, Pfefferminze und Eukalyptus.
Homöopathie & Globuli
Die Homöopathie arbeitet bei Schulterschmerzen gern mit
- Bryonia = Zaunrübe.
Die Zaunrübe wird gegen Atemwegsbeschwerden und rheumatische Beschwerden eingesetzt. - Calcium phosphoricum = Calciumhydrogenphosphat.
Die Hauptanwendungsgebiete sind Durchfall, Zahnprobleme, Kopfschmerzen, rheumatische Beschwerden, Appetitlosigkeit und Abmagerung. - Causticum = Ätzstoff.
Die Laugenverbindung zwischen Calcium und Kalium wird bei Schwäche und Lähmung, aber auch bei rheumatischen und Atemwegsbeschwerden erfolgreich eingesetzt. - Ferrum metallicum = (Reduziertes) Eisen.
Die Anwendungsgebiete reichen von Kopfschmerzen, Husten, Erbrechen, Durchfall, Nervenschmerzen und Atemnot bis zu Bindehautentzündung, Bettnässen, Erschöpfungszuständen und rheumatische Beschwerden. - Ferrum phosphoricum = Eisenphosphat.
Das Mineralsalz wird bei fieberhaften Infekten im Anfangsstadium, Mittelohrentzündung, Erbrechen, Sommerdurchfall, Nasenbluten, Bettnässen und Zahnbeschwerden eingesetzt. - Kalium bichronicum = Kaliumbichromat.
Die Hauptanwendungsgebiete des Mineralsalzes sind Nasennebenhöhlenentzündungen, Alkoholmissbrauch, Mittelohrentzündung, Durchfall, Geschwüre, Magenbeschwerden, rheumatische Schmerzen und Nervenschmerzen. - Ledum = Sumpfporst.
Die Heilpflanze findet Anwendung bei Hexenschuss, Gicht, Insektenstichen, Tierbissen, dem blauen Auge und Verstauchungen. - Mercurius solubilis = Quecksilber.
Das Schwermetall wirkt gegen Entzündungen der Mandeln, des Mittelohres, der Mundschleimhaut und des Darmes. Es wird bei eitrigen Hautentzündungen und bei Gürtelrose eingesetzt. - Rhododendron = Gichtrose.
Rhododendron wirkt auf Gelenke, Muskeln und Nerven. Es findet Verwendung bei rheumatischen Beschwerden und Trigeminusneuralgie sowie bei Hoden- und Nebenhodenentzündungen. - Sanguinaria = Kanadische Blutwurzel.
Die Heilpflanze hilft bei grippalen Infekten, Erkältungen und Heuschnupfen, rheumatischen Beschwerden, Migräne, Wechseljahresbeschwerden, Übelkeit und Erbrechen. - Sepia = Tinte des Tintenfischs.
Sepia kommt bei speziellen konstitutionellen Hintergrundaspekten zum Einsatz, beispielsweise bei Frauenleiden, Hauterkrankungen, Blasenentzündungen und anderen chronischen Krankheitsbildern. - Sulfur = Schwefel.
Das chemische Element hilft bei vielen akuten und chronischen Krankheiten wie Bronchitis, Magen–Darm–Infektionen, Bindehautentzündung oder Hautausschlägen. - Thuja = Lebensbaum.
Thuja ist ein wirksames antisykotisches Mittel. Eingesetzt wird es gegen Warzen, Harnwegserkrankungen, Zysten, Tumore und bei Hautproblemen. Es strafft das Bindegewebe, verbessert die Verdauung, die Haare, die Nägel und die Zähne.
Schüssler-Salze
Die Anwendung von Schüssler-Salzen hat gezeigt, dass sie die Elastizität und Entspannung von Muskeln und Sehnen fördern. Es gibt einige Schüssler-Salze, die für die Therapie Anwendung finden.
Salze Nr.
Hilfreich sind die Schüssler-Salze Nr.:
- 1 Calcium fluoratum:
Es unterstützt die Elastizität in Muskeln, Sehnen und Bändernund hilft bei Verspannung und Anspannung. Die Schüssler-Salbe Nr. 1 sollte mehrmals täglich auf die betroffene Körperpartie aufgetragen werden. Als Globuli wirkt es am besten in der Dosierung 3x täglich 2-3 Stück. Für eine nachhaltige Wirkung ist eine längere Einnahmezeit notwendig. Es eignet sich ebenfalls sehr gut für die Vorbeugung eines Impingement Syndroms und stärkt die Schulter- bzw. Nackenmuskulatur. - 2 Calcium Phosphoricum:
Es löst die Anspannung im Schulter- und Nackenbereich. Es wirkt auch bei Taubheitsgefühlen in den Armen, falls sie auftreten. Dieses Schüssler-Salz sollte in den Morgenstunden eingenommen werden. - 3 Ferrum Phosphoricum:
Es wirkt insbesondere bei Entzündungen. Es lindert auch die dabei auftretenden Schmerzen. Sind die Schmerzen akut, können 2-3 Globuli alle fünf Minuten eingenommen werden. Die schmerzhaften Körperstellen können mit der Schüssler-Salbe behandelt werden. - 8 Natrium chloratum:
Es unterstützt den Stoffwechsel und hilft bei der Regulierung des Wasserhaushalts im Organismus. Mit dem Salz treten weniger Flüssigkeitsdefizite im Sehnenbereich des betroffenen Gelenks auf. Die beste Einnahmezeit ist in den Morgenstunden, mit 2-3 Globuli. Die entsprechende Schüssler-Salbe kann mehrmals täglich für die äußere Behandlung des schmerzenden Körperbereiches verwendet werden. - 9 Natrium phosphoricum:
Es kümmert sich im Körper um den Säuren-Basen-Haushalt. Dieses Salz fördert den Abbau angestauter Säure im Körper. Für eine wirksame Einnahme ist ein längerer Zeitraum in den Abendstunden, 2-3 Globuli, empfehlenswert. - 11 Silicea:
Silicea baut zusätzlich Säure im Körper ab und sollte immer zusammen mit dem Schüssler-Salz Nr.9 eingenommen werden. Zusätzlich wirkt das Schüssler-Salz Nr.11 beruhigend auf die Entzündung. 2-3 Globuli am Morgen wirken sich positiv auf den Heilungsverlauf aus. - 22 Calcium carbonicum:
Calcium Carbonicum lindert Entzündungen und wirkt gegen rheumatische Beschwerden. Es stärkt die Zellmembranen und fördert die Heilung bei chronischen Beschwerden.
Diät & Ernährung
Auch mit der Ernährung lässt sich eine Entzündung im Körper positiv beeinflussen. Zum einen ist es wichtig, dass die Ernährung basischer gestaltet wird – sei es durch mehr rohes Gemüse oder durch Basenpulver. Und zum anderen sollte möglichst komplett auf Weizenprodukte verzichtet werden.

Viel Omgea-3 ist bswp. in fetten Fischen wie Lachs enthalten
Auch das Fleisch von Masttieren wird an dieser Stelle nicht empfohlen. Stattdessen sollte der Patient mehr Wert auf Omega-3-Fettsäuren legen und seinen Fischkonsum erhöhen. Quark, Gewürze und Kräuter sind wichtig.
Als zusätzlicher Nährstoff wird Ackerschachtelhalm (Kieselsäure) empfohlen. Diese Wirkstoffe regeln die Entzündung weiter nach unten und stabilisieren Sehnen und Bänder besser als vorher.
Zusammenfassung:
- reichlich Gemüse essen, evtl. auch Basenpulver,
- mehrmals wöchentlich Fisch,
- reichlich Omega-3-Fettsäuren,
- Ackerschachtelhalm als Nahrungsergänzung.
FAQ – Fragen & Antworten
Hier finden Sie Antworten auf häufig gestellte Fragen zum Impingement-Syndrom.
Impingement Arten?
Gibt es mehrere Arten des Impingement-Syndroms?
Das Impingement Syndrom tritt sehr häufig an der Schulter auf. Aber auch andere Gelenke wie die Hüfte oder das Knie können davon betroffen sein. Darüber hinaus verwenden Fachärzte mehrere detailliertere Fachbegriffe für das Impingement-Syndroms:
- Primäres Impingement (Outlet-Impingement):
Diese Funktionsstörung ist mechanisch bedingt. Beispielsweise kann sie durch einen zusätzlich wachsenden Knochensporn ausgelöst werden. - Sekundäres Impingement (Non-Outlet-Impingement):
Diese Funktionsstörung ist strukturell durch die im Gelenk befindlichen Muskeln, Bänder und Nerven bedingt. Aber auch ein Riss in der Rotatorenmanschette kann die Ursache sein. - Subakromiales Impingement:
Die Funktionsstörung tritt im Raum zwischen dem knöchernen Schulterdach und dem Oberarmkopf auf. Sie kann angeboren sein, oder die Knochen sind aufgrund eines Unfalls bzw. durch Verschleiß deformiert. - Hinteres Impingement (Posterosuperiores Impingement):
Die Funktionsstörung betrifft den hinteren Anteil des oberen Schultergelenks und tritt vor allem bei Überkopfsportlern auf. - Vorderes Impingement (Anterosuperiores Impingement):
Diese Funktionsstörung bezieht sich auf den vorderen Schultergelenkraum. - Funktionelles Impingement:
Die Funktionsstörung erklärt sich anhand einer muskulären Dysbalance.
Behandlungsformen?
Welche Behandlungsformen für das Impingement Syndrom gibt es?
Grundsätzlich unterscheidet man zwischen vier Behandlungsansätzen:
- medikamentöse Therapie,
- physikalische Therapie,
- operative Therapie und
- alternative Therapie.
Dabei wendet Ihr Arzt insbesondere die medikamentöse Therapie und physikalische Behandlungsmöglichkeiten in Kombination an. Eine operative Behandlung kommt erst dann infrage, wenn Medikamente und die physikalische Therapie kaum oder keinen Erfolg bringen.
Aber auch junge Menschen, Menschen mit Berufen, in denen sie ihr Schultergelenk dringend benötigen sowie Sportler in speziellen Überkopfsportarten werden häufiger operativ versorgt, um möglichst die volle Beweglichkeit des Gelenkes wieder herzustellen.
Ganz besonders spezielle Übungen und alternative Behandlungsansätze können die Behandlung ergänzen, um den Heilungsprozess zu intensivieren oder das Gelenk präventiv bzw. schonend zu behandeln.
Selbst behandeln?
Kann ich das Impingement-Syndrom auch selbst behandeln?
Die häufigste Ursache eines Impingement-Syndroms sind muskuläre Dysbalancen. Liegen diese vor, können Sie das Impingement Syndrom mit den richtigen Übungen auch selbst behandeln. Allerdings benötigen Sie dafür als Grundlage die Diagnose eines Facharztes.
Schmerzen in der Schulter allein bedeuten nicht unbedingt, dass ein Impingement-Syndrom vorliegt. Bitte lassen Sie sich deshalb vorab von einem Arzt Ihres Vertrauens beraten. Mit einigen einfachen Tipps können Sie Ihre Schultern auch präventiv gesund und fit erhalten.
Dazu zählen:
- eine regelmäßige Bewegung und Kräftigung Ihres Schultergelenks,
- das Vermeiden von einseitigen Belastungen,
- eine gesunde Körperhaltung.