Heuschnupfen – Wenn der Frühling zur Gefahr wird

Beim Heuschnupfen handelt es sich um eine allergische Erkrankung, bei der die betroffene Person mit übermäßiger Empfindlichkeit auf diverse Allergene reagiert. Hierbei handelt es sich zumeist um Pflanzenpollen. Gräser sind am häufigsten für einen Heuschnupfen verantwortlich. Aber auch Bäume, Schimmelsporen und andere Allergene können eine Rhinitis bedingen.
Die Symptome lassen sich inzwischen gut behandeln. Auch gibt es einige Methoden, die darauf abzielen, die Allergie als solche zu behandeln und auszusetzen, allerdings sind die Therapieerfolge hier nicht Konsistenz und können von Individuum zu Individuum stark variieren. Darüber hinaus steigen die Zahlen von Betroffenen seit Jahren immer mehr an. Auch darum absolvieren immer mehr Ärzte die Zusatzausbildung zum Allergologen.
Steckbrief: Heuschnupfen
Inhaltsverzeichnis
- 1 Steckbrief: Heuschnupfen
- 2 Definition Heuschnupfen
- 3 Was ist Heuschnupfen?
- 4 Ursachen & Auslöser
- 5 Risikofaktoren
- 6 Pollen
- 7 Symptome & Anzeichen
- 8 Diagnose & Krankheitsverlauf
- 9 Häufigkeit & Diagnosedaten
- 10 Komplikationen & Folgen
- 11 Wann zum Arzt?
- 12 Behandlung & Therapie
- 13 Vorbeugung & Prävention
- 14 Prognose zur Heilung
- 15 Heuschnupfen & Hygiene
- 16 Alternativmedizin & Hausmittel
- 17 FAQ – Fragen & Antworten
- Name(n): Heuschnupfen; Rhinitis allergica; allergischer Schnupfen
- Art der Krankheit: Allergie
- Verbreitung: Weltweit (hauptsächlich Industrienationen)
- Erste Erwähnung der Krankheit: Etwa 10. Jahrhundert
- Behandelbar: Teilweise
- Art des Auslösers: Allergene (Pollen usw.)
- Wieviele Erkrankte: Zwischen 20 und 30% der Bevölkerung
- Welchen Facharzt sollte man aufsuchen: Hausarzt; Allergologe; Pneumologe
- ICD-10 Code(s): j30.1 – j30.4
Table of Contents
Definition Heuschnupfen
Unter Heuschnupfen oder Pollinose versteht man eine allergische Reaktion gegen Pollen verschiedener Pflanzen. Das Immunsystem reagiert auf harmlose Pollen wie auf Krankheitserreger. Heuschnupfen ist eine Allergie von Soforttyp (Typ-I-Allergie).
Die dabei ausgeschütteten Entzündungsbotenstoffe rufen die typischen Beschwerden wie Niesreiz, Schnupfen und Augenjucken hervor. Heuschnupfen und Neurodermitis kommen immer häufiger bei Kindern und Jugendlichen vor.
Sowohl erbliche Faktoren als auch Umwelteinflüsse sind bei der Entstehung von Heuschnupfen von Bedeutung. Das Immunsystem reagiert auf Proteine der Pollen und bildet IgE-Antikörper, die an Abwehrzellen binden. Dadurch kommt es zur Ausschüttung von Entzündungsmediatoren wie Histamin, die blutgefäßerweiternd und bronchienverengend wirken. In der Folge treten Heuschupfensymptome auf.
Heuschnupfen beginnt meist im Kindesalter mit den Symptomen FließSchnupfen, verstopfte Nase, Augenbrennen, Konjunktivitis (Augenbindehautentzündung), Niesreiz, Husten und Juckreiz. Auch Konzentrations- und Schlafstörungen können auftreten.
In schweren Fällen kann sich allergisches Asthma bronchiale entwickeln. Die Symptome treten saisonal auf, d.h. besonders zu Pollenflugzeiten, und bilden sich während Regenperioden zurück. Häufig entsteht durch Kreuzallergie eine Nahrungsmittelallergie, z.B. entwickeln Personen, die gegen Birkenpollen allergisch sind, oft auch eine Haselnussallergie.
In der Anamnese erfasst der Arzt die persönliche Krankengeschichte. Treten die Symptome zur Pollenflugzeit und im Freien auf, so besteht Heuschnupfen-Verdacht. Bei der körperlichen Untersuchung achtet der Arzt besonders auf die Bindehäute der Augen und die Haut am Naseneingang.
Die Nasenschleimhaut kann endoskopisch untersucht werden. Beim Allergietest (Prick-Test) werden verschiedene Pollenlösungen auf die Haut aufgetragen, meist am Rücken, und die Haut dann leicht eingeritzt. Wenn innerhalb von 20 Minuten an einer Teststelle eine Rötung oder Schwellung zu sehen ist, gilt dies als Allergienachweis.
Auch durch Nachweis der Antikörper gegen Pollen im Blut kann man Pollinose diagostizieren. Manchmal wird auch ein Provokationstest durchgeführt, bei dem der Proband das Allergen (Pollen) einatmet. Treten daraufhin Heuschnupfensymptome auf, gilt dies als Nachweis einer Allergie gegen diese bestimmte Pollenart.
Heuschnupfen behandeln
Gegen Heuschnupfen werden Antihistaminika und Glukokortikoide (Cortison) eingesetzt. Zur Vorbeugung empfiehlt man Medikamente mit Dinatriumcromoglicinsäure. Hautpflegeprodukte mit Aloe Vera oder Urea (Harnstoff) lindern den Juckreiz. Allergie gegen Wiesenlieschgras kann durch Tabletten mit Gräserpollen (Gräsertablette) gebessert werden.
Aus der Homöopathie sind mehrere wirksame Heuschnupfenmittel bekannt, z.B. Natrium chloratum bei glasigem Schnupfen, Kalium chloratum bei weißlichem Schnupfen oder Kalium phos., wenn Muskelschmerzen hinzukommen (alles in D6).
Aralia hilft gegen Juckreiz, Euphrasia gegen brennende und Tränende Augen und Luffa gegen Schnupfen und Stirnkopfschmerz. Gegen Niesreiz und Lichtscheu wird Sabadilla empfohlen. Folgende Bach Blütenessenzen können gegen Heuschnupfenbeschwerden helfen: Beach, crab apple, centaury, holly und Rescue Remedy.
Bewährte Hausmittel gegen Heuschnupfen sind Dampfbäder mit Kochsalz oder Nasendusche mit isotonischer Kochsalzlösung.
Ärzte empfehlen häufig eine Hyposensibilisierungs-Therapie; dabei wird das Allergen regelmäßig in Kleinstmengen subkutan injiziert und die verabreichte Allergendosis allmählich gesteigert. Bei dieser Therapie kann es drei Jahre lang dauern, bis der gewünschte Erfolg eintritt, nämlich dass das Allergen keine Reaktion mehr hervorruft.
Auch Akupunktur und Eigenbluttherapie werden gegen Allergien eingesetzt. Pollenallergiker sollten jeden Kontakt mit den auslösenden Pollen vermeiden; dabei kann ein Pollenkalender helfen. Während der akuten Pollenflugzeit könnte man z.B. Urlaub in einer pollenarmen Gegend (Hochgebirge, Meer) machen.
Was ist Heuschnupfen?
Allergische Rhinitis
, auch bekannt als Heuschnupfen, ist eine Art von Entzündung in der Nase, die auftritt, wenn das Immunsystem aufgrund von Allergenen in der Luft überreagiert. Anzeichen und Symptome sind eine laufende oder verstopfte Nase, Niesen, rote, juckende und tränende Augen und Schwellungen um die Augen herum.
Die Flüssigkeit, die aus der Nase läuft, ist normalerweise klar. Die Symptome beginnen oft innerhalb von Minuten nach dem Kontakt mit Allergenen und können den Schlaf, die Fähigkeit zu arbeiten und die Konzentrationsfähigkeit beeinträchtigen.
Diejenigen, deren Symptome auf Pollen zurückzuführen sind, entwickeln typischerweise Symptome zu bestimmten Zeiten des Jahres. Viele Menschen mit allergischer Rhinitis haben auch Asthma, allergische Konjunktivitis oder atopische Dermatitis.
 Allergische Rhinitis wird typischerweise durch sogenannte Umweltallergene wie Pollen, Tierhaare, Staub oder Schimmelpilze ausgelöst. Eine vererbte genetische Disposition und Umweltbelastungen tragen zur Entwicklung von Allergien bei. Auf einem Bauernhof oder generell in einer ländlichen Umgebung aufzuwachsen und / oder mehrere Geschwister zu haben, verringert das Risiko.
Allergische Rhinitis wird typischerweise durch sogenannte Umweltallergene wie Pollen, Tierhaare, Staub oder Schimmelpilze ausgelöst. Eine vererbte genetische Disposition und Umweltbelastungen tragen zur Entwicklung von Allergien bei. Auf einem Bauernhof oder generell in einer ländlichen Umgebung aufzuwachsen und / oder mehrere Geschwister zu haben, verringert das Risiko.
Der zugrundeliegende Mechanismus umfasst IgE-Antikörper, die an das Allergen binden und die Freisetzung von entzündlichen Chemikalien wie Histamin aus Mastzellen verursachen.
Die Diagnose basiert in der Regel auf einer Anamnese in Kombination mit einem Pricktest oder Bluttest für allergenspezifische IgE-Antikörper. Diese Tests sind jedoch manchmal fälschlicherweise positiv. Die Symptome von Allergien ähneln denen einer Erkältung; Sie dauern jedoch oft länger als zwei Wochen und schließen typischerweise kein Fieber ein.
Der Kontakt gegenüber Tieren während der Kindheit kann das Risiko einer späteren Entwicklung von Allergien verringern. Eine Reihe von Medikamenten kann die Symptome verbessern, einschließlich nasaler Steroide, Antihistaminika wie Diphenhydramin, Cromolyn-Natrium und Leukotrien-Rezeptor-Antagonisten wie Montelukast.
Medikamente allein sind jedoch nicht ausreichend und sind darüber hinaus bei vielen Menschen mit Nebenwirkungen verbunden. Der Kontakt von Menschen gegenüber größeren und größeren Allergenmengen, bekannt als Allergen-Immuntherapie, ist oftmals recht wirksam und somit eine gute Form der Therapie.
Allergene & Allergie
Das Allergen kann als Injektion direkt unter der Haut oder als Tablette unter der Zunge verabreicht werden. Die Behandlung dauert in der Regel drei bis fünf Jahre. Nach dieser Zeit sollte sich in aller Regel eine merkliche Verbesserung der Lage einstellen.
Eine allergische Reaktion tritt dann auf, wenn das Immunsystem eine normalerweise harmlose Substanz angreift, die man wiederum als Allergen bezeichnet. Das Immunsystem greift auf eine schützende Substanz namens Immunglobulin E (IgE) Antikörper zurück, um diese eindringenden Allergene zu bekämpfen.
Obwohl jeder Mensch etwas IgE aufweist, hat ein Allergiker eine ungewöhnlich große Menge an IgE. Diese buchstäbliche Armee von IgE-Antikörpern greift die eindringenden Substanzen dann an und verursacht somit starke Abwehrreaktionen seitens des Organismus gegenüber einer eigentlich harmlosen Substanz. Aufgrund dessen kommt es darum zu den oben genannten Symptomen.
Spezialisierte Zellen, Mastzellen genannt, nehmen auch an der allergischen Reaktion teil. Mastzellen setzen eine Vielzahl von Chemikalien in das Gewebe und das Blut frei, von denen das wohl bekannteste das Histamin ist. Diese Chemikalien verursachen häufig allergische Reaktionen.
Des Weiteren sind diese Chemikalien sehr stark reizend und verursachen Juckreiz, Schwellungen und aus den Zellen austretende Flüssigkeit. Auch können verschiedene Verkettungen von Abwehrreaktionen diese allergischen Chemikalien dazu veranlassen, Muskelkrämpfe zu verursachen und zu einer Verengung der Lunge und des Halses beizutragen, wie sie auch bei Asthma und Stimmverlust (Laryngitis) auftreten.
Allergische Rhinitis
Unkraut stößt normalerweise im Spätsommer und Herbst Pollen aus. Von Allergikern in der Europäischen Union sind viele gegen Birkenpollen allergisch, etwa die Hälfte ist zudem allergisch gegen Gräser und weniger allergisch gegen reine Blühpflanzen, wie Ziersträucher oder Zierblumen.
Darüber hinaus sind viele Menschen allergisch gegen andere Substanzen wie Schimmelpilzsporen, Tierhaare und Staubmilben, um nur einige zu nennen. Darum kann es sehr empfehlenswert sein, sich als betroffene Person über den Pollenflug zu informieren. Der Wetterbericht sowie Zeitungen und Apps geben hier Auskunft.
Allergische Rhinitis ist die weltweit am häufigsten verbreitete Art von Allergie. In westlichen Ländern sind zwischen 10 und 30% der Menschen betroffen. Am häufigsten tritt sie zwischen dem 20. und 40. Lebensjahr auf.
Die erste genaue Beschreibung stammt von einem Mediziner namens Rhazes aus dem 10. Jahrhundert. Pollen wurde 1859 von Charles Blackley als Ursache identifiziert. Im Jahr 1906 wurde der Mechanismus von Clemens von Pirquet bestimmt. Die Verbindung mit Heu entstand aufgrund einer frühen (und falschen) Theorie, dass die Symptome durch den Geruch von neuem Heu verursacht wurden.
Zusammenfassung
Abschließen lässt sich also zusammenfassen, dass es sich bei dem Heuschnupfen um ein heutzutage sehr stark verbreite Erkrankung handelt. Kurioserweise aber war dieses Leiden unseren Vorfahren oftmals beinahe vollkommen unbekannt.

Pixabay / meineresterampe
Selbst noch vor einem Jahrhundert gab es kaum Personen, die an Heuschnupfen oder anderen Allergien litten. Zwar lässt sich nicht bestreiten, dass es auch schon in früheren Dekaden Menschen gab, die empfindliche auf potentielle Allergene reagierten, aber die Anzahl war verschwindend gering. Heutzutage sind es, wie bereits erwähnt, bis zu 30% der erwachsenen Bevölkerung.
Vor etwa 100 Jahren dürften es, laut Schätzungen, weit weniger als 0,5% gewesen sein. Diese regelrechte Explosion von Betroffene lässt sich nicht komplett erklären, dennoch gibt es Studien, die darauf hindeuten, dass die übertriebene Hygiene unserer Gegenwart gepaart mit der Haltung, dass alles keimfrei sein müsse, mit dafür verantwortlich, dass der Organismus sich nicht mehr ausreichend gegen Allergene sensibilisieren kann.
Aus diesem Mangel ergibt sich dann wiederum der Umstand, dass es zur Bildung von Unverträglichkeiten und Allergien kommt. Beunruhigenderweise scheinen viele Menschen, vor allem junge Mütter, diese Fakten jedoch zu ignorieren und lassen ihren Nachwuchs in einer keimfreien Umgebung aufwachsen.
Nicht zuletzt deswegen ist damit zu rechnen, dass die Zahlen von betroffenen Personen, sprich Allergikern, in den nächsten Jahren immer stärker ansteigen werden.
Steigende Fallzahlen
Estimationen von Forschern gehen davon aus, dass es im Jahre 2030 rund 50% der Bevölkerung der westlichen Welt betroffenen könne. Diesem Trend ist nur dadurch entgegen zu wirken, indem man Kinder Kinder sein lässt und sie auch mal im Dreck spielen lässt und nicht alles porentief rein und keimfrei hält. Das Immunsystem wird es einem danken.
Alles in allem also könnte man argumentieren, dass es sich beim Heuschnupfen um ein grundsätzlich zu vermeidenden Übel handelt. Sicherlich gibt es auch anders geartete Fälle, aber ausgehend vom derzeitigen Wissenstand scheint es möglich, die Kinder frühzeitig zu sensibilisieren und somit zu vermeiden, dass es im späteren Verlauf des Lebens zur Entwicklung von Allergien und dergleichen mehr kommt. Im Zweifel sollte man sich diesbezüglich an einen Arzt oder einen anderen medizinischen Spezialisten wenden und einfach nachfragen.
Ursachen & Auslöser
Wenn man an Heuschnupfen (allergische Rhinitis) leidt, liegt das daran, dass das Immunsystem harmlose eingeatmete Pollen oder andere Allergene als gefährliche Substanzen ansieht, die unberechtigterweise in den Körper eindringen, wie etwa Keime oder Bakterien.
Alle diese Symptome sollen den Körper schützen, entweder indem sie das Allergen einfangen und austreiben oder indem sie Körperbereiche, wie die Nasenwege, anschwellen lassen, so dass das Allergen nicht eindringen kann.
Als Folge von Verstopfung der Venen der Schleimhäute der Nebenhöhlen können dunkle Ringe, allgemein bekannt als allergische „Shiners“, unter den Augen erscheinen. Hauschnupfen tritt zumeist nur zu bestimmten Jahreszeiten auf, dennoch ist es bisweilen möglich, dass das Leiden das ganze Jah rüber auftritt.
Die Schwellung der Nasenschleimhäute kann auch die Sinusdrainageöffnungen verschließen und somit eine Sinusitis verursachen. Eine Rhinitis kann zudem auch mit Nasenpolypen assoziiert werden – kleine, nicht krebsartige Wucherungen. Nasenbluten kann auch während Heuschnupfenanfällen auftreten.
Heuschnupfen ist oft eine erbliche Angelegneheit. Die Mehrzahl der Patienten mit Heuschnupfen hat einen Elternteil oder Geschwister, die auch Allergien hat. Menschen mit Asthma oder Ekzemen (allergische Dermatitis) entwickeln häufiger als andere Heuschnupfen und ungefähr ein Drittel von Personen mit allergischer Rhinitis leiden an chronischem Asthma.
Risikofaktoren
Was genau dazu beiträgt, dass das Immunsystem verrückt spielt und somit Allergien auslöst, konnte noch nicht endgültig geklärt werden. Aufgrund der weiten Verbreitung dieses Leidens jedoch, ist es konstanter Gegenstand der Forschung und es kommt immer wieder zu medizinischen Durchbrüchen.
Risikofaktoren, die bereits mehr oder weniger sicher als solche identifiziert werden konnten, sind unter anderem:
- Asthma
- Dermatitis
- Vererbung
- Passivrauchen während der Kindheit
Asthma
Asthma ist eine häufige und oftmals lang anhaltende entzündliche Erkrankung der Luftwege in der Lunge. Es ist durch variable und wiederkehrende Symptome, reversible Obstruktion des Luftstroms und Bronchospasmus gekennzeichnet.
Die Symptome umfassen Keuchen, Husten, Engegefühl in der Brust und Kurzatmigkeit. Diese Episoden können einige Male pro Tag oder einige Male pro Woche auftreten. Abhängig von der Person können sie sich nachts oder durch Sport verschlimmern.

Asthma kann allergisch oder nicht-allergisch bedingt sein
Es wird angenommen, dass Asthma durch eine Kombination von genetischen Faktoren und Umweltfaktoren verursacht wird. Zu den Umweltfaktoren zählen die Belastung durch Luftverschmutzung und Allergene.
Andere potenzielle Auslöser sind Medikamente wie Aspirin und Betablocker. Die Diagnose basiert in der Regel auf dem Muster der Symptome, der Reaktion auf die Therapie im Laufe der Zeit und der Spirometrie. Asthma wird nach der Häufigkeit der Symptome, dem forcierten exspiratorischen Volumen pro Sekunde (FEV1) und der maximalen exspiratorischen Flussrate klassifiziert.
Es kann auch als atopisch oder nicht-atopisch klassifiziert werden, wobei sich Atopie auf eine Prädisposition für die Entwicklung einer Typ-1-Überempfindlichkeitsreaktion bezieht.
Nicht heilbar
Es gibt keine Heilung für Asthma. Symptome können durch die Vermeidung von Auslösern wie Allergenen und Reizstoffen sowie durch die Verwendung von inhalativen Kortikosteroiden verhindert werden.
Langzeitwirkende Beta-Agonisten oder Antileukotrien-Wirkstoffe können zusätzlich zu inhalativen Kortikosteroiden angewendet werden, wenn die Asthmasymptome unkontrolliert bleiben. Die Behandlung von sich schnell verschlechternden Symptomen erfolgt in der Regel mit einem inhalativen kurzwirksamen Beta-2-Agonisten wie Salbutamol und Kortikosteroiden, die oral eingenommen werden.
In sehr schweren Fällen können intravenöse Kortikosteroide, Magnesiumsulfat und Krankenhausaufenthalte erforderlich sein.
Im Jahr 2015 hatten weltweit 358 Millionen Menschen Asthma, gegenüber 183 Millionen im Jahr 1990. Es verursachte im Jahr 2015 etwa 397.100 Todesfälle, die meisten davon in den Entwicklungsländern.
Es beginnt oft schon in der Kindheit. Die Häufigkeit von Asthma hat seit den 1960er Jahren deutlich zugenommen. Asthma wurde schon im alten Ägypten erkannt. Das Wort „Asthma“ stammt aus dem Griechischen ἅσθμα, ásthma, was „keuchen“ bedeutet
Dermatitis
Dermatitis, auch bekannt als Ekzem, ist eine Gruppe von Krankheiten, die zu einer Entzündung der Haut führt. Diese Krankheiten sind gekennzeichnet durch Juckreiz, rote Haut und Hautausschlag.
Bei kurzer Dauer können kleine Blasen auftreten, während die Haut in Langzeitfällen verdickt werden kann. Der betroffene Hautbereich kann sehr klein sein oder aber den gesamten Körper betreffen.
Dermatitis ist eine Gruppe von Hauterkrankungen, die atopische Dermatitis, allergische Kontaktdermatitis, irritative Kontaktdermatitis und Stasis-Dermatitis einschließen. Die genaue Ursache der Dermatitis ist oft unklar. Fälle können eine Kombination von Reizung, Allergie und schlechtem venösen Rückfluss beinhalten.
Die Art der Dermatitis wird im Allgemeinen durch die Geschichte der Person und den Ort des Ausschlags bestimmt. Allergische Kontaktekzeme treten auf, wenn sie einem Allergen ausgesetzt werden, das eine Überempfindlichkeitsreaktion in der Haut verursacht.
Die Behandlung von atopischer Dermatitis erfolgt typischerweise mit Feuchtigkeitscremes und Steroidcremes. Die Steroidcremes sollten im Allgemeinen von mittlerer bis hoher Stärke sein und für weniger als zwei Wochen am Stück verwendet werden, da sonst teils starke Nebenwirkungen auftreten können.
Bei Anzeichen einer Hautinfektion können Antibiotika erforderlich sein. Kontaktdermatitis wird typischerweise behandelt, indem das Allergen oder Reizmittel vermieden wird. Antihistaminika können beim Schlafen helfen und nächtliches Kratzen verringern.
Vererbung
Wie bereits erwähnt, ist es nicht selten der Fall, dass betroffene Personen einen Elternteil oder andere nahe Verwandte haben, die ebenfalls an einer Allergie leiden.
 Diese genetische Disposition allerdings läuft einigen der anderen gängigen Theorien zuwider, die postulieren, dass es sich bei einer Allergie im Allgemeinen oder dem Heuschnupfen im Speziellen, um ein in der Kindheit erworbenes und nicht ererbtes Leiden handelt.
Diese genetische Disposition allerdings läuft einigen der anderen gängigen Theorien zuwider, die postulieren, dass es sich bei einer Allergie im Allgemeinen oder dem Heuschnupfen im Speziellen, um ein in der Kindheit erworbenes und nicht ererbtes Leiden handelt.
Wie dem aber auch sei, gibt es sehr viele mehr oder weniger stichhaltige Beweise dafür, dass auch genetische Faktoren eine nicht zu unterschätzende Rolle bei der Entstehung eines Heuschnupfens spielen.
Darum kann es sehr wichtig für die Diagnose sein, wenn man einen Blick auf die eigene Familie wirft und den Arzt von etwaigen Allergien im engsten Kreise unterrichtet. Oftmals lassen sich auf diese Art und Weise bereits früh diagnostische Muster erstellen, die den Prozess der Diagnose selbst beschleunigen oder zumindest unterstützen können.
Passivrauchen
Passivrauchen während der Kindheit
Unter Passivrauchen versteht man das Einatmen von Rauch, der als Passivrauch oder Tabakrauch in der Umwelt vorhanden ist. Dabei kann auch der aktive Raucher selbst Opfer von Passivrauch werden, indem er oder sie die kontaminierte Luft einatmen muss, nachdem der eigentliche Prozess des Rauchens abgeschlossen wurde.
Es tritt auf, wenn Tabakrauch einen bestimmten Bereich kontaminiert, was eine unfreiwillige Inhalation durch Menschen, die sich ebenfalls in diesem Bereich aufhalten, zur Folge hat. Passivrauchen kann Krankheiten, Behinderungen und sogar den Tod verursachen.
Die gesundheitlichen Risiken von Passivrauchen sind inzwischen durchaus Gegenstand wissenschaftlichen Konsenses. Die hiermit verbundenen Risiken waren die Hauptmotivation für die allgegenwärtigen Anti-Raucher Gesetze in Arbeitsstätten und dem öffentlichen Personennahverkehr, ebenso wie in Restaurants, Bars und Nachtclubs sowie in einigen öffentlichen Bereichen.
Sorgen um den Rauch aus zweiter Hand spielen eine zentrale Rolle in der Debatte über die potentiell verursachten Schäden und die damit notwendig werdende Regulierung von Tabakprodukten.
Seit den frühen 1970er Jahren sieht die Tabakindustrie die öffentliche Sorge über Passivrauchen als eine ernsthafte Bedrohung ihrer Geschäftsinteressen an. Etwaiger Schaden für Betroffene wurde als Motivator für eine strengere Regulierung von Tabakerzeugnissen wahrgenommen.
Obwohl die Industrie bereits in den 1980er Jahren auf die Gefahren des Passivrauchens aufmerksam wurde, koordinierte die Tabakindustrie eine wissenschaftliche Kontroverse mit dem Ziel, die Regulierung ihrer Produkte zu stoppen.
Dieser Plan ging jedoch nicht auf und heutzutage gelten Rauchwaren und Passivrauch als sehr gefährlich und es gibt eine Vielzahl recht strenger Gesetze, die dafür sorgen sollen, den potentiellen Schaden, der dadurch entstehen kann, zu begrenzen.
Vermeidung

pixabay/FeeLoona
Insbesondere dann, wenn Kinder bereits sehr früh Passivrauch ausgesetzt werden, kann es passieren, dass diese, obschon sie ansonsten gesund sind, eine Allergie wie Heuschnupfen oder Asthma entwickeln.
Die genauen Mechanismen dahinter sind noch nicht geklärt, dass es aber so ist, steht derweil außer Frage. Die Zahlen und Statistiken sprechen hier eine klare Sprache. Darum sollten rauchende Eltern es auf jeden Fall tunlichst vermeiden, ihre Kinder mit Passivrauch zu konfrontieren.
Das bedeutet, dass man nur draußen rauchen sollte und nach dem Konsum einer Zigarette in etwa 30 Minuten wartet, bis man wieder direkten physischen Kontakt zu seinem Nachwuchs aufnimmt. Hält man sich daran, sinkt das Risiko gewaltig. Jedoch ist es natürlich das beste für die eigne Gesundheit sowie die Gesundheit des Nachwuchses, wenn man das Rauchen komplett aufgibt.
Pollen
Pollen ist eine feine bis grobe pulverige Substanz, die Pollenkörner als Anhäufung derselben umfasst, die wiederum männliche Mikrogametophyten von Samenpflanzen sind, die männliche Gameten (Samenzellen) produzieren.
Pollenkörner haben einen harten Mantel aus Sporopollenin, der die Gametophyten während des Prozesses ihrer Bewegung von den Staubblättern zum Blütenstempel der Blütenpflanzen oder vom männlichen Zapfen zum weiblichen Zapfen der Nadelgewächse schützt.
Wenn der Pollen auf einem kompatiblen Stempel oder weiblichen Zapfen landet, keimt er aus und produziert einen Pollenschlauch, der das Spermium in die Samenanlage mit dem weiblichen Gametophyten transferiert.
Einzelne Pollenkörner sind so klein, dass ein Mikroskop notwendig ist, um sie für das menschliche Auge sichtbar zu machen. Das Studium von Pollen wird Palynologie genannt und ist sehr nützlich in der Paläoökologie, Paläontologie, Archäologie und Forensik.
Pollen in Pflanzen werden verwendet, um haploides männliches genetisches Material von der Anthere einer einzelnen Blume auf das Stigma einer anderen zu übertragen, man spricht hier auf von Fremdbestäubung. Im Falle der Selbstbestäubung findet dieser Prozess vom Antheren einer Blume bis zum Stigma derselben Blume statt.
Eine nasale Pollenallergie wird als Pollinose bezeichnet und eine Allergie speziell gegen Gräserpollen wird als Heuschnupfen bezeichnet. Im Allgemeinen sind Pollen, die Allergien verursachen, diejenigen von anemophilen Pflanzen (das heißt, dass sie ihre Pollen mittels der Luft verteilen). Solche Pflanzen produzieren große Mengen an leichtem Pollen.
Nicht zuletzt deswegen, weil die Windverteilung zufällig ist und die Wahrscheinlichkeit, dass ein Pollenkorn auf der korrekten Blume landet somit höher ist. Sie können über große Entfernungen getragen werden und sind ebenso leicht zu inhalieren, so dass sie sehr leicht mit den empfindlichen Nasenwegen in Kontakt kommen können.
Allergene Pollen-Pflanzen
In der EU beschuldigen die Menschen oft fälschlicherweise den auffällig blühenden Raps Allergien auszulösen. Da diese Pflanze entomophil ist (ihre Pollen werden von Tieren zerstreut), werden ihre schweren, klebrigen Pollen nicht unabhängig voneinander in die Luft übertragen. Die meisten Pollenallergien im Spätsommer und Herbst werden wahrscheinlich von Ambrosia oder ähnlichen Gewächsen, einer weit verbreiteten anemophilen Pflanze, verursacht.
Wüstengegenden oder tropische Regionen galten einst als Zufluchtsort für Menschen mit Pollenallergien, obwohl in der Wüste mehrere auch Pollenpflanzen wachsen. Sobald Gebiete jedoch dichter besiedelt werden und die Menschen beginnen, künstlich bewässerte Rasenflächen und Gärten anzulegen, gelangen mehr reizende Arten von Pollenpflanzen in diese Gegenden und sorgen also wiederum dafür, dass allergiauslösende Pollen in der Luft unterwegs sind.
Anemophile Frühlingsblüher wie Eichen, Birken, Hickory, Pekannuss usw. sowie Frühsommergräser können ebenfalls Pollenallergien auslösen. Die meisten Kulturpflanzen mit auffälligen Blüten sind jedoch entomophil und verursachen somit keine Pollenallergien.
Die prozentuale Anteil von Menschen in der EU, die von Heuschnupfen betroffen sind, liegt zwischen 20 und 40%. Heuschnupfen hat sich als die häufigste allergische Reaktion in der gesamten EU erwiesen.
Es gibt bestimmte evidenzbasierte Hinweise darauf, dass Heuschnupfen und ähnliche Allergien erblich bedingt sind. Menschen, die an Ekzemen leiden oder asthmatisch sind, sind tendenziell anfälliger für die Entwicklung von langfristigem Heuschnupfen.
In Dänemark beispielsweise führten jahrzehntelang ansteigende Temperaturen dazu, dass Pollen früher und in größerer Anzahl auftreten und dass neue Arten von Pollenpflanzen Fuß in der lokalen Flora fassen können.
Vermeidung & Pollensaison
Der effizienteste Weg, um mit einer Pollenallergie fertig zu werden, besteht darin, den Kontakt mit dem Material zu verhindern. Personen, die erstmals von der Krankheit betroffen sind, glauben oftmals, dass sie nur eine einfache Sommergrippe haben.

Pixabay / Hans
Dass es sich jedoch um Heuschnupfen handelt wird dann deutlicher, wenn die scheinbare Erkältung nicht verschwinden will. Die Bestätigung der Diagnose Heuschnupfen kann nach einer Untersuchung durch einen Allgemeinarzt erfolgen.
Die Menge an Sonnenschein, Regen oder Wind beeinflusst, wie viel Pollen Pflanzen freisetzen und wie viel sie sich ausbreiten. An feuchten und windigen Tagen verbreitet sich Pollen leicht. An Regentagen kann Pollen aus der Luft entfernt werden, wodurch der Pollenspiegel sinkt.
Während der Pollensaison geben die Pflanzen am frühen Morgen Pollen ab. Wenn der Tag wärmer wird und sich mehr Blumen öffnen, steigt der Pollenspiegel. An sonnigen Tagen ist der Pollenflug am frühen Abend am höchsten.
Symptome & Anzeichen
Die charakteristischen Symptome der allergischen Rhinitis sind: Rhinorrhoe (überschüssiges Nasensekret), Juckreiz, Niesanfälle und verstopfte Nase sowie Obstruktion (Verhinderung von Abfluss des Nasensekrets).
Charakteristische körperliche Befunde sind Bindehautschwellung und ein Erythem, Augenlidschwellung, Unterlidvenenstauung (Ringe unter den Aauch diverse psychische Einschränkungen können zu beobachten sein.
Um die Reizung oder den Fluss von Schleim zu lindern, können Menschen ihre Nase mit der Handfläche in einer Aufwärtsbewegung wischen oder reiben. Eine Aktion, die als „Nasalsalute“ oder „Allergiesalute“ bekannt ist.
Dies kann zu einer Falte führen, die über die Nase verläuft (oder über jedem Nasenloch, wenn nur eine Seite der Nase gleichzeitig abgewischt wird), die allgemein als „querverlaufende Nasenfalte“ bezeichnet wird und bei wiederholter Wiederholung zu bleibenden körperlichen Fehlbildungen führen kann.
Hierbei handelt es sich allerdings um ausschließlich kosmetische Einbußen, die keine allzu gravierenden tatsächlichen medizinischen Folgen nach sich ziehen.
Betroffene Personen können auch oftmals feststellen, dass es zu einer sogenannten Kreuzreaktivität kommt. Zum Beispiel kann jemand, der gegen Birkenpollen allergisch ist, auch allergische Reaktionen auf die Haut von Äpfeln oder Kartoffeln aufweisen.
Ein deutliches Zeichen dafür ist das Auftreten eines juckenden Rachens nach dem Essen eines Apfels oder das Niesen beim Schälen von Kartoffeln oder Äpfeln. Dies geschieht aufgrund von Ähnlichkeiten in den Proteinen des Pollens und der eben genannten Nahrungsmittel.
Es gibt viele kreuzreagierende Substanzen, die je nach individueller Veranlagung anzusprechen sind. Heuschnupfen löst jedoch kein echtes Fieber aus, auch wenn man bisweilen das Gefühl haben kann, als wäre dem so.
Eine allergische Rhinitis bezeichnet also eine Gruppe von Symptomen, die die Nase und den Atemapparat betreffen. Aber man sollte sich nicht durch den Namen irreführen lassen – man muss keinem tatsächlichen Heu ausgesetzt sein, um die typischen Symptome zu entwickeln. Und trotz des Namens handelt es sich normalerweise nicht um einen „Schnupfen“ im klassischen Sinne.
Typische Beschwerden
Menschen mit allergischer Rhinitis haben in der Regel Symptome nach dem Einatmen eines allergieauslösenden Stoffes wie Pollen oder Staub. Im Herbst ist ein häufiges Allergen Ambrosia oder andere von Unkraut ausgesandte Pollen oder Schimmelsporen.
 Im Frühjahr sind die häufigsten Auslöser Gräser und Baumpollen. Wenn eine sensible Person ein Allergen inhaliert, kann das Immunsystem des Körpers mit den folgenden Symptomen reagieren (in der Reihenfolge der Häufigkeit aufgeführt):
Im Frühjahr sind die häufigsten Auslöser Gräser und Baumpollen. Wenn eine sensible Person ein Allergen inhaliert, kann das Immunsystem des Körpers mit den folgenden Symptomen reagieren (in der Reihenfolge der Häufigkeit aufgeführt):
- Blockierte oder verstopfte Nase
- Jucken in Nase, Rachen und Mund
- Geschwollene Augenlider
- Aufgedunsene Haut im Bereich des Gesichts
- Niesen
- Husten
Verstopfte Nase
Blockierte oder verstopfte Nase
Eine verstopfte Nase ist ein häufiges Symptom bei Virusinfektionen wie Schnupfen oder Grippe oder bei Heuschnupfen. Sie entsteht als Folge der Entzündung der Schleimhäute. Glücklicherweise kann man sie mit einer Vielzahl von Hausmitteln und pflanzlichen Heilmittel behandeln.
Rein medizinische betrachtet stelle eine verstopfte Nase keinen Notfall dar und beeinträchtigt Atmung oftmals nur geringfügig. Schlimmer wird es erst dann, wenn es zu massiven Einschränkungen beim Atmen kommt. Dieses Phänomen ist jedoch glücklicherweise sehr selten und kann daher hier vernachlässigt werden.
Niesen
Niesen ist eine halbautonome, krampfhafte Austreibung von Luft aus den Lungen durch die Nase und den Mund, in der Regel verursacht durch Fremdpartikel, die die Nasenschleimhaut reizen. Ein Nieser verdrängt gewaltsam Luft aus Mund und Nase in einer explosiven, krampfartigen unwillkürlichen Aktion, die hauptsächlich aus Reizungen der Nasenschleimhaut resultiert.
Niesen ist möglicherweise mit einer plötzlichen Exposition gegenüber hellem Licht, plötzlichen Veränderungen (Temperaturabfall), kalter Luft, einem besonders vollen Magen oder einer Virusinfektion verbunden und kann zur Ausbreitung einer Krankheit beitragen.
Die eigentliche Funktion des Niesens besteht darin, Schleim, der Fremdpartikel oder Reizstoffe enthält, zu entfernen und die Nasenhöhle so zu reinigen. Während eines Niesers drücken sich der weiche Gaumen und die Gaumen-Uvula ab, während der hintere Teil der Zunge angehoben wird, um den Durchgang zum Mund teilweise zu schließen, so dass aus den Lungen ausgestoßene Luft durch die Nase ausgestoßen werden kann.
Weil das Schließen des Mundes nur teilweise erfolgt, wird eine beträchtliche Menge der Luft gewöhnlich auch aus dem Mund ausgestoßen. Die Stärke und das Ausmaß des Ausstoßes der Luft durch die Nase variiert jedes Mal. Niesen kann während des Schlafens nicht auftreten. Ausreichende externe Stimulanzien können jedoch dazu führen, dass eine Person aus dem Schlaf erwacht, um zu niesen.
Husten
Husten ist ein plötzlicher und oft wiederholter, schützender Reflex, der dabei hilft, den Atemapparat von Flüssigkeiten, Reizstoffen, Fremdpartikeln sowie Mikroben zu befreien.
Häufiger Husten zeigt in der Regel das Vorhandensein einer Krankheit an. Viele Viren und Bakterien profitieren aus einer evolutionären Perspektive, indem sie den Wirt zum Husten veranlassen, was dazu beiträgt, die Krankheit so leicht auf neue Wirte übertragen werden kann.
Die meiste Zeit wird Husten durch eine Infektion der Atemwege verursacht, er kann aber auch durch Atemnot, Rauchen, Luftverschmutzung, Asthma, Heuschnupfen, diverse Allergien, chronische Bronchitis, Lungentumore und Herzinsuffizienz ausgelöst werden. Auch einige Medikamente tragen zur Entstehung von Husten bei.
Trigger & Folgesymptome
Darüber hinaus gibt es einige Trigger, die auch oftmals dazu führen, dass sich Heuschnupfen einstellt. Selbst wenn imgrunde keine Allergene vorhanden sind. Die so ausgelösten Episoden sind allerdings oftmals weniger gravierend als jene, die durch faktische Pollen entstehen.
Hierzu gehören unter anderem:
- Zigarettenrauch / Passivrauchen
- Starke Gerüche im Allgemeinen (Parfüm, Haarspray usw.)
- Diverse Kosmetika
- Diverse Putzmittel und Waschmittel
- Allgemeine Umweltgifte sowie Feinstaub
Darüber hinaus kommt es in Folge von heuschnupfen nicht selten zu einer Reihe weiterer „Symptome“, die zwar nicht medizinischer Natur sind, aber dennoch das Vorhandensein eines Heuschnupfens oder einer anderen Allergie anzeigen können.
Sollten diese gehäuft zu Tage treten, ist es nicht unwahrscheinlich, dass man Opfer einer Allergie oder Unverträglichkeit ist. Hierzu gehören unter anderem:
Gedächtnisprobleme
Nicht selten kommt es vor, dass Betroffene es als sehr schwer empfinden, sich zu konzentrieren oder etwas zu fokussieren. Das erschwert den Alltag und dessen Bewältigung oftmals sehr und trägt somit dazu bei, dass der Patient nur noch eingeschränkt fähig ist, seinen Pflichten nachzukommen.
Dennoch kommt es aufgrund von heuschnupfen nur selten zu Krankschreibungen und dergleichen mehr, es darum sehr wichtig, beispielsweise mit seinem Arbeitgeber oder dem zuständigen Lehrerkollegium in einem offenen Dialog zu stehen und anzukündigen, dass die eigene Leistung möglicherweise partiell aufgrund der Allergie eingeschränkt ist.

Pixabay / Tumisu
Eingeschränkte Leistungsfähigkeit
Auch die physische Leistungsfähigkeit sinkt oftmals stark ab, wenn die Pollen wieder in der Luft sind oder man anderen Allergenen ausgesetzt ist. Das kann dazu führen, das ansonsten sehr einfache Aufgaben kaum oder gar nicht durchführbar sind und man auf externe Hilfe angewiesen ist oder schlicht mit der Erledingung einiger Dinge warten muss, bis man wieder dazu in der Lage ist.
Aber auch dieser Zustand hält glücklicherweise oftmals nicht allzu lange an und stellt darum keine allzu starke Einschränkung dar. Nichtsdestoweniger sollte man während einer solchen Phase möglichst auf Sport oder andere immense Anstrengungen verzichten, um den Körper nicht unnötig zu belasten.
Gedächtnislücken
Einige Patienten klagen regelmäßig darüber, dass ihnen nicht seltren Erinnerungen abhanden kommen oder dass das Kurzeitgedächtnis nicht mehr korrekt funktioniert. Hierdurch sollte man sich jedoch nicht verunsichern lassen, handelt es sich doch lediglich um eine sehr extremes und darüber hinaus auch zeitlich sehr stark eingeschränktes Symptom, das zudem nur die wenigsten Leidenden tatsächlich betrifft.
Schlafprobleme
Insomnie (Schlaflosigkeit)
Unter dem BegriffSchlaflosigkeit, auch bekannt als Insomnie, versteht man eine allgemeine Schlafstörung, bei der Menschen Probleme haben zu einzuschlafen. Sie haben möglicherweise Schwierigkeiten in den Schlaf zu finden oder so lange zu schlafen, wie sie wollen oder müssten.
Einer Insomnie folgen typischerweise Tagesmüdigkeit, geringe Energie, Reizbarkeit und depressiver Stimmung. Dies kann zu einem erhöhten Risiko von Kollisionen mit Kraftfahrzeugen sowie zu Problemen beim Fokussieren und Lernen führen. Schlaflosigkeit kann kurzfristig sein, Tage oder Wochen oder langfristig länger als einen Monat dauern.
Schlaflosigkeit kann unabhängig oder als Folge eines anderen Problems auftreten. Zustände, die zu Schlaflosigkeit führen können, umfassen psychologischen Stress, chronischen Schmerz, Herzversagen, Schilddrüsenüberfunktion, Sodbrennen, Zappelphilipp-Syndrom, Menopause, bestimmte Medikamente und Drogen wie Koffein, Nikotin und Alkohol oder eben Heuschnupfen und Allergien. Weitere Risikofaktoren sind häufige Nachtschichten und Schlafapnoe.
Die Diagnose basiert auf Schlafgewohnheiten und einer Untersuchung nach zugrundeliegenden Ursachen. Eine Schlafstudie kann durchgeführt werden, um nach zugrundeliegenden Schlafstörungen zu suchen.
Schlafhygiene und Lebensstiländerungen sind typischerweise die erste Behandlung von Schlaflosigkeit. Schlafhygiene beinhaltet eine konsistente Schlafenszeit, Sonnenbestrahlung, einen ruhigen und dunklen Raum und regelmäßige Bewegung.
Kognitive Verhaltenstherapie kann dazu ergänzend hinzugefügt werden. Während Schlaftabletten helfen können, sind sie mit oftmals Demenz und Sucht verbunden und daher keine allzu gute Lösung, vorallem nicht auf lange Sicht.
Reizbarkeit und chronische Müdigkeit
Wie gerade eben aufgeführt, geht ein Heuschnupfen oftmals mit einem starken Mangel an Schlaf einher. Das führt wiederum nicht selten dazu, dass es infolgedessen zu einer geminderten Reizschwelle des Erkrankten kommt und dieser überdies konstant müde ist.
Das macht es schwer, sich in sozialen Situationen, beispielsweise am Arbeitsplatz oder in der Schule, angemessen zu verhalten oder die angemessene Leistung zu erbringen. Darum sollte man andere Menschen möglichst über sein Leiden in kenntnis setzen, um unnötige Konfrontationen zu vermeiden.
Depressionen
Eine Depression ist ein Zustand von Niedergeschlagenheit und Abneigung gegen Aktivitäten aller Arten. Sie kann die Gedanken, das Verhalten, die Gefühle und das Wohlbefinden eines Menschen negativ beeinflussen. Eine depressive Verstimmung ist eine normale vorübergehende Reaktion auf Lebensereignisse wie den Verlust eines geliebten Menschen.
 Es ist auch ein Symptom für einige körperliche Krankheiten und eine Nebenwirkung einiger Medikamente und medizinischer Behandlungen, wie beispielsweise Heuschnupfen. Depressive Stimmung ist auch ein Symptom für einige affektive Störungen wie eine schwere bipolare Störung.
Es ist auch ein Symptom für einige körperliche Krankheiten und eine Nebenwirkung einiger Medikamente und medizinischer Behandlungen, wie beispielsweise Heuschnupfen. Depressive Stimmung ist auch ein Symptom für einige affektive Störungen wie eine schwere bipolare Störung.
Menschen mit einer depressiven Verstimmung können sich besonders traurig, ängstlich oder mental leer fühlen, ohne dafür einen augenscheinlichen Grund zu haben. Sie können sich darüber hinaus auch oftmals hoffnungslos, hilflos, niedergeschlagen oder wertlos fühlen.
Andere ausgedrückte Symptome können Schuldgefühle, Gereiztheit oder Wut sein. Weitere Gefühle, die von diesen Personen geäußert werden, können Schamgefühle oder eine ausgesprochene Unruhe sein.
Diese Personen können insbesondere das Interesse an physischen Aktivitäten verlieren, die sie einst als angenehm empfunden haben oder auch Appetitlosigkeit oder aber übermäßiges Esszwang erleben. Konzentrationsschwierigkeiten, das Erinnern an allgemeine Fakten oder Details, anderweitige Entscheidungen oder Beziehungsschwierigkeiten können ebenfalls bei einer Depression beobachtet werden.
Alles in allem aber sollte man den Teufel nicht an die Wand malen. Die aus einem Heuschnupfen resultierenden Depressionen sind oftmals sehr kurzlebig und ziehen keine bleibenden Schäden nach sich. Dennoch sollte man sie auch nicht leichtfertig abtun, sondern sich um Bedarfsfall vertrauensvoll an einen Spezialisten wenden.
Unfallgefahr
Erhöhte Unfallgefahr
Aufgrund all der oben genannten Faktoren ist es nicht weiter verwunderlich, dass auch die Unfallgefahr ansteigt, insbesondere im Straßenverkehr. Darum sollte man, wenn man über längere Zeit hinweg nicht oder nur schlecht schlafen konnte, besser das Auto stehen lassen und mit dem ÖPNV zur Arbeit fahren. Sollte dies nicht möglich sein, dann ist höchste Aufmerksamkeit geboten, um weder sich noch andere unnötig zu gefährden.
Weitere Symptome
Viele Eltern von Kindern mit allergischer Rhinitis haben angeführt, dass ihre Kinder während der Allergiesaison merklich launischer und reizbarer sind. Da Kinder ihre Symptome nicht immer verbal ausdrücken können, können sie ihr Unbehagen nur zur Schau stellen, indem sie in der Schule und zu Hause negativ auftreten.
Darüber hinaus haben einige Kinder das Gefühl, dass eine Allergie eine Stigmatisierung ist, die sie von anderen abtrennt und als Außenseiter dastehen lässt. Auch Mobbing gegenüber Kindern mit als „albern“ empfundenen Allergien kommt immer wieder an Schulen vor.
Besonders betroffen sind hiervon Grundschüler mit einer regelrechten Häufung von allergischen Leiden. Diese werden von Gleichaltrigen nicht selten als schwach und angreifbar wahrgenommen, was schließlich dazu führt, dass sie gehänselt und verspottet werden. Nicht zuletzt darum kann es sehr wichtig sein, das Thema Allergie im Unterricht anzusprechen und die nicht-betroffenen Kinder darüber aufzuklären.
Es ist wichtig, dass die Reizbarkeit oder andere Symptome, die durch Probleme der Ohren, Nasen oder des Rachens verursacht werden, nicht mit Aufmerksamkeitsstörungen verwechselt werden. Bei richtiger Behandlung können die Symptome unter Kontrolle gehalten und dauerhafte Störungen beim Lernen und Verhalten vermieden werden.
Viele Menschen leiden unter wiederkehrender oder chronischer Nasenverstopfung, übermäßiger Schleimproduktion, Juckreiz und anderen primär nasalen Symptomen, die denen deiner Grippe ähnlich sind. Verwechslungen sind also nicht auszuschließen.
Diagnose & Krankheitsverlauf
Allergietests
können die spezifischen Allergene aufdecken, gegenüber denen ein Individuum Empfindlichkeit aufweist. Ein Hauttest ist die häufigste Methode der Allergietestung. Dies kann einen Pflastertest einschließen, um zu bestimmen, ob eine bestimmte Substanz den Heuschnupfen verursacht oder auch einen intradermalen Kratztest. Seltener auch beide gleichzeitig.
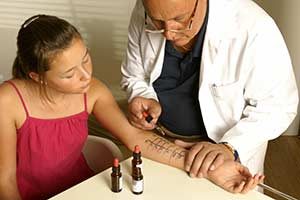
Ein Allergologe führt einen Pricktest durch
Weniger häufig wird das vermutete Allergen aufgelöst und auf das untere Augenlid tropfen gelassen, um auf Allergien zu testen. Dieser Test sollte nur von einem erfahrenen Arzt durchgeführt werden, da er recht schädlich sein kann, wenn er unsachgemäß durchgeführt wird.
Bei einigen Personen, die sich keiner Hauttestung unterziehen können (wird individuell vom Arzt bestimmt), kann der RAST-Bluttest bei der Bestimmung einer spezifischen Allergensensitivität hilfreich sein. Es beleibt jedoch anzumerken, dass ein klassischer Hauttest oder ein Kratztest jeweils eine bessere Alternative darstellt.
Allergietests können sowohl Allergien aufzeigen, die zwar bestehen, aber keine Symptome verursachen oder aber Allergien, die Symptome, wie weiter oben im Text beschrieben, verursachen. Der sogenannte „intradermale Allergietest“ ist genauer als der „Pricktest“, sprich der Kratztest.
Alle Testverfahren bergen gewisse Risiken und können bisweilen ungenau sein, dennoch sollte man hier nicht davon ausgehen, dass sie einem nicht weiterhelfen. Dank der modernen Schulmedizin ist es heutzutage kein großes Problem mehr, eine Allergie festzustellen und korrekt als solche zu identifizieren.
Nichtsdestoweniger sollte man nicht außer Acht lassen, dass die Tests manchmal irreführend oder wenig aussagekräftig sein können. Tritt dieser Fall ein, muss man den Test entweder wiederholen oder aber ein anderes Verfahren heranziehen.
Dazu im folgenden eine detaillierte Übersicht, der angewandten Tests:
- Epikutantest (Patch-Test)
- Radio-Allergo-Sorbent-Test (RAST)
- Skin-Prick-Test (Nadeltest)
Epikutantest (Patch-Test)
Bei einem handelt Patch-Test handelt es sich um eine Methode, um festzustellen, ob eine bestimmte Substanz eine allergische Entzündung auf der Haut eines Patienten verursacht. Jede Person, bei der beispielsweise eine allergische Kontaktdermatitis oder atopische Dermatitis vermutet wird, benötigt einen Patch-Test.
Patch-Tests helfen dabei zu identifizieren, welche Substanzen bei einem Patienten eine allergische Reaktion vom verzögerten Typ verursachen können und können außerdem dabei helfen, Allergene zu identifizieren, die nicht durch Bluttests oder Prick-Tests identifiziert wurden oder identifiziert werden können.
Es ist beabsichtigt, eine lokale allergische Reaktion auf einem kleinen Bereich des Rückens des Patienten zu erzeugen, wo die verdünnten Chemikalien aufgebracht wurden, die die potentiellen Allergene enthalten.
Die Chemikalien, die in einem Test-Kit enthalten sind, sind die, die in der der Regel am häufigsten allergische Reaktionen auslösen und umfassen Chemikalien, die in:
- Metallen (z. B. Nickel),
- Gummi,
- Leder,
- Formaldehyd,
- Lanolin,
- Duftstoffen,
- Toilettenartikeln,
- Haarfärbemitteln
- und Medizin
enthalten sind und darüber hinaus auch
- pharmazeutische Artikel,
- Nahrungsmittel,
- Getränke,
- Konservierungsmittel
- und andere Zusatzstoffe,
die alle potentiell dafür sorgen können, dass es zu einer allergischen Reaktion seitens des Patienten kommt. Ein Epikutantest beruht auf dem Prinzip einer Typ-IV-Überempfindlichkeitsreaktion. Der erste Schritt, um gegen etwas allergisch zu werden, ist die Sensibilisierung gegen das Allergen.
Mechanismen
Wenn die Haut einem Allergen ausgesetzt wird, phagozytieren die antigenpräsentierenden Zellen – auch bekannt als Langerhans-Zellen oder Dermal Dendritic Cell – die Substanz, zerlegen sie in kleinere Komponenten und stoßen sie sie auf ihrer Oberfläche aus, die an den Haupthistokompatibilitätskomplex Typ 2 gebunden ist.
Die Stoffe wandern dann zu einem Lymphknoten, wo das jeweilige Allergen eine erste Reaktion auslöst. Die T-Zellen erfahren eine klonale Expansion und einige Klone der neu gebildeten Antigen-spezifischen sensibilisierten T-Zellen wandern zurück zum Ort der Antigenexposition, sprich in das Areal, in dem der Patch-Test durchgeführt wurde.
 Wenn die Haut wieder dem Antigen ausgesetzt ist, erkennen die T-Zellen in der Haut besagtes Antigen und produzieren Zytokine (chemische Signalstoffe), die bewirken, dass mehr T-Zellen aus den Blutgefäßen abwandern. Dies führt zu einer komplexen Immunkaskade, die zu Hautentzündungen, Juckreiz und dem typischen Ausschlag der Kontaktdermatitis führt.
Wenn die Haut wieder dem Antigen ausgesetzt ist, erkennen die T-Zellen in der Haut besagtes Antigen und produzieren Zytokine (chemische Signalstoffe), die bewirken, dass mehr T-Zellen aus den Blutgefäßen abwandern. Dies führt zu einer komplexen Immunkaskade, die zu Hautentzündungen, Juckreiz und dem typischen Ausschlag der Kontaktdermatitis führt.
Im Allgemeinen dauert es 2 bis 4 Tage, bis sich ein zufriedenstellendes Ergebnis beim Patchtest entwickelt. Die Auftragung des Patch-Tests selbst dauert etwa eine halbe Stunde, wobei die Vorbereitungszeit wesentlich mehr Zeit in Anspruch nimmt, als der Test selbst, da der zustäündige Mediziner zunächst eine umfangreiche Anamnese durchführen muss.
Kleine Mengen zwischen 25 bis 150 Materialien (Allergenen) in einzelnen quadratischen Kunststoffbehältern oder runden Aluminiumkammern werden auf den oberen Rücken aufgebracht. Sie werden mit speziellem hypoallergenem Klebeband an Ort und Stelle gehalten. Die Patches bleiben mindestens 48 Stunden ungestört an Ort und Stelle. Sport ist während der Dauer des Tests nicht gestattet und das kann das Ergebnis verfälschen.
Testergebnisse
Beim zweiten Termin, normalerweise 48 Stunden nach dem ersten, werden die Patches entfernt. Manchmal werden auch zusätzliche Patches aufgebracht.
Die Rückseite wird mit einem unauslöschbaren schwarzen Filzstift oder einem anderen geeigneten Marker markiert, um die Teststellen nicht zu verwechseln und eine vorläufige Erfassung der allergischen Reaktionen wird durchgeführt.
Diese Markierungen müssen beim dritten Termin immer noch sichtbar sein. Dieser erfolgt normalerweise 24 bis 48 Stunden später (72 bis 96 Stunden nach der ersten Anwendung Anwendung der Therapie).
Der Dermatologe oder Allergologe wird bei dem zweiten und dritten Termin (in der Regel 48 und 72 bis 96 Stunden nach Beginn des Tests) ein Protokoll darüber anlegen. Das Ergebnis für jede Teststelle wird aufgezeichnet.
Ein verwendetes System ist wie folgt:
- Negative (-)
- Unaussagekräftig (+/-)
- Shwach positiv (+)
- Stark positiv (++)
- Estreme Reaktion (+++)
Reizreaktionen umfassen Miliaria (Schweißausschlag), follikuläre Pusteln und Reaktionen, die an Verbrennungen erinnern. Unsichere Reaktionen beziehen sich auf einen rosafarbenen Bereich unter der Testkammer.
Schwache Positive sind leicht erhöhte rosa oder rote Areale, meist mit leichter Bläschenbildung. Starke Positive sind „Papulovesikel“ und extreme Reaktionen weisen Rötungen, starken Juckreiz und Blasen oder gar Geschwüre auf.
Die Werte werden mittels einer Exposition mit dem positiven Allergen (den positiven Allergenen) bestimmt und werden entweder mit definitiv, wahrscheinlich, möglich, vergangen oder unbekannt bewertet. Bisweilen kann es vorkommen, dass lediglich ein positiver Allergenbestandteil eine Reaktion auslöst, der nur partiell in einem Allergen enthalten ist, das am Patienten getestet wurde.
Interpretation
Die Interpretation der Ergebnisse erfordert viel Erfahrung und Training. Ein positiver Patch-Test kann das vorliegende Problem leider nicht immer erklären. Dies liegt daran, dass der Test nur anzeigt, dass das Individuum irgendwann im Laufe seines Lebens eine Allergie gegen den Teststoff aufwies.
Ob dem jedoch immer noch so ist, bleibt weiterhin zu klären. Die Relevanz muss daher durch Bestimmung des kausalen Zusammenhangs zwischen dem positiven Test und dem Ekzem oder der anderen auftretenden Reaktion ermittelt werden.
Der Umstand alleine, dass alle Ergebnisse des Patch-Tests negativ sind, lässt nicht darauf schließen, dass keine Allergien vorhanden sind. Es ist nämlich durchaus möglich, dass der Patient noch auf andere potentiell allergiefödernde Chemikalien getestet werden muss, die eher in seltenen Fällen allergische Reaktionen hervorrufen.
Wenn der Verdacht trotz negativer Patch-Tests hoch ist, sind möglicherweise weitere Untersuchungen erforderlich. Dermatologen können bei einem Patienten mit einer vermuteten Nahrungsmittelallergie Patch-Tests verordnen. Lebensmittel, die durch Bluttests oder Pricktests identifiziert wurden, können sich mit Lebensmitteln, die durch Epikutantests identifiziert wurden, überschneiden oder nicht.
Reaktionen
Bestimmte Lebensmittelzusatzstoffe und Aromen können allergische Reaktionen um und im Mund, um den Anus und die Vagina herum verursachen. Wenn Nahrungsmittelallergene aus dem Körper austreten oder einen ausgedehnten Ausschlag auf der Haut verursachen, ist dies ebenso ein klarer Indikator für eine Allergie gegenüber dem Testsoff.
Allergene wie Nickel, Parabene, Natriumbenzoat oder Zimtaldehyd können Hautausschläge verschlimmern oder gar verursachen.
Nahrungsmittel, die Urtikaria (Nesselsucht) oder Anaphylaxie verursachen, bedingen eine sogenannte Typ-I-Überempfindlichkeitsreaktion, bei der der Teil des Nahrungsmittelmoleküls direkt von Zellen nahe der Haut, den sogenannten Mastzellen, erkannt wird.
Mastzellen haben auf ihrer Oberfläche Antikörper namens Immunglobulin E. Diese wirken als Rezeptoren und wenn sie das Allergen erkennen, setzen sie ihren Inhalt frei und verursachen eine sofortige allergische Reaktion. Typ-I-Reaktionen wie Anaphylaxie sind unmittelbar und brauchen nicht 2 bis 4 Tage, um zu erscheinen.
Der RAST Test
Radio-Allergo-Sorbent-Test (RAST)
Ein Radioallergosorbent-Test (RAST) ist ein Bluttest unter Verwendung eines Radioimmunoassay-Tests, um spezifische IgE-Antikörper nachzuweisen, um die Substanzen zu bestimmen, gegen die ein Testubjekt eventuell allergisch ist. Dies unterscheidet sich von einem Hautallergietest, der die Allergie durch die Reaktion der Haut einer Person auf verschiedene Substanzen bestimmt.
Da es andere Tests gibt, die bei der Bestätigung helfen, werden die Ergebnisse am besten von einem Arzt interpretiert, Laien sollten diesen Test also nicht durchführen.Die zwei am häufigsten verwendeten Methoden zur Bestätigung der Allergensensibilisierung sind Hauttests und Allergietests.
Pixabay / frolicsomepl
Die Vorteile des Allergie-Bluttests liegen in der exzellenten Reproduzierbarkeit über den gesamten Messbereich der Kalibrationskurve hinweg, er weist darüber hinaus eine sehr hohe Spezifität auf, da er an allergenspezifisches IgE bindet und im Vergleich zum Pricktest sehr genau ist.
Im Allgemeinen hat diese Methode der Blutuntersuchung (in-vitro, außerhalb des Körpers) gegen Haut-Prick-Tests (in-vivo, im Körper) einen großen Vorteil: Es ist nicht immer notwendig, die Antihistamin-Medikation des Patienten für die Dauer des Tests auszusetzen.
Und wenn der Zustand der Haut (beispielsweise Ekzeme) so weit verbreitet sind, dass Allergie-Hauttests, wie der Patch Test nicht durchgeführt werden können, ist der RAST Test dagegen immer noch problemlos anwendbar. Allergie-Bluttests werden ohne besonders zeitaufwendig zu sein durchgeführt und die daraus resultierenden Ergebnisse sind in aller Regel sehr genau.
Erwachsene und Kinder jeden Alters können einen Allergie-Bluttest durchführen lassen. Für Babys und Kleinkinder ist ein ist ein solcher Test oft schonender als mehrere Hauttests. Hauttesttechniken haben sich jedoch verbessert.
Die meisten Hauttests erfordern keine Verwendung von Nadeln und typischerweise führt ein Hauttest nur zu minimalen Beschwerden seitens des Patienten. Nachteile bestehen bei RAST-Tests im Vergleich zu Hauttests einige. Diese sind vor allem monetärer Natur und spielen darum eher eine Rolle für die Krankenkasse als für den Patienten.
Anwendung
RAST-Tests erfordern mehr Leistung und sind weniger kosteneffektiv. In mehreren Studien wurde festgestellt, dass diese Tests weniger genau sind als Hauttests und somit zum Nachweis klinisch relevanter Allergien nur noch bedingt zum Einsatz kommen. Falsche positive Ergebnisse können aufgrund der Kreuzreaktivität von homologen Proteinen oder durch kreuzreaktive Kohlenhydratdeterminanten aufterten.
Der RAST-Test ist ein Radioimmunoassay-Test, der zum Nachweis spezifischer IgE-Antikörper gegen vermutete oder bekannte Allergene dient, um somit wiederum eine Allergiediagnose zu ermöglichen. IgE ist der Antikörper, der mit allergischen Reaktionen des Typ I assoziiert wird.
Wenn beispielsweise eine Person einen hohen IgE-Spiegel gegenüber Pollen aufweist, kann der Test darauf hinweisen, dass die Person allergisch gegen Pollen (oder pollenähnliche) Proteine ist. Eine Person, die einer Allergie entwachsen ist, kann noch Jahre nach der Exposition ein positives IgE haben.
Das vermutete Allergen wird an ein unlösliches Material gebunden und anschließend in das Blut des Patienten gesprizt. Wenn sich im Serum Antikörper gegen das Allergen entwickeln, werden diese Antikörper wiederum an das Allergen gebunden.
Radioaktiv markierte Anti-Human-IgE-Antikörper werden hinzugefügt, wo er dann schließlich an jene IgE-Antikörper bindet, die bereits an das unlösliche Material gebunden sind. Die ungebundenen Anti-Human-IgE-Antikörper werden schlicht weggewaschen. Die Menge an Radioaktivität ist proportional zum Serum-IgE für das betestete Allergen.
Alles in allem handelt es sich bei dem RAST-Test also um eine inzwischen eher seltene Methode der Bestimmung von Allergien, die nichtsdestotrotz immer noch valid ist und bisweilen Anwendung findet.
Skin-Prick-Test (Nadeltest)
Bei diesem Test handelt es sich um ein sehr gängiges Verfahren mittels dessen Allergien festgestellt werden können. Die Methode ist ebenso denkbar einfach und erinnert dabei an den bereits beschriebenen Patch-Test.
Dem Probanden werden verschiedene Allergene unter die Haut, zumeist im Bereich des Unterarms, eingebracht. Dies geschieht mit Hilfe einer Nadel, auf Englisch auch „prick“ genannt, daher der Name.Bei den Pric-, Scratch und Scrape-Tests werden einige Tropfen des gereinigten Allergens sanft auf die Hautoberfläche, meist den Unterarm, gestochen.
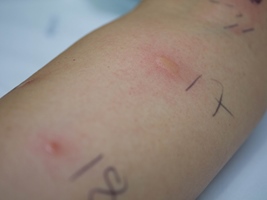 Dieser Test wird normalerweise durchgeführt, um Allergien gegen Tierhaare, Staub, Pollen, Lebensmittel oder Hausstaubmilben zu identifizieren. Intradermale Injektionen erfolgen durch Spritzen einer kleinen Menge Allergen direkt unter die Hautoberfläche.
Dieser Test wird normalerweise durchgeführt, um Allergien gegen Tierhaare, Staub, Pollen, Lebensmittel oder Hausstaubmilben zu identifizieren. Intradermale Injektionen erfolgen durch Spritzen einer kleinen Menge Allergen direkt unter die Hautoberfläche.
Der Test wird durchgeführt, um Allergien gegen Medikamente wie Penicillin oder Bienengift zu bewerten. Um sicherzustellen, dass die Haut so reagiert, wie sie sollte, werden alle Haut-Allergietests auch mit bewährten Allergenen wie Histamin oder Glycerin durchgeführt.
Die Mehrheit der Menschen reagiert auf Histamin in irgendeiner Weise, reagiert aber nicht weiter auf Glycerin. Wenn die Haut auf diese Allergene nicht angemessen reagiert, reagiert sie höchstwahrscheinlich auch nicht auf die anderen Allergene. Diese Ergebnisse werden dann als falsch negativ interpretiert.
Obwohl Hauttests als ein gutartiger Eingriff erscheinen mögen, hat es einige Risiken, einschließlich geschwollene rote Beulen (Nesselsucht), die nach dem Test auftreten können. Die Bienenstöcke verschwinden normalerweise wenige Stunden nach dem Test. In seltenen Fällen können sie einen oder zwei Tage andauern.
Diese Nesselsucht kann jucken und am besten durch die Anwendung einer rezeptfreien Hydrocortison-Creme behandelt werden. In sehr seltenen Fällen kann eine vollständige allergische Reaktion auftreten. Ärzte, die einen Hauttest durchführen, haben immer Ausrüstung und Medikamente zur Verfügung, falls eine Anaphylaxie auftritt.
Dies ist der Hauptgrund, warum Verbraucher keine Hauttests in Tante-Emma-Läden oder von Menschen, die keine medizinische Ausbildung haben, durchführen lassen sollten.
Kontraindikation
Antihistaminika, die üblicherweise zur Behandlung von Allergiesymptomen eingesetzt werden, stören die Hauttests, da sie verhindern können, dass die Haut auf die getesteten Allergene reagiert. Menschen, die ein Antihistaminikum einnehmen, müssen entweder eine andere Form des Allergietests wählen oder die antihistaminische Behandlung vorübergehend vor dem Test abbrechen.
Die dafür benötigte Zeit kann von einem Tag oder zwei bis zu 10 Tagen oder länger dauern, abhängig von der spezifischen Medikation. Einige Medikamente, die nicht primär als Antihistaminika verwendet werden, einschließlich trizyklische Antidepressiva, Phenothiazin-basierte Antipsychotika und verschiedene Arten von Medikamenten, die für gastrointestinale Störungen verwendet werden, können Hauttests ebenfalls verfälschen.
Menschen, die an einer schweren, generalisierten Hauterkrankung oder einer akuten Hautinfektion leiden, sollten sich keiner Hautuntersuchung unterziehen, da man zum Testen unbehandelte Haut benötigt.
Außerdem sollten Hauttests für Personen mit einem erhöhten Risiko eines anaphylaktischen Schocks vermieden werden, einschließlich Personen, von denen bekannt ist, dass sie selbst auf die kleinste Menge Allergen hochempfindlich reagieren.
Neben Hauttests gibt es Bluttests, die einen spezifischen Antikörper im Blut messen. Der IgE-Antikörper spielt eine wichtige Rolle bei Allergien, aber der Spiegel im Blut korreliert nicht immer mit der tatsächlichen allergischen Reaktion.
Es gibt viele alternative Ärzte und Heilpraktiker, die eine Vielzahl von Provokationsneutralisationstests durchführen, aber die überwiegende Mehrheit dieser Tests hat keine Gültigkeit und es wurde nie stichhaltig nachgewiesen, dass sie tatsächlich funktionieren.
Häufigkeit & Diagnosedaten
Beim Heuschnupfen handelt es sich um die weltweit am stärksten verbreitete Art von Allergie. Die Gründe hierfür sind nicht vollständig erforscht. Darüber hinaus ließ sich in den letzten Jahrzehnten beobachten, dass es zu immer größeren Häufungen dieses Leidens kommt. Die Gründe hierfür sind vermutlich sehr zahlreich und viele potentielle Varianten werden zur Zeit erforscht.
Interessant zu beobachten ist es jedoch, dass hauptsächlich Menschen aus der sogenannten ersten Welt von Heuschnupfen betroffen sind und weniger Menschen aus Entwicklungsländern. Der Hauptgrund hierfür dürfte darin bestehen, dass die Menschen in unseren breiten sehr steril aufwachsen und nicht genügend während ihrer Kindheit mit Keimen, Erregern und dergleichen mehr konfrontiert werden.

Pixabay/igorovsyannykov
Infolge dessen kann der Körper keine natürlichen Resistenzen entwickeln. Dies führt später im Leben dazu, dass das Immunsystem nicht dazu in der Lage ist, zwischen Freund und Feind zu unterscheiden und gegenüber bestimmten Allergenen extreme Reaktionen hervorruft. Sprich eine Allergie auslöst.
In der dritten Welt jedoch ist dies nur sehr selten bis niemals der Fall, Die Umgebung dort ist nicht dergestalt künstlich keimfrei und sauber, wie hierzulande. Das mag sich zunächst negativ anhören, ist das vollkommen Gegenteil.
Sicherlich ist es nicht gesund, im Dreck zu leben, aber übertriebene Reinlichkeit ist nicht weniger gefährlich, insbesondere auf lange Sicht. Viele Allergien ließen sich schlicht vermeiden, wenn die Kinder heutzutage nicht in allzu sterilen Umgebungen aufwachsen würden.
Darüber hinaus lassen sich Häufungen besonders im urbanen Milieu feststellen. Das heißt kurzum, dass Städter prozentual wesentlich häufiger Opfer von Heuschnupfen und anderen Allergien werden als beispielsweise Menschen, die auf dem Land aufgewachsen sind oder ihren Lebensmittelpunkt dort haben.
Nichtsdestotrotz können natürlich auch Stadtbewohner verschont bleiben und aber Landbewohner an einer Allergie leiden. Lediglich die Verteilung ist hier eher zugunsten der Landbevölkerung gelagert.
Alter & Auftreten
Das Alter spielt eine Rolle, diese sollte man aber nicht überschätzen. Heuschnupfen kann jederzeit kommen und gehen. Personen können plötzlich im Alter von 60 Jahren Heuschnupfen entwickeln, gleichwohl sie nie zuvor damit zu tun hatten, ebenso kann es geschehen, dass eine betroffene Person nach Jahrzehnten einer bestehenden Allergie plötzlich keinerlei Symptome mehr verspürt.
Die Gründe hierfür liegen im Dunkeln und sind allgemein (noch) nicht geklärt. Die medizinische Forschung bemüht sich jedoch, hier Licht ins Dunkel zu bringen.
Allerdings sollte man nicht darauf hoffen, dass sie Allergie sich eines Tages von alleine und selbst in Wohlgefallen auflöst und man fortan ohne jegliche Symptome leben kann. Das kommt leider nur vergleichsweise selten vor.
Eine entsprechende Therapie lässt sich oftmals nicht vermeiden und ist notwendig, um das Wohlergehen des Patienten zu sichern und darüber hinaus dafür zu sorgen, dass er durch die vorliegende Erkrankung nicht allzu stark bei der Bewältigung seines Alltags eingeschränkt wird.
Ebenso wenig muss man sich Gedanken darüber machen, dass man spontan stark allergisch gegen etwas wird, mit dem man zuvor nie zu kämpfen hatte. Gleichwohl die theoretisch möglich ist, kommt es glücklicherweise nur sehr selten vor.
Sollte dieser Fall doch eintreten, so ist ein sofortiger Besuch beim Arzt unumgänglich und sollte auf keinen Fall auf die lange Bank geschoben werden.
Alle sin allem also bleibt es zu bemerken, dass immer mehr Menschen mit Heuschnupfen zu kämpfen haben und die Tendenz weiterhin steigend ist. Darum kann es sinnig sein, seine Kinder prophylaktisch auf dieses Leiden untersuchen zu lassen, um etwaige Komplikationen so früh als irgend möglich vermeiden zu können.
Komplikationen & Folgen
Heuschnupfen kann eine Vielzahl etwaiger Komplikationen nach sich ziehen, ebenso aber können die zu erwartenden Komplikationen auch eher geringer Natur sein. Hier kommt es ganz auf das betroffene Individuum und die Stärke sowie die Ausprägung des vorliegenden Leidens an.
Ein leichter Heuschnupfen sollte dem Patienten keine allzu großen Unannehmlichkeiten bereiten und lediglich dafür sorgen, dass man etwas müder ist, als nicht betroffenen Personen und bisweilen niesen muss.
 Allerdings sollte man an dieser Stelle nicht aus den Augen verlieren, dass es sich bei dieser Art von Heuschnupfen um die leichteste Form der Erkrankung handelt. Nur wenigen Erkrankten ist diese schwache Ausprägung des Leidens vergönnt und die meisten müssen sich mit weitaus stärkeren Symptomen herumschlagen.
Allerdings sollte man an dieser Stelle nicht aus den Augen verlieren, dass es sich bei dieser Art von Heuschnupfen um die leichteste Form der Erkrankung handelt. Nur wenigen Erkrankten ist diese schwache Ausprägung des Leidens vergönnt und die meisten müssen sich mit weitaus stärkeren Symptomen herumschlagen.
Daraus können bisweilen nicht zu unterschätzende Komplikationen entstehen. Sicherlich wäre es übertrieben zu behaupten, dass Heuschnupfen eine grundsätzlich todbringende Erkrankung wäre, aber dennoch sollte man nicht außer Acht lassen, dass es bei besonders starken allergischen Reaktionen durchaus zu einer Atemnot oder ähnlichem kommen kann, die das Leben das Leben des Betroffen unmittelbar bedroht.
Dennoch sind Todesfälle, die direkt mit einem Heuschnupfen korrelieren glücklicherweise sehr rar und spielen in den Statistiken und Erfassungen kaum eine nennenswerte Rolle.
Die üblichen Komplikationen, mit denen man als Erkrankter rechnen muss, lassen sich imgrunde auf die Symptome der Krankheit selbst beschränken. Und des Weiteren auf die daraus resultierenden gesundheitlichen Einbußen. Chronische Müdigkeit, Gereiztheit und eine verminderte Aufmerksamkeitsspanne sind wohl die gängigsten Komplikationen. Man sollte diese jedoch nicht leichtfertig abtun, sondern auf jeden Fall ernst nehmen.
Mögliche Leiden
Gerade eine sehr lang anhaltende chronische Müdigkeit kann dafür sorgen, dass das Gehirn nur noch in sehr stark eingeschränktem Maße funktioniert, was wiederum zur Folge hat, dass nicht nur die Erledigung der täglichen Geschäfte zur Qual wird, sondern dass man selbst den einfachsten Aufgaben nicht mehr gerecht werden kann und auf fremde Hilfe angewiesen ist.
Hilfe anzunehmen fällt vielen Menschen schwer, wodurch sich nicht selten noch zusätzlich eine depressive Verstimmung einstellt, die wiederum dafür sorgt, dass das betroffene Individuum eventuell eine Therapie oder weitere helfende Maßnahmen zusätzlich zur Behandlung der Allergie benötigt.
Auch stellen Betroffene ein besonderes Risiko im Straßenverkehr dar. Oftmals werden sie Opfer von Sekundenschlaf oder sind schlicht zu unkonzentriert, um dazu in der Lage zu sein, den Verkehr angemessen beurteilen zu können.
Nicht zuletzt deswegen raten viele Ärzte starken Allergikern davon ab, aktiv am Straßenverkehr teilzunehmen und für die Dauer der Allergiesaison besser öffentliche Verkehrsmittel zu benutzen.
Die gefährlichste Komplikation, die auftreten kann, ist wohl eine massive Atemnot. Mit einer solchen ist auf keinen Fall zu spaßen und man sollte so schnell als irgend möglich einen Krankenwagen verständigen, wenn man merkt, dass sich einem die Kehle zuzieht.
Sollte man dazu nicht mehr selbstständig in der Lage sein, so ist es von allergrößter Wichtigkeit, eine andere Person dazu anzuleiten, für einen Hilfe zu rufen. Ansonsten kann es geschehen, dass man schlicht und einfach erstickt.
Wie aber bereits erwähnt, kommt das glücklicherweise nur sehr selten vor. Dennoch sollte man Erstickungsanfälle sofort seinem Hausarzt melden, auch wenn sie nur sehr schwach ausgeprägt waren.
Dieser ist dann in der Lage, angemessen zu reagieren und dafür zu sorgen, dass man die notwendige medizinische Behandlung erfährt, die dafür sorgt, dass derartige Vorfälle zukünftig vermeiden werden können.
Zusammenfassung
Allerdings sollte man auch den Teufel nicht gleich an die Wand malen. Die moderne Schulmedizin ist auf jeden Fall in der Lage dazu, die meisten Symptome und Komplikationen medikamentös zu behandeln und zu lindern.
Wann zum Arzt?
Wann sollte man zum Arzt gehen?
De Frage danach, wenn man zum Arzt gehen sollte, ist an und für sich sehr schnell zu beantworten: Am besten sofort! Sobald man bemerkt, dass man Symptome aufweist, die an eine Allergie erinnern, ist es das beste, wenn man bei seinem Hausarzt vorstellig wird und sich darauf testen lässt.
An dieser Stelle unnötig Zeit verstreichen zu lassen ist wenig sinnvoll und bringt auf lange Sicht nur vermeidbare Probleme mit sich. Auch sollte man an dieser Stelle nicht vergessen, dass ein Allergietest einiges an Zeit abfordert und nicht über Nacht ausgewertet werden kann, wie andere medizinische Testverfahren.
Das bedeutet also, dass man bei einem Hinauszögern des Arztbesuches auch den Erhalt der Testergebnisse empfindlich verzögert. Das sind wertvolle Tage oder Wochen, die man beschwerdefrei oder zumindest mit stark verringerten Beschwerden hätte verbringen können.
Zudem kann es bisweilen kompliziert werden, einen Termin bei einem Allergologen zu bekommen. Der Titel des Allergologen ist nicht gleichzusetzen mit dem anderer Fachärzte. Jeder Arzt, bzw. Facharzt, der eine Zusatzausbildung absolviert hat, kann sich zusätzlich auch noch Allergologe nennen.
Darum ist es absolut notwendig, in Erfahrung zu bringen, welche Ärzte in der Umgebung, diesen Service überhaupt anbieten. Zumeist handelt es sich hierbei um Hautärzte, sprich Dermatologen. Aber auch andere Ärzte besitzen bisweilen diese zusätzliche Qualifikation. Mit etwas Glück ist der eigne Hausarzt ein Allergologe. Das erspart einen Weg und einiges an Wartezeit
Bei Kindern
Sollte man Allergien oder ähnliches bei seinem Nachwuchs feststellen ist es ebenso unumgänglich, deswegen bei einem Arzt vorstellig zu werden. Gerade Kinder mit Allergien leiden oftmals besonders stark unter den Symptomen und reagieren stark gereizt oder aggressiv, wenn sich eine neue Allergiesaison anbahnt.
Dies liegt unter anderem daran, dass sie oftmals nicht dazu in der Lage sind, ihre Beschwerden zu verbalisieren. Hier liegt es also an der Medizin festzustellen, ob ein Kind möglicherweise Opfer von Heuschnupfen ist oder nicht. Man sollte allerdings in diesen Fällen viel Geduld mitbringen.
Die gängigen Testverfahren sind sehr unangenehm, das wird jeder Mensch wissen, der diese schon einmal oder mehrfach über sich ergehen lassen musste. Es gibt leider keine abgeschwächte Version dieser Tests, die speziell für Kinder entwickelt worden wäre. Daher müssen auch sie die Prozedur über sich ergehen lassen.
Dies jedoch gestaltet sich bisweilen recht kompliziert, vor allem dann, wenn sich das Kind sträubt. Es kommt öfter vor, dass das Kind die Patches, die während eines Patch-Tests aufgeklebt werden, schlicht und einfach abreißt. Das bedeutet, dass der Test wiederholt werden muss, da die Ergebnisse nicht mehr auszuwerten sind.
Nicht zuletzt darum ist es von absoluter Notwendigkeit, dass man seinen Nachwuchs vor einer Behandlung darauf einstellt, dass es nicht zu verhindern ist, dass die nächsten Tage vergleichsweise unangenehm werden. Viele Kinder lassen sich, insbesondere, wenn sie schon etwas älter sind, dadurch überzeugen und stören die Tests kaum oder gar nicht. Das konnten Erfahrung und Statistiken zeigen.
Im Überblick
Alles in allem also lässt sich zusammenfassend bemerken, dass man einen Besuch beim Arzt auf keinen Fall auf die lange Bank schieben sollte und es absolut notwendig ist, sich so schnell es geht testen zu lassen, um unnötiges Leid zu verhindern und es einem zu ermöglichen, die bestmögliche Therapie zu erhalten, damit man selbst oder der betroffene Nachwuchs wieder voll und ganz am Leben teilhaben kann. Auch Beruf und Schule leiden dann nicht mehr so stark unter der Allergie.
Behandlung & Therapie
Inzwischen sind die Behandlungsmethoden bei Allergien sehr gut und effektiv und die moderne Schulmedizin ist dazu in der Lage, Betroffenen und nachhaltig zu helfen, mit ihrer Überempfindlichkeit gegenüber Allergenen zu leben, ohne allzu große Einbußen in Kauf nehmen zu müssen.
 Die gängigsten Behandlungsmethoden bei Heuschnupfen sind:
Die gängigsten Behandlungsmethoden bei Heuschnupfen sind:
- Antihistamine
- Steroide
- Autoimmuntherapie
Diese werden nachfolgend noch genauer erläutert. Des Weiteren gibt es auch noch andere Maßnahmen, die ergriffen werden können, um gegen einen Heuschnupfen tätig zu werden. Allerdings sollte man hier nie auf eigene Faust vorgehen, sondern stets nach bestem Wissen und Gewissen dafür sorgen, dass man selbst oder der betroffene Nachwuchs Hilfe von einem studierten Mediziner bekommt.
Alternative medizinische Heilverfahren können zwar helfen, sind aber in der Regel nicht dazu in der Lage, den Heuschnupfen im notwendigen Maße im Zaum zu halten. Darum sollten sie lediglich unterstützend, nie aber ausschließlich zum Einsatz kommen.
Antihistamine
Antihistaminika sind Medikamente, die allergische Rhinitis und andere Allergien behandeln. Antihistaminika können Linderung verschaffen, wenn eine Person aufgrund von Pollen, Hausstaubmilben oder Tierallergien verstopfte Nase, Niesen oder Nesselsucht hat.
Typischerweise nehmen Menschen Antihistaminika, da sie als kostengünstige, allgemein verträgliche und oftmals auch rezeptfreie Medikamente mit wenigen Nebenwirkungen gelten. Als Alternative zur Einnahme von Antihistaminika können Menschen, die an Allergien leiden, stattdessen die Substanz vermeiden, die sie reizt.
Antihistaminika sind in der Regel für eine kurzfristige Behandlung gedacht und sollte nicht allzu lange eingenommen werden. Chronische Allergien erhöhen das Risiko auf Gesundheitsprobleme, die Antihistaminika möglicherweise nicht behandeln, einschließlich Asthma, Sinusitis und Infektionen der unteren Atemwege. Ärzte empfehlen, dass Patienten die Einnahme von Antihistaminika vorher mit ihnen absprechen.
Histamin-Rezeptoren
Obwohl die meisten medizinischen Laien das Wort „Antihistaminikum“ verwenden, um alle Medikamente, die zur Behandlung von Allergien verwendet werden, zu beschreiben, verwenden Ärzte und Wissenschaftler den Begriff eher, um eine Medikamentenklasse zu beschreiben, die der Aktivität von Histaminrezeptoren im Körper entgegensteht.
In diesem Sinne des Wortes werden Antihistaminika nach dem Histaminrezeptor eingeteilt, auf den sie einwirken. Die zwei größten Klassen von Antihistaminika sind H1-Antihistaminika und H2-Antihistaminika.
Antihistaminika, die auf den Histamin-H1-Rezeptor zielen, werden zur Behandlung allergischer Reaktionen in der Nase (z. B. Juckreiz, laufende Nase und Niesen) sowie gegen Schlaflosigkeit verwendet. Sie werden manchmal auch verordnet, um Reisekrankheit oder Schwindel zu behandeln, die durch Probleme mit dem Innenohr verursacht werden können.
Antihistaminika, die auf den Histamin-H2-Rezeptor abzielen, werden zur Behandlung von Magenbeschwerden (z. B. Magengeschwüren und saurem Aufstoßen, sprich Sodbrennen) verwendet.
H1-Antihistaminika wirken durch Bindung an Histamin-H1-Rezeptoren in den Mastzellen, den glatten Muskeln und im Endothel sowohl im Körper als auch im Nucleus tuberomammillaris im Gehirn. H2-Antihistaminika binden an Histamin H2-Rezeptoren im oberen Gastrointestinaltrakt, vor allem im Magen.
Histaminrezeptoren weisen eine konstitutive Aktivität auf, so dass Antihistaminika entweder als neutraler Rezeptorantagonist oder als inverser Agonist an Histaminrezeptoren fungieren können. Von einigen gegenwärtig vermarkteten H1-Antihistaminika ist bekannt, dass sie ebenso als inverse Agonisten wirken können.
Steroide
Intranasale Kortikosteroide werden verwendet, um Symptome von Allergien zu kontrollieren, die sich in Niesen, Schnupfen, Juckreiz und verstopfter Nase äußern. Steroid-Nasensprays sind wirksam und sicher und können auch ohne die zusätzliche Gabe von oralen Antihistaminika wirksam genug sein sein, um einer Allergie Herr zu werden.
Sie brauchen jedoch mehrere Tage bis sie ihre volle Wirkung entfalten und müssen deshalb über einen Zeitraum von mehrere Wochen hinweg kontinuierlich eingenommen werden. Nicht zuletzt deswegen, da ihre therapeutische Wirkung mit der Zeit zunimmt.
Im Jahr 2013 wurde in einer Studie die Wirksamkeit von Nasenspray mit der von Oraltabletten zur Behandlung von Personen mit saisonaler allergischer Rhinitis verglichen und festgestellt, dass beide Produkte bei Menschen eine nahezu gleichartige Wirkungen auf nasale Symptome haben.
Systemische Steroide, wie Prednison und intramuskuläre Triamcinolonacetonid oder Glucocorticoid, sind wirksam, wenn es darum geht Nasenentzündung zu verringern. Aber ihre Verwendung ist durch ihre kurze Wirkungsdauer und die Nebenwirkungen einer verlängerten Steroidtherapie begrenzt.
Deshalb sollte man sich während einer Therapie mit Steroiden immer von einem Arzt überwachen lassen und hier nicht auf eigene Faust loslegen. Das kann, gerade auf lange Sicht, zu immensen medizinischen Problemen führen.
Autoimmuntherapie
Immuntherapie, auch bekannt als Desensibilisierung oder Hyposensibilisierung, ist eine medizinische Behandlungsart, die gegen einige Arten von Allergien eingesetzt werden kann. Insbesondere nützlich und vielversprechend ist sie bei Umweltallergien, Allergien gegen Insektenstiche und Asthma.
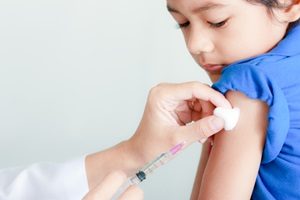
Heuschnupfen Behandlung: Hyposensibilisierung
Der Nutzen bei Allergien gegen Nahrungsmittel ist unklar und daher eher nicht zu empfehlen. Bei der Immuntherapie werden Menschen immer größere Mengen an Allergenen verabreicht, um die Reaktion des Immunsystems darauf zu verändern.Meta-Analysen haben gezeigt, dass Injektionen von Allergenen unter der Haut bei der Behandlung von allergischer Rhinitis bei Kindern und bei der Behandlung von Asthma bei Erwachsenen sowie Kindern wirksam sind.
Der positive Effekt der Behandlung kann noch Jahre nach Beendigung der Behandlung vorhanden sein und somit relative Symptomfreiheit ohne Medikamente garantieren. Diese Methode ist im Allgemeinen sicher und wirksam bei allergischer Rhinitis, allergischer Konjunktivitis, allergischen Formen von Asthma und Insektenstichen.
Die medizinische Forschung unterstützt auch die sublinguale Immuntherapie gegen Heuschnupfen und Asthma, gleichwohl wird dieser Therapieansatz ungleich seltener verfolgt. Bei dieser Form wird das Allergen unter die Zunge gegeben. Viele Menschen nehmen diese Art der Behandlung als wesentlich angenehmer war. Eine reine Immuntherapie wird nicht als eigenständige Behandlung von Asthma empfohlen, sondern lediglich als unterstützende Maßnahme.
Nebenwirkungen während der Behandlung sind in der Regel lokal begrenzt und eher mild und können in der Regel durch Anpassung der Dosierung eliminiert werden. Anaphylaxie ist in seltenen Fällen anzutreffen, darum sollte die Behandlung nur unter ärztlicher Aufsicht durchgeführt werden.
Die Allergie-Immuntherapie wurde bereits 1911 von Leonard Noon und John Freeman entwickelt und ist die einzige therapeutische Variante, das nicht nur die Symptome, sondern auch die Ursachen von Atemwegsallergien bekämpft. Eine detaillierte Diagnose ist jedoch zunächst notwendig, um die beteiligten Allergene zu identifizieren.
Vorbeugung & Prävention
Es kann sehr kompliziert sein, gegen Heuschnupfen vorzubeugen. Zudem ist klarzustellen, dass man kaum bis gar nicht dazu in der Lage ist, die Entstehung der Krankheit als solche zu verhindern. Lediglich, dass man die auslösenden Faktoren und Trigger so gut es geht vermeidet und somit dafür sorgt, dass das Leiden so selten wie möglich ausbricht.
Aber wie gerade eben bereits erwähnt, ist es sehr kompliziert, sich vollkommen von Pollen, Sporen und anderen Allergenen abzukapseln. Nichtsdestotrotz gibt es durchaus einige Methoden, die dabei helfen können, den Kontakt mit den Allergenen auf ein Minimum zu beschränken und somit neben der Medikation oder einer anderen Therapie auch noch dafür zu sorgen, dass man möglichst wenigen Allergenen ausgesetzt ist.
Viele Menschen schwören darauf, sich etwas Vaseline in den unteren Bereich der Nasenlöcher zu schmieren. Auch Mediziner empfehlen dieses Vorgehen bisweilen. Die Vaseline fungiert als natürlicher Klebstoff und filtert somit die mit der Atemluft eindringenden Pollen aus, indem sie sie festklebt.
Diese Methode kann zwar helfen, aber einen Ersatz für eine Therapie stellt sie auf keinen Fall dar. Auch sollte man es nicht mit der Menge an Vaseline übertreiben, um keine künstliche Verstopfung der Nase zu auszulösen.
Ein weiterer guter Tipp ist es, sich bei einem besonders hohen Wert an Pollen in der Luft möglichst in geschlossenen Räumen aufzuhalten und nicht allzu stark zu lüften. Das heißt also, dass Türen und Fenster geschlossen bleiben sollten. Öffnet man diese, können Pollen und andere Allergene in die Wohnung eindringen und den Heuschnupfen verschlimmern.
Das mag gerade im Sommer eher unangenehm sein, dennoch stellt dieses Vorgehen einen guten Schutz gegen allergische Reaktionen dar. Auch sollte man nach Möglichkeit keine frischen Blumen im Haus haben, das gilt gleichermaßen für Schnittblumen, wie auch für Topfpflanzen.
Staub & Rauch
Zudem ist es sehr sinnig, die Wohnung oft zu saugen. Hierbei kann man sich zusätzlich schützen, indem man einen Staubsauger benutzt, der über einen besonderen Pollenfilter verfügt. Auf diese Art und Weise kann man in seinen eignen vier Wänden gewährleisten, dass die Belastung durch Pollen auf ein Minimum herabsinkt. Wie oft am Tage man jedoch Staub saugen sollte, ist hierbei dem Ermessen des Individuums überlassen und folgt keiner klaren Formel.

Pixabay / AnnaliseArt
Auch ist es sehr zu empfehlen, regelmäßig Staub zu wischen und nicht nur zu saugen. Hierzu sollte man sich nach Möglichkeit eines feuchten Lappens bedienen und nicht ausschließlich eines trockenen oder gar eines Staubwedels.
Die beiden letzteren Verteilen den Staub eher, als dass sie ihn tatsächlich beseitigen. Ein feuchter Lappen dagegen nimmt den Staub auf und sorgt dafür, dass er tatsächlich gebunden entsorgt werden kann. Um die Kosten für Lappen zu sparen, bietet sich des Weiteren die Verwendung feuchter Tücher für die Aufgabe an.
Auch sollte man selbst vollkommen darauf verzichten zu rauchen. Dasselbe gilt für Gäste oder andere Hausbewohner. Diese sollte entweder draußen rauchen oder am besten ganz mit dieser Angewohnheit brechen.
Zigarettenrauch kann sehr schnell dafür sorgen, dass eine an Heuschnupfen leidende Person einen massiven Erstickungsanfall erleidet. Hierbei kommt es nicht darauf an, ob besagte Person selbst raucht oder Passivrauch inhaliert. Nicht zuletzt deswegen sollten Personen, die an Heuschnupfen leiden, Raucherkneipen und dergleichen mehr nach Möglichkeit meiden.
Weitere Tipps
Weitere Tipps sind außerdem, dass man versuchen sollte Haustiere während der Allergiesaison nicht nach draußen zu lassen. Lässt sich dies nicht vermeiden, beispielsweise bei Hunden, so ist es notwendig, diese zu reinigen, bevor man sie wieder ins Haus lässt.
Auch sollte man seine Wäsche, so es denn möglich ist, nicht draußen an der frischen Luft trocknen lassen. Die Wäsche wird auf diese Art und Weise mit Pollen kontaminiert, was wiederum dafür sorgt, dass sich die mit der Krankheiten verbundenen Symptome einstellen, sobald man diese Kleidung anlegt.
Wenn man alle diese Tipps beherzigt, sinkt die Wahrscheinlichkeit, dass man mit sehr starken Heuschnupfen Symptomen zu kämpfen hat. Dennoch lässt sich ein Ausbruch der Symptome mittels dieser Regeln natürlich nicht vollkommen verhindern.
Nichtsdestotrotz aber kann die Intensität dieses Leidens auf diese Art und Weise massiv reduziert werden. Insbesondere stark betroffene Personen sollten also jene Ratschläge beherzigen und somit ihr Leben etwas erleichtern.
Abschließend sei abermals angemerkt, dass diese Tipps lediglich dazu dienen, den Kontakt mit Pollen und Allergenen zu minimieren und keinen prophylaktischen Schutz darstellen, der dazu imstande wäre, die Krankheit als solche zu verhindern oder gar zu heilen. Hierfür bedarf es auf jeden Fall einer schulmedizinischen Behandlung.
Prognose zur Heilung
Die Prognose bei Heuschnupfen ist von Individuum zu Individuum sehr verschieden. Allgemeine Aussagen dazu sind eher irreführend als hilfreich. Auch ist die Stärke der vorliegenden Allergie ein wichtiger Orientierungspunkt, wenn es darum geht, eine etwaige Prognose zu entwickeln.
Darum sollte man sich nie auf Allgemeinplätze verlassen, sondern immer die Meinung eines medizinischen Experten einholen, wenn es darum geht, die Prognose Heuschnupfen für einen selbst oder seinen Nachwuchs zu estimieren.
Linderung & Heilung
Allgemein lässt sich jedoch sagen, dass es durchaus möglich ist, Heuschnupfen zu behandeln, sodass er keine allzu große Einschränkung im Leben des betroffenen Individuums mehr darstellt. Allein man sollte sich nicht darauf verlassen, dass diese Therapie auch wirklich bei einem anschlägt.
Sicherlich ist die Immuntherapie sehr hilfreich und konnte schon viele Menschen heilen, ist es bisweilen möglich, dass die Effekte derselben nicht so stark sind wie erwartet. Das bedeutet wiederum, dass man trotz einer jahrelang andauernden Therapie am Ende immer noch Medikamente nehmen und sich an gewisse Maßregeln halten muss. Alles in allem aber, kann man ruhig davon ausgehen, dass ein solcher Ansatz gut hilft.
Dennoch gibt es viele Patienten, die davon berichten, dass sich ihre Lebensqualität massiv verbessert hat, nachdem sie beispielsweise in Wüstenregionen oder tropische Gebiete umgezogen sind. Einfacher jedoch ist es für manche Leute, lediglich die Allergiesaison in solchen Gebieten zu verbringen und das schlimmste somit auszusitzen.
Alles in allem also ist die Prognose relativ gut. Mit Hilfe der modernen Schulmedizin ist es in aller Regel möglich, die betroffenen Personen gut zu versorgen und somit zu garantieren, dass sie möglichst wenig mit der Krankheit zu kämpfen haben.
Auch eine Heilung oder zumindest eine partielle Heilung ist bisweilen möglich und sorgt somit dafür, dass Hoffnung besteht, das Leiden doch einmal wieder loszuwerden. Auch sind spontane Selbstheilungen möglich, darauf sollte man sich aber eher nicht verlassen.
Heuschnupfen & Hygiene
Allergien werden immer häufiger. Laut Statistiken betreffen sie heute schon bis zu 30% der Bevölkerung der EU und ebenso viele in den USA. Der Rest der Welt scheint etwas weniger stark betroffen von Heuschnupfen und Co.
Trotz dieser immensen Häufigkeit, weiß niemand so recht, wie es zur Entstehung einer Allergie im Allgemeinen oder Heuschnupfen im Speziellen kommt.
 Allergien, auch als allergische Erkrankungen bekannt, sind eine Reihe von Reaktionen, die durch eine Überempfindlichkeit des Immunsystems auf etwas in der Umwelt verursacht werden, das bei den meisten anderen Menschen normalerweise wenig oder gar kein Problem verursacht.
Allergien, auch als allergische Erkrankungen bekannt, sind eine Reihe von Reaktionen, die durch eine Überempfindlichkeit des Immunsystems auf etwas in der Umwelt verursacht werden, das bei den meisten anderen Menschen normalerweise wenig oder gar kein Problem verursacht.
Zu diesen Krankheiten gehören unter anderem Heuschnupfen, Nahrungsmittelallergien, atopische Dermatitis, allergisches Asthma und Anaphylaxie. Zu den Symptomen können rote Augen, juckender Ausschlag, Niesen, eine laufende Nase, Kurzatmigkeit oder Schwellungen gehören. Nahrungsmittelunverträglichkeiten und Lebensmittelvergiftungen werden medizinisch separat betrachtet und zählen nicht als klassische Allergien.
Häufige Allergene sind Pollen und bestimmte Nahrungsmittel. Metalle und andere Substanzen können ebenfalls Probleme verursachen. Essen, Insektenstiche und Medikamente sind häufige Auslöser schwerer allergischer Reaktionen. Ihre Entwicklung ist sowohl auf genetische als auch auf Umweltfaktoren zurückzuführen.
Der zugrunde liegende Mechanismus umfasst Immunglobulin-E-Antikörper (IgE), einen Teil des körpereigenen Immunsystems, die an ein Allergen und dann an Mastzellen oder Basophile an einen Rezeptor binden, der die Freisetzung entzündlicher Chemikalien wie Histamin auslöst.
Die Diagnose wird typischerweise mittels der medizinischen Vorgeschichte einer Person gestellt. Weitere Tests der Haut oder des Blutes können in bestimmten Fällen nützlich sein. Positive Tests müssen jedoch nicht bedeuten, dass tatsächlich auch eine signifikante Allergie gegen die fragliche Substanz vorliegt.
Frühe Exposition
Eine frühe Exposition gegenüber potenziellen Allergenen kann schützend sein. Behandlungen bei Allergien umfassen die Vermeidung bekannter Allergene und die Verwendung von Medikamenten wie Steroiden und Antihistaminika. Bei schweren Reaktionen wird injizierbares Adrenalin empfohlen, allerdings eher als Aktmaßnahme, denn als normale Medikation.
Die Allergen-Immuntherapie, die Menschen allmählich immer größeren Mengen an Allergenen aussetzt, ist für einige Arten von Allergien wie Heuschnupfen nützlich und kann dazu beitragen, das Leiden sogar ganz zu heilen.
Allergien sind eine inzwischen sehr üblich Erkrankung, das sah vor wenigen Jahren noch anders aus. In der entwickelten Welt sind etwa zwischen 20 und 30% der Menschen von Heuschnupfen betroffen, etwa 6% der Menschen haben mindestens eine Nahrungsmittelallergie und etwa 20% haben irgendwann atopische Dermatitis.
Je nach Land haben etwa zwischen 1 und 18% der Menschen Asthma. Anaphylaxie tritt bei etwa zwischen 0,05 und 2% der Menschen auf. Die Prävalenz vieler allergischer Erkrankungen scheint zuzunehmen.
Hypothesen & Theorien
Zur Entstehung von Allergien gibt es viele Hypothesen und Theorien, viel diskutiert zur Zeit wird jedoch die sogenannte „Hygienetheorie“. Diese geht davon aus, dass die immer stärker zunehmende künstliche Hygiene und Keimfreiheit einen immens starken negativen Effekt auf die Entwicklung des Immunsystems von Kindern hat.
 Die ursprüngliche Formulierung der Hygienehypothese stammt aus dem Jahr 1989, als ein Forscher vorschlug, dass eine geringere Infektionsrate in der frühen Kindheit eine Erklärung für den raschen Anstieg allergischer Erkrankungen wie Asthma und Heuschnupfen im 20. Jahrhundert sein könne.
Die ursprüngliche Formulierung der Hygienehypothese stammt aus dem Jahr 1989, als ein Forscher vorschlug, dass eine geringere Infektionsrate in der frühen Kindheit eine Erklärung für den raschen Anstieg allergischer Erkrankungen wie Asthma und Heuschnupfen im 20. Jahrhundert sein könne.
Die Forschung hat darin einen Konsens gefunden, dass das Konzept der „reduzierten mikrobiellen Exposition“ für ein viel breiteres Spektrum chronischer entzündlicher Erkrankungen sorgt. Dazu gehören unter anderem Asthma und Heuschnupfen aber auch Krankheiten wie Typ-1-Diabetes und Multiple Sklerose und bestimmte Arten von Krebs.
Im Jahr 2003 trat ein Forscher mit der sogenannten „Alte Freunde Hypothese“ auf, die neben einigen schwer zu beweisenden Behauptungen auch einige rationellere Erklärung für den Zusammenhang zwischen mikrobieller Exposition und entzündlichen Erkrankungen bietet.
Er argumentierte, dass die lebenswichtigen mikrobiellen Expositionen nicht mittels Viren erfolgt, die Erkältungen, Grippe, Masern und andere häufige Infektionen in der Kindheit auslösen, die sich darüber hinaus auch erst in den letzten 10.000 Jahren, also relativ spät entwickelt haben, sondern dass die Mikroben, die bereits an der Evolution von Säugetieren und Menschen beteiligt waren, jene sind, die, wenn sie fehlen, eine spätere Allergie oder Heuschnupfen auslösen können.
Er behauptet weiterhin, dass Menschen von diesen „alten Freunden“ so abhängig geworden sind, dass sich ihr Immunsystem ohne sie weder richtig entwickelt noch richtig funktioniert.
Hygienehypothese
Die ursprüngliche Formulierung der Hygienehypothese bezog sich auch auf die Idee, dass moderne Familien eine unzureichende mikrobielle Exposition der Kinder gewährleisteten, zum Teil wegen der geringeren Verbreitung von Infektionen von Mensch zu Mensch, aber auch wegen einer „verbesserten Haushaltsausstattung und höherer Reinheitsstandards“.
Es ist wahrscheinlich, dass dies der Grund war, warum man sie die „Hygienehypothese“ nannte. Obwohl die „Hygienerevolution“ des neunzehnten und zwanzigsten Jahrhunderts ein wichtiger Faktor gewesen sein mag, scheint es jetzt wahrscheinlicher, dass Maßnahmen der öffentlichen Gesundheitsversorgung wie sanitäre Einrichtungen, Trinkwasser und Müllabfuhr unsere natürliche Abwehr gegenüber Cholera, Typhus und generellen Lungenleiden reduzieren.
So beraubten sie auch die Menschen ihrer „alten Freunde“, die dieselben ökologischen Lebensräume besetzen, wie Bakterien und Viren.
Der Anstieg von Autoimmunerkrankungen und akuter lymphoblastischer Leukämie bei jungen Menschen in der entwickelten Welt wurde mit der Hygienehypothese in Verbindung gebracht. Einige Hinweise deuten darauf hin, dass auch Autismus mit Faktoren (wie bestimmten Zytokinen) korreliert, die wiederum auf eine Immunerkrankung hinweisen können.
In einer anderen Publikation wurde ebenfalls die These vertreten, dass der Mangel an Exposition während der Kindheit eine Ursache für Autismus sein könnte. Das Risiko chronisch entzündlicher Erkrankungen hängt auch von Faktoren wie Ernährung, Umweltverschmutzung, körperlicher Aktivität, Übergewicht, sozioökonomischen Faktoren und Stress ab. Genetische Veranlagung ist auch ein Faktor.
Die Hygienehypothese wird durch epidemiologische Daten gestützt. Studien haben gezeigt, dass verschiedene immunologische und Autoimmunkrankheiten in den Entwicklungsländern viel weniger verbreitet sind als in den industrialisierten Ländern und dass Immigranten in den Industrieländern, die aus den Entwicklungsländern stammen, zunehmend immunologische Störungen entwickeln, die klar mit der Lebensweise der in den Industrienationen zusammenhängen.
Dies gilt für Asthma und andere chronische entzündliche Erkrankungen. In Industrieländern, in denen Kinderkrankheiten eliminiert wurden, liegt die Asthmaquote bei Jugendlichen bei etwa 10%. Im 19. Jahrhundert war Heuschnupfen eine noch sehr sehr seltene Erkrankung, die kaum mehr als 0,02% der Bevölkerung betraf.
Risikofaktoren
Studien aus Afrika beispielsweise zeigen eine Zunahme von immunologischen Störungen, seitdem die Lebensumstände sich dort für die breite Masse verbesserten. Der Einsatz von Antibiotika im ersten Lebensjahr wurde ebenso mit Asthma und anderen allergischen Erkrankungen, wie dem Heuschnupfen, in Verbindung gebracht.
 Die Verwendung von antibakteriellen Reinigungsprodukten wurde auch mit einer höheren Inzidenz von Heuschnupfen in Verbindung gebracht. Erhöhte Asthma-Raten beispielsweise sind mit der Geburt durch Kaiserschnitt verbunden.
Die Verwendung von antibakteriellen Reinigungsprodukten wurde auch mit einer höheren Inzidenz von Heuschnupfen in Verbindung gebracht. Erhöhte Asthma-Raten beispielsweise sind mit der Geburt durch Kaiserschnitt verbunden.
Die Verwendung von Antibiotika, die die Diversität der Darmbakterien verringern, ist ein weiterer Faktor, der vermutlich dazu beiträgt, dass Unverträglichkeiten entstehen. Obwohl mehrere Studien Zusammenhänge zwischen der Verwendung von Antibiotika und der späteren Entwicklung von Asthma oder Heuschnupfen aufgezeigt haben, deuten andere Studien eher darauf hin, dass die Wirkung auf eine häufigere Verwendung anderer Medikamente zurückzuführen ist.
Trends bei der Impfstoffverwendung könnten ebenfalls relevant sein. Allerdings liefern epidemiologische Studien keine stichhaltigen Beweise für eine schädliche Wirkung von Impfungen oder Immunisierungen auf die allgemeine Gesundheit oder die Entstehung von Heuschnupfen und anderen Allergien.
Im Jahr 2015 ergab eine Studie, dass das Abwaschen mit der Hand im Gegensatz zur Verwendung eines Geschirrspülers zusammen mit dem Verzehr von Lebensmitteln direkt von einem Bauernhof oder fermentierten Lebensmitteln zu einem verminderten Risiko für bestimmte Erkrankungen wie Asthma, Ekzeme und möglicherweise auch Heuschnupfen führen kann.
Auch das zeigt abermals auf, dass es wahrscheinlich eine große Korrelation zwischen Hygiene und der Entstehung von Allergien, Heuschnupfen, Asthma und Co. gibt.
Alternativmedizin & Hausmittel
Alternative Behandlungsmethoden gegen Heuschnupfen
Alternative Behandlungsmethoden bei Heuschnupfen sind eher mit Vorsicht zu genießen. Entweder man bedient sich der modernen Schulmedizin oder bewährten Hausmitteln. Viele Heilpraktiker versprechen jedoch regelrechte Wunderkuren. Diese können helfen, dennoch sollte man nicht allzu viel Hoffnung darein setzen und versuchen, nicht aus Scharlatane und Kurpfuscher hineinzufallen. Zu allgemeinen Tipps hier ein Verweis auf den Abschnitt „ Vorbeugung – Impfung & Prävention“.
Hilfreiche Hausmittel gegen Heuschnupfen
Es gibt durchaus hilfreiche Hausmittel bei Heuschnupfen, hierzu gehören unter anderem Honig, Knoblauch und Tee.
Honig
Ohne Bienen würde die Welt, wie wir sie kennen, aufhören zu existieren. Sie helfen dabei, Pollen zu verbreiten, so dass Pflanzen sich vermehren können, was wiederum für den Sauerstoff zum Atmen sorgt.

Zu den hilfreichen Hausmitteln zählt z. B. Honig
Dieser Prozess der Bestäubung ist zwar für den Planeten unglaublich hilfreich, hat aber für diejenigen von uns, die an Heuschnupfen leiden, eine etwas negative Konnotation. Mehr Bestäubung bedeutet mehr Pollen in der Luft und dies kann dazu führen, dass Allergien aufflammen. Trotz ihrer Rolle bei der Entstehung von Heuschnupfen haben die Bienen uns vielleicht auch das Gegenmittel gegeben.
Honig enthält Pollen von den Pflanzen und Blumen, die das jeweilige Bienenvolk umgeben. Durch die Einführung dieser Pollen in den Körper früh vor der Heuschnupfensaison, kann man dem Körper helfen, eine Art Schutz gegen die Allergien, die der Pollen schafft, aufzubauen. Honig kann also helfen, den Körper zu desensibilisieren und die Heuschnupfensymptome zu mildern.
Es gilt als bewiesen, dass die Verwendung von lokal produziertem Honig eine viel größere Chance zur Linderung und Unterstützung von Heuschnupfen bietet, da er Pollen beinhaltet, die überall um einen herum gefunden werden können und somit die Ursache für den Heuschnupfen darstellen.
Knoblauch
Knoblauch hat viele gesundheitliche Vorteile. Aber die wenigsten Menschen wissen, dass er auch helfen kann, etwaige Heuschnupfen Symptome zu lindern. Der erhöhte tägliche Konsum von Knoblauch könnte dazu beitragen, das Immunsystem zu stärken. Er wirkt abschwellend und kann helfen, andere Symptome wie Halsschmerzen und Kopfschmerzen ebenfalls zu lindern.
Der Grund, warum Knoblauch so hilfreich sein kann, ist jener, dass er eine Substanz namens Quercetin enthält, die ein natürliches Antihistaminikum ist. Quercetin kann auch in Zwiebeln gefunden werden.
Wenn man einen Monat vor Beginn der Heuschnupfensaison mehr Knoblauch in seine Ernährung einführt, ist dies eine gute Möglichkeit, dem Körper dabei zu helfen, sich vorab auf die schlimmsten allergischen Reaktionen vorzubereiten. Die Forschung legt nahe, dass es am effektivsten ist, wenn er roh und zerkleinert gegessen wird, aber auch gekochter Knoblauch kann helfen.
Tee
Verschiedene Teesorten üben einen positiven Effekt auf den Organismus aus und helfen dabei, diesen zu beruhigen. Hierbei sollte man aber darauf achten, dass der verabreichte Tee nicht eines der Allergene selbst enthält.
Heilkräuter & Heilpflanzen
- Akelei
- Aloe Vera
- Blutweiderich
- Dost / Oregano
- Ehrenpreis
- Eiche
- Heidekraut
- Hibiskus
- Hirtentäschel
- Kamille
- Klette
- Labkraut
- Malve
- Neem
- Olive
- Pfennigkraut
- Schafgarbe
- Schöllkraut
Diese Kräuter und Pflanzen können dabei helfen, gegen Heuschnupfen tätig zu werden,. Man sollte allerdings darauf achten, dass man nicht gegen eine dieser Pflanzen selbst allergisch ist, um schlimmeres zu vermeiden.
Man kann sie entweder als Tee konsumieren, roh verzehren oder als Salbe auftragen. Letzteres bietet sich insbesondere bei geschwollener oder geröteter Haut an. Aber auch hier sollte man aufpassen und die Produkte am besten von einem Fachmann besorgen. Bei Fragen kann man sich auch immer an den nächsten Heilpraktiker wenden.
Die Dosierung ist von der persönlichen Präferenz und der Darreichungsform abhängig.
Ätherische Öle
Ätherische Öle sind am besten in Form einer Aromatherapie anzuwenden. Das bedeutet, dass man sie in eine Duftlampe gibt, mit Wasser vermischt und sie mittels einer Wärmequelle, oftmals einer Kerze, dazu bringt, in die Raumluft zu verdampfen.
Die Dosierung ist hierbei von der persönlichen Präferenz abhängig. Man sollte lediglich darauf achten, dass man gegen keines der ätherischen Öle allergisch ist, um schlimmeres zu vermeiden. Ansonsten ist die Aromatherapie unbedenklich und kann gut dabei helfen zu entspannen und sich wohler zu fühlen.
Homöopathie & Globuli
- Abies nigra
- Silicea
- Alium sativum
- Ferrum picrinicum
- Antimonium crudum
- Flor de piedra
ersetzen keine schulmedizinische Behandlung und sollten daher nicht alleine verwendet werden, um Heuschnupfen zu behandeln. Auch ist die Wirksamkeit nicht vollends nachzuweisen. Daher liegt die Verwendung beim Individuum selbst. Man sollte sich aber nicht allzu viel davon versprechen.
Die genauen Dosierungen für die oben genannten Präparate sind stark vom vorliegenden Fall abhängig. Im Groben kann man aber von folgender Dosierung ausgehen:
Tropfen: Zw. 5 und 7
Tabletten: 1 Tablette
Globuli: 3 – 10 Globuli
Schüssler-Salze
Hilfreich bei Heuschnupfen sind die Schüssler-Salze Nr.:
- 4 Kalium Chloratum
- 10 Natrium Sulfuricum
- 13 Kalium arsenicosum
- 16 Lithium chloratum
- 20 Kalium aluminium sulfuricum
- 9 Natrium Phosphoricum
sollten keine herkömmliche schulmedizinischen Behandlung ersetzen, sondern lediglich begleiten zu einer einer solchen eingenommen werden. Darüber hinaus sollte man nicht vergessen, dass die Wirksamkeit dieser Stoffe nicht medizinisch nachzuweisen war.
Das soll Schüssler Salze als solche nicht schlecht machen, aber man sollte sich nicht alleine auf diese Substanzen verlassen, wenn es um die Heilung von Heuschnupfen oder irgendeiner anderen Erkrankung geht.
Diät & Ernährung
Um Allergiesymptome zu reduzieren, essen man eine sehr stark Kohlenhydrathaltige Diät und trinke darüber hinaus sehr viel Wasser.
 Folgende Lebensmittel sollten Bestandteil der Ernährung sein:
Folgende Lebensmittel sollten Bestandteil der Ernährung sein:
- Dunkelgrünes Blattgemüse
- Gelbes und oranges Gemüse
- Nesseln, Bambussprossen, Kohl, Rüben, Steckrüben, Karotten, Süßkartoffeln
- Zwiebeln, Knoblauch, Ingwer, Cayennepfeffer, Meerrettich
Folgende Nahrungsmittel sollte man vermeiden:
- Alkohol, Koffein und Milchprodukte
- Bananen und Zitrusfrüchte
- Schokolade
- Produkte mit Lebensmittelfarbstoffen
- Erdnüsse
- rotes Fleisch
- Zucker
- Weizen
Darüber hinaus kann es sich anbieten, seine Ernährung mittels Vitaminen zu ergänzen:
- Bioflavonoide (z. B. Quercetin, Catechin und Hesperidin) 2-3 Gramm täglich. Wenn die Symptome schwer sind, nehme man bis zu 6 Gramm. Bioflavonoide sind natürliche Antihistaminika und stark antiallergisch. Bromelain und Vitamin C können die Wirkung von Bioflavonoiden verstärken. Kombinationsprodukte sind verfügbar.
- Leinsamenöl – 1 EL täglich.
- Probiotika (z. B. Lactobacillus acidophilus und Bifidus) – Eine Tablette morgens und eine abends. Probiotika sind Darmmikroflora-Organismen, also mikroskopische Bakterien, die normalerweise den Darm bewohnen.
- Vitamin A
- Vitamin C Nicht zu viel, um den Darm nicht zu überfordern! (Darmtoleranz ist die Menge an Vitamin C, die eingenommen werden kann, ohne Durchfall zu verursachen. Diese Menge ist für jede Person unterschiedlich und kann sich ändern, wenn der Bedarf steigt, weil der Körper gestresst, verletzt oder krank ist.)
- Zink
Darüber hinaus kann es bisweilen sehr förderlich sein, einen Ernährungsberater aufzusuchen und sich professionelle Hilfe zu besorgen. Auch sollte man auf jeden Fall Übergewicht vermeiden, da jedes Pfund zu viel eine immense Belastung für den Organismus und die Lunge darstellt.
FAQ – Fragen & Antworten
Hier finden Sie Antworten auf häufig gestellte Fragen zu, Heuschnupfen.
Ist Heuschnupfen ansteckend?
Nein, Heuschnupfen ist glücklicherweise nicht ansteckend. Es handelt sich bei diesem leiden nicht um einen klassischen „Schnupfen“, gleichwohl es im Namen steckt. Es handelt sich hier bei um eine allergische Reaktion zumeist auf Pollen oder andere Allergene. Eine solche ist niemals ansteckend. Nichtsdestotrotz kann sie vererblich sein.
Kann jeder Heuschnupfen bekommen?
Ja, prinzipiell kann jeder Mensch an Heuschnupfen erkranken, dennoch ist die Wahrscheinlichkeit diesem Leiden zu erliegen wesentlich höher, wenn bestimmte Faktoren und Bedingungen erfüllt werden. Trotzdem sollte man sich deswegen keine allzu großen Sorgen machen.
Die Wahrscheinlichkeit spontan an Heuschnupfen zu erkranken ist war gegeben, aber alles in allem eher gering. Sollte dies doch einmal der Fall sein, so sollte man schleunigst bei einem Arzt vorstellig werden.
Ist Heuschnupfen heilbar?
Ja und nein. Es gibt zwar Methoden, wie die bereits beschriebene Autoimmuntherapie, die darauf abzielen, das betroffene Individuum zu heilen und von seiner Allergie zu befreien, aber diese Methoden müssen nicht immer funktionieren und bieten keinen gleichmäßigen Behandlungserfolg. Manch einem hilft es besser als einem anderen. Darum sollte man hier mit Prognosen und dergleichen eher vorsichtig sein und sparsam umgehen.
Alles in allem aber kann man sagen, dass man einen Heuschnupfen, selbst wenn nur wenig Chance auf komplette Heilung besteht, mit Hilfe von Medikamenten gut im Zaum halten kann und eine betroffene Person nicht allzu schwer mit den Symptomen ringen muss.