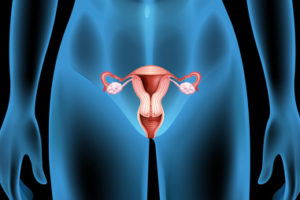
Ovarialkarzinom (Eierstockkrebs)
Eierstockkrebs – Nicht immer tödlich
Eierstockkrebs ist ein Krebs, der sich in oder auf einem Eierstock bildet. Dies führt zu abnormalen Zellen, die in andere Teile des Körpers eindringen und sich dort ausbreiten können. Wenn dieser Prozess beginnt, können keine oder nur vage Symptome auftreten.
Die Symptome werden wahrnehmbarer, je weiter der Krebs fortgeschritten ist. Gängige Symptome können unter anderem Blähungen, Unterleibsschmerzen, Bauchschwellung und Appetitlosigkeit sein. Gemeinsame Bereiche, in denen sich der Krebs ausbreiten kann, sind der Bauchraum, die Lymphknoten sowie Lunge und Leber.
Steckbrief: Eierstockkrebs
Inhaltsverzeichnis
- 1 Steckbrief: Eierstockkrebs
- 2 Definition Ovarialkarzinom
- 3 Was ist Eierstockkrebs?
- 4 Ursachen & Entstehung
- 5 Symptome & Anzeichen
- 6 Diagnose & Krankheitsverlauf
- 7 Häufigkeit & Diagnosedaten
- 8 Komplikationen & Folgen
- 9 Wann zum Arzt?
- 10 Behandlung & Therapie
- 11 Vorbeugung & Prävention
- 12 Prognose zur Heilung
- 13 Aktuelle Forschung
- 14 Alternative Medizin
- 15 FAQ – Fragen & Antworten
- Name(n): Eierstockkreb; Ovarialkarzinom
- Art der Krankheit: Krebserkrankung
- Verbreitung: Weltweit
- Erste Erwähnung der Krankheit: Antike
- Behandelbar: Abhängig vom Stadium der Erkrankung
- Art des Auslösers: Diverse
- Wieviele Erkrankte: Circa 10 von 100 000 Frauen
- Welchen Facharzt sollte man aufsuchen: Hausarzt; Gynäkologe; Internist; Chirurg
- ICD-10 Code(s): C56
Table of Contents
Risiken & Formen
Das Risiko an Eierstockkrebs zu erkranken, steigt bei Frauen, die während ihres Lebens mehr ovuliert haben. Dazu gehören diejenigen, die noch nie Kinder bekommen haben, diejenigen, die in jüngeren Jahren mit dem Eisprung beginnen, und solche, die die Menopause in einem höheren Alter erreichen.
Andere Risikofaktoren sind Hormontherapien nach der Menopause, Medikamente zur Fruchtbarkeit und Fettleibigkeit. Faktoren, die das Risiko verringern, sind die hormonelle Geburtenkontrolle, die Tubenligatur und das Stillen. Etwa zehn Prozent der Fälle treten infolge einer genetischen Vererbung auf. Frauen mit Mutationen in bestimmten Genen haben eine ungefähr 50 %ige Chance, die Krankheit zu entwickeln.
Die häufigste Form von Eierstockkrebs, die beinahe 97 % der Fälle umfasst, ist das Ovarialkarzinom. Es gibt insgesamt fünf Typen des Ovarialkarzinoms, von denen das seröse Karzinom am häufigsten auftritt. Es wird angenommen, dass diese Tumore in den Zellen beginnen, die die Eierstöcke bedecken. Darüber hinaus ist es aber auch möglich, dass sie sich an den Eileitern bilden. Weniger häufige Formen von Ovarialkarzinom sind Keimstrang-Stroma-Tumoren. Eine Diagnose von Eierstockkrebs wird durch eine Biopsie des Gewebes bestätigt und in der Regel während einer Operation entfernt.
Bei einem sehr hohen Risiko, beispielsweise dann, wenn genetische Komponenten vorliegen, können die Eierstöcke vorbeugend entfernt werden. Wenn er in einem frühen Stadium diagnostiziert und behandelt wird, ist Eierstockkrebs oft heilbar. Die Behandlung umfasst gewöhnlich eine Kombination aus Operation, Strahlentherapie und Chemotherapie. Die Ergebnisse hängen vom Ausmaß der Krankheit, der Art des vorhandenen Krebses und anderen medizinischen Bedingungen ab. Ärzte rechnen insgesamt von einer Überlebensrate in den ersten fünf Jahren nach einer Behandlung von circa 50 %.
Definition Ovarialkarzinom
Eierstockkrebs entsteht, wenn Fehler beim normalen Eierstockzellenwachstum auftreten. Gewöhnlich sterben Zellen, wenn sie alt werden oder beschädigt sind und neue Zellen nehmen ihren Platz ein. Krebs beginnt, wenn neue Zellen nicht mehr benötigt werden und alte oder beschädigte Zellen nicht so sterben, wie sie es sollten.
Der Aufbau von zusätzlichen Zellen bildet hernach oft eine Gewebemasse, die schließlich Tumor genannt wird. Diese anomalen Krebszellen haben viele genetische Anomalien, die dazu führen, dass sie übermäßig wachsen. Wenn ein Eierstock ein Ei freigibt, platzt der Ei-Follikel auf und wird zum sogenannten Corpus luteum (Gelbkörper).
Dieser Gelbkörper, insofern keine Befruchtung erfolgt, vernarbt irgendwann und wird als Regelblutung abtransportiert. Das Ovarialgewebe aber muss repariert werden, indem Zellen im Eierstock geteilt werden. Kontinuierlicher Eisprung bedeutet für lange Zeit mehr Reparatur des Eierstocks durch Teilung der Zellen, die in jeder Abteilung Mutationen erhalten können.
Eierstockkrebs tritt ergo infolge einer Reihe von Mutationen auf: Insgesamt treten die häufigsten Genmutationen bei Ovarialkarzinomen in den Genen NF1, brca-1, brca-2 und CDK-12 auf.
Gerade von den Mutationen in den Genen BRCA1 und BRCA2 ist bekannt, dass sie vererbt werden können. Typ-I-Ovarialkarzinome, die tendenziell weniger aggressiv sind, neigen zu Mikrosatelliteninstabilität in mehreren Genen, einschließlich Onkogenen und Tumorsuppressoren. Der Typ-2-Krebs, der aggressivere Typ, hat verschiedene Gene mutiert. Zumeist aber handelt es sich um brca-1 und brca-2.
Bei etwa der Hälfte der hochgradigen serösen Karzinome ist die homologe Rekombinations-dna-Reparatur dysfunktional. Sie haben auch fast immer p53-Mutationen. Darüber hinaus sind Mutationen in hochgradigen serösen Karzinomen schwer über ihren hohen Grad an genomischer Instabilität zu charakterisieren. brca-1 und brca-2 sind essentiell für die Reparatur homologer Rekombinationen, und Keimstrangzellmutationen in diesen Genen finden sich bei etwa einem Viertel der Patienten mit Ovarialkarzinom.
Was ist Eierstockkrebs?
Bei Eierstockkrebs, auch Ovarialkarzinom genannt, handelt es sich um eine karzinogene Wucherung in einem oder beiden Eierstöcken. Zumeist sind hiervon schließlich auch die Eileiter, die Gebärmutter und das Bauchfell betroffen. Wie die meisten Krebserkrankungen kann auch diese in verschiedenen Typen vorliegen.
Beispielsweise kann es zu Keimzelltumoren oder zu Dysgerminome. Hiernach entscheidet sich im Wesentlichen auch, wie hoch die Chance einer Heilung des Krebses ist und in welcher Form die Behandlung erfolgt.
Eierstockkrebs kann sowohl mittels Operation, durch Chemotherapie und Strahlentherapie sowie manchmal auch durch Hormontherapie behandelt werden.
Die Hälfte der Patientinnen überlebt schließlich die ersten fünf Jahre nach der Behandlung. Dies ist jedoch maßgeblich davon abhängig, ob sich bereits Metastasen im Körper gebildet haben. Bei Ovarialkarzinomen betrifft dies oftmals die Brust sowie die Leber und den gesamten Bauchraum. Aber auch kleine Tumore in den nahegelegenen Lymphknoten sind möglich. Insgesamt bilden sich solche Metastasen erst im letzten Stadium der Eierstockkrebserkrankung.
Leider trifft dies verhältnismäßig oft ein, da Ovarialkarzinome im Frühstadium schlecht diagnostiziert werden können und daher recht spät entdeckt werden. Dies wirkt sich insgesamt auf die vergleichsweise schlechten Heilungschancen des Eierstockkrebses aus.
Bei diesen Frauen gestaltet sich die Behandlung oftmals als besonders schwierig, da einerseits selbstverständlich eine Heilung des Krebses angestrebt wird, zum anderen jedoch ein erklärtes Ziel ist, die Fruchtbarkeit der Patientin zu erhalten.
Dies wird nicht nur aufgrund eines möglichen Kinderwunsches angestrebt, sondern auch um eine vorzeitige Menopause zu verhindern, die Erkrankungen wie Osteoporose begünstigen würde.
Zusammenfassung
Eierstockkrebs, auch Ovarialkarzinom genannt, zählt zu den gefährlichsten Krebsarten bei Frauen, da er sehr oft erst im Spätstadium entdeckt wird. Lange haben Betroffene keine Beschwerden und erkennen deshalb erst spät, dass etwas nicht stimmt und sie zum Arzt Gehen müssen.
Außerdem gibt es momentan keine Vorsorgeuntersuchungen für gesunde Frauen, um Eierstockkrebs im Frühstadium festzustellen. Deshalb sind die Heilungschancen auch geringer als bei anderen Krebserkrankungen, die früher entdeckt werden können.
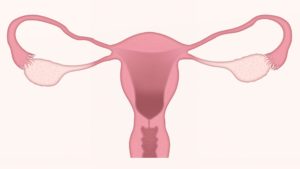
Pixabay / LJNovaScotia
Eierstockkrebs befällt, wie der Name schon sagt, die Eierstöcke. Nach dem Gebärmutterhalskrebs tritt das Ovarialkarzinom am zweithäufigsten auf, wenn es um Erkrankungen der Geschlechtsorgane bei Frauen geht. Jährlich erkranken 7000 – 8000 Frauen daran und die Wahrscheinlichkeit, diesen bösartigen Tumor zu bekommen, liegt bei 1,5%. Vor allem ältere Frauen nach den Wechseljahren sind betroffen. Bei Frauen unter 45 Jahren tritt Eierstockkrebs selten auf. Meist sind beide Eierstöcke befallen.
Man unterscheidet zwischen vier verschiedenen Stadien der Krankheit und teilt diese nach der sogenannten FIGO-Klassifizierung ein. FIGO I steht für ein frühes Stadium, bei dem nur das Eierstockgewebe befallen ist. Bei FIGO II haben sich Metastasen im Beckenbereich gebildet, FIGO III bedeutet, es gibt bereits Metastasen im Bauchraum und/oder in den Lymphknoten und am weitesten fortgeschritten ist der Eierstockkrebs bei FIGO IV, wenn Metastasen bereits außerhalb der Bauchhöhle zu finden sind, z.B. in der Lunge.
Frauen, die längere Zeit hormonelle Verhütungsmittel wie die Pille verwendet haben und Frauen, die ein- oder mehrmals schwanger waren, erkranken seltener an Eierstockkrebs. Ähnliches gilt auch für Frauen, bei denen die erste Regelblutung erst spät einsetzte und die früh in die Wechseljahre kamen.
Ursachen & Entstehung
Es gibt eine Vielzahl von Ursachen, die mit der Entstehung von Eierstockkrebs in Verbindung gebracht werden. Wie bei den meisten Krebserkrankungen kann eine Vielzahl von Faktoren die Krankheit beeinflussen.
Dennoch tritt sie nicht bei jedem Menschen auf, der diese Faktoren vorweisen kann. Die exakten Gründe für Eierstockkrebs sind in den meisten Fällen folglich noch nicht geklärt. Wissenschaftler gehen jedoch davon aus, dass die Mehrheit der Frauen, bei denen besonders viele Ursachen zusammenfallen und die genetisch prädisponiert sind, Eierstockkrebs auch entsteht.
Eierstockkrebs hängt mit der Länge der Zeitspanne zusammen, in der es zu Eisprüngen gekommen ist. Daher ist das Nichtvorhandensein von Kindern ein Risikofaktor für Eierstockkrebs, weil der Eisprung hernach durch eine Schwangerschaft über einen längeren Zeitraum hinweg unterdrückt wird. Während des Eisprungs werden die Zellen ständig zur Teilung angeregt, während die Ovulationszyklen fortgesetzt werden.
Daher haben Menschen, die keine Kinder geboren haben, ein doppelt so hohes Risiko für Eierstockkrebs als für andere Krebserkrankungen, wie etwa Brustkrebs. Eine längere Periode des Eisprungs, verursacht durch frühe erste Menstruation und späte Menopause, ist ebenfalls ein Risikofaktor.
Sowohl Adipositas als auch Hormonersatztherapie erhöhen das Risiko noch zusätzlich. Das Risiko der Entwicklung von Eierstockkrebs ist folglich für alle Frauen vermindert, die insgesamt einen kürzeren oder keinen Menstruationszyklus haben, die stillen, orale Kontrazeptiva einnehmen sowie mehrere Schwangerschaften oder eine Schwangerschaft in einem frühen Alter haben.
Das Risiko, an Eierstockkrebs zu erkranken, ist außerdem bei Frauen reduziert, bei denen eine Tubenligatur vorliegt, beide Eierstöcke entfernt wurden oder eine Hysterektomie (Entfernung der Gebärmutter sowie des Gebärmutterhalses) durchgeführt wurde.
Darüber hinaus ist selbstverständlich auch das Alter der Betroffenen von entscheidender Bedeutung. Bei jüngeren Frauen tritt vergleichsweise selten ein Ovarialkarzinom auf. Mit zunehmenden Alter steigt hingegen auch das Risiko für diese Krebsart.
Fertilitätsmedikamenten
Die Verwendung von Fertilitätsmedikamenten kann, nach neusten Erkenntnissen, zur Bildung von sogenannten Borderline-Tumoren beitragen. Einige Ärzte betonen allerdings, dass eine eindeutige Verbindung bislang noch nicht wissenschaftlich nachgewiesen wurde.
Diejenigen Frauen, die wegen Unfruchtbarkeit behandelt wurden und dennoch kein Kind zur Welt bringen, haben ein höheres Risiko für epitheliale Ovarialkarzinome. Bei jenen Frauen jedoch, die erfolgreich wegen Unfruchtbarkeit behandelt werden und anschließend gebären, konnte kein erhöhtes Risiko festgestellt werden.
Dies kann auf das Ausscheiden von Präkanzerosen während der Schwangerschaft zurückzuführen sein. Eine exakte Ursache hat die Wissenschaft jedoch noch nicht ermittelt. Der Risikofaktor könnte stattdessen auch die Unfruchtbarkeit selbst sein, nicht aber die Behandlung selbst.
Hormone & Krankheiten
Hormonelle Erkrankungen wie das polyzystische Ovarialsyndrom und die Endometriose sind mit Ovarialkarzinomen assoziiert, aber die Verbindung ist nicht vollständig bestätigt. Postmenopausale Hormonersatztherapie mit Östrogen erhöht wahrscheinlich ebenfalls das Risiko von Eierstockkrebs.
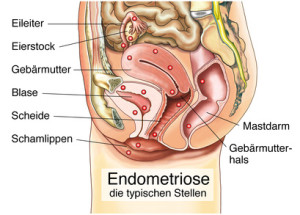 In großangelegten Studien konnte eine solche Verbindung beobachtet werden. Wissenschaftlich belegt ist die Verbindung von Hormontherapie und Eierstockkrebs allerdings nicht. Einige Ärzte betonen, dass es sich auch um eine zufällige Beobachtung handeln könnte, die Statistik folglich wissenschaftliche Erkenntnisse verzerre.
In großangelegten Studien konnte eine solche Verbindung beobachtet werden. Wissenschaftlich belegt ist die Verbindung von Hormontherapie und Eierstockkrebs allerdings nicht. Einige Ärzte betonen, dass es sich auch um eine zufällige Beobachtung handeln könnte, die Statistik folglich wissenschaftliche Erkenntnisse verzerre.
Eine postmenopausale Hormontherapie mit Östrogen und Progesteron kann nach Meinung der meisten Ärzte ebenfalls das Eierstockkrebsrisiko erhöhen, wenn sie über fünf Jahre lang angewendet wird. Dieses Risiko kehrt jedoch nach Beendigung der Therapie wieder zum Normalwert zurück. Eine Östrogenhormontherapie mit oder ohne Gestagen erhöht das Risiko für Endometriose und seröse Tumoren, senkt aber das Risiko für papillär-muzinöse Neoplasien, aus denen sich hernach ein Tumor entwickeln kann. Höhere Östrogendosen erhöhen dieses Risiko zusätzlich.
Endometriose ist ein weiterer Risikofaktor für Eierstockkrebs, wie auch Schmerzen mit der Menstruation. Die Endometriose ist assoziiert mit klarzelligen und endometrioiden Krebstypen und niedriggradigen serösen Tumoren.
Vor der Menopause kann auch Adipositas das Risiko für Eierstockkrebs erhöhen. Übergewicht spielt hingegen nach der Menopause keine gravierende Rolle mehr. Eine ähnliche Assoziation mit Eierstockkrebs tritt ebenso bei größeren Menschen auf. Es hat sich also gezeigt, dass kleine Frauen deutlich weniger anfällig für diese Krebsart sind, als große Frauen. Die Gründe hierfür sind bislang jedoch noch unklar.
Familiengeschichte & Gene
Eine Familiengeschichte von Eierstockkrebs gehört zu den größten Risikofaktoren für die Entstehung dieser Krebsart. Menschen mit erblichem Lynch-Syndrom (eine erbliche Variante des Darmkrebses) und mit genetischen Anomalien in den Genen brca-1 und brca-2 haben folglich ein erhöhtes Risiko. Letztere gehören insgesamt zu den gefährdetsten Personen.
Der wichtigste genetische Risikofaktor für Eierstockkrebs ist folglich eine Mutation in brca-1 oder brca-2, die in 10 % der Eierstockkrebsfälle vorhanden ist. Nur ein Allel muss mutieren, damit eine Frau ein hohes Krebsrisiko erreicht.
Das Gen kann sowohl durch die mütterliche als auch die väterliche Linie vererbt werden. Obwohl Mutationen in diesen Genen in der Regel mit einem erhöhten Risiko für Brustkrebs assoziiert sind, tragen sie auch ein erhebliches lebenslanges Risiko für Eierstockkrebs, ein Risiko.
Dieses Risiko kommt in der Regel zwischen dem 40. Und dem 60. Lebensjahr zum Tragen. Wie hoch das Risiko jedoch genau ist, variiert in den Angaben. Die meisten Mediziner sprechen davon, dass das niedrigste Risiko circa 30 % und das höchste ungefähr 60 % beträgt.
Besonders Mutationen im Gen brca-1 bewirken ein lebenslanges Risiko von bis zu 50 %, an Eierstockkrebs zu erkranken. Mutationen in brca-2 sind weniger riskant als solche in brca-1. Hier liegt das Lebenszeitrisiko etwa bei 20 %.
Im Durchschnitt erkranken Menschen, die beide Genmutationen erblich bedingt haben, deutlich eher an Eierstockkrebs, als Menschen, die normale Gene haben. Bei Menschen, die keine erbliche Anlage für Krebs haben, ist es zudem unwahrscheinlich, dass sowohl brca-1 als auch brca-2 mutieren.
Obgleich sich die Prognose für erblich bedingten Eierstockkrebs recht drastisch anhört, erkranken doch nur ein Fünftel der Betroffenen Frauen tatsächlich an dieser Krankheit. Insgesamt betrifft dies auch lediglich circa 10 % der Fälle.
Familienanamnese
Eine starke Familienanamnese von Endometriumkarzinom, Darmkrebs oder anderen gastrointestinalen Karzinomen kann auf das Vorhandensein eines Syndroms hinweisen, das als erblicher nichtpolypöser kolorektaler Krebs (Lynch-Syndrom) bekannt ist , der ein erhöhtes Risiko für die Entwicklung einer Reihe von Krebsarten, einschließlich Eierstockkrebs, birgt.
Das Lynch-Syndrom wird ebenfalls durch Genmutationen hervorgerufen. Das Risiko für Eierstockkrebs bei einer Person mit Lynch-Syndrom liegt in etwa bei 15 %. Es gibt allerdings noch eine Reihe weiterer seltener Erbkrankheiten, die ebenfalls in Verdacht stehen, auch Eierstockkrebs zu begünstigen.
Hierzu gehört beispielsweise das Peutz-Jeghers-Syndrom, eine seltene genetische Erkrankung, die in erster Linie zur Polypenbildung führt und sich durch die Entstehung großflächiger dunkler Pigmentflecken äußert. Hier sind mutierte Polypen in den Ovarien ausschlaggebend für die Krebsentstehung.
Auch die Enchondromatose und Maffucci-Syndrom sind Erbkrankheiten, die besonders bei Kindern zur Entstehung von Eierstockkarzinomen beitragen können. Insgesamt gesehen gibt es eine Reihe erblicher Faktoren, die die Entstehung von Eierstockkrebs begünstigen können.
Es sei allerdings nicht gesagt, dass Menschen, bei denen mutierte Gene vorliegen, tatsächliche einen Krebs entwickeln. Forscher glauben, dass hierfür noch weitere Faktoren hinzukommen müssen. Hierzu gehören beispielsweise Umweltbedingungen oder Substanzeinnahmen.
Industrieländer
Statistiken zeigen, dass die Industrieländer, mit Ausnahme von Japan, eine deutlich höhere Rate von Ovarialkarzinom verzeichnen. Hierfür gibt es wahrscheinlich unterschiedliche Gründe. Viele Ärzte führen dies auf die Ernährung in diesen Ländern zurück.
Zum Beispiel haben einige Studien einen Zusammenhang zwischen dem Konsum von Milchprodukten und der Entstehung von Eierstockkrebs ergeben. Dies ist jedoch noch nicht valide belegt.
Das gilt in gleichem Maße auch für den Verzehr von rotem Fleisch. Maßgeblich können aber auch Luftverschmutzung sowie diverse, in Fertiglebensmitteln und Alltagsprodukten enthaltene Schadstoffe sein. Einige Mediziner sehen hier jedoch auch sozioökonomische Faktoren als ausschlaggebend. So bekommen Frauen in Industrieländern insgesamt seltener Kinder.
Pestizide & Herbizide
Studien deuten auch darauf hin, dass Pestizide und Herbizide das Risiko für Eierstockkrebs erhöhen. Allerdings ist es bislang noch nicht gelungen, eine einzelne Chemikalie direkt mit der Entstehung von Mutationen in Verbindung zu bringen.
Aus diesem Grund vermuten Ärzte und Forscher, dass die Kombination aus verschiedenen Mitteln am wahrscheinlichsten zur Risikoerhöhung von Eierstockkrebs beiträgt. Dies ist insofern gravierend, da ergo kein Mittel per se verboten und als gesundheitsgefährdend eingestuft wird.
Aussagekräftige Untersuchungen zu den Wechselwirkungen diverser Pestizide und Herbizide sind bislang, auch aufgrund der Vielzahl der verwendeten Produkte, noch nicht durchgeführt wurden.
Giftstoffe wie Tabak

Maßgeblich für die Entstehung von Krebs sind auch jene Giftstoffe, die der Mensch sich freiwillig zuführt. Im Gegensatz zu vielen anderen Krebserkrankungen gehört Alkohol nicht dazu. Er scheint auf die Ovarienzellen keinen Einfluss zu haben.
Das gilt allerdings nicht für Tabakwaren. Das Rauchen von Tabak ist mit einem höheren Risiko für Ovarialkrebs assoziiert. Nach der Raucherentwöhnung kehrt das Risiko schließlich wieder zum Normalzustand zurück. Dies kann allerdings einige Jahre dauern. Rauchern sei aus diesem Grund geraten, möglichst zeitig mit dem Entzug zu beginnen.
HP-Virus
Als weitere Faktoren, die neben dem Rauchen eine wesentliche Rolle bei der Entstehung von Krebs spielen, galten lange Zeit geringe Mengen an Vitamin D im Blut, das Vorhandensein von Ovarialzysten und Infektionen mit dem humanen Papillomavirus (hpv). Dies ist inzwischen jedoch widerlegt.
Lediglich das HP-Virus kann zur Entstehung von Metastasen in den Eierstöcken beitragen, bewirkt aber in erster Linie Krebs im Gebärmutterhals. Umstritten ist außerdem, ob regelmäßiges langes Sitzen zur Entstehung von Ovarialkarzinomen beiträgt.
Einige Forscher vermuten dies und verweisen darauf, dass auch Ausgleichsübungen das Risiko nur unwesentlich senken, nicht aber negieren können. Genaue Untersuchungen existieren hierzu nicht. Grund für die Annahme, dass langes Sitzen zu Krebs führe, könnten auch statistische Verzerrungen sein. So sind jene Frauen, die aufgrund der Karriere keine Kinder gebären, deutlich häufiger von Krebs betroffen. Diese Frauen gehen oftmals Tätigkeiten nach, die langes Sitzen im Büro erfordern.
Das Alter
Letztlich spielt auch das Alter eine Rolle bei der Krebsentstehung. Wie bei den meisten Krebsarten steigt das Risiko mit zunehmendem Alter stetig an. Am wahrscheinlichsten wird ein Ovarialkarzinom im Alter von circa 70 Jahren.
Eine Besonderheit im Bezug auf Eierstockkrebs ist, dass das Risiko nach dem 80. Lebensjahr wieder zu sinken beginnt. Gründe hierfür sind allerdings von der Wissenschaft nicht gegeben. Möglich wäre, dass jene Frauen, die bis zum Alter von 80 Jahren noch keinen Krebs hatten, schlicht keinen Risikofaktoren ausgesetzt gewesen sind.
Viele Faktoren
Es hat sich gezeigt, dass eine Vielzahl von Faktoren, und vermutlich deren Kombination, zur Entstehung von Eierstockkrebs beitragen können. Dabei variieren die Faktoren hinsichtlich der Entstehung eines bestimmten Ovarialkrebstyps.
Gerade die Masse an Risikofaktoren kann zu dem Eindruck führen, Eierstockkrebs sei eine sehr häufige Erkrankung. Allerdings betrifft dieser Krebs lediglich 0,01 % der Frauen weltweit. Darüber hinaus ist nicht bekannt, wie die Kombination von Risikofaktoren aussehen muss, damit sich tatsächlich ein Karzinom bildet. Etliche Faktoren können zudem leicht vermieden werden.
Zu besseren Übersicht werden im Folgenden die Hauptursachen für Eierstockkrebs noch einmal im Überblick dargestellt:
- Kinderlosigkeit
- häufiger Eisprung
- diverse Mutationen (besonders von brca-1 und brca-2)
- diverse erbliche Krankheiten ( unter anderem das Lynch-Syndrom, das Peutz-Jeghers-Syndrom oder das Maffucci-Syndrom)
- Rauchen
- Ovarialkarzinom
- Pestizide und Herbizide
- Endometriose
- Postmenopausale Hormontherapien
Kurzübersicht
Vor allem Frauen mit einer genetischen Vorbelastung haben ein höheres Risiko, an Eierstockkrebs zu erkranken. Trat in der Familie bei Verwandten ersten Grades, also z.B. bei der Mutter, Eierstock-, Gebärmutterhals– oder Brustkrebs auf, steigt das Risiko einer Erkrankung an. Auch Frauen, die an Darmkrebs, Gebärmutterhalskrebs oder Brustkrebs erkrankt sind oder waren, haben ein hohes Risiko, Eierstockkrebs zu bekommen.
Je älter Frauen werden, desto höher ist die Wahrscheinlichkeit, einen Tumor der Eierstöcke zu bekommen. Die meisten Betroffenen sind zwischen 60 und 70 Jahren alt, wenn sie erkranken.
Ein erhöhtes Risiko einer Erkrankung haben Frauen, die eine Hormonersatztherapie machen, um die Begleiterscheinungen während der Wechseljahre zu mildern. Oft werden Frauen zu Beginn der Wechseljahre von ihrem Frauenarzt Hormonpräparate verschrieben, die sie über einen längeren Zeitraum einnehmen. Diese können Eierstockkrebs begünstigen.
Kinderlose Frauen, die nie schwanger waren, haben ein höheres Erkrankungsrisiko als Frauen, die Kinder bekommen haben. Sowohl gewollte als auch ungewollte Kinderlosigkeit sind Faktoren für eine Erkrankung. Wer im Rahmen einer Hormontherapie zur Behandlung bei Kinderwunsch Medikamente nehmen muss oder musste, um den Eisprung zu stimulieren, kann leichter an Eierstockkrebs erkranken.
Ein weiterer Risikofaktor ist Übergewicht und Fettleibigkeit. Frauen, die vor dem 12. Lebensjahr ihre erste Regel hatten, und Frauen, deren letzte Regel nach dem 50. Lebensjahr zum letzten Mal auftrat, sind ebenfalls einem höheren Risiko einer Erkrankung ausgesetzt.
Rauchen ist ein weiterer Risikofaktor und sollte vermieden werden.
Symptome & Anzeichen
Frühe Anzeichen und Symptome von Eierstockkrebs können fehlen oder nur sehr sein. In den meisten Fällen existieren Symptome über mehrere Monate hinweg, bevor sie erkannt und behandelt werden. Die Symptome können unter Umständen zunächst auch als Reizdarmsyndrom fehldiagnostiziert werden.
Die frühen Stadien des Eierstockkrebses neigen dazu, schmerzfrei zu verlaufen. Zudem können die Symptome je nach Typ des Karzinoms variieren. Tumore mit niedrigem malignem Potential, auch Borderline-Tumoren genannt, verursachen keine Erhöhung des CA125-Spiegels (Tumormarker, Krebsantigen) und sind mittels Ultraschall nicht identifizierbar.
Die typischen Symptome eines solchen Tumors können Blähungen oder Beckenschmerzen umfassen. Besonders große Tumore neigen dazu, gutartig oder grenzwertig, also gering kanzerös, zu sein.
Die typischsten Symptome von Eierstockkrebs sind:
- Blähungen,
- Bauch– oder Beckenschmerzen
- sowie andere Beckenbeschwerden,
- Rückenschmerzen,
- eine unregelmäßige Menstruation
- oder postmenopausale vaginale Blutungen,
- Schmerzen und Blutungen nach oder während des Geschlechtsverkehrs,
- Appetitlosigkeit,
- Müdigkeit,
- Durchfall,
- Verdauungsstörungen,
- Sodbrennen,
- Verstopfung,
- Übelkeit,
- Völlegefühl
- und möglicherweise Harndrangsymptome.
Viele Patientinnen klagen darüber hinaus über ein häufigeres Wasserlassen.
Ein wachsender Tumor kann Schmerzen verursachen, wenn sich eine Torsion (Verdrehen) der Eierstöcke entwickelt. Symptome können auch dann verursacht werden, wenn das Tumorgewebe auf die anderen Organe im Bauchraum und der Beckenhöhle drückt. Das gilt in gleichem Maße auch für wachsende Metastasen.
Wenn diese Symptome häufiger oder stärker als gewöhnlich auftreten, vor allem nach einer nicht signifikanten Anamnese solcher Symptome, wird an Eierstockkrebs gedacht. Metastasen können unter anderem sogenannte Nabelmetastasen (seltene Hautmetastasen) verursachen.
In seltenen Fällen können Teratome ein zunehmendes Teratomsyndrom oder eine Gliomatosis cerebri (Hirntumor) verursachen. Die meisten Patientinnen klagen über Menometrorrhagie und abnorme vaginale Blutungen nach der Menopause. Andere häufige Symptome bei Eierstockkrebs sind Hirsutismus, Bauchschmerzen sowie Virilisierung (Vermännlichung).
Jugendliche & Kinder
Bei Jugendlichen oder Kindern mit Ovarialtumoren können die Symptome ein wenig von den typischen Symptomen abweichen. Dies liegt in der Regel daran, dass sich hier die Eierstöcke noch nicht vollständig entwickelt haben.

Bei Kinder können die Symptome anders ausfallen
Pixabay / mohamed_hassan
Starke Bauchschmerzen, Reizungen des Peritoneums oder Blutungen treten beispielsweise vermehrt auf. Darüber hinaus können bestimmte Tumore einige Hormone produzieren, die dazu führen, dass sich die geschlechtliche Entwicklung des Kindes anders gestaltet, als bei Gleichaltrigen.
Bei präpubertären Kindern setzt so zum Beispiel spontan die Pubertät ein, obgleich es hierfür noch zu früh sein mag. Bauchschmerzen und Blähungen, die insgesamt an Regelschmerzen erinnern, sind ebenfalls häufig.
Bei Jugendlichen mit Keimzelltumoren kann Amenorrhoe auftreten. Die Menstruation bleibt folglich aus. Wenn der Krebs fortgeschrittener wird, kann dies eine Ansammlung von Flüssigkeit im Bauch verursachen.
Wenn die Malignität bis zu dem Zeitpunkt, an dem sie Aszites, also eine Schwellung des Bauches, verursacht, nicht diagnostiziert wurde, wird sie typischerweise kurz danach deutlich festgestellt. Fortgeschrittene Krebserkrankungen können auch hier weitere recht individuelle Symptome hervorrufen.
Dies hängt zum einen von der Größe des Tumors sowie zum anderen seiner Ausbreitung und der Bildung von Metastasen in den Lymphknoten oder anderen Organen zusammen.
Tückische Erkrankung
Eierstockkrebs ist also besonders tückisch, weil er zu Beginn der Erkrankung keine größeren Beschwerden macht und deshalb lange nicht bemerkt wird. Außerdem treten oft Symptome auf, die auch Anzeichen für Probleme im Magen-Darmbereich sein können.
Ein Druckgefühl im unteren Bauchraum kann ebenso vorkommen wie Übelkeit und Verdauungsbeschwerden. Auch Völlegefühle, Blähungen und Appetitlosigkeit sind mögliche Symptome. Verstärkter Harndrang kann ein Anzeichen sein, wenn der Tumor auf die Harnblase drückt. Müdigkeit und Erschöpfungsgefühle sowie ein Abfall der Leistungsfähigkeit können genauso auftreten wie Verstopfung.
Manchmal vergrößert sich der Bauchumfang, weil der Körper Bauchwasser einlagert, und der Bauch wirkt größer, obwohl die Betroffenen genauso viel wiegen wie sonst oder sogar Abnehmen. Bei vielen Patientinnen treten Blutungen zwischen der eigentlichen Regel auf. Seltener sind wieder auftretende Blutungen bei Frauen nach den Wechseljahren.
Bei Eierstockkrebs im fortgeschrittenen Stadium kann es zu Fieber und Schweißausbrüchen in der Nacht kommen.
Ist das Karzinom weiter fortgeschritten und befindet sich in FIGO III, können sich in den Lymphknoten Metastasen bilden. Die Lymphknoten schwellen daraufhin stark an und lassen sich gut ertasten. Oft wird erst durch dieses Anschwellen eine Erkrankung mit Eierstockkrebs erkannt.
Im Stadium FIGO IV siedeln sich Metastasen außerhalb des Bauchraumes an und Symptome wie Bluthusten, Lungenentzündung oder Hustenanfälle können auftreten, wenn die Metastasen in die Lunge gewandert sind. Bei Befall der Leber sind Symptome wie Appetitlosigkeit, Übelkeit und Gewichtsverlust möglich.
Da zu Beginn der Erkrankung der Tumor nur die Eierstöcke befällt und viel Platz im Unterbauch hat, um sich auszubreiten, fällt Patientinnen lange nichts auf, sie leiden nicht unter Beschwerden. Oft wird erst im Spätstadium Eierstockkrebs erkannt.
Diagnose & Krankheitsverlauf
Die Diagnose von Ovarialkarzinom beginnt mit einer Anamnese und einer umfassenden körperlichen Untersuchung, die einschließlich einer gynäkologischen Untersuchung, beim Frauenarzt durchgeführt wird.
Anschließend wird oftmals ein Bluttest auf Krebsmarker und ein transvaginaler Ultraschall vorgenommen. Manchmal wird darüber hinaus eine rektovaginale Untersuchung zur Planung einer Operation durchgeführt.
Die konkrete Diagnose wird nämlich zumeist erst durch eine Operation bestätigt. Biopsien, also Gewebeproben für mikroskopische Analysen, können ebenfalls entnommen werden, um nach Krebszellen zu suchen. Dies hilft zu bestimmen, ob eine Eierstockwucherung gutartig oder bösartig ist.
Die Frühstadien des Eierstockkrebses sind schwer zu diagnostizieren, da hier die meisten Symptome gar nicht auftreten oder unspezifisch sind und daher für die Diagnose wenig nützen. Infolgedessen wird diese Krebsart selten diagnostiziert, bis sie sich ausbreitet und in ein späteres Stadium vorgerückt ist.
Darüber hinaus können die Symptome von Eierstockkrebs ähnlich dem Reizdarmsyndrom erscheinen. Bei Patienten, bei denen eine Schwangerschaft möglich ist, kann der Beta-HCG-Spiegel (Schwangerschaftshormone) während des Diagnoseprozesses gemessen werden.
Körperliche Untersuchung
Eine körperliche Untersuchung einschließlich der Beckenuntersuchung und des Beckenultraschall s sind für die genaue Diagnose essentiell. Bei der körperlichen Untersuchung kann sich beispielsweise auch eine Aszites (Flüssigkeit in der Bauchhöhle) zeigen, während die Untersuchung des Beckens eine Gewebeansammlung im Eierstock oder Bauchraum deutlich machen kann.
 Eine verdichtete Gewebeansammlung ist ein signifikanter Befund, der häufig auf Eierstockkrebs hinweist, insbesondere wenn er fest, knotig, unregelmäßig sowie eventuell beidseitig auftritt. An dieser Stelle sei jedoch auch darauf verwiesen, dass lediglich circa 15 % der Gewebemassen tatsächlich einen bösartigen Tumor darstellen.
Eine verdichtete Gewebeansammlung ist ein signifikanter Befund, der häufig auf Eierstockkrebs hinweist, insbesondere wenn er fest, knotig, unregelmäßig sowie eventuell beidseitig auftritt. An dieser Stelle sei jedoch auch darauf verwiesen, dass lediglich circa 15 % der Gewebemassen tatsächlich einen bösartigen Tumor darstellen.
Es gibt hierfür noch eine Reihe weiterer Erkrankungen wie beispielsweise eine follikuläre Eierstockyste, ein Leiomyom, Endometriose, eine Eileiterschwangerschaft oder eine Ovarialtorsion.
Eierstöcke, die vom Arzt durch die Bauchdecke ertastet werden können, sind auch ein Zeichen von Eierstockkrebs bei postmenopausalen Frauen. Andere Teile einer körperlichen Untersuchung bei Verdacht auf Eierstockkrebs können eine Brustuntersuchung und eine digitale rektale Untersuchung umfassen.
Die Palpation der umgebenden und entfernten Lymphknoten kann eine Lymphadenopathie zeigen, die auf eine Metastasierung hindeuten kann. Ein anderer Indikator könnte das Vorliegen eines Pleuraergusses sein, der beim Abhören des Brustraums festgestellt werden kann.
Labortests
Wenn ein Ovarialkarzinom zu den potentiell möglichen Diagnosen gehört, wird eine bestimmte Anzahl von Labortests durchgeführt. Hierfür wird ein komplettes Blutbild erstellt. Wenn ein Eierstockkrebs vorliegt, zeigen diese Tests häufig eine hohe Anzahl von Blutplättchen und einen niedrigen Blutnatriumspiegel.
Ein Bluttest für ein Markermolekül namens CA-125 ist darüber hinaus nützlich in der Differentialdiagnose. Liegt der CA-125-Spiegel bei prämenopausalen Patienten über 200 U/ml kann dies auf Eierstockkrebs hinweisen, ebenso wie eine Erhöhung über 35 U/ml bei Frauen, die bereits die Menopause überstanden haben.
Leider sind Untersuchungen des CA-125-Spiegels im Frühstadium des Eierstockkrebses nicht genau, da die Hälfte der Patienten mit Ovarialkarzinom im Stadium I einen normalen CA-125-Spiegel aufweisen. Dieses Markermolekül kann aber auch bei gutartigen Geschwüren erhöht sein. Darüber hinaus erhöht er sich bei Schwangerschaften, Endomitriose oder Darmentzündungen und weiteren Erkrankungen.
Mittels Bluttests können auch Typen von Eierstockkrebs bestimmt werden. Hier zeigt sich folglich nicht allein, ob Krebsmarker im Blut zu finden sind, sondern wie sich die weitere Zusammensetzung desselben gestaltet.
Relevant ist hier beispielsweise auch, ob der Hormonhaushalt einer Frau normal ist. Eine Erhöhung des Hormons Testosteron beispielsweise ist nicht selten ebenfalls ein Marker für eine Erkrankung der Ovarien. Leider sind Bluttests nach wie vor nicht zu 100 % zuverlässig. Die derzeitige Forschung sucht aus diesem Grund nach Wegen, die diagnostische Genauigkeit zu verbessern.
Die Herausforderung besteht hierbei vor allem darin, dass selbst Tests mit sehr hoher Sensitivität und Spezifität immer noch zu einer Reihe von falsch positiven Ergebnissen führen, was wiederum zu Problemen wie der Durchführung von chirurgischen Eingriffen führen kann, bei denen hernach kein Krebs gefunden wird.
Diagnose: Tumor
Ist belegt, dass es sich bei der Wucherung in den Eierstöcken um einen Tumor handelt, werden in der Regel bildgebende Verfahren eingesetzt, um nähere Informationen zur genauen Lage, Größe und Ausbreitung des Karzinoms zu erhalten.
CT-Scans werden hierbei bevorzugt, um das Ausmaß des Tumors in der Bauchhöhle zu beurteilen. Verwendet werden kann hierfür aber auch eine Magnetresonanztomographie (MRT). Günstig am CT-Scanning ist, dass hierdurch auch kann auch Flüssigkeiten von Tumoren im Abdomen differenziert werden können.
Dieser Test kann jedoch kleinere Tumoren nicht erkennen. CT und MRT werden aber auch dazu verwendet, Aufnahmen des restlichen Körpers zu machen, um Metastasen in anderen Körperbereichen wie der Brust oder einen etwaigen Pleuraerguss zu identifizieren.
Häufigkeit & Diagnosedaten
Eierstockkrebs gehört zu den vergleichsweise selteneren Krebserkrankungen. Er ist die siebt häufigste Krebserkrankung und die acht häufigste Todesursache bei Krebs bei Frauen weltweit. So sterben jährlich circa 150 000 Frauen an dieser Krankheit.

Pixabay / 905513
Zwischen 200 000 und etwa 1 000 000 Personen erkranken jedes Jahr an einem Typ von Ovarialkrebs. Die Fallzahlen hierzu beruhen jedoch allein auf Schätzungen, nicht auf umfassenden statistischen Erhebungen.
Der Grund hierfür ist, dass es in vielen Ländern keine umfangreiche medizinische Versorgung und nur eine unzureichende Falldokumentation gibt. Hier werden Eierstockkarzinome vermutlich erst spät oder gar nicht erkannt. Viele Wissenschaftler korrigieren aus diesem Grund die Zahlen eher nach oben. Darüber hinaus wird vermutet, dass die Fälle von Eierstockkrebs in den vergangenen Jahren zugenommen haben.
Wesentlich für die Entstehung eines Ovarialkarzinoms ist das Alter der Patientinnen. Im Schnitt ist eine Betroffene bei der Erstdiagnose zwischen 60 und 63 Jahre alt. Ein Grund hierfür liegt darin, dass sich der Krebs besonders gut dann entwickeln kann, wenn die Menopause bereits eingetreten ist.
Die Wahrscheinlichkeit, diese Krebsart noch vor dem Klimakterium zu bekommen, liegt unter 10 %. Die meisten Patientinnen sind hernach älter als 45 Jahre. Mit zunehmenden Alter steigt schließlich das Erkrankungsrisiko. Es sinkt allerdings ab einem ungefähren Alter von 80 Jahren wieder.
Herkunft & Länder
Die Herkunft einer Person spielt ebenfalls eine maßgebliche Rolle für das Risiko einer Krebsentstehung. Eierstockkrebs entsteht hernach in Nordamerika und Europa häufiger als in Afrika und Asien.
Im Jahr 2014 lag die Zahl der neuen Fälle beispielsweise in Industrieländern bei etwa 0,09 %, verglichen mit 0,05 % in den Entwicklungsländern. Insgesamt zeigt sich hier ein Anstieg der Fälle von etwa einem Drittel im Vergleich zu den 80er Jahren, der überwiegend in den Industrieländern zu beobachten ist.
Positiv zu verzeichnen ist, dass die Überlebensrate in den vergangenen Jahren ebenfalls zugenommen hat. So liegt die Fünf-Jahres-Überlebensrate aktuell etwa bei 50 % weltweit. Dies ist vorwiegend auf den besseren Diagnosemöglichkeiten sowie die effektivere Behandlung von Krebs zurückzuführen.
Komplikationen & Folgen
Es gibt eine Reihe diverser Komplikationen, die in Verbindung mit einem Ovarialkarzinom stehen können. Diese sind im Wesentlichen natürlich davon abhängig, welcher spezifische Krebstyp vorliegt, wie weit sich der Krebs ausgebreitet hat und in welchem Maße Metastasen vorliegen.
Diese gehören zu den wesentlichen Komplikationen einer Krebserkrankung. Die maßgeblichen Komplikationen des Ovarialkarzinoms können folglich die Ausbreitung des Krebses auf andere Organe, der Verlust von progressiven Funktionen verschiedener Organe, Aszites und Darmstörungen sein.
Jede dieser Funktionsbeeinträchtigungen kann per se tödlich für den Patienten sein. Darmobstruktionen an mehreren Stellen sind die häufigste unmittelbare Todesursache bei einer Eierstockkrebserkrankung. Bei Eierstockkrebs kann die Darmobstruktion entweder eine echte Obstruktion sein, bei der der Tumor den Darm blockiert, oder eine Pseudoobstruktion, wenn der Tumor eine normale Peristaltik verhindert.
Neben den Komplikationen, die sich durch den Krebs selbst und sein Wachstum ergeben, zeigt auch die Behandlung eines Ovarialkarzinoms gravierende Nebenwirkungen. So ist es nicht selten, dass die Patientin nicht infolge des Krebses, sondern durch eine Chemotherapie oder eine Strahlentherapie stirbt.
Dies ergibt sich vor allem deswegen, weil bei beiden Behandlungen nicht nur Krebszellen angegriffen, sondern auch gesunde Zellen in Mitleidenschaft gezogen werden.
Wann zum Arzt?
Wann sollte man zum Arzt gehen?
Wie viele Krebserkrankungen zeigt sich auch Eierstockkrebs erst in einem fortgeschrittenen Stadium. Symptome treten in der Frühphase dieser Krankheit zumeist gar nicht auf. Dies ist dahingehend negativ, da Krebs besser zu behandeln ist, wenn er früh entdeckt wird.
Aus diesem Grund empfiehlt es sich, wenn Frauen nicht erst einen Arzt aufsuchen, wenn bereits Symptome eines Ovarialkarzinoms eingetreten sind. Vielmehr ist es günstig, eine regelmäßige Routineuntersuchung beim Arzt vornehmen zu lassen.
Hier kann zum einen untersucht werden, ob Zysten in den Eierstöcken vorliegen, wie häufig die Ovulation erfolgt und ob es ein familiär gehäuftes Risiko für Eierstockkrebs gibt. Hernach kann der Arzt regelmäßig kontrollieren, ob sich Krebszellen gebildet haben und ob Wucherungen an den Eierstöcken vorhanden sind. Ratsam ist eine halbjährliche Untersuchung beim Frauenarzt, insofern dies nicht anders abgesprochen ist.
Hiervon abgesehen gilt selbstverständlich, dass ein Arzt aufgesucht werden sollte, wenn Schmerzen oder unangenehme Gefühle im Unterbauch und Becken zu spüren sind. Auch wer plötzlich unter Menstruationsschmerzen leidet oder ein Ausbleiben der Regel beziehungsweise Zwischenblutungen feststellt, sollte schnell seinen Frauenarzt kontaktieren.
Behandlung & Therapie
Sobald festgestellt wird, dass Eierstockkrebs, Eileiter oder primärer peritonealer Krebs vorhanden ist, wird die Behandlung von einem gynäkologischen Onkologen, also einem Arzt, der zur Behandlung von Krebserkrankungen des Fortpflanzungssystems einer Frau ausgebildet ist, geplant.
Gynäkologische Onkologen können Frauen mit Eierstockkrebs operieren und eine Strahlenbehandlung oder eine Chemotherapie vornehmen. Hierfür wird jedoch zunächst ein geeigneter Behandlungsplan entwickelt. Dabei werden das Alter der Betroffenen, ihr gesundheitlicher Zustand sowie die Ausmaße und der Typ des Krebses mit den Behandlungsoptionen in Einklang gebracht.
Die Behandlung beinhaltet in der Regel Operation und Chemotherapie und manchmal auch Strahlentherapie, unabhängig von der Art des Ovarialkarzinoms. Bei gut differenzierten bösartigen Tumoren kann die operative Behandlung ausreichend sein. Dies ist allerdings nur möglich, insofern der Krebs auf den Eierstock beschränkt ist.
Bei aggressiveren Tumoren im Eierstock kann eine Chemotherapie erforderlich sein. Für Patienten mit fortgeschrittener Erkrankung ist eine Kombination aus chirurgischer Reduktion mit einer Kombinationschemotherapie Standard. Metastasierende Tumore, gerade wenn sie sich außerhalb der Eierstöcke und des Eileiters ausgebreitet haben, werden nur selten operiert und eine Chemotherapie wird hier oft als nützlicher angesehen.
Im Folgenden werden die möglichen Therapieansätze für Eierstockkrebs ausführlicher dargestellt:
- Chirurgische Verfahren
- Chemotherapie
- Strahlentherapie
- Hormontherapie und Immuntherapie
- Nachsorge und palliativmedizinische Pflege
Kurzübersicht
Besteht der Verdacht auf Eierstockkrebs, wird der Gynäkologe zunächst den Bauchraum abtasten und mit Hilfe von Ultraschall die Scheide untersuchen, um eventuelle Tumore zu erkennen. Erst bei einer konkreten Diagnose wird ein CT oder MRT durchgeführt, um eine Operation und weitere Behandlungsmaßnahmen planen zu können und festzustellen, in welchem Stadium sich der Tumor befindet.
Chemotherapie
Wird bei einer Ultraschalluntersuchung nicht eindeutig festgestellt, ob der Tumor gut- oder bösartig ist, entnimmt der Arzt eine Probe und lässt diese untersuchen, um dann zu entscheiden, ob und wie operiert werden muss.
Bei einer Operation wird je nach Stadium der Tumor entweder ganz herausgenommen oder nur teilweise. In manchen Fällen werden außerdem die Gebärmutter und weitere Organe wie Teile des Darms oder auch die Lymphknoten entnommen, die befallen sind.
Danach erfolgt in den meisten Fällen eine Chemotherapie, um Metastasen zu zerstören und die Neubildung von Krebszellen zu bekämpfen. Ist der Krebs noch im Frühstadium, kann oft auch auf Chemotherapie verzichtet und nur eine Operation durchgeführt werden.
Wird Eierstockkrebs in den Stadien FIGO I und II erkannt, sind die Heilungschancen gut. Bei einer Erkrankung in Stadium III und IV sinken die Chancen auf Genesung, da der Krebs bereits sehr weit fortgeschritten ist. Im Endstadium IV liegt die Lebenserwartung ab Diagnose bei durchschnittlich 14 Monaten.
Die Rate der Frauen, die 5 Jahre nach Auftreten der Krankheit noch leben, liegt bei 41%. Ist der Krebs nur auf die Eierstöcke begrenzt, leben viele Patientinnen auch noch 15 Jahre nach der ersten Diagnose. Eierstockkrebs ist heimtückisch und verursacht lange keine Beschwerden. Deshalb zählt er zu den gynäkologischen Krebsarten, die die schlechtesten Heilungschancen haben.
Chirurgische Verfahren
Den Beginn einer Behandlung gegen Eierstockkrebs bildet die Chirurgie. Sie ist seit Jahrzehnten der Standard bei der Krebstherapie und kann bereits deswegen notwendig sein, um eine Probe für die Diagnose zu erhalten.
Die Operation hängt von dem Ausmaß der naheliegenden Invasion anderen Gewebes durch den Krebs ab, wenn er diagnostiziert wird. Dieses Ausmaß des Krebses wird beschrieben, indem man ihm ein Stadium, den angenommenen Typ und den Grad des Krebses zuordnet. Der gynäkologische Chirurg kann hernach eine oder beide Eierstöcke entfernen (Oophorektomie).
Die Eileiter (Salpingektomie), die Gebärmutter (Hysterektomie) und das Bauchfell (Omentektomie) können ebenfalls entfernt werden. Normalerweise werden alle diese Organe entfernt, wenn der Krebs sehr weit fortgeschritten ist.
Je nach Grad
Bei geringgradigen, unilateralen Stadien-IA-Karzinomen werden nur der betroffene Eierstock, insofern dieser unverletzt ist, und Eileiter entfernt. Dies kann besonders bei jungen Menschen geschehen, die ihre Fruchtbarkeit erhalten möchten. Hier besteht jedoch ein Risiko für mikroskopische Metastasen, die noch nicht entdeckt wurden. Wenn Metastasen gefunden werden, ist hernach eine zweite Operation zur Entfernung des verbleibenden Eierstocks und des Uterus erforderlich.
Wenn ein Tumor bei einer prämenopausalen Frau während der Operation als Tumor mit niedrigem malignem Potential erkannt wird und es sich eindeutig um ein Stadium I handelt, wird nur der betroffene Eierstock entfernt.
Für postmenopausale Frauen mit Tumoren mit niedrigem malignem Potential ist allerdings eine Hysterektomie mit bilateraler Salpingoophorektomie immer noch die bevorzugte Option. Bei Kindern oder Jugendlichen mit Eierstockkrebs versuchen Chirurgen typischerweise, einen Eierstock zu erhalten, um den Abschluss der Pubertät zu ermöglichen.
Wenn sich der Krebs allerdings bereits im Körper ausgebreitet hat, ist dies nicht immer möglich. Das trifft vor allem auf die sogenannten Dysgerminome zu, die in etwa 15 % der Fälle beide Eierstöcke betreffen.
Menschen mit geringgradigen, also gut differenzierten, Tumoren werden in der Regel nur operativ behandelt. Bei vielen Frauen erhält dies entweder die Fruchtbarkeit oder gewährt eine weitere Normalisierung des Hormonhaushaltes des Körpers. Bei erweiterten Krebserkrankungen kommt dies jedoch nicht zum Tragen. Hier müssen oftmals alle betroffenen Organe entfernt werden.
Fortgeschritten
Bei fortgeschrittenen Ovarialkarzinomen, bei denen eine vollständige Entfernung nicht infrage kommt, wird bei einer Operation schließlich so viel Tumor wie möglich entfernt. Diese Operation ist nicht immer erfolgreich.
Am schlechtesten stehen hier die Chancen bei Frauen mit ausgedehnten Metastasen im Peritoneum, bei Stadium-IV-Krebserkrankungen oder Metastasen in der Leber. Solche Operationen werden normalerweise nur einmal durchgeführt.
Aus diesem Grund gehen Chirurgen hierbei sehr gründlich vor und es wird versucht neben dem Haupttumor auch die meisten Metastasen zu entfernen. Hierdurch werden viele Zellen, die gegen eine Chemotherapie resistent sind, entfernt, und abgestorbenen Zellen werden ebenfalls beseitigt. Dadurch kann die Chemotherapie die verbleibenden Krebszellen, die eher schnell wachsend und daher chemosensitiv sind, besser erreichen.
Bei fortgeschrittenem Karzinom wird die Laparoskopie nicht verwendet, da bei der Metastasenentfernung der Zugang zur gesamten Peritonealhöhle erforderlich ist. Abhängig vom Ausmaß des Krebses können die Verfahren eine beidseitige Salpingoophorektomie, Biopsien im gesamten Peritoneum und im abdominalen Lymphsystem, eine Omentektomie, eine Splenektomie, die Darmresektion, eine Appendektomie oder sogar eine Beckenexenteration umfassen.
Um Eierstockkrebs vollständig entfernen zu können, kann eine Lymphadenektomie in die Operation eingeschlossen werden. Dies ist besonders wichtig bei Keimzelltumoren, da sie häufig in benachbarte Lymphknoten metastasieren.
Wiederkehrend
Wenn Eierstockkrebs wiederkehrt, ist eine sekundäre Operation nur bedingt eine Behandlungsoption. Dies hängt davon ab, wie leicht der Tumor entfernt werden kann, wieviel Flüssigkeit sich im Bauch angesammelt hat, und in welchem gesundheitlichen Zustand sich die Patientin befindet.
Allerdings bergen Operationen stets Nebenwirkungen. Aus diesem Grund gilt es, die Anzahl der Eingriffe möglichst gering zu halten. Zudem schaden Operationen der Gesundheit dahingehend, dass in der Regenerationsphase nur bedingt andere Behandlungen möglich sind. Nebenwirkungen sind im Wesentlichen davon abhängig, welche Organe von einem chirurgischen Eingriff betroffen sind.
Die Hauptnebenwirkung einer Oophorektomie bei jüngeren Frauen ist die frühe Menopause, die unter anderem Osteoporose verursachen kann. Nach der Operation kann daher insbesondere bei jüngeren Frauen eine Hormonersatztherapie erwogen werden.
Diese Therapie kann aus einer Kombination von Östrogen und Progesteron bestehen.Ist nach einer Hysterektomie noch ein Teil des Uterus vorhanden, erhöht das hernach unkontrolliert freigesetzte Östrogen dramatisch das Risiko für Endometriumkarzinom.
Frauen, die aufgrund von Eierstockkrebs chirurgisch behandelt wurden, werden normalerweise danach für einige Tage im Krankenhaus behandelt. Anschließend folgt eine ein bis zwei Monate währende Heilungsphase daheim.
Die Ergebnisse der Chirurgie sind am besten in Krankenhäusern, die eine große Anzahl von Ovarialkarzinomoperationen durchführen. Alle Heilungschancen richten sich anschließend danach, welche Krebsart vorlag und wie viele Organe entfernt wurden. Die Heilungschancen steigen insgesamt, wenn großflächig Gewebe entnommen wurde.
Chemotherapie
Die Chemotherapie ist seit Jahrzehnten ein allgemeiner Standard für die Behandlung von Eierstockkrebs. Allerdings gibt es hier keine einheitliche Vorgehensweise. Das bedeutet, dass die Behandlung vergleichsweise individuell sein kann.
 Nach der Operation wird gegebenenfalls eine Chemotherapie zur Behandlung von Resterkrankungen eingesetzt. In einigen Fällen kann es einen Grund geben, zuerst eine Chemotherapie durchzuführen und erst im Anschluss hieran zu operieren. Dies wird als neoadjuvante Chemotherapie bezeichnet und kommt häufig vor, wenn ein Tumor nicht vollständig entfernt oder durch eine Operation optimal geschwächt werden kann.
Nach der Operation wird gegebenenfalls eine Chemotherapie zur Behandlung von Resterkrankungen eingesetzt. In einigen Fällen kann es einen Grund geben, zuerst eine Chemotherapie durchzuführen und erst im Anschluss hieran zu operieren. Dies wird als neoadjuvante Chemotherapie bezeichnet und kommt häufig vor, wenn ein Tumor nicht vollständig entfernt oder durch eine Operation optimal geschwächt werden kann.
Obwohl bisher nicht gezeigt wurde, dass dies die Chance für eine Heilung erhöht, kann doch das Risiko von Komplikationen nach der Operation hierdurch reduziert werden. Eine adjuvante Chemotherapie wird bei Stadium-1-Krebs typischerweise dann angewendet, wenn der Tumor einen hohen histologischen Grad (Grad 3) oder den höchsten Unterzustand, also das Stadium Ic, aufweist.
Wenn der Krebs Stadium IV erreicht hat, wird eine Chemotherapie oftmals angewendet, um das Überleben verlängern. Die Chemotherapie ist also lediglich bei etwa 20 % der fortgeschrittenen Ovarialkarzinome kurativ.
Die Chemotherapie bei Eierstockkrebs besteht typischerweise aus Platin, einer Gruppe von platinbasierten Arzneimitteln, die wiederum mit anderen Mitteln kombiniert werden. Übliche Therapien können beispielsweise Paclitaxel, Cisplatin, oder Gemcitabin einschließen.
Die vom Arzt zusammengesetzte Therapie kann schließlich intravenös oder in der Peritonealhöhle verabreicht werden. Obwohl eine intraperitoneale Chemotherapie mit einem längeren behandlungsübergreifenden und gesamten Überleben assoziiert ist, verursacht sie auch mehr unerwünschte Nebenwirkungen als eine intravenöse Chemotherapie.
Diese Vorgehensweise wird hauptsächlich verwendet, wenn der Krebs optimal geschwächt ist. Intraperitoneale Chemotherapie kann sehr wirksam sein, da sich Eierstockkrebs hauptsächlich in der Peritonealhöhle ausbreitet und höhere Dosen der Medikamente die Tumoren auf diese Weise erreichen können.
Nebenwirkungen
Es ist bekannt, dass eine Chemotherapie eine Reihe von gravierenden Nebenwirkungen nach sich zieht, die unter Umständen sogar tödlich sein können. Abhängig ist der Grad an Nebenwirkungen von den verwendeten Medikamenten sowie der körperlichen Verfassung der Patientin. Aber auch der Behandlungszyklus spielt eine Rolle.
Typische Behandlungszyklen umfassen eine Behandlung alle drei Wochen wiederholt wird. Weniger als insgesamt sechs Wochen der Behandlung sind weniger effektiv als acht Wochen oder mehr. Dies gilt aber nicht für jede Krebsart. Keimzellkarzinome werden beispielsweise anders behandelt als andere Ovarialkarzinome. Hier werden Medikamenten zum Beispiel fünf Tagen alle drei Wochen für drei bis vier Zyklen verabreicht.
Strahlentherapie
Neben der Chemotherapie ist auch eine Strahlentherapie oftmals Teil des Behandlungsplanes bei einer Eierstockkrebserkrankung. Ob diese Behandlung zum Einsatz kommt, hängt im Wesentlichen vom Krebstyp ab.

Strahlentherapie
Dysgerminome beispielsweise werden am wirksamsten mit Bestrahlung behandelt, obwohl dies zur Unfruchtbarkeit der Betroffenen führen kann. Allerdings ist hier im Wesentlichen eine deutliche Verminderung des Tumors möglich, was hernach beispielsweise eine Operation ermöglichen kann.
In Stadium II der Krebserkrankung wird eine Strahlentherapie nach der Operation verwendet, wenn die Möglichkeit einer Restkrankheit im Becken besteht, das Abdomen jedoch krebsfrei ist. Strahlentherapie kann auch in der palliativen Versorgung von fortgeschrittenen Krebserkrankungen eingesetzt werden.
Ein typischer Verlauf der Strahlentherapie bei Eierstockkrebs ist eine Sitzung etwa fünf Tage pro Woche für circa drei bis vier Wochen. Dies kann für den Patienten durchaus belastend sein. Neuere Verfahren arbeiten aus diesem Grund mit Strahlungsimplantaten. Diese werden in die betroffenen Regionen eingesetzt und senden in regelmäßigen Dosen Strahlung aus. Dies erleichtert das Leben der Betroffenen durchaus. Allerdings kann so kaum noch eine Anpassung der Strahlendosis vorgenommen werden.
Ebenso wie die Chemotherapie führt auch die Bestrahlung zu teilweise gravierenden Nebenwirkungen. Häufig klagen Patienten beispielsweise über Durchfall, Verstopfungen und häufiges Wasserlassen. Der allgemeine Gesundheitszustand der betroffenen Frauen verschlechtert sich in der Regel durch die Behandlung. Oftmals gibt es jedoch hierfür keine zuverlässige Alternative.
Hormon- & Immuntherapie
Hormontherapie und Immuntherapie
Trotz der Tatsache, dass etwa 60 % der Ovarialtumoren Östrogenrezeptoren haben, reagiert Ovarialkrebs nur selten auf eine hormonelle Behandlungen. Östrogen alleine hat keinen Einfluss auf den Krebs und Tamoxifen und Letrozol sind vergleichsweise selten wirksam.
Dennoch ist diese Therapieform nicht ausgeschlossen. Sie zeigt sich beispielsweise dann als hilfreich, wenn der Krebs bereits Metastasen gebildet hat und diese unter anderem im Brustgewebe oder der Leber zu finden sind. Darüber hinaus gibt es eine Reihe von Eierstockkrebstypen, die mit dem Hormonhaushalt korrelieren. Diese Typen lassen sich, ebenso wie viele Arten von Brustkrebs, gut mit einer Hormontherapie behandeln.
Im Vergleich zur Hormontherapie handelt es sich bei der Immuntherapie um ein vergleichsweise neues Verfahren, das sich zum Teil noch in der Erforschung befindet. Diese Behandlung soll vor allem dann eingesetzt werden, wenn der Tumor auf verschiedene Behandlungsformen nicht reagiert hat und scheinbar resistent gegen Strahlen-, Chemo- und Hormontherapie ist.
Hernach werden dem Körper Krebsimpfstoffe verabreicht, die eine Immunreaktion hervorrufen. Dadurch sollen körpereigene Antikörper das Krebsgewebe angreifen. Inwieweit dieser Therapieansatz funktioniert, ist jedoch noch nicht belegt. Darüber hinaus werden die meisten Impfstoffe, die selbstverständlich nicht präventiv verabreicht werden können, noch erprobt.
Die Nachsorge
Die spezifische Nachsorge einer Behandlung gegen Ovarialkarzinome hängt im Wesentlichen von der Art und dem Stadium des Eierstockkrebses ab. Zudem spielt die Art der Behandlung und das weitere Vorhandensein von Symptomen eine maßgebliche Rolle.
Denn nicht selten klagen Patientinnen auch nach der Therapie über Schmerzen, Blutungen und hormonelle Veränderungen. In der Regel wird zunächst alle zwei bis drei Monate ein Kontrolltermin vereinbart, gefolgt von Nachsorgeterminen zweimal pro Jahr für bis zu fünf Jahre.
Welche Tests durchgeführt werden, hängt im Wesentlichen vom vormaligen Tumortyp ab. Bei Frauen mit Keimzelltumoren umfassen Nachsorgeuntersuchungen im Allgemeinen Überprüfungen von Alpha-Fetoprotein sowie Choriongonadotropin. Für Frauen mit Stromakrebs sind Tests auf Hormone wie Östrogen, Testosteron und Inhibin hilfreich.
Bei Dysgerminomen wird Laktatdehydrogenase verwendet, um auf Rezidive zu testen. Bei epithelialen Ovarialkarzinomen ist die CA-125-Spiegelmessung dabei der häufigste Test zur Nachbeobachtung. Eine Behandlung jedoch, die nur auf einem erhöhten CA-125-Spiegeln und nicht auf Symptomen beruht, kann sich durchaus als negativ erweisen.
Aus diesem Grund wird aktuell auch darüber diskutiert, die Nachsorge bei dieser Krebserkrankung deutlich umfangreicher zu gestalten. Wenn gewünscht, kann auch eine CT-Bildgebung verwendet werden, obwohl dies nicht üblich ist. Wenn ein Tumor leicht abgebildet werden kann, kann die Bildgebung verwendet werden, um den Fortschritt der Behandlung zu überwachen.
Gerade dann, wenn der Tumor sich als resistent gegen eine Behandlung erweist und der Krebs bereits sehr weit fortgeschritten ist, ist oftmals keine heilungsversprechende Therapie mehr möglich. In diesen Fällen geht es hernach lediglich darum, das Leben des Patienten zu verlängern und es darüber hinaus so angenehm wie möglich zu gestalten. Dies geschieht mittels der sogenannten Palliativpflege.
Palliativpflege
Die Palliativpflege konzentriert sich allein auf die Linderung von Symptomen und die Erhöhung oder Erhaltung der Lebensqualität. Diese Art von Behandlung dient niemals dazu, den Krebs zu heilen. Manchmal wird diese Therapie bereits während der Diagnose als Teil des Behandlungsplans für eine Person mit fortgeschrittenem Ovarialkarzinom oder Patienten mit signifikanten Symptomen empfohlen.
 Palliative Pflege kann die Behandlung von Symptomen und Komplikationen des Krebses umfassen. Sie richtet sich also beispielsweise gegen Schmerzen, Übelkeit, Verstopfung, Aszites, Darmverschluss, Ödeme oder einen Pleuraerguss, der die Atmung beeinträchtigt.
Palliative Pflege kann die Behandlung von Symptomen und Komplikationen des Krebses umfassen. Sie richtet sich also beispielsweise gegen Schmerzen, Übelkeit, Verstopfung, Aszites, Darmverschluss, Ödeme oder einen Pleuraerguss, der die Atmung beeinträchtigt.
Besonders wenn der Krebs voranschreitet und unheilbar wird, wird die Behandlung von Symptomen eines der Hauptziele der Therapie. Palliativpflege kann auch dazu beitragen, bei der Entscheidungsfindung zu helfen, zum Beispiel, ob oder wann Hospizversorgung angemessen ist und was der bevorzugte Ort für den Patienten bei der Betreuung am Lebensende ist.
Leider haben auch palliative Maßnahmen Nebenwirkungen, die zum Teil eine gegenteilige Wirkung haben und das Leben des Patienten sowie dessen Gesundheit wesentlich negativ beeinträchtigen können.
Eine palliative Operation kann beispielsweise zu einem Kurzdarmsyndrom, einer Fistel oder einer Obstruktion führen. Andererseits kann eine Operation erforderlich sein, jedoch nicht durchgeführt werden, da die Betroffene hierfür nicht stabil genug ist. Operationen sind folglich stets ein Drahtseilakt. Es gilt sie zu vermeiden, insofern dies möglich ist.
Das gilt auch für andere, recht drastische palliative Behandlungen, wie die Strahlen- und die Chemotherapie. Beide sollen bewirken, dass der Krebs sich nicht weiter im Körper der Patientin ausbreitet. Hierfür werden wesentlich kürzere und weniger intensive Behandlungen angesetzt, als bei einer normalen Therapie mit Heilungsaussichten.
Allerdings können auch dann Nebenwirkungen eintreten. Abhängig ist der Einsatz solcher Behandlungsmethoden von den spezifischen Symptomen und dem Leidensdruck des Patienten.
Andere Behandlungen von Komplikationen können die totale parenterale Ernährung, eine rückstandsarme Diät, palliative Gastrostomie und adäquate Schmerzkontrolle umfassen. Hierfür können diverse Medikamente zum Einsatz kommen.
Im Überblick
Insgesamt gesehen, sind die Behandlungsmöglichkeiten bei Eierstockkrebs vielfältig. Eine Heilung kann jedoch bislang mit keiner der angebotenen Therapien versprochen werden. Dies liegt vor allem daran, dass bislang noch keine genauen Ursachen für den Krebs gefunden werden konnten und lediglich Risikofaktoren bekannt sind.
Daher weiß die Medizin aktuell noch nicht, welche Möglichkeiten für eine Behandlung den Ursachen entgegenwirken könnte. Allerdings wird auf dem Gebiet viel Forschung betrieben, sodass sich Behandlungen stets verbessern. Dadurch haben sich Heilungschancen insgesamt in den vergangenen Jahren wesentlich gebessert.
Vorbeugung & Prävention
Eierstockkrebs vorbeugen – Die Präventionsmaßnahmen
Da die genauen Ursachen für Eierstockkrebs bislang noch nicht bekannt sind, gibt es lediglich eine Reihe von Maßnahmen, die dabei helfen, mögliche Risikofaktoren zu vermeiden.
Die Suppression des Eisprungs, die ansonsten die innere Eierstockauskleidung schädigen und folglich die Zellneubildung anregen würde, gilt als wesentlicher Schutz vor Eierstockkrebs. Dieser Effekt kann erreicht werden, wenn eine Frau schwanger wird und schließlich ein Kind bekommt.
Durch die Schwangerschaft wird der Eisprung verhindert. Jede Geburt verringert das Risiko von Eierstockkrebs mehr. Dieser Effekt wird von Ärzten bis zu einer Anzahl von fünf Geburten gesehen. Das gilt gerade für Frauen, die sich bei der ersten Schwangerschaft in einem noch jungen Alter befinden. Im Anschluss an die Schwangerschaft schützt zudem das Stillen.
Darüber hinaus gibt es eine Reihe oraler Kontrazeptiva, die ebenfalls den Eisprung unterdrücken und hernach Ovarialkarzinomen vorbeugen. Kombinierte orale Kontrazeptiva reduzieren das Risiko für Eierstockkrebs um etwa die Hälfte.
Die schützende Wirkung kombinierter oraler Kontrazeptiva kann sogar bis zu 30 Jahre nach dem Absetzen anhalten. Allerdings sind diese Mittel bekanntlich mit einer Vielzahl an, zum Teil sehr gravierenden, Nebenwirkungen verbunden. Eine Einnahme sollte daher stets mit einem Arzt abgesprochen und vorher gründlich durchdacht werden.
Die Sterilisation
Eine Schutzfunktion hat selbstverständlich auch die Sterilisation. Die sogenannte Tuballigatur ist schützend, da Karzinogene nicht in der Lage sind, über die Vagina, den Uterus und die Eileiter in den Eierstock und die Fimbrien zu gelangen.
Die tubale Ligation schützt auch bei Frauen mit der BRCA1-Mutation, nicht jedoch jene mit der BRCA2-Mutation. Eine Hysterektomie reduziert das Risiko ebenfalls und die Entfernung von Eileitern und Eierstöcken, die sogenannte bilaterale Salpingo-Oophorektomie, reduziert nicht nur das Risiko von Eierstockkrebs drastisch, sondern beugt ebenso Brustkrebs vor. Dies wird aktuell in verschiedenen Studien noch untersucht, da der Zusammenhang zwischen Hysterektomie und niedrigem Ovarialkrebsrisiko noch nicht genau erläutert werden kann.
Die Entfernung der Eierstöcke sowie eine Hysterektomie ist allerdings sehr drastisch und deswegen selbstverständlich nicht für jede Frau als Präventionsmaßnahme zu empfehlen. Menschen mit einem starken genetischen Risiko für Eierstockkrebs können hingegen die operative Entfernung ihrer Eierstöcke als vorbeugende Maßnahme in Erwägung ziehen. Aber auch dies wird oft erst nach Abschluss der gebärfähigen Jahre getan.
Das Risiko, dass bei jenen Frauen hernach noch Eierstockkrebs entsteht, ist um circa 98 % gemindert. Bei Frauen mit BRCA-Genmutationen werden in der Regel auch die Eileiter entfernt (Salpingo-Oophorektomie), da sie auch ein erhöhtes Risiko für Eileiterkrebs haben.
Ob eine operative Prävention überhaupt möglich ist, sollte vor einer Operation selbstverständlich abgeklärt werden. Hier reicht es nicht aus, dass eine genetische Prädisposition aufgrund der Familienanamnese vermutet wird.
Personen mit einer signifikanten familiären Häufigkeit in Bezug auf Eierstockkrebs werden daher häufig an einen genetischen Berater verwiesen, um zu sehen, ob bei genetischen Tests Mutationen der BRCA-Gene auftreten. Hernach muss ein Arzt über die Konsequenzen einer möglichen Operation aufklären. Nicht selten sind sie mit diversen Nebenwirkungen verbunden.
Gifte & Lebensstil
Neben dem Vermeiden des Eisprungs und operativen Maßnahmen, die beide vergleichsweise drastisch sind, gibt es selbstverständlich noch eine Reihe von Vorbeugungsmaßnahmen, die von jeder Frau leicht eingehalten werden können. Hierzu gehört beispielsweise, keinen ungeschützten Kontakt zu Pestiziden und Herbiziden zu haben.

Pixabay / wuzefe
Das bedeutet zum einen, dass Obst und Gemüse vor dem Verzehr stets gründlich gereinigt werden sollte. Zum anderen empfiehlt es sich, entsprechende Schutzkleidung zu tragen, insofern man mit diesen Mitteln direkten Kontakt hat.
Einige Ernährungsexperten raten auch zu einer vorbeugenden Diät, die auf großen Mengen an Carotin, Ballaststoffen und Vitaminen bei gleichzeitig geringen Mengen an Fett basiert.
So soll auch eine Diät mit nicht stärkehaltigen Gemüsen (etwa Knoblauch oder Spinat) schützend sein. Wissenschaftlich bewiesen sind diese Diäten und ihre schützende Funktion allerdings nicht. Eine gesunde Ernährung gilt jedoch generell für krebsvorbeugend.
Als wichtige Maßnahme beim Schutz gegen Eierstockkrebs gilt, wie auch bei den meisten anderen Krebsarten, der Verzicht auf Tabak und andere Rauchwaren. Hier gilt, dass gar nicht erst mit dem Rauchen begonnen werden sollte. Wer dennoch raucht, sollte schnell damit aufhören und sich gegebenenfalls über ein geeignetes Entzugsprogramm bei einer Suchttherapie informieren.
Prognose zur Heilung
Eierstockkrebs hat normalerweise eine relativ schlechte Prognose. Es ist unverhältnismäßig tödlich, weil es keinen klaren Früherkennungs- oder Screening-Test gibt, was bedeutet, dass die meisten Fälle erst im fortgeschrittenen Stadium diagnostiziert werden.
Eierstockkrebs metastasiert darüber hinaus früh in seiner Entwicklung, oft bevor er diagnostiziert wurde. Hochgradige Tumoren metastasieren dabei leichter als niedriggradige Tumoren. Typischerweise beginnen Tumorzellen zu metastasieren, indem sie in die Peritonealhöhle hineinwachsen.
Mehr als 60 % der Frauen mit Eierstockkrebs haben Krebs im Stadium III oder sogar im Stadium IV. Dann ist der Krebs bereits über die Eierstöcke hinaus in andere Bereiche des Körpers gewandert. Eierstockkrebs wirft außerdem Zellen in die natürlich vorkommende Flüssigkeit in der Bauchhöhle.
Diese Zellen können dann auf andere abdominale beziehungsweise peritoneale Strukturen übergehen. Das heißt, dass der Krebs leicht in die Gebärmutter, die Harnblase, den Darm, die Auskleidung der Darmwand und das Omentum eindringen kann, wobei neue Tumorwucherungen gebildet werden, bevor Krebs tatsächlich diagnostiziert wird.
Die Fünf-Jahres-Überlebensrate für alle Stadien des Eierstockkrebses beträgt aktuell in etwa 50 %, die Ein-Jahres-Überlebensrate beträgt 70 % und die Zehn-Jahres-Überlebensrate liegt bei gerade einmal 35 %.
Für Fälle, in denen eine Diagnose zu Beginn der Krankheit gestellt wird, wenn der Krebs noch auf den primären Standort beschränkt ist, beträgt die Fünf-Jahres-Überlebensrate hingegen sogar über 90 %.
Die Mehrheit der Frauen mit fortgeschrittener Erkrankung sprechen auf eine Erstbehandlung an, von denen wiederum die meisten eine vollständige Remission erreichen. Allerdings zeigen sich bei der Hälfte dieser Frauen nach spätestens vier Jahre nach der Behandlung erneut Krebszellen.
Metastasen & Überleben
Möglich sind bei Eierstockkrebs auch Hirnmetastasen. Diese treten häufiger bei Krebserkrankungen im Stadium III oder IV auf, können sich jedoch bei Eierstockkrebs bereits im Stadium I oder II zeigen. Menschen mit Hirnmetastasen haben eine relativ kurze Überlebenszeit. Diese liegt lediglich bei etwa 8 Monaten, obgleich Operation, Chemotherapie und Ganzhirnbestrahlung das Überleben verbessern können.
Das Überleben von Patienten mit Eierstockkrebs variiert signifikant mit dem entsprechenden Typ des Krebses. Dysgerminome haben eine sehr günstige Prognose. In frühen Stadien haben sie eine Fünf-Jahres-Überlebensrate von beinahe 97 %.
Keimstrangtumore haben ebenfalls eine recht günstige Prognose. Weil sie langsam wachsen, können selbst Patienten mit solchen Geschwüren, die Metastasen bilden, ein Jahrzehnt oder mehr überleben. Tumore mit einem niedrigen malignen Potential haben meist nur dann eine schlechte Prognose, wenn viele Metastasen in der Peritonealhöhle gefunden werden.
Prognostische Faktoren
Es gibt darüber hinaus eine Reihe von prognostischen Faktoren bei Eierstockkrebs. Positive prognostische Faktoren sind dabei diejenigen, die bessere Überlebenschancen anzeigen.
Sie umfassen eine:
- vollständige makroskopische Resektion,
- BRCA2-Mutationen,
- ein verhältnismäßig junges Alter (prämenopausal beziehungsweise unter 45 Jahre),
- einen niedrigen histologischen Grad,
- ein gemeinsames Auftreten mit einem Endometriumkarzinom
- und einen niedrigen CA-125-Spiegel
- wie auch, dass keine Restkrankheit nach der Operation im Stadium III und IV bestehen bleibt und der Krebs in einem Frühstadium entdeckt wurde.
Umgekehrt sind negative prognostische Faktoren alle diejenigen, die eine schlechtere Überlebenschance anzeigen. Hierzu gehören:
- eine Ruptur der Ovarialkapsel während der Operation,
- ein höheres Alter (postmenopausal oder über 45 Jahre),
- eine späte Entdeckung des Krebses im Stadium IV,
- ein hoher histologischer Grad,
- ein klarer Zelltyp,
- Oberbauchbeteiligung,
- hohe CA-125-Spiegel sowie
- das Vorhandensein von Tumorzellen im Blut.
Es zeigt sich folglich, dass eine eindeutige Prognose im Bezug auf die Heilung von Eierstockkrebs an dieser Stelle nicht gegeben werden kann. Die statistischen Angaben sprechen von einem vergleichsweise schlecht heilbaren Krebs.
Jedoch gibt es etliche Faktoren, die eine genaue Prognose ausmachen können und individuell durchaus stark variieren. Tatsächliche Prognosen kann daher nur der behandelnde Arzt erstellen. Darüber hinaus werden die Heilungschancen durch die Erforschung neuer Therapieansätze und Verbesserungen diagnostischer Verfahren zunehmend höher.
Aktuelle Forschung
Eierstockkrebs stellt für die Medizin in verschiedener Hinsicht eine Herausforderung dar: Zum einen kann diese Krebsart im Frühstadium nur sehr schlecht diagnostiziert werden, zum anderen sind die Behandlungen nicht immer wirksam und beinhalten darüber hinaus eine Menge Nebenwirkungen, die das Leben des Patienten durchaus gefährden können.
Aus diesem Grund ist der Eierstockkrebs für dir Forschung besonders interessant. Aktuell gibt es eine Menge Studien, die sich mit verschiedenen Aspekten dieser Krankheit beschäftigen. Im Folgenden werden einige Studienschwerpunkte hierzu näher beleuchtet.

Pixabay / jarmoluk
Wesentliche Schritte werden zurzeit im Bereich des Screenings unternommen. Screening durch Hysteroskopie, um Zellproben für histologische Untersuchung zu erhalten, werden gerade entwickelt. Dieser Test funktioniert ähnlich dem aktuellen Pap-Abstrich, der zum Nachweis von Gebärmutterhalskrebs verwendet wird.
Die Studie zum Ovarialkarzinom-Screening testet eine Screening-Technik, die CA-125-Bluttests mit transvaginalem Ultraschall kombinieren soll. Andere Studien deuten darauf hin, dass dieses Screening-Verfahren wirksam sein könnte.
Es ist jedoch noch nicht klar, ob dieser Ansatz tatsächlich dazu beitragen könnte, Leben zu retten, indem Eierstockkrebs frühzeitig diagnostiziert wird. Ein Hauptproblem beim Screening ist, dass nach wie vor Eierstockkrebs von Stadium I bis Stadium III schlecht erkannt wird, da der CA-125-Spiegel im Blut durch viele Faktoren beeinflusst sein kann.
Ein anderes Problem besteht darin, dass Screening-Methoden dazu neigen, zu viele verdächtige Läsionen zu finden, von denen die meisten kein Krebs sind. Nach wie vor können karzinogene Wucherungen erst durch eine Operation beurteilt werden.
Andere Früherkennungstest, wie etwa eine Untersuchung auf Mutationen der Gene brca-1 oder brca-2, werden zwar kontrovers diskutiert, sind aber in vielen Ländern bereits zugelassen.
Forschung & Studien
Forschung wird aber nicht nur im Bereich der Früherkennung, sondern auch hinsichtlich der Prognose durchgeführt. Hier geht es vor allem darum, den Krebs richtig einzuschätzen, was besonders dabei hilft, einen geeigneten Therapieansatz zu finden.
Jüngste Forschungsergebnisse zeigen beispielsweise, dass die Thrombozytose ein niedrigeres Überleben und Krebs im höheren Stadium vorhersagt. Die Prognoseforschung untersucht aber auch die Vorteile der Chirurgie für rezidivierenden Ovarialkarzinom. Bislang wird bei solchen, zumeist therapieresistenten Tumoren, von einer Operation abgesehen.
Die meisten Studien zum Thema Eierstockkrebs bewegen sich auf dem Gebiet der Behandlungsmöglichkeiten. Hierbei ist die Untersuchung der Immuntherapie am weitesten fortgeschritten. In Teilen wird das Verfahren sogar bereits angewendet.
Allerdings haben sich hierbei bislang nur wenig Erfolge eingestellt. Versuche mit der Injektion von zusätzlichen Antikörpern, beispielsweise dem sogenannten Bevacizumab, der das Wachstum neuer Blutgefäße im Krebs verlangsamt, haben jedoch vielversprechende Ergebnisse gezeigt, insbesondere in Kombination mit Pazopanib, das ebenfalls den Prozess des Blutgefäßwachstums verlangsamt.
Bevacizumab war insgesamt sehr wirksam in Voruntersuchungen an Stadium-III- und Stadium-IV-Karzinomen und wurde mit einer Ansprechrate von mindestens 10 % angegeben. Bevacizumab kann auch mit einer Platin-Chemotherapie kombiniert werden. Hierzu wurde eine Untersuchungsreihe vorgenommen, bei der bisher gute Ergebnisse erzielt werden konnten.
Ein Nachteil dieser Behandlungen ist das Nebenwirkungsprofil, das Bluthochdruck und Proteinurie einschließt. Das Medikament kann zudem auch Darmerkrankungen verschlimmern, was zu Fisteln oder Darmperforationen führt.
Ein weiteres Mittel, das im Bereich der Immuntherapien aktuell untersucht wird, ist Vintafolide. Es könnte sich als nützlich erweisen, da Folsäure-Rezeptoren bei vielen Eierstockkrebsarten überexprimiert werden. Eine weitere potenzielle Immuntherapie ist Trastuzumab, das gegen Tumore wirkt, die positiv auf bestimmte Mutationen reagieren. Die Antikörper Combretastatin und Pazopanib werden in Kombination für wiederkehrenden Eierstockkrebs erforscht.
Aktuelle Therapien
Wesentlich bei der Untersuchung von Behandlungsmethoden ist auch, die aktuell bestehenden Therapien zu verbessern. Chemotherapien sind bekanntlich für den Körper sehr gesundheitsbeeinträchtigend und können leicht zum Tod des Patienten führen, da neben malignem auch gesundes Gewebe geschädigt wird.
Die intraperitoneale Chemotherapie beispielsweise wurde hinsichtlich seines Potenzial untersucht, höhere Dosen von zytotoxischen Substanzen an Tumore zu liefern und gleichzeitig gesunde Zellen weniger zu schädigen. Vorläufige Studien mit Cisplatin und Paclitaxel haben gezeigt, dass es nicht gut vertragen wird, aber insgesamt die Heilungschancen verbessert. Aufgabe der Forschung ist es nun, eine verträglichere Variante dieser Behandlung zu finden.
 Hormontherapien sind ebenfalls ein aktuelles Forschungsthema bei Eierstockkrebs. Diese Behandlungsmethode hat sich insbesondere zur Behandlung von Brustkrebs bewährt. Zu den eingesetzten Hormonen gehören Tamoxifen, Letrozol und Anastrozol.
Hormontherapien sind ebenfalls ein aktuelles Forschungsthema bei Eierstockkrebs. Diese Behandlungsmethode hat sich insbesondere zur Behandlung von Brustkrebs bewährt. Zu den eingesetzten Hormonen gehören Tamoxifen, Letrozol und Anastrozol.
Vorläufige Studien haben einen Vorteil für Tamoxifen bei einer kleinen Anzahl von Patienten mit fortgeschrittenem Ovarialkarzinom gezeigt. Letrozol kann helfen, das Wachstum von östrogenrezeptorpositivem Eierstockkrebs zu verlangsamen oder dieses sogar zu stoppen. Anastrozol wird speziell bei postmenopausalen Patientinnen mit östrogenrezeptorpositivem Krebs untersucht.
Insgesamt gesehen, werden zurzeit besonders viele Studien durchgeführt, die sich mit der Abschwächung von Nebenwirkungen bei Behandlungen auseinandersetzen.
Gerade die Strahlentherapie wird intensiv untersucht. Strahlungsfibrose etwa, die Bildung von Narbengewebe in einem mit Strahlung behandelten Bereich, kann durch hyperbare Sauerstofftherapie gelindert werden. Jedoch ist die Forschung in diesem Bereich noch nicht abgeschlossen.
Während einige Forschungen bereits im Wesentlichen für den allgemeinen Einsatz bereit sind, befinden sich wiederum anderen Verfahren noch in den Kinderschuhen. Welche Methoden sich schließlich durchsetzen werden, hängt gleichsam davon ab, inwieweit sie alte Behandlungen hinsichtlich der Nebenwirkungen und der Erfolge übertreffen.
Alternative Medizin
Eierstockkrebs stellt eine sehr gefährliche und oftmals tödliche Erkrankung dar, die primär mit konventionellen Behandlungen, wie der Chemotherapie oder der Strahlentherapie behandelt werden sollte. Alternative Ansätze werden hierzu meist begleitend hinzugezogen.
In erster Linie betrifft dies die gesamte psychosoziale Betreuung der Betroffenen. Eierstockkrebs hat erhebliche Auswirkungen auf die Lebensqualität, die psychische Gesundheit und das Wohlbefinden eines Patienten.
Hier wird es nicht selten notwendig, dass ein erfahrender Therapeut dem Patienten selbst sowie seinen Angehörigen zur Seite steht. Viele Überlebende von Ovarialkarzinomen berichten davon, dass die Erfolge der Behandlung an eine positive Einstellung und den persönlichen Überlebenswillen geknüpft ist.
Andere Patientinnen aber haben nach ihrer Diagnose von Eierstockkrebs einen Vertrauensverlust erlitten, der das Selbstbewusstsein stark in Mitleidenschaft zieht. Diejenigen, die eine Behandlung durchlaufen haben, erleben manchmal soziale Isolation, die auch daraus resultiert, dass Angehörige mit dem Thema Krebs nicht konfrontiert werden möchten oder sich aufgrund von Schuldgefühlen und Machtlosigkeit vom Patienten distanziert und zurückgezogen haben.
Veränderungen & Psyche
Der Patient durchlebt außerdem verschiedene Veränderungen während der Krankheit, die sich ungemein auf das Selbstwertgefühl auswirken können. Veränderungen des Körperbildes können zum Beispiel durch Haarausfall, die Entfernung von Eierstöcken und anderen Fortpflanzungsorgane und Narben auftreten.

pixabay/sasint
Aber auch sexuelle Probleme können sich entwickeln. Die Entfernung der Eierstöcke führt gerade bei jüngeren Frauen zu chirurgisch herbeigeführten Wechseljahren, die zu schmerzhaftem Geschlechtsverkehr, vaginaler Trockenheit, Verlust des sexuellen Verlangens und Ermüdung führen können.
Obwohl die Prognose für jüngere Überlebende besser ist, können die Auswirkungen auf die Sexualität gerade für diese Patientengruppe sehr erheblich sein. An dieser Stelle ist es möglich, dass ein Therapeut frühzeitig eingreift.
Bereits vor dem Behandlungsbeginn kann er den Patienten intensiv auf die kommenden Veränderungen vorbereiten und das Selbstbewusstsein der Betroffenen stärken. Dies geschieht in der Regel über eine intensive Gesprächstherapie. Aber auch Ergotherapie und Kreativtherapie sind möglich. Sie helfen dabei, dass Betroffene ein Gefühl für den eigenen Körper entwickeln können. Das ist gerade dann wichtig, wenn die eigene körperliche Stärke durch eine Therapie sehr angegriffen ist.
Online Angebote
Neben den psychosozialen Therapien gibt es eine Reihe weiterer alternativer Ansätze, die oftmals im Internet angeboten werden. Viele dieser Therapieangebote versprechen eine schonende Heilung ohne Nebenwirkungen und basieren nicht selten auf pflanzlichen Heilmitteln oder spirituellen Überlegungen.
Von diesen Therapien sollte jedoch Abstand genommen werden. Es handelt sich dabei zumeist um keine seriösen Angebote, die von der konventionellen Medizin nicht unterstützt werden, da Hinweise auf eine Heilungsmöglichkeit komplett fehlen. Wer dennoch neue Möglichkeiten ausprobieren möchte und alternative Methoden in die Behandlung integrieren will, der sollte dies stets mit dem behandelnden Arzt absprechen.
Hilfreiche Hausmittel
Gibt es hilfreiche Hausmittel gegen Eierstockkrebs?
Es gibt im Grunde genommen kein Hausmittel, dass sich zur Behandlung eines Eierstockkrebses anbietet. Immerhin handelt es sich hier um eine sehr schwere Erkrankung, die mit drastischen Methoden wie Chemo- oder Strahlentherapie behandelt werden muss, welche selbst nur teilweise erfolgreich sind.
Allerdings ist es durchaus möglich, bewährte Hausmittel dazu zu nutzen, das Befinden der Betroffenen entscheidend zu verbessern. Dies kann durch einfache Maßnahmen erreicht werden, die im Folgenden kurz dargestellt werden und sich im Wesentlichen darauf beziehen, Stress und Anstrengung zu vermeiden:
- genügend erholsamen Schlaf
- regelmäßige leichte Bewegung (Spaziergänge, leichte Wassergymnastik)
- Einlegen kleiner Ruhepausen
- Verzicht auf Alkohol und Zigaretten
- frische Luft
- ausreichendes Trinken von Wasser
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Heilkräuter & Heilpflanzen
sind durchaus für die Behandlung diverser Erkrankungen geeignet. Es gibt eine Reihe von Pflanzen, deren Wirkstoffe sogar den chemisch hergestellten Medikamenten entspricht. Hinsichtlich einer Krebserkrankung gilt dies allerdings nicht.
Hier kann stets nur eine konventionelle Therapie, beispielsweise eine Operation, Strahlentherapie oder eine Chemotherapie, dabei helfen, die Krebszellen im Körper zu beseitigen. Allerdings ist es durchaus möglich, mithilfe von pflanzlichen Produkten zum Wohlbefinden der Patientin beizutragen.
Welche Pflanze hierfür geeignet ist und ob sie eingenommen werden darf, sollte unbedingt mit dem behandelnden Arzt abgesprochen werden. Es kann auch vorkommen, dass Pflanzen mit konventionellen Mitteln Wechselwirkungen zeigen. Daher ist ein Gespräch mit dem Arzt unabdingbar.
Zur unterstützenden Therapie eignen sich viele Heilkräuter und Pflanzen. Im Folgenden findet sich eine kleine Auswahl möglicher Heilkräuter:
- Frauenmantel
- Melisse
- Schwarzkümmel
- Johanniskraut
- Mönchspfeffer
- Ackerminze
- Alant
- Engelwurz
- Beifuß
- Zinnkraut
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Ätherische Öle
Ätherische Öle sind selbstverständlich nicht dazu geeignet, ein Ovarialkarzinom zu behandeln. Es handelt sich hierbei immerhin um eine ernstzunehmende und lebensbedrohliche Erkrankung, die stets mit einer konventionellen Therapie behandelt werden sollte.
Allerdings gibt es eine Reihe von Ölen, die stressmindernd und beruhigend wirken. Es kann unter Umständen lohnend sein, solche Mittel einzusetzen, um die Psyche des Patienten zu stabilisieren und ihn in der Zeit der anstrengenden und nervenaufreibenden Behandlung aufzubauen. Dies funktioniert selbstverständlich nur dann, wenn die Betroffene prinzipiell zugänglich für diese Art der Zusatzbehandlung ist.
In Bezug auf das Ovarialkarzinom können folgende Öle die Therapie begleiten:
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Homöopathie & Globuli
Bei der Homöopathie handelt es sich um ein alternatives medizinisches Gebiet, dass um 1800 von Samuel Hahnemann erfunden wurde. Es basiert darauf, dass dem Körper in sehr geringen Mengen Wirkstoffe zugeführt werden, die in unverdünnter Form ähnliche Symptome hervorrufen würde, wie die zu behandelnde Krankheit selbst.
Geheilt werde der Körper schließlich allein deswegen, weil ihm genügend Stimmung zugeführt werde, nach dem es ihm offenbar gelüste. Die Medizin hat inzwischen bereits nachgewiesen, dass ein solcher Heilungsansatz keine Erfolge verzeichnen kann.
Dennoch gehören homöopathische Mittel nach wie vor zu beliebten Heilungsmitteln und werden vielfach verkauft. Sie bilden insgesamt zu einem der absatzreichsten Zweige der Pharmakonzerne. Ärzte warnen nicht grundsätzlich vor der Einnahme dieser Mittel, zumal es sich oftmals um derart verdünnte Wirkstoffe handelt, dass kein Einfluss auf den menschlichen Körper möglich ist.

Pixabay / Bru-nO
Allerdings sollte eine Behandlung von ernsten Erkrankungen, zu denen auch das Ovarialkarzinom gehört, nicht auf Basis von Homöopathie geführt werden. Globuli können maximal auf Wunsch des Patienten unterstützend hinzugezogen werden. Hierfür können folgende Mittel infrage kommen:
- Apis mellefica
- Lilium Tigrinum
- Silicea
- Rhus toxicodendron
- Calcium phosphoricum
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Schüssler-Salze
galten gegen Ende des 19. Jahrhundert noch als revolutionär in der Medizin. Ihr Erfindern Wilhelm Heinrich Schüßler gab an, dass alle Krankheiten, die der Mensch bekommen kann, auf einem Ungleichgewicht im Mineralhaushalt beruht. Bakterien, Viren, Keime und Verletzungen führen dieser Theorie zufolge nicht per se zur einer Krankheit, sondern bewirken, dass sich die Mineralienkonzentration verändert und der Patient typische Krankheitssymptome aufweist.
Mit der Einnahme verminderter Mineralstoffe könnten hernach die Erkrankungen erfolgreich behandelt werden. Inzwischen ist bekannt, dass Krankheitserreger und Verletzungen verschiedene Mechanismen im menschlichen Körper bewirken, die nur zu einem Bruchteil auch die Minderalien betreffen. Ein tatsächlich feststellbare s Ungleichgewicht verschiedener Stoffe gilt zumeist als Symptom, nicht jedoch als Auslöser von Symptomen einer Krankheit.
Die Einnahme mangelnder Stoffe kann hernach ergo lediglich Symptome therapieren, nicht jedoch gegen die Ursprungserkrankung selbst vorgehen. Eine Einnahme von Schüssler Salzen bleibt aus diesem Grund oftmals wirkungslos und wird von Ärzten nicht empfohlen.
Eine konventionelle Therapie führt in der Regel dazu, dass die ursprüngliche Erkrankung geheilt und schließlich der Mineralhaushalt aufgrund der Heilung selbstständig ausgeglichen wird. Anders gestaltet sich die Situation bei den meisten Krebserkrankungen.
Hier sind die Ursachen oftmals noch nicht erforscht. Aus diesem Grund existiert bislang noch kein allgemein wirksames Heilmittel. Darüber hinaus haben die konventionellen Therapiemöglichkeiten, ganz besonders die Chemotherapie, etliche Nebenwirkungen, die zum teil sehr drastisch und sogar tödlich sein können.
Im Internet versprechen daher selbsternannte Heiler eine nebenwirkungsfreie Behandlung mit Schüssler Salzen. Dies ist selbstverständlich nicht möglich. Ärzte und ausgebildete Heilpraktiker raten aus diesem Grund von einer alleinigen Behandlung mit Schüssler Salzen ab. Sie können auf Wunsch des Patienten zur Unterstützung eingenommen werden. Es ist jedoch ratsam, ein solches Vorgehen zunächst mit dem behandelnden Arzt abzusprechen.
Salze im Überblick
Für die Einnahme kommen hernach folgende Salze infrage – Schüssler-Salz Nr.:
- 14 Kalium bromatum: Dieses Salz dient insbesondere dazu, gegen Schlaflosigkeit vorzubeugen, Da eine solche besonders im Rahmen einer Chemotherapie nicht selten auftreten kann, ist es sicherlich nicht verkehrt, sich Abhilfe mit diesem Wirkstoff zu verschaffen.
- 25 Aurum chloratum natronatum: Dieses Mittel gilt speziell gegen „Frauenkrankheiten“ als effektiv. Hierunter fallen Regelbeschwerden ebenso wie der Eierstockkrebs oder auch Brustkrebs. Früher behandelte man zudem Hysterie mit diesem Mittel, da es überdies beruhigend wirkt.
- 8 Natrium chloratum: Bei diesem Wirkstoff handelt es sich um ein Mittel, dass dabei hilft, den Flüssigkeitshaushalt des Körpers zu regulieren. Dies ist insbesondere während einer Hormontherapie oder Strahlentherapie empfehlenswert.
- 4 Kalium chloratum: Dieser Wirkstoff ist insbesondere gut für die Haut des Erkrankten. Da bei einer Krebserkrankung auch die Haut oftmals leidet, besonders unter der Therapie, so ist es grundsätzlich empfehlenswert, auch hier dementsprechend vorzubeugen.
- 1 Calcium fluoratum: Dieser Wirkstoff hilft besonders dabei, die Spätfolgen eines überstandenen Eierstockkrebses zu behandeln. Darunter unter anderem eine Schwäche des Bindegewebes sowie die Entstehung von krampfadern.
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Diät & Ernährung
Die Ernährung spielt in Bezug auf Eierstockkrebs nur eine untergeordnete Rolle. Dieser Krebs wird vermutlich nicht durch bestimmte Lebensmittel beeinflusst oder hervorgerufen. Lediglich im Rahmen der präventiven Möglichkeiten, raten einige Ärzte dazu, besonders hohe Mengen an Carotin, Ballaststoffen und Vitaminen zu verzehren, da sich dies günstig auf die Zellteilung in den Eierstöcken auswirken könnte.

pixabay / Lebensmittelfotos
Gleichzeitig empfehlen Experten, auf rotes und auf sehr fettes Fleisch nach Möglichkeit zu verzichten. Andere Wissenschaftler wiederum schwören darauf, dass ein Verzicht auf sehr stärkehaltige Lebensmittel schützend sein kann. Anstelle von Kartoffeln soll hernach lieber Kohlrabi und statt Sellerieknollen, eher dessen grüne Stängel verspeist werden.
Es liegen allerdings zu diesen Ernährungsratschlägen keinerlei Studien vor, die einen Zusammenhang zwischen diversen Lebensmitteln und der Entstehung von Eierstockkrebs aufzeigen könnten.
Anders gestaltet sich die Situation in Bezug auf frisches Obst und Gemüse. Dieses ist selbstverständlich per se nicht gesundheitsbeeinträchtigend und sollte überdies in reichlichen Mengen verspeist werden. Allerdings werden diese Lebensmittel unter dem Einsatz von Pestiziden und Herbiziden produziert.
Die medizinische Wissenschaft ist sich jedoch einig darüber, dass diese Mittel einen entscheidenden Faktor bei der Krebsentstehung bilden. Bislang konnte noch nicht entschieden werden, welches Mittel genau zu Eierstockkrebs führen kann.
Es wird vermutet, dass eine Wechselwirkung verschiedener Chemikalien hierfür verantwortlich gemacht werden kann. Es liegen allerdings noch keine Untersuchungen vor, die genau zeigen, welche Mittel gemeinsam zur Krebsentstehung führen.
Aus diesem Grund sind nach wie vor alle Chemikalien erlaubt und werden aktuell auch eingesetzt. Dies gilt es vor dem Verzehr von Rohkost stets zu beachten. Ernährungsberater und Ärzte empfehlen aus diesem Grund, jedes Obst und Gemüse, insofern es nicht aus dem eigenen Anbau stammt, gründlich zu reinigen oder sogar zu schälen.
Frisch & Gesund
Neben diesen speziellen Hinweisen gilt es, dass eine gesunde Ernährung sich insgesamt positiv auf die Gesundheit jedes Menschen auswirkt. Das bedeutet, dass neben frischen Zutaten, vitaminreichen Speisen und der Aufnahme von genügend Ballaststoffen, auf Fett und übermäßig gezuckerte Lebensmittel verzichtet werden sollte. Auch Tabakwaren und Alkohol sollten nach Möglichkeit nicht konsumiert werden.
FAQ – Fragen & Antworten
Hier finden Sie Antworten auf häufig gestellte Frage zum Ovarialkarzinom.
Vererbbar?
Ist Eierstockkrebs vererbbar?
Nach neusten Erkenntnissen ist Eierstockkrebs durchaus vererbbar. Eine genetische Prädisposition liegt demnach bei 15 % der Betroffenen vor. Am häufigsten sind dabei diverse Mutationen der Gene brca-1 und brca-2 festgestellt wurden. Darüber hinaus können auch einige Erbkrankheiten dazu beitragen, dass das Risiko für Ovarialkarzinome ansteigt. Hierzu gehört beispielsweise das Lynch-Syndrom, das auch Darmkrebs bewirken kann.
Frauen, die nachweislich ein genetisch bedingtes erhöhtes Risiko für Eierstockkrebs haben, können dieses durch die Entfernung der Eierstöcke sowie der Eileiter um circa 98 % senken. Dies ist allerdings nur dann tatsächlich empfehlenswert, wenn das gebärfähige Alter bereits überschritten wurde. Immerhin kommt das Entfernen der Ovarien einer Sterilisation gleich.
Darüber hinaus tritt infolge einer solchen Operation, insofern sich dies nicht auf natürlichem Wege bereits ergeben hat, die sofortige Menopause ein. Dies erhöht bei jungen Frauen die Gefahr für andere Krankheiten wie beispielsweise Osteoporose.
Keine Impfung?
Wieso gibt es gegen Eierstockkrebs keine Impfung?
Es gibt Impfungen gegen das Ovarialkarzinom
Vor einigen Jahren wurde die Impfung gegen Gebärmutterhalskrebs eingeführt. Seitdem fragen sich viele Menschen, weshalb keine Impfungen gegen andere Krankheiten auf den Markt gebracht werden. Diese Frage drängt sich auch in Bezug auf Eierstockkrebs auf.
Hierzu sei jedoch gesagt, dass bei den meisten Krebsarten noch nicht bekannt ist, welche genauen Ursachen für die Entstehung dieser Krankheiten verantwortlich sind. Dies ist im Bezug auf Gebärmutterhalskrebs anders. Hier ist klar, dass der humane Papillomvirus (hpv) für die meisten Tumore verantwortlich ist.
Die Impfung, die Mädchen vor dem ersten Geschlechtsverkehr verabreicht werden kann, verhindert folglich eine Ansteckung mit diesem Virus, wodurch das Risiko für Gebärmutterhalskrebs sinkt. Eine solche Impfung kann für Ovarialkarzinome nicht vorgenommen werden, da keine ansteckende Krankheit diesen Krebs bewirkt. Gegen eine Krebserkrankung selbst gibt es aktuell noch keine Impfung.
BRCA1 & BRCA2?
Was sind BRCA1 und BRCA2?
Bei BRCA1 und BRCA2 handelt es sich um zwei Gene des Menschen, deren wesentliche Funktion darin besteht, bei der Neuproduktion von Zellen dafür zu sorgen, dass sich Zellen nicht ungehindert und großflächig vermehren. Im Wesentlichen bedeutet dies, dass es sich um Antikrebsgene handelt, die dem Menschen gleichsam angeboren sind.
Die Gene sind aus dem Grund bekannt, da hier diverse Mutationen dazu führen können, dass sich bei Frauen Brustkrebs und Eierstock- sowie Eileiterkrebs bildet. Hiervon leitet sich auch die Bezeichnung BRCA ab: Br-east Ca-ncer, also Brustkrebs.
Je nachdem wie die Mutation dieser Gene beschaffen ist, kann sie dazu führen, dass die ursprüngliche Funktion der Gene nicht mehr eintritt. Beginnt eine Zelle folglich, sich unkontrolliert zu teilen, wird dies nicht mehr verhindert und es bildet sich ein Tumor.