Hernie – Wenn Eingeweiden aus der Bauchhöhle austreten
Unter einer Hernie versteht man allgemein zunächst einen Eingeweidebruch an einer Schwachstelle der Bauchwand. Dadurch können Organteile des Bauchinnenraumes nach außen fallen und eine sackartige Ausstülpung hervorrufen. In den meisten Fällen ungefähr zu 75 % handelt es sich um einen Bruch in der Leistengegend. Aber auch an anderen Stellen wie Nabel oder Zwerchfell und anderen Stellen können Hernien auftreten.
Welchen Arten, Symptome, Ursachen und Behandlungsmöglichkeiten für eine Hernie existieren, wird in den nachfolgenden Abschnitten behandelt. Inwieweit andere alternative Behandlungsmethoden wie Hausmittel, Homöopathie, Schüssler Salze oder auch ätherische Öle zur Anwendung kommen können, wird im letzten Teil dieser Analyse spezifiziert.
Steckbrief: Hernie
Inhaltsverzeichnis
- 1 Steckbrief: Hernie
- 2 Definition Hernie
- 3 Was ist eine Hernie?
- 4 Ursachen & Auslöser
- 5 Symptome & Anzeichen
- 6 Diagnose & Untersuchung
- 7 Häufigkeit & Diagnosedaten
- 8 Komplikationen & Folgen
- 9 Wann zum Arzt?
- 10 Behandlung & Therapie
- 11 Vorbeugung & Prävention
- 12 Prognose zur Heilung
- 13 Akutes Abdomen
- 14 Alternative Medizin
- 15 Heilkräuter & Heilpflanzen
- 16 Ätherische Öle
- 17 Diät & Ernährung
- 18 FAQ – Fragen & Antworten
- Name(n): Hernie; Eingeweidebruch
- Art der Krankheit: Verletzung; Degeneration
- Verbreitung: 20 Mio / Jahr
- Erste Erwähnung der Krankheit: 1555 v.Chr.
- Behandelbar: operativ
- Art des Auslösers: Risikofaktoren
- Wieviele Erkrankte: 1 – 3% / Jahr
- Welchen Facharzt sollte man aufsuchen: Chirurg
- ICD-10 Code(s): k40-k46
Table of Contents
Definition Hernie
Der Austritt von Baucheingeweiden aus der Bauchhöhle durch eine erworbene oder angeborene Lücke in die Gewebeschichten wird allgemein als Hernie bezeichnet.
Man bezeichnet diesen Austritt als Bruch, Eingeweidebruch oder im übertragenen Sinne als Riss. Beim Eingeweidebruch werden drei Merkmale unterschieden:
• die Bruchpforte
• der Bruchsack
• der Bruchinhalt
Die Bruchpforte:
Voraussetzung ist die Entstehung einer Schwachstelle in der Bauchhöhlenwand. Sie kann in der Embryonalentwicklung angelegt oder später erworben sein zum Beispiel durch eine Narbe nach einer Operation.
Durch einen ständigen inneren Unterbauchdruck und durch eine zusätzlich auftretende Überlastung kann es zum Auseinanderweichen tragender Bauchwandschichten kommen, die mit den restlichen Schichten eine beutelartige Vorwölbung als Bruchsack bildet.
Der Bruchsack:
Er besteht aus gleitendem Bauchfell (Peritoneum) mit Bruchinhalt. Die engste Stelle des Bruchsacks wird als Bruchsackhals bezeichnet.
Der Bruchinhalt:
Der Bruchinhalt kann aus Bruchwasser, Dünndarmschlingen, frei beweglichen Organen wie Eierstöcken, Harnblasenwandteile oder des Dickdarms bestehen. Bei einem Zwerchfellbruch kann es zum Eintritt des Magens in den Bruchsack kommen.
Was ist eine Hernie?
Es gibt verschiedene Einteilungen der Hernie nach Genese, Lage und Lokalisation.
Nach Genese unterscheidet man:
• die erworbene Hernie (Hernia acquisita)
• die angeborene Hernie (Hernia vongenita)
Nach der Lage der Bruchpforte wird unterschieden in:
• äußere Hernien: im Bereich der Bauchwand
• innere Hernien: Hernien an anderen Stellen (zum Beispiel: Zwerchfell)
Nach der Lokalisation unterscheidet man:
- Leistenhernie (Hernia inguinalis)
- Zwerchfellhernie
- Treitz-Hernie
- Nabelhernie (Hernia umbilicalis)
- Schenkelhernie (Hernia femoralis)
- Lumbalhernie (Hernia lumbalis)
- Supravesikale Hernie (Hernia supravesicalis)
- Narbenhernie
- Epigastrischen Hernie
- Spieghel-Hernie (Spieghel-Linie)
- Grynfeltt-Hernie (Grynfeltt-Lesshat-Dreieck)
- Hernia perinealis (Hernie des Beckenbodens mit Ausstülpung des Bauchfells)
- Hernia ischiadica (Bauchwandhernie, Schwellung und druckbedingte Neuropathie des Nervus ischiadicus)
- Rektusdiastase
- Hernia obturatoria (Beckenhernie durch das Hüftbeinloch)
- Littré-Richter-Hernie
Innere Hernien sind die Zwerchfellhernie, die Hiatushernie, die Morgagni-Hernie, die Larrey-Hernie, die Bochdalek-Hernie und die Treitz-Hernie.
Die Zwerchfellhernie
Hier treten Bauchorgane in die Brusthöhle ein. Sie kann angeboren oder erworben sein. Die angeborene Form tritt durch unvollständige Zwerchfellausbildung auf. Bei Erwachsenen begünstigen anatomische Schwachstellen des Zwerchfells die Bildung von Hernien.
- der Durchtritt der Speiseröhre als Ort für eine Hiatushernie
- durch die Lücke des Zwerchfellansatzes zwischen Brustbein und Rippe. Rechtsseits bildet sich die Morgagni-Hernie, links die Larrey-Hernie
- Durchtritt von Weichteilen durch den pars lumbcostalis, die Hernie nennt sich Bochdalek-Hernie
Die Leistenhernie
 Hier treten Bauchorgane in die Brusthöhle ein. Sie kann angeboren oder erworben sein. Die angeborene Form tritt durch unvollständige Zwerchfellausbildung auf. Bei Erwachsenen begünstigen anatomische Schwachstellen des Zwerchfells die Bildung von Hernien.
Hier treten Bauchorgane in die Brusthöhle ein. Sie kann angeboren oder erworben sein. Die angeborene Form tritt durch unvollständige Zwerchfellausbildung auf. Bei Erwachsenen begünstigen anatomische Schwachstellen des Zwerchfells die Bildung von Hernien.
- der Durchtritt der Speiseröhre als Ort für eine Hiatushernie
- durch die Lücke des Zwerchfellansatzes zwischen Brustbein und Rippe. Rechtsseits bildet sich die Morgagni-Hernie, links die Larrey-Hernie
- Durchtritt von Weichteilen durch den pars lumbcostalis, die Hernie nennt sich Bochdalek-Hernie
Die Treitz-Hernie
Hier sind Darmanteile in der engen Bauchfelltasche hinter dem Treitzschen Band eingeklemmt. Das Band fixiert den Zwölffingerdarm und Darmgefäße.
Die indirekte Leistenhernie kann erworben oder angeboren sein. Die Bruchpforte ist der Anulus inguinalis profundus, die an der Bauchwandinnenseite gelegene Öffnung des Leistenkanals. Die Hernie verläuft komplett durch den Leistenkanal und tritt am Anulus inguinalis superficialis aus. Es kann zu massiven Schwellungen des Skrotums (Hodensack) kommen.
In der Embryonalentwicklung zieht der Hoden einen Bauchfellfortsatzes (Saccus vaginalis) mit sich. Wenn die Öffnung für diesen Durchtritt nicht verödet, können angeborene Leistenhernien die Folge sein. Erweitert sich diese Durchtrittsöffnung (Processus vaginalis peritonei) erst später, ist eine erworbene indirekte Leistenhernie möglich. Sie kann einseitig oder beidseitig auftreten.
Die Nabelhernie
Nabelhernien können im Säuglingsalter oder im Erwachsenenalter auftreten. Sie sind in der Nabelgegend lokalisiert.
Das Auftreten der Nabelhernie im Säuglingsalter wird bei einem Geburtsgewicht unter 1500 g als physiologisch angesehen. Mit zunehmendem Geburtsgewicht tritt die Nabelhernie nur noch selten auf. Be Fehlbildungen und Frühgeborenen weist die Nabelplatte mitunter einen zentralen Defekt auf, sodass das Peritoneum (Bauchfell) sich hervorstülpt.
Als Ursachen werden hier Adipositas, Aszites (durch chronische Druckbelastung) oder starke körperliche Belastung gesehen. Bei Frauen können Schwangerschaften zusätzliche prädisponierende Faktoren sein.
Die Schenkelhernie
Bei der Schenkelhernie liegt die Bruchpforte zwischen Leistenband und Beckenwand unterhalb des Leistenbandes. Der Bruch verläuft durch Lacuna vasorum , die anatomische Durchtrittsstelle für die den Oberschenkel versorgenden Nerven und Blutgefäße unterhalb des Leistenbands. Mit 5 % ist sie eine der seltenen Hernienformen. Hiervon sind ab dem 50. Lebensjahr mehr Frauen als Männer betroffen.
Die Lumbalhernie
Bei den Lumbalhernien handelt es sich um Hernien zwischen dem Beckenkamm und der 12. Rippe. Man unterscheidet zwei Arten:
- die obere Lumbalhernie (Hernia lumbalis superior)
- die untere Lumbalhernie (Hernia lumbalis inferior)
Die obere Lumbalhernie tritt zwischen dem Musculus iliocostalis (zum System der Rückenmuskulatur gehörend) und der 12. Rippe auf. Die untere Lumbalhernie tritt zwischen der Crista iliaca (Rand der Darmbeinschaufel) und dem Musculus latissimus dorsi (großer Rückenmuskel) und dem Musculus obliquus externus abdominis (äußerer schräger Bauchmuskel) auf.
Die Supravesikale Hernie
Die Supravesikale Hernie ist eine Hernie in der Leistenregion. Sie kann neben einer direkten oder indirekten Leistenhernie vorkommen. Diese Hernie tritt durch die Fossa supravesicalis, eine flache Grube der Innenseite der Bauchwand vor der Harnblase. Die Durchtrittsstelle durch die Bauchwand wird vom Anulus inguinalis superficialis (äußerer Leistenring) gebildet.
Die Narbenhernie
Eine Narbenhernie entsteht bei Operationsnarben an der Bauchdecke. Vorausgegangen ist ein Einschnitt im Rahmen einer Operation. Sie treten häufiger auf nach medianen Laparotomien (Eröffnung der Bauchhöhle). Postoperative Wundinfektionen oder insuffiziente Wundverschlüsse sind ebenfalls Auslöser einer Narbenhernie.
 Folgende prädisponierenden Faktoren können mit in Betracht gezogen werden:
Folgende prädisponierenden Faktoren können mit in Betracht gezogen werden:
- Diabetes mellitus
- Hypoproteinämie
- hämorrhagische Diathesen
- Dauerbehandlung mit Glukokortikoiden
- Adipositas
- Peritonitis
- pulmonale Erkrankungen (copd, Astma bronchiale)
- chronischen Obstipation
Weitere Hernien
Weitere Hernien sind:
- Die Treitz-Hernie
Hier sind Darmanteile in der engen Bauchfelltasche hinter dem Treitzschen Band eingeklemmt. Das Band fixiert den Zwölffingerdarm und Darmgefäße. - Die Epigastrische Hernie
Die Bruchpforte ist bei der epigastrichen Hernie zwischen Schwertfortsatz und Nabel entlang der Linea alba (ein breiter Sehnenstreifen in der Mitte der Bauchwand) lokalisiert. - Die Spieghell-Hernie
Sie ist eine Hernie der Bauchwand. Die Bruchpforte liegt zwischen dem Rad der Rektusscheide und der Linea semilunaris, die den Übergang des Musculus rectus abdominis in die Sehnenplatte kennzeichnet. - Die Grynfeltt-Hernie
Diese Hernie tritt sehr selten auf und ist eine Hernie im Lendenbereich. Sie tritt auf durch die Schwachstelle in der Rumpfmuskulatur, das man Grynfeltt-Lesshaft-Dreieck (Trigonum lumbale superius) nennt. - Die Hernia perinealis
Bei dieser Hernie handelt es sich um eine Hernie des Beckenbodens, wobei das Bauchfell (Peritoneum) ausgestülpt wird. - Die Hernia ischiadica
Der Bruch fällt auf durch Vorwölbung im Gesäß und mit Beeinträchtigung des Nervus ischiadicus. - Die Rektusdiastase
Hier handelt es sich um ein beidseitiges Auseinanderweichen des Musculus rectus abdominis zur Seite. - Die Hernia obturatoria
Der Bruch tritt in die Innenseite des Oberschenkels ein besonders bei Frauen im höheren Alter durch Schwangerschaft und Bindegewebsschwäche auf. - Die Littré-Richter-Hernie
Bei dieser Hernie wird nur ein Teil der Darmwand in eine kleine Bruchlücke eingeklemmt. Diese Hernie kann sich leicht wieder lösen und verhindert nie vollständig die Passage des Dünndarms.
Ursachen & Auslöser
Neben angeborenen Ursachen entstehen Hernien durch vorhandene oder zunehmende Schwächung des Bindegewebes und der Bauchmuskulatur. Begünstigt wird die Entstehung durch einen erhöhten Druck in der Bauchwand.
Zusammengefasst ergeben sich folgende Ursachen und Risiken:
- starken oder chronischen Husten
- Übergewicht
- das Heben von schweren Lasten
- starkes Pressen beim Stuhlgang
- eine Schwangerschaft
- Vernarbungen
- Operationen: Infolge von Operationen können die Funktion und die Beweglichkeit der Bauchwandmuskulatur stark eingeschränkt sein, sodass plötzliche Drucksteigerungen im Bauchraum nicht ausgeglichen werden können.
- Bindegewebsschwäche
- anatomisch bedingte Schwäche
Außerdem begünstigt die Entstehung von Hernien:
- Obstipation
- Prostatavergrößerung
- Schwangerschaft
- Aszites
- Hodenhochstand bei Jungen und Frühgeborenen
- sportliche Verletzungen, Extremsport
Nach einer Operation begünstigt ein großer Bauchschnitt die Entstehung eines Narbenbruchs. Daher beugt ein minimal-invasiver Eingriff die Folgeentstehung eines solchen Bruchs vor.
Risikofaktoren
Des Weiteren bilden folgende Risikofaktoren eine entscheidende Rolle bei der Ausbildung einer Narbenhernie nach einer Operation:
- Wundinfektion als Risikofaktor für eine Narbenhernie:
Wenn die Wunde sich infiziert hat, kann sich ein postoperatives Serom im Bereich der Wunde bilden, das zu einem erhöhten Druck im Narbenbereich führt. Die Infektion und das Serom (Wundsekret, mit Lymphe ausgefüllter Hohlraum) hemmen die kollagenbildenden Fibroblasten und vermindern die Wundstabilität.
- das Lebensalter als Risikofaktor für eine Narbenhernie:
Wie auch die Statistik zeigt, ist ein Lebensalter über 45 Jahre ein zusätzlicher Risikofaktor, nach einer Operation einen Narbenbruch zu erleiden. Das liegt an der mit dem Alter verbundenen Veränderung der Kollagenbildung und Fibroblastenwanderung, einer verzögerten Wundheilung und insgesamt durch die höheren Risiken von bestehenden Grunderkrankungen.
- Grunderkrankungen als Risikofaktoren:
Hier gehört vor allem Adipositas, ein reduzierter Ernährungs- und Allgemeinzustand, eine Anämie, maligne Erkrankungen oder Diabetes mellitus als Faktoren dazu. Es besteht nach einer Operation auch ein Risiko eines abdominalen Aortenaneurysmas.
Als erblich bedingte Risikofaktoren werden das Ehlers-Danlos-Syndrom, die Osteogenesis imperfecta, die Cutis laxa oder die kongenitale Hüftgelenksluxation als Risikofaktoren für einen Narbenbruch oder eines Rezidivs erwähnt.
- äußere Umstände:
Nachweislich beeinflusst das Rauchen die Entstehung einer Narbenhernie um das Vierfache negativ. Außerdem können ace-Hemmer, Kortikosteroide, nichtsteroidale antiinflammatorische Substanzen und Chemotherapeutika die Wundheilung negativ beeinflussen und damit die Entstehung eines Narbenbruchs begünstigen.
Symptome & Anzeichen
Hernien verursachen leichte bis starke Schmerzen. Falls sich die Hernien nicht von selbst zurückbilden, ist wahrscheinlich eine Operation notwendig. Die häufigsten Anzeichen und Symptome sind:
Beschwerden
Weitere Symptome und Beschwerden sind:
- Schmerz: Die Schmerzen tendieren von „leicht unangenehm“ bis zu „sehr schmerzhaft“. Die Intensität kann bei Nichtbehandlung mit der Zeit zunehmen. Sehr starke Schmerzen treten bei einer Strangulierung auf, wenn die Blutzufuhr durch die Einklemmung behindert ist. Hier muss umgehend medizinische Hilfe einsetzen.
- Völlegefühl: Das tritt besonders bei Nabel- oder Zwerchfellbrüchen auf. Es verursacht ein Gefühl des Aufgeblasenseins. Bei Leisten- oder Schenkelbrüchen tritt ein ziehender Schmerz in der Leistengegend beim Beugen oder Sitzen
- Magenverstimmungen: Magenprobleme, Verdauungsstörungen und Verstopfungen können bei Hernien in der Magen– oder Leistengegend auftreten.
- verminderte Blutversorgung: Hier wird das Gewebe in den geschwächten Muskelwänden eingeklemmt und verursachen eine Verminderung der Blutversorgung. Das kann bis zu einer Strangulierung, einen vollkommenen Verschluss der Blutversorgung kommen, wo umgehend medizinische Hilfe notwendig ist.
- Nervenleiden: Wenn durch den Bruch Nerven betroffen sind, kann der Schmerz die Nervenwurzel entlang wandern. Somit kann ein Leistenbruch, der auf die umgebenden Nerven drückt, zu Taubheitsgefühlen in den Beinen, bei Männern im Skrotum und bei Frauen in den Schamlippen führen.
- Erbrechen: Das steht bei einem Bruch im Zusammenhang mit einem Organ wie dem Darm, der außerhalb des Bauches eingeklemmt und eine Obstipation verursachen kann. Das bedarf ebenfalls der dringenden medizinischen Behandlung.
- Muskelschwäche: Durch Druck auf Muskeln kann die Hernie die umgebende Muskulatur schwächen. Bei einem Leistenbruch sind hier die anliegenden Bein– und Lendenmuskeln betroffen.
- Schmerz bei Bewegung: Besonders im fortgeschrittenen Zustand wird durch Druck wie Husten, Lachen, Niesen und Bücken ein Schmerz ausgelöst. Wenn bei einem Zwerchfellbruch Druck auf die Bauchgegend ausgeübt wird, vergrößert sich dieser.
- Schwierigkeiten im Alltag: Gewöhnliche Tätigkeiten wie Arbeit oder Sport können nur noch erschwert bewältigt werden und unangenehm sein.
Spezielle Symptomatik
Bei kompletter, inkompletter oder elastischer Inkarzeration:
- starke Schmerzhaftigkeit der Bruchstelle
- tastbar
- prall elastischer Tumor
- lokale Umgebungsirritation
- kaum tastbarer Bruchring
- Irreponibilität
- Größenzunahme
- kolikartige Schmerzen
- Stuhl- und Windverhaltung
- Stenoseperistaltik
- Übelkeit, Erbrechen
- Ileus
- Darmperforation und Peritonitis
- Schocksymptomatik
Bei retrograder Inkarzeration:
- wenig auffällige Bruchgeschwulst
- Stuhl- und Windverhaltung
- Meteorismus
- Stenoseperistaltik
- zunehmende Ileussymptome
- später Peritonitis, Schock
Bei einer Bruchentzündung:
- Schwellung
- Rötung
- Überwärmung
- Schmerzhaftigkeit mit Fluktuation
- Spontanperforation
Diagnose & Untersuchung
Diagnose einer Hernie
Zunächst befragt der Arzt die Anamnese (Krankengeschichte) des Patienten und führt eine gründliche körperliche Untersuchung durch. Größere und äußere Hernien wie Leistenbruch oder Nabelbruch oder Narbenbruch lassen sich somit schnell diagnostizieren.
 Normalerweise werden Hernien nicht weiter durch apparative Maßnahmen untersucht. Bei kleineren oder inneren Hernien kann es dennoch notwendig sein, apparative Untersuchungen einzusetzen, da sie vom Arzt nicht so leicht erkannt werden können.
Normalerweise werden Hernien nicht weiter durch apparative Maßnahmen untersucht. Bei kleineren oder inneren Hernien kann es dennoch notwendig sein, apparative Untersuchungen einzusetzen, da sie vom Arzt nicht so leicht erkannt werden können.
Darüber hinaus wird im Rahmen der Differenzialdiagnostik eine weiterführende Untersuchung angesetzt, um andere Krankheiten auszuschließen und im Vorfeld einer geplanten Hernien-Operation das Vorgehen zu planen. Folgende Schritte führt der Arzt zur Diagnose aus:
Sofern kein Notfall vorliegt, ist die Erhebung der Krankengeschichte die erste Amtshandlung des Arztes. Hier erfasst der Arzt wichtige Informationen zur Vorgeschichte des Patienten und zu den aktuellen Beschwerden.
Weitere Erkrankungen, Medikamenteneinnahme, Unverträglichkeiten oder Allergien sind Gegenstand der Befragung. Hilfreich hierfür sind frühere ärztliche Untersuchungen und Befunde. Die bestehenden Beschwerden werden nach Art, Lokalisierung, nach Dauer oder wodurch die Beschwerden ausgelöst wurden, analysiert.
Körperliche Untersuchung
Der Arzt führt bei Verdacht auf eine Hernie ein Abtasten des Bauchraumes aus auf Vorwölbungen, Hautveränderungen und ob eine Vorwölbung schmerzhaft ist. Er tastet nach Bruchpforte, Bruchkanal und Bruchsackinhalt ab.
Es wird geprüft, ob der Bruchsack sich durch die Bruchpforte zurückverlagern lässt. Dazu wird die Haut nach innen gestülpt. Eine Hernie ist gut zu diagnostizieren, da sie gut zu sehen ist und sich leicht ertasten lässt.
Der Arzt hört die betroffene Region mit dem Stethoskop ab, um festzustellen, ob sich im Bruchsack Darmschlingen befinden und wenn ja, ob diese eingeklemmt sind. Sollte er Darmgeräusche hören, gilt das als Hinweis auf eine Einklemmung. Welche Art Hernie vorliegt, bestimmt der Arzt anhand der Region, wo die Bruchpforte auftritt.
Ultraschall & Röntgen
Zur Diagnose können bildgebende Verfahren wie eine Ultraschall– oder Röntgenuntersuchung eingesetzt werden.
Ultraschalluntersuchung
Um den Befund nach der körperlichen Untersuchung zu überprüfen oder zu bestätigen, können Ultraschalluntersuchungen hilfreich sein. Das ist notwendig, wenn die körperliche Untersuchung allein für eine genaue Diagnose nicht ausreicht.
Im Rahmen einer Sonografie kann eine Hernie eindeutig diagnostiziert werden. Die Sonografie liefert genaue Bilder vom Körperinneren, die die kleinste Veränderung an den Organen eindeutig aufzeigen. Sie ist eine schmerzfreie und schonende Untersuchungsform, da keine Röntgenstrahlen eingesetzt werden.
Röntgenuntersuchung
Mittels der Röntgenuntersuchung werden kleinste Strukturen sichtbar gemacht. Unterstützend werden hier Kontrastmittel eingesetzt. Bei der Magen–Darm-Passage zur Diagnostik einer Hernie handelt es sich um eine kontrastmittelgestützte Untersuchung des oberen Verdauungstraktes, wo krankhafte Veränderungen des Magens oder Dünndarms erkannt werden können.
Diese Untersuchungsform wird vor allem zur Diagnose von Zwerchfellhernien und anderen inneren Hernien verwendet. Damit lassen sich Darmschlingen, die in den Bruchsack vorgefallen sind, gut diagnostizieren. Wegen der hohen Strahlenbelastung werden allerdings andere Untersuchungsformen vorgezogen.
CT & MRT
Weitere Diagnosemittel bei einer Hernie sind die Computertomografie (CT) und die Magnetresonanztomografie (MRT).
Computertomografie (CT)
Die CT ist eine computergestützte bildgebende Röntgenuntersuchung, wo der menschliche Körper in Querschnittsbildern aufgezeigt wird. Dieses Diagnoseverfahren kommt vor allem bei Narbenhernien, parastomalen Hernien und Zwerchfellhernien zum Einsatz.
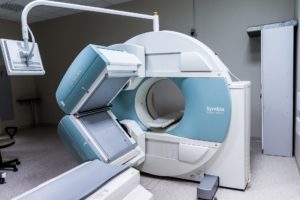
Ein Magnetresonanztomograph (MRT)
Beim Durchdringen der Röntgenstrahlen durch die verschiedenen Gewebe werden die Strahlen unterschiedlich abgeschwächt. Das wird von Detektoren erfasst, im Computer berechnet und im CT-Bild dargestellt. Im Gegensatz zum Röntgen werden bei der CT auch Weichtteilgewebe erfasst.
Magnetresonanztomografie (MRT)
Im Gegensatz zur CT arbeitet die MRT nicht mit Röntgenstrahlen, sondern mit starken Magnetfeldern und Radiowellen. Die MRT, auch Kernspintomografie genannt, gehört wie die CT zu den Schnittbildverfahren.
Der menschliche Körper wird schichtweise abgebildet. Wegen der Magnetfelder müssen Metallgegenstände abgelegt werden. Ebenso ist Vorsicht geboten bei Trägern eines Herzschrittmachers.
Magenspiegelung & pH-Wert
Auch eine Magenspiegelung und die Messung von Magensaft-pH-Wert können aufschlussreich sein.
Diese Untersuchungsmethode wird als bildgebende Untersuchungsform eingesetzt, womit sich Magen, Speiseröhre und Zwölffingerdarm betrachtet werden können. Sie wird zur Abklärung von Zwerchfellhernien eingesetzt.
ph-Wert-Messung des Magensaftes
Während einer Magenspiegelung wird eine Sonde gelegt, die 24 Stunden belassen wird. Werden ph-Werte gemessen, die eine längere Zeit unter 4 sind, deutet dies auf eine Erkrankung hin. Für den Fall, dass eine Zwerchfellhernie mittels Magen–Darm-Passage nicht eindeutig festgestellt werden konnte, verhilft die 24-Stunden-Messung des Magensaftes zu genaueren Ergebnissen.
Krankheitsverlauf
Krankheitsverlauf bei einer Hernie
Bei einem eingeklemmten Bruch muss sofort operiert werden. Bei richtiger Nachsorge stellen sich keine Komplikationen ein. Es sollte besonders nach Operationen auf das Tragen und Heben von schweren Lasten verzichtet werden.
Häufigkeit & Diagnosedaten
80 % der Männer rund 275.000 Operationen jährlich werden an der Diagnose Leistenhernie behandelt und unterliegen operativen Eingriffen. Sie ist bei Männern die häufigste Hernienform. Die nachfolgende Tabelle zeigt einen Überblick bis 2015 auf.
Eine bundesstatistische Analyse der Fallzahlen im Zeitraum 2000 – 2015 ergab die nachfolgenden Kennzahlen.
Statistiken
Nach Behandlungsort der Patienten aufgeschlüsselt und unterteilt in insgesamt, männlich, weiblich, wurden die folgenden Daten erhoben:
- 2000: 272.535 insgesamt, 205.396 männlich, 67.134 weiblich
- 2005: 257.784 insgesamt, 193.857 männlich, 63.927 weiblich
- 2010: 258.248 insgesamt, 193.695 männlich, 64.553 weiblich
- 2011: 265.161 insgesamt, 198.785 männlich, 66.374 weiblich
- 2012: 271.181 insgesamt, 203.145 männlich, 68.036 weiblich
- 2013: 267.438 insgesamt, 200.809 männlich, 66.629 weiblich
- 2014: 266.507 insgesamt, 199.721 männlich, 66.786 weiblich
- 2015: 265.707 insgesamt, 199.498 männlich, 66.208 weiblich
Die standardisierte Fallzahl je 100.000 Einwohner laut Statistik 2015 ergab folgende Zahlen:
- 2000: 740 insgesamt, 571 männlich, 169 weiblich
- 2005: 672 insgesamt, 514 männlich, 158 weiblich
- 2010: 643 insgesamt, 487 männlich, 156 weiblich
- 2011: 667 insgesamt, 506 männlich, 161 weiblich
- 2012: 675 insgesamt, 511 männlich, 164 weiblich
- 2013: 661 insgesamt, 501 männlich, 160 weiblich
- 2014: 652 insgesamt, 493 männlich, 159 weiblich
- 2015: 643 insgesamt, 486 männlich, 157 weiblich
Nach Alter
Die altersspezifische Fallzahl je 100.000 Einwohner aus der Metaanalyse aus 2015 ergab folgende Daten:
- 2000: 169 unter 15 Jahre, 181 15 – 45 Jahre, 469 45 – 65 Jahre, 65 und älter 651
- 2005: 110 unter 15 Jahre, 147 15 – 45 Jahre, 417 45 – 65 Jahre, 65 und älter 668
- 2010: 98 unter 15 Jahre, 145 15 – 45 Jahre, 396 45 – 65 Jahre, 65 und älter 656
- 2011: 94 unter 15 Jahre, 152 15 – 45 Jahre, 414 45 – 65 Jahre, 65 und älter 681
- 2012: 93 unter 15 Jahre, 155 15 – 45 Jahre, 421 45 – 65 Jahre, 65 und älter 690
- 2013: 92 unter 15 Jahre, 153 15 – 45 Jahre, 414 45 – 65 Jahre, 65 und älter 669
- 2014: 92 unter 15 Jahre, 154 15 – 45 Jahre, 410 45 – 65 Jahre, 65 und älter 655
- 2015: 87 unter 15 Jahre, 147 15 – 45 Jahre, 410 45 – 65 Jahre, 65 und älter 649
Ereignisse
Aus der Statistik 2015 ergaben sich für Todesfälle nach ICD10 für K40 bis K46 folgende Ergebnisse:
- 795 Sterbefälle für K40 – K46 Hernien
- 18 für k43.2 Narbenhernie ohne Gangrän, ohne Einklemmung
- 17 für k43.3 parastomale Hernie, ohne Gangrän, mit Einklemmung
- 4 für K 43.4 parastomale Hernie, mit Gangrän
- 3 für K43,5 parastomale Hernie, ohne Gangrän, ohne Einklemmung
- 7 für K45 sonstige abdominale Hernien
- 6 für k45.0 sonstige näher bezeichnete abdominale Hernien, ohne Gangrän, mit Einklemmung
- 1 für k45.1 sonstige näher bezeichnete abdominale Hernien, mit Gangrän
- 88 für K46 nicht näher bezeichnete abdominale Hernien
- 61 für k46.0 nicht näher bezeichnete abdominale Hernien, ohne Gangrän, mit Einklemmung
- 5 für k46.1 nicht näher bezeichnete abdominale Hernien, mit Gangrän
- 22 für k46.9 nicht näher bezeichnete abdominale Hernien, ohne Gangrän, ohne Einklemmung
- 4005 für K56 paralytischer Ileus und mechanischer Ileus, ohne Hernien
- 2 für q40.1 angeborene Hernien
- 27 für q79.0 angeborene Zwerchfellhernien
Die Rentenzugänge ab 2010 bezogen auf Hernien ergeben folgende Auswertungen:
- K40 – K46 Hernien: 68 insgesamt, 34 männlich, 34 weiblich
- K56 paralytischer und mechanischer Ileus, ohne Hernie: 32 insgesamt, 21 männlich, 11 weiblich
Komplikationen & Folgen
Die schlimmsten Komplikationen bei Hernien sind die Einklemmungen (Inkarzeration) der Bauchorgane.
Unter einem bestimmten Druck dringen die Eingeweide in den vom Peritoneum gebildeten Kanal. Sobald der Druck nachlässt, verengt sich der Kanal und die Organe können sich schlecht oder gar nicht an ihren Ursprung zurückbilden. Typische Komplikationen sind mitunter die Folge wie zum Beispiel:
Darminkarzeration:
Pixabay / JimCoote
Die Einklemmung gehört zu den häufigsten Komplikationen in der Bruchpforte. Man unterscheidet zwischen der kompletten und inkompletten Inkarzeration. Bei der kompletten Einklemmung der gesamten Darmwand ist ein Passagestopp mit nachfolgender Darmwandnekrose die Folge.
Dem gegenüber kann die inkomplette Einklemmung von Teilen der Darmwand ohne Passagestopp und symptomarm verlaufen. Es kann aber später zu einer Perforation mit Bauchfellentzündung kommen. Bei der elastischen Inkarzeration treten Eingeweide durch erhöhten Druck (Husten, Pressen) vorübergehend durch die Bruchpforte.
Bei der retrograden Inkarzeration ist durch mehrfache Abknickung des vorgefallenen Dünndarms eine Darmschlinge eingeklemmt.
Netzeinklemmung:
Das gut durchblutete große Netz, Bauchnetz, Darmnetz (Omentum majus), das vor den Bauchorganen liegt, ist oft Bestandteil des Bruchinhaltes. Es wird eingeklemmt und die Blutzirkulation des Gewebes unterbunden.
Dieses Gewebe, das nicht mehr mit Sauerstoff versorgt wird, wird nekrotisch. Hier entwickelt sich eine druckschmerzhafte, nicht reponible Bruchgeschwulst ohne Übelkeit, Erbrechen ode Ileus. Erst bei einer Netznekrose kann sich ein sekundärer paralytischer Ileus herausbilden.
Reposition en bloc und Pseudoreposition:
Hier wurde die Bruchgeschwulst unsachgemäß in die präperitoneale Bauchfelltasche zurückgeführt. Die Einklemmung ist hier nur scheinbar behoben.
Die Fortbestehung der Einklemmung führt zu Inkarzerationssymptomen wie lokaler Schmerz, Ileus und Darmwandnekrose. Bei der Pseudoreposition führt die forcierte Reposition zum Ausriss des Bruchrings.
Weitere Komplikationen
Weitere, mögliche Komplikationen bei einer Hernie sind:
- Bruchentzündung:
Veränderungen und Entzündungen im Bauchraum können zu entzündlichen Veränderungen im Bruchsack führen. - Ileus:
Es kann vorkommen, dass eine komplette Darmschlinge eingeklemmt wird. Dadurch kann der Darminhalt nicht mehr weitertransportiert werden. Die Folge davon ist der Darmverschluss (Ileus). - Darmwandperforation:
Wenn eine Darmschlinge so eingeklemmt ist, dass die Sauerstoffversorgung blockiert ist, kommt es an dieser Stelle zur Nekrose der Darmwand mit nachfolgender Perforation. Die Entleerung von Darminhalt in die Bauchhöhle (Peritonealhöhle) führt zu einer lebensgefährlichen Komplikation, der Peritonitis (Bauchfellentzündung).
Während und nach einer Operation
 Komplikationen während einer Operation können sein:
Komplikationen während einer Operation können sein:
- Verletzung von Nerven, Darm oder Harnwegen
- Verletzung oder Einengung des Samenstrangs
- Thrombose oder Embolie während einer Operation oder danach
- Infektion der Operationswunde
- chronische Schmerzen im operierten Bereich
- Wiederauftreten einer Hernie (Rezidivhernie)
Je schneller ein Rezidiv erkannt und operiert wird, desto weniger Komplikationen treten auf. Deshalb muss der Operierte sich regelmäßig auf körperliche Veränderungen untersuchen und auf Empfindungsstörungen oder Schmerzen im Operationsbereich achten.
Mögliche Komplikationen nach Operationen von Hernien sind:
- Blutungen
- Thrombosen
- Wundheilungsstörungen
- Infektionen
- überschießende Narbenbildung
weiterhin können auftreten:
- Schmerzen
- Nervenverletzungen
- Taubheitsgefühle
- allergische Reaktionen
Wann zum Arzt?
Wann sollte man zum Arzt gehen?
Eine Hernie kann zu lebensgefährlichen Komplikationen führen. Man sollte also bei Symptomen zur Abklärung zum Arzt gehen. Da hier Schwachstellen des Bindegewebes und der Muskulatur zu Ausstülpungen und folgenden Komplikationen führen, die meistens nicht ohne Operation beseitigt werden können, ist eine medizinische Abklärung notwendig.
Man sollte keine Zeit verlieren und denken, dass sich das schon von selbst wieder löst. Es kann sein, dass eine Hernie von selbst sich wieder zurückstülpt. Aber es bleibt dennoch eine Schwachstelle, wo zu jeder Zeit wieder eine Ausstülpung passieren kann.
Behandlung & Therapie
Da eine Hernie nicht mehr von selbst heilt oder zumindest bei Rückstülpung immer wieder auftreten kann, werden an dieser Stelle die verschiedensten Operationsverfahren kurz geschildert. Nachfolgend erfolgt eine genauere Spezifikation anhand des Leistenbruchs.
Operationsverfahren
Die Operationsprinzipien und -verfahren
Man unterscheidet die offene und die geschlossene Operation.
Die offene Operation mittels Bauchschnitt:
Nach der Eröffnung wird der Bruchinhalt in die Bauchhöhle zurückverlagert. Der Bruchsack wird bis zum Bruchsackhals gekürzt, präpariert und verschlossen. Anschließend wird die Bruchpforte verschlossen mittels einer:
- direkten Naht: Dieser Verschluss ist bei kleinen Brüchen möglich.
- Fasziendopplung: Hier werden die Ränder der Bauchwandschichten (Faszien) gedoppelt und überlappend vernäht. Bei diesem Verfahren besteht eine Rezidivrate von nur 1 %.
- Stabilisierung des Bruchpfortenverschlusses mit künstlichen Materialien: Durch Aufsteppen von körpereigenem Gewebe oder Kunststoffnetzen werden größere Brüche verfestigt. Unterschiede bestehen hier nur darin, in welche Schicht der Bauchwand das Gewebe eingepflanzt wird. Es kommen nichtresorbierbare und resorbierbare Materialien oder spezielle Hybridmaterialien zum Einsatz.
Die geschlossene Operation mittels Bauchspiegelung:
Der Zugang erfolgt hier durch die Bauchdecke mittels Laparoskopischer Chirurgie. Das Prinzip ist die Einbringung eines Netzes in verschieden tiefe Schichten der Bauchwand.
Speziell bei der Operation am Beispiel des Leistenbruchs kommen folgende Techniken zum Einsatz:
Offene Verfahren mit Hautschnitt – Hernioplastik mit/nach:
- dem Minimal Repair
- SHOULDICE
- DESARDA
- Mesh Plug bzw. Perfix Light Plug nach RUTKOW bzw. nach MILLIKAN
- dem UPP-System (Ultrapro Plug)
- dem Polysoft Patch in der ONSTEP-Technik
- dem UHS-System nach GILBERT
- LICHTENSTEIN
Endoskopische Verfahren:
- Hernioplastik mit TAPP oder TEP
Welche Probleme können nach einer Operation auftreten?
Eine leichte Wundschwellung ist normal und kein Anlass zur Beunruhigung. Eine solche Schwellung bildet sich in den nachfolgenden 14 Tagen zurück. Folgende Symptome sollten aber unbedingt zum Arzt führen:
- plötzlich auftretende Schwellung und gespannte Haut
- plötzlich einsetzende Schmerzen
- Rötung, Überwärmung oder Vereiterung der Wunde
- Aufreißen der Operationswunde
Im Zweifel sollte auf jeden Fall immer der Arzt konsultiert werden.
Therapieverfahren
Therapie bei der kompletten, inkompletten oder elastischen Inkarzeration:
- Versuch der manuellen Reposition (Taxis) in Relaxation und Analgesie
- Notfalloperation bei erfolgloser Taxis
- bei erfolgreicher Taxis Elektivoperation in den folgenden Tagen
Therapie bei retrograder Inkarzeration:
- bei Verdacht Laparotomie
- Revision
- bei Wandnekrose Dünndarmresektion
- Bruchpfortenverschluss
Therapie bei Netzeinklemmung: operative Revision mit aufgeschobener Dringlichkeit
Therapie bei Reposition en bloc und Pseudoreposition:
- Revision
- Beseitigung der Inkarzeration
- gegebenenfalls Darmresektion
- Bruchpfortenverschluss
Therapie bei einer Bruchentzündung:
- Inzision
- Spülung
- Drainage
- sekundäre Versorgung der Bruchlücke
- Appendektomie nur bei akuter Appendizitis
Vorbeugung & Prävention
Wie kann man Hernien möglichst verhindern?
- Wichtig ist eine starke Bauchmuskulatur. Man sollte besonders bei Veranlagung zur Bindegewebsschwäche 30 Minuten täglich Bauchübungen durchführen.
- Yoga ist eine gute Option, die Flexibilität sowohl der Muskeln als auch der inneren Organe aufrecht zu erhalten.
- Das Heben von schweren Lasten sollte vermieden werden.
- Jeden Morgen eine kurze Bauchmassage verhilft zur besseren Durchblutung und Beweglichkeit.
- Die Körperhaltung sollte überprüft werden. Gerades Gehen, den Bauch festhalten und straffen am Tage beugt vor.
- Das Übergewicht sollte abgebaut werden.
- Eine reinigende Diät unterstützt eine gesunde Lebensweise.
- Vermeidung von negativen Emotionen wie Groll und innere Spannungen, die die Bauchmuskeln schwächen können.
- Vermeidung von Druck auf Muskeln und Gewebe ist zu beachten und einzuhalten.
Die Ausheilung operativer Verfahren dauert in der Regel drei Monate. Man sollte vorbeugend nach einer OP in dieser Zeit auf das Heben von schweren Gegenständen, heftiges Husten oder abrupte Bewegungen möglichst vermeiden. Je nach Größe des Bruches sollte die Belastung bis zu 2 Jahren eingeschränkt bleiben. Abbau von Übergewicht trägt ebenfalls dazu bei, Rezidive zu vermeiden.
Prognose zur Heilung
Bei vielen Zwerchfellhernien, die keine Beschwerden verursachen, ist keine Therapie notwendig. Die Prognosen sehen im Allgemeinen sehr gut aus. In ungünstigen Fällen kann bei einer angeborenen Zwerchfellhernie eine Einschränkung der Lungenfunktion auftreten.
Demzufolge ist bei starker Einschränkung der Lungenfunktion und großer Hernie die Prognose ungünstig. Die Operation ist aber auch in diesen Fällen größtenteils erfolgreich.
Nichtoperative konservative Therapien wie das Anlegen eines Stützkorsetts oder eines Bruchbandes haben nur einen stützenden Nutzen. Die Bruchpforte bleibt offen und verheilt nicht von selbst ohne operativen Eingriff.
Mitunter kommt es erst während der Operation zur genaueren Diagnose und die Operationsmethode muss abgeändert werden. Im Allgemeinen haben Operationen gute Heilungsaussichten. Der Patient kann nach wenigen Tagen das Krankenhaus verlassen.
Akutes Abdomen
Bei einem akuten Abdomen handelt es sich um einen Symptomenkomplex, der mit starken abdominalen Schmerzen verbunden ist und dadurch eine eventuelle Lebensbedrohlichkeit hervorruft. Es ist eine vorläufige Alarmdiagnose. Hierfür sind verschiedene Baucherkrankungen verantwortlich.
Zu den Erkrankungen des akuten Abdomens gehören neben der Hernie unter anderem:

Darstellung von Morbus Crohn
- die Perforation eines Hohlorgans evtl. mit Peritonitis bei Ulkus, Appendizitis, Divertikulitis, Colitis Ulcerosa, Karzinom
- der Ileus: mechanischer Ileus und Bride (Verwachsung), Tumorerkrankung, inkarzerierte Hernie, Invagination, Divertikulitis, Morbus Crohn
- Erkrankungen der Gallenwege: Gallenkolik, Cholezystitis
- gynäkologische Erkrankungen: Extrauteringravidität, Ovarialtumor, Adnexitis
- Erkrankungen der Niere und Harnwege: Nierenkolik, Uretersteine
- lokale Peritonitis
- Blutungen im Bauchraum: ruptiertes Aortenaneurysma
- intestinale Ischämie: Torsion eines Darmabschnittes, Mesenterialinfarkt
- Abdominaltrauma
- extraabdominelle Erkrankungen: ausstrahlende Schmerzen bei Myokardinfarkt
Zu den Symptomen des akuten Abdomens gehört neben dem schlechten Allgemeinzustand und Abwehrspannung, plötzliche starke abdominelle Schmerzen, Paralyse und Schock. Teilweise gehen die Symptome mit Erbrechen einher.
Das Aussehen und die Konsistenz des Erbrochenen geben vielfach Hinweise auf die Ursache des akuten Abdomens. Hinzu kommen Koliken, Übelkeit, Stuhlverhaltung und eventuell Miserere (Koterbrechen).
Alternative Medizin
Alternative Behandlungsmethoden bei Hernien
Früher wurde als Hausmittel zum Beispiel bei einem Leistenbruch ein Bruchband zum Stützen der Bauchdecke und zum provisorischen Schließen des Spalts. Da ein Bruch nicht von selbst zusammenwächst, ist das nur eine vorübergehende Methode, um Schmerzen zu lindern und Verschlimmerungen des Bruchs damit vorzubeugen.
Bei einem kleinen Bruch kann durch eine angepasste Verhaltensweise verhindert werden, dass sich der Bruch vergrößert. Bei einem Bruch sollten keine schweren Lasten gehoben werden und auf Kraftsportarten sollte gänzlich verzichtet werden.
Wichtig ist, die Einhaltung eines Normalgewichts, um die Bauchwand zu entlasten. Es wird empfohlen, mit dem Rauchen aufzuhören, um den sauren Rückfluss nicht zu erhöhen und die Speichelproduktion nicht zu verringern.
Der Speichelfluss schützt den Hals vor Magensäure. Koffein und Alkohol sollte ebenso reduziert werden, da sie die Produktion von Magensäure erhöhen. Alkohol reizt den Magen. Durch gesundes Essen wird die Ausbildung von verschiedenen Hernienformen verringert.
Hernie Hausmittel
Hilfreiche Hausmittel bei einer Hernie
Bei der Ausstülpung in der Bauchwand sollte man entspannen. Im Liegen kann unter Umständen die Ausstülpung wieder zurückgeführt werden. Aufrechtes Gehen und Ausstrecken beugen Verkrampfungen vor und verhindert eventuell, dass es zu einer Einklemmung kommt.
Der Schmerz kann mit verpackten Eiswürfeln und Kälte in Form von Kühlpads betäubt werden. Die Anwendung von Wärme mit einer Wärme oder Kirschkernkissen hingegen löst Verspannungen der Muskulatur. Die wichtigsten Hausmittel zur Vorbeugung und Behandlung sind noch einmal kurz zusammengefasst.

Vermeiden Sie Übergewicht und treiben Sie Sport
- Übergewicht verringern, abnehmen
- kleinere Mahlzeiten zu sich nehmen
- Vermeidung bestimmter Lebensmittel
- Vermeidung von Bewegung nach dem Essen, die Reflux fördern kann
- Beine anheben zur Stärkung der Bauchmuskulatur
- Mini Crunches
- Vermeiden vom schweren Tragen
- Sport: Walking, im Wasser gehen
- lockere Kleidung tragen
- Kühlen, keine Anwendung von Wärme auf entzündete Stellen
- Wärmeanwendung zur Entspannung der Muskulatur
Heilkräuter & Heilpflanzen
Welche Heilkräuter und Pflanzen können bei einer Hernie helfen?
Speziell bei Leistenbruch wird von Maria Treben empfohlen:
Ackerschachtelhalm
In der Volksheilkunde wurde der Ackerschachtelhalm, auch Zinnkraut genannt, gegen Geschwüre, Magenblutungen, Frostbeulen, Tuberkulose, Blasenentzündungen, Osteoporose, Ekzeme, Trockene Haut, Haarausfall, Gicht, Schwellungen, blutstillendes Mittel, Knochenbrüchen oder rheumatischen Erkrankungen angewendet.
Gurgeln von einem Zinnkrautsud half bei Zahnfleischbluten oder Mundschleimhautentzündung. Zinnkrautwaschungen oder -bäder wurden bei Knochenfraß, Bartflechten, Nagelbettentzündungen, Fisteln, alten Wunden, bei krebsartigen Geschwüren, offenen Füßen oder Fersensporn empfohlen.
Einen Brei aus frischen Kräutern legte man auf schmerzende Hämorrhoiden. Schachtelhalm enthält viel Kieselsäure, die bei Nierenerkrankungen eingesetzt wurde.
- Die Anwendung als Tee: 1 Esslöffel getrocknetes Kraut auf 1/4 Liter kaltem Wasser ansetzen und über Nacht stehen lassen, am nächsten Tag 1/2 Stunde leicht kochen lassen, absieben, bis 5 Mal am Tag eine Tasse Tee trinken, als Kur Anwendung 3 Wochen lang.
- Die Anwendung als Bäder und Wickel: Tee äußerlich auf Wunden auftragen oder ins Badewasser geben besonders auch bei Sitzbädern, die Anwendung wird bei Ekzemen oder Geschwüren und bei Blähungen empfohlen.

Arnika
Pixabay / Hans
Arnika
Diese Pflanze hilft bei Prellungen und Verstauchungen. Äußerlich angewendet wird sie bei Verletzungen wie Blutergüssen, Prellungen, Muskel- oder Sehnezerrungen, oberflächliche Venenentzündung, rheumatischen Beschwerden und zur Behandlung von Entzündungen empfohlen.
Umschläge, Wickel aus einem Absud oder Salben mit Arnika helfen bei Schwellungen und Schmerzen. Von der Pflanze werden die Blätter und Wurzeln verwendet, wovon ein Absud hergestellt wird. Allerdings soll die Anwendung nicht innerlich erfolgen und auch nicht auf offene Wunden aufgetragen werden.
Beinwell
Die Pflanze enthält Allantoin sowie Schleim- und Gerbstoffe. Allantoin wirkt für eine schnellere Zellerneuerung. Gewebe wächst unter dieser Einwirkung schneller zusammen. Allantoin hilft auch gegen Entzündungen und Schmerzen. Diese Wirkung wird durch die enthaltenen Schleim- und Gerbstoffe unterstützt.
Herstellung eines Beinwellöls zum Einreiben: 25 g getrocknete Beinwellwurzeln mit 250 ml Olivenöl in ein Schraubglas geben und 4 Wochen stehen lasse, täglich schütteln, nach 4 Wochen absieben.
Johanniskraut
Die Kombination von Gerbstoffen, Flavonoiden und enthaltenen ätherischen Ölen in der Pflanze, hemmt Entzündungen. Die Hauptwirkstoffe sind Hypericine, die gegen Viren, antidepressiv, entzündungshemmend und antibakteriell wirken. Verwendet werden das blühende Kraut und die Blüten.
- Johanniskrauttee: 2 gehäufte TL des getrockneten Krautes mit 250 ml Wasser übergießen, bis zum Sieden erhitzen, abgießen, pro Tag ein bis zwei Tassen trinken
- Johanniskrauttinktur: 20 g der frischen Pflanze mit 100 l 70%igem Alkohol ansetzen und 8 bis 10 Tage ziehen lassen, abseihen, Einnahme 15 Tropfen nach den Mahlzeiten
- Johanniskraut-Öl-Tinktur: als Einreibung, 30 g frisches Kraut mit 100 ml Olivenöl ansetzen, dazu 10 g WeißWein, 15 Tage in der Sonne stehen lassen, ab und zu durchschütteln, abseihen
- Johanniskrautöl: 25 g frisches Kraut der aufgegangenen Blüten zerquetschen oder zerstoßen mit 500 g Olivenöl in Flasche abfüllen, an einen warem Ort stellen, nach Abschluss der Gärung nach 3 bis 5 Tagen Flasche verschießen, nach 6 Wochen auf einer sonnigen Fensterbank hat der Inhalt ein leuchtendes Rot, dann abseihen, durchpressen und in gut schließender Flasche aufbewahren.
Ringelblume
Ringelblumenblüten helfen gegen Entzündungen und beschleunigen die Wundheilung. Die Pflanze wirkt krampflösend, antiseptisch, adstringierend, abführend und schweißtreibend. Sie hilft gegen Schmerzen und ist antiseptisch, bakterizid und entzündungshemmend.
Verwendet werden die Blüten der Pflanze. Die Inhaltsstoffe sind ätherische Öle, Saponine und Bitterstoffe. Die Wirkstoffe der Pflanze sind Calenduloside, ätherische Öle, Cartinoide, Flavonoide, u. a.
- Ringelblumentee: 15 g Rosmarin, Gänsefingerkraut, Frauenmantel, Schafgarbe, Ringelblumenblüten mischen, 1 TL mit einer Tasse kochendem Wasser übergießen, 7 Minuten ziehen lassen abgedeckt, täglich 3 Tassen trinken.
- Ringelblumensalbe: 12 g Ringelblumenblüten und 10 g Thymian, bei getrockneten Kräutern reicht die halbe Mengenangabe, zusätzlich 100g Salbengrundlage, die Salbengrundlage erwärmen und die klein geschnittenen Kräutern hineingeben, einige Tage stehen lassen, danach erwärmen und Kräuter herausfiltern, Creme in eine saubere Cremdose abfüllen, im Kühlschrank 1 Jahr haltbar
Rosskastanie
Verwendet werden die Samen, Blätter, Rinde und die Blüten der Rosskastanie. Sie hilft gegen Schwellungen und bei Entzündungen, ist schmerzlindernd, adstringierend, fiebersenkend, harntreibend, blutstillend und wirkt als Betäubungsmittel. Inhaltsstoffe sind Glykoside, Harz, Stärke, Cumarine, Flavonoide, Magnesium, Gerbstoffe, Ansulin, Bitterstoffe, fette Öle und Saponine.
- Rosskastanientee: aus 40 g Ehrenpreiswurzeln, 20 g Rosskastanien, Eibischwurzeln und 10 g des Haselnussbaumes und der Brennnessel mischen, davon 1 EL in eine Tasse kochendes Wasser geben, 5 Minuten ziehen lassen, absieben, 3 Mal pro Tag eine Tasse trinken, als Blütentee benötigt man nur 1 TL der Rosskastanienblüten auf eine Tasse kochendes Wasser, 10 Minuten ziehen lassen.
Schafgarbe
Schafgarbe ist krampflösend und hilft gegen Entzündungen. Verwendet werden das ganze blühende Kraut und die Blüten. Sie wird als Tee, für Bäder, für Umschläge, für SpüLungen, als Presssaft und als Gewürz verwendet. Die Inhaltsstoffe sind ätherische Öle, Azulen, Eukalyptusöl, Gerbstoffe, Flavone, Bitterstoffe und antibiotische Substanzen.
- Schafgarbentee: 2 TL Schafgarbenkraut mit einer Tasse heißem Wasser übergießen, 15 Minuten abgedeckt ziehen lassen, absieben
- Schafgarbenwickel: Tee oder Kompressen mit Tee tränken und auf entzündliche Hautstellen legen
Wacholder
Wacholder wirkt antiseptisch. Man kann sie als Tee, Einreibung, Inhalation, Bad oder Saunaduft verwenden. Verwendet werden die Früchte des Wacholders. Im Wacholder sind Bitterstoffe, Gerbstoffe, Flavonoide, ätherische Öle, Juniperin und Invertzucker enthalten.
- Wacholdertee: 1 TL Beeren mit 250 ml siedendem Wasser übergießen und 10 Minuten ziehen lassen oder 1 TL getrocknete Wacholderbeeren auf eine Tasse kalt ansetzen und kurz aufkochen, 15 Minuten ziehen lassen, absieben, der Tee wird ungesüßt schluckweise langsam getrunken, diese Menge ist ausreichend für eine Tagesdosis.
- Wacholderspiritus: 20 g Wacholderbeere mit hochprozentigem Alkohol ansetzen und 2 Wochen stehen lassen, durchschütteln, absieben und in Flasche füllen, für Einreibungen geeignet
- Wacholderschnaps: 100 g zerdrückte Beeren mit Alkohol 14 Tage stehen lassen, mehrmals schütteln, dann filtern, eignet sich auch für Einreibungen entzündeter schmerzender Stellen
Zypresse
Verwendet werden junge Zweige, junge Zapfen und das Holz. Die Inhaltsstoffe der Zypresse sind Catechin, Tannine, Terpene und ätherische Öle. Man kann sie innerlich als Tee und Inhalation sowie äußerlich als Tinktur für Umschläge, Bäder oder Waschungen verwenden. Als Massageöl kann die Zypresse bei schwachem Bindegewebe und Cellulitis helfend sein.
- 1. Zypressentee: 1 bis 2 TL Zypressenzweige mit einer Tasse kochendem Wasser übergießen, 10 Minuten ziehen lassen, in kleinen Schlucken trinken,
- 2. Zypressentee aus Zypressenholz: 2 TL geschreddertes Holz in eine Tasse mit kochendem Wasser aufgießen, 15 Minuten ziehen lassen, absiebe, besonders bei Erkrankungen des Dickdarms und der Gebärmutter anzuwenden
- 3. Zypressentee aus Früchten: unreife Früchte wie 1, wirksam bei Entzündungen des Darms
- Zypressenöl: 5 Tropfen Zypressenöl, 4 Tropfen Wacholderöl, 30 ml Mandelöl oder Jojobaöl, 20 ml Hagebuttenöl vermischen, auf schwaches Bindewebe einmassieren
Frauenmantel
Frauenmantel wird bei Entzündungen und Wunden verwendet. Die zusammenziehenden Stoffe fördern die Wundheilung und straffen erschlafftes Gewebe. Frauenmantel kann als Tee, Aufguss, Tinktur oder Kompresse verwendet werden.
- Frauenmanteltee: 1 TL Frauenmantel mit einer großen Tasse heißen Wasser überbrühen, 5 bis 10 Minuten ziehen lassen, als Kur 1 bi s 2 Tassen am Tag trinken, für Umschläge Stoff oder Kompressen damit tränken und auflegen.
Hirtentäschel
Dem Hirtentäschel wird eine heilende zusammenziehende und antibiotische Wirkung zugeschrieben. Verwendet wird das ganze Kraut mit Blüten im getrockneten Zustand. Die Inhaltsstoffe sind Kalzium, Eiweiß, Kalium, Tyramin, Disomin, Disometin, Luteolin, Rutin, Senföle, Vitamin C, Gerbstoff, Saponine, Terpene, Cholin, Quercetin und Acethylcholin. Es wird bevorzugt bei zu viel Magensäure eingesetzt.
- Hirtentäscheltee bei zu viel Magensäure: 30 g Hirtentäschel, 25 g Kamillenblüten, 15 g Süßholz, 15 g Odermennig vermischen, 3 TL in einen Liter kochendes Wasser, 7 Minuten abgedeckt ziehen lassen, über den Tag verteilt trinken
- Hirtentäschelgewürz: die Wurzel des nicht blühenden Krautes trocknen und pulverisieren, Geschmack ähnelt Ingwer
Ätherische Öle
Zur Eindämmung von Entzündung bringt eine Massage mit ätherischen Ölen Linderung. Hier sind besonders die folgenden Öle zu empfehlen:
- Nelkenöl
- Kokosöl
- Eukalyptusöl
- Schwarzkümmelöl
- Leinöl
Nelkenöl
Das Nelkenöl ist ein wirksames Schmerzmittel. Es besitzt eine tiefgelb-braune Farbe und ist antimikrobiell und bakterizid. Dem Nelkenöl werden heute Eigenschaften wie antitumoral, antimykotisch, antiviral, entzündungshemmend und antikonvulsive zugeschrieben und es wird als Anästhetikum, Antioxidationsmittel und Trennmittel verwendet.
Kokosöl wird als Allzweckwaffe bezeichnet. Das Öl bekämpft Beschwerden auf sanfte Art und besteht aus vielen gesunden Inhaltsstoffen wie die Laurinsäure, die Schutz vor Viren und Bakterien aufbaut. Es enthält weiterhin Vitamine, Spurenelemente, Mineralien und Aminosäuren.
Eukalyptusöl
Dieses Öl wird vorwiegend bei Erkältungen verwendet. Eukalyptusöl wirkt nicht nur durchblutungsfördernd, sondern auch entzündungshemmend und ist ein gutes Schmerzmittel.
Schwarzkümmel kann Entzündungen im Körper bekämpfen und bei regelmäßiger Einnahme in Tropfenform das Immunsystem stärken. Das Öl ist an der Zellbildung und am besseren Zellwachstum beteiligt.
Leinöl
Das dickflüssige goldgelbe Öl enthält 3-fach ungesättigte Omega-3-Fettsäuren, die Entzündungen hemmen können, Blutgefäße erweitern und an der Blutgerinnung beteiligt sind.
Homöopathie & Globuli
Es sind kaum Globuli bekannt, die speziell bei Hernien verwendet werden. Man konzentriert sich hier auf die Behandlung der Symptome und des sonstigen Umfeldes. Das homöopathische Globuli Lamium album wird im Rahmen von möglicher Schmerzbehandlung erwähnt.
Die Hauptwirkung des Lamium album ist der Unterleib des Menschen. Die Anwendung ist an keine Altersbegrenzung gebunden. Bei der Anwendung von D30 oder LM bzw. Q-Potenzen sollte ein Arzt konsultiert werden. Für die Selbstbehandlung werden D6 – D12 Dosierungen empfohlen.
Um die Wirksamkeit von Globuli nicht zu beeinträchtigen, sollten Mundschleimhäute 15 Minuten vor der Einnahme gesäubert sein, die Einnahme möglichst auf Plastiklöffeln vorzunehmen ist, starke Geruchsöle wie Menthol oder Latschenkiefer zu vermeiden sind und dass der Gebrauch von Minze, Kaffee, Alkohol oder Kaugummi einzuschränken ist.
 Die Dauer der Einnahmen der Globuli richtet sich nach dem Beschwerdebild. Bei akuten Beschwerden sollen häufiger Globuli eingenommen werden. Alternativ zu Lamium album empfehlen sich:
Die Dauer der Einnahmen der Globuli richtet sich nach dem Beschwerdebild. Bei akuten Beschwerden sollen häufiger Globuli eingenommen werden. Alternativ zu Lamium album empfehlen sich:
- Arnika
- Chamomilla
- Lycopodium
- Aconitum napellus
- Hypericum
Sie werden als Schmerzmittel vorwiegend bei Entzündungen eingesetzt. Arnika montana wird wegen der toxischen Stoffe in den Blüten nur noch als äußere Anwendung zugelassen.
Schüssler-Salze
Folgende Schüssler Salze können bei Hernie zur Anwendung kommen:
- Nr. 1: Calcium fluoratum
- Nr.11: Silicea
Je nach Auswahl können alle passenden Salze gleichzeitig eingenommen werden, maximal 3 zur gleichen Zeit, oder einzeln. Die Anwendung der Tabletten sollte 3 bis 6 Mal täglich 1 bis 3 Tabletten betragen. Bei einer Hochdosierung soll alle 1 bis 10 Minuten 1 Tablette eingenommen werden, wobei die Einnahme bis zu 100 Tabletten betragen kann.
Calcium Fluoratum und Silicea werden in der Dosierung D12 angeboten. Die Tabletten sollen einzeln eingenommen werden und langsam im Mund zergehen lassen. Cacium Fluoratum ist wie Silicea wichtig für die Festigkeit des Stütz- und Bindgewebes. Je nach Beschaffenheit beträgt die Dosierung 1 bis 3 Tabletten, oder 5 bis 15 Globuli oder 1/2 bis 1 TL Pulver.
Diät & Ernährung
Eine ausgewogene Ernährung kann eine schnelle Wirkung auf eine Hiatushernie günstig beeinflussen. Dadurch wird das Übergewicht reduziert und die körperliche Belastung reduziert. Saurer Reflux entsteht durch eine falsche Ernährung. Fetthaltige Lebensmittel verbleiben länger im Magen.
Die Reduzierung von Fett in der Ernährung führt zu weniger Magensäurebildung und verkürzt die Verweildauer der Speisen im Magen. Mahlzeiten sollten auf 3 Hauptmahlzeiten und 3 Snacks dazwischen eingehalten werden.
Als Snack-Foods eignen sich:
- Obst, Trauben, Pflaumen, Sellerie, Aprikosen, Tomaten, Kürbiskerne, und Obstsäfte täglich
- leichte Suppen
- Crunches
- Äpfel
- Käse
- Nüsse sollen Schmerzen lindern und die Symptome günstig beeinflussen
- Joghurt
- Schokolade
- Tomatensaft
- Karottensaft
- Aloe-Vera Saft mit 1/4 Tasse morgens und abends hilft, die Symptome positiv zu beeinflussen.
Bei der Hiatushernie sollte scharfes Essen und Kaffee vermieden werden.
FAQ – Fragen & Antworten
Hier finden Sie Antworten auf häufig gestellte Fragen zur Hernie.
Wie gefährliche ist eine Hernie?
Die einzige Gefahr besteht in der Einklemmung von Darmgewebe, das durch die verminderte oder ganz abgeblockte Durchblutung absterben kann. Dadurch kann eine lebensbedrohliche Peritonitis entstehen. Um vorzubeugen, wird der Bruchinhalt mit einer Sonografie kontrolliert, um das Risiko abzuschätzen. Liegt eine Einklemmung vor, muss die Operation innerhalb kurzer Zeit erfolgen.
Wann ist eine Operation angezeigt?
Bei einer Einklemmung, die sich durch konstante Schmerzen bemerkbar macht, sollte umgehend der Arzt konsultiert werden. Bestätigt sich der Verdacht, wird innerhalb 12 Stunden operiert. Auch nur ein Verdacht rechtfertigt einen operativen Eingriff.
Bestehen keine akuten Beschwerden, kann eine Hernie nach Plan zu einem späteren Zeitpunkt operiert werden. Um eine Operation wird man nicht herumkommen, da eine Hernie nie spontan heilt und es eher zu einer Vergrößerung kommt. Man sollte also mit einer Operation innerhalb der nächsten 6 Monate rechnen.
Welche Vorteile hat die Operation mit Kunststoffnetz?
Ein Kunststoffnetz führt zu einer höheren Stabilität, da das geschwächte Bindegewebe Halt findet. Es kommt zu weniger postoperativer Schmerzen und man kann sich innerhalb kurzer Zeit wieder normal belasten. Die Gefahr eines Rezidivs ist um 70 % gesenkt. Spezielle Netzimplantate vermindern Nebeneffekte.
Welche Vorteile hat die minimal-invasive Methode?
Die endoskopische Operationstechnik verringert das Zugangstrauma auf einen wenige Millimeter großen Hautschnitt. Das führt zu kürzerer Arbeitsunfähigkeit und geringeren postoperativen Schmerzen. Im Falle eines Rezidivs nach einer normalen OP kann damit optimal das ehemalige vernarbte Operationsgebiet umgangen werden. Die Infektionsrate ist bei diesem Verfahren wesentlich geringer.