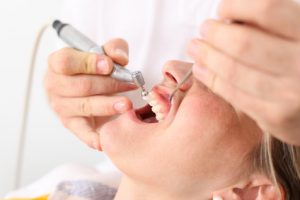
 Parodontose – Wenn das Zahnfleisch verschwindet
Parodontose – Wenn das Zahnfleisch verschwindet
Parodontose ist ein Sammelbegriff für nicht-entzündliche Erkrankungen des Zahnhalteapparats. Der Zahnhalteapparat besteht aus Zahnfleisch, Knochen, Wurzelhaut und Wurzelzement eines Zahns, also allen Strukturen, die den Zahn im Kieferknochen verankern.
Im allgemeinen Sprachgebrauch wird der Begriff Parodontose auch für eine Parodontitis verwendet, also für eine bakterielle Infektion des Zahnhalteapparats. Parodontose verläuft schleichend und wird daher meist erst im vierten oder fünften Lebensjahrzehnt diagnostiziert.
Steckbrief: Parodontose
Inhaltsverzeichnis
- 1 Steckbrief: Parodontose
- 2 Definition Parodontitis
- 3 Was ist Parodontose?
- 4 Zahngesundheit – Geschichte
- 5 Ursachen & Auslöser
- 6 Symptome & Anzeichen
- 7 Diagnose & Krankheitsverlauf
- 8 Häufigkeit & Statistiken
- 9 Komplikationen & Folgen
- 10 Wann zum Arzt?
- 11 Behandlung & Therapie
- 12 Der Kieferorthopäde
- 13 Vorbeugung & Prävention
- 14 Prognose zur Heilung
- 15 Leben mit Zahnersatz
- 16 Alternative Medizin
- 17 Diät & Ernährung
- 18 FAQ – Fragen & Antworten
- Name(n): Parodontitis; Parodontose
- Art der Krankheit: Zahnerkrankung
- Verbreitung: Weltweit
- Erste Erwähnung der Krankheit: Frühe Neuzeit
- Behandelbar: Zum teil
- Art des Auslösers: Diverse
- Wieviele Erkrankte: Nicht feststellbar
- Welchen Facharzt sollte man aufsuchen: Zahnarzt; Kieferorthopäde
- ICD-10 Code(s): k05.2 & k05.3
Table of Contents
Definition Parodontitis
Jeder hat schon einmal von der Parodontose gehört und kann sich auch etwas darunter vorstellen. Nicht zuletzt deswegen sind viele Menschen verwirrt, wenn man ihnen erzählt, dass die Krankheit, die sie vor Augen haben, wenn es um eine Parodontose geht, eigentlich eine Parodontitis ist.
Parodontose ist mehr oder weniger „nur“ der gemeinsprachliche Begriff für dieses Leiden der Zähne und kann darum synonym verwendet werden. Zwar bedeuten beide Begriffe nicht exakt dasselbe, aber beide Bezeichnungen wurden nun so lange nebeneinander verwendet, dass es in Ordnung ist, den einen oder den anderen für dasselbe Leiden zu verwenden.
Was genau aber nun ist die Parodontose oder die Parodontitis?
Hierunter versteht man einen sich über Jahre hinweg immer stärker manifestierenden Verlust des sogenannten Zahnhalteapparates, auch als Parodontium bezeichnet. Dieser dient, wie es bereits im Namen steckt dazu, den Zahn in seiner Position zu halten.
Bei einer empfindlichen Beschädigung desselben oder eines sonst wie gearteten Ausfalles kann es dazu kommen, dass die Zähne ihren festen Sitz verlieren, nur noch lose im Mund hängen und schließlich ausfallen. Etwas ähnliches lässt sich auch bei der vorliegenden Krankheit beobachten.
Die Parodontitis ist eine entzündliche Erkrankung, die zumeist das die Zähne umliegende Zahnfleisch befällt und somit dafür sorgt, dass dasselbe sich immer mehr auflöst.
Darüber hinaus besteht außerdem die Möglichkeit, dass die Infektion, sprich die Entzündung auch auf den Knochen übergreift und diesen dazu veranlasst sich aufzulösen. Beides führt im Ernstfall dazu, dass die Zähne nicht mehr im Mund gehalten werden können und schließlich und endlich ausfallen.
Wer sich allerdings rechtzeitig behandeln lässt, hat nur vergleichsweise selten mit tatsächlichem Zahnausfall zu kämpfen. Das ändert jedoch nichts an der Tatsache, dass durch das vorliegende Leiden immense Schmerzen und unter weitere Unannehmlichkeiten einhergehen können.
Was ist Parodontose?
Bei der Parodontose, die auch als Parodontitis bezeichnet wird, handelt es sich um eine bakterielle Erkrankung der Zähne, des Zahnfleisches und der Kieferknochen. Zumeist verläuft der Zerstörungsprozess sehr langsam. Aus diesem Grunde merken betroffene Individuen oftmals erst zu spät, wie dramatisch es tatsächlich um ihr Gebiss steht.
Dabei ist dem vorliegenden Leiden im Grunde sehr gut vorzubeugen. Sicherlich lassen sich nicht alle Fälle prophylaktisch verhindern, aber eine Vielzahl der Ausbrüche dieser Krankheit hätte durch bessere Vorsorge seitens des Patienten tatsächlich vermeiden werden können.
Eine solche Prophylaxe besteht primär daraus, Risiken zu reduzieren und sich selbst nach Möglichkeit an hygienische Maßregeln zu halten, die dabei helfen sollen, die Gesundheit der Zähne und des Mundes aufrecht zu erhalten.
Risikofaktoren reduzieren
Insbesondere aber der Konsum von raffiniertem Zucker, von Rauchwaren und sonstigen nikotinhaltigen Erzeugnissen sowie von Alkoholika sollte nach Möglichkeit vermieden werden. Dabei ist es in Bezug auf die Tabakprodukte vollkommen irrelevant, in welcher Darreichungsform diese konsumiert werden. Es spielt keine Rolle, ob man die klassische Zigarette nutzt, Zigarre oder Pfeife raucht oder sogar vapet, sprich eine E-Zigarette gebraucht. Alle Stoffe, die Nikotin enthalten sind im Rahmen einer effektiven Prophylaxe zu vermeiden.
Auch eine ausreichende Mundhygiene ist von großer Bedeutung. Hierzu gehören das regelmäßige Putzen der Zähne sowie die Anwendung von Zahnseide. Wer sich diesen Regeln unterwirft und sicbh auch sonst vorausschauend in Puncto Zahngesundheit verhält, kann sein Risiko, an einer Parodontitis zu erkranken um mehr als 95% reduzieren.
Der Vollständigkeit halber allerdings sei an dieser Stelle noch einmal erwähnt, dass es durchaus auch zu Fällen führen kann, die nicht auf äußere Ursachen zurückzuführen sind. Hierbei handelt es sich allerdings um Ausnahmen und nicht um die Regel. Darum sollte man sich was das angeht nicht allzu viele Gedanken machen.
Ist man dennoch erkrankt, kann einem mithilfe der modernen Zahnmedizin relativ gut Abhilfe geleistet werden. Dennoch muss man im Zweifelsfalle damit rechnen, dass man einige Zähne verliert und diese dauerhaft ersetzt werden müssen. Das ist nicht nur zeitraubend, unangenehm und schmerzhaft, sondern kann auch ganz schön ins Geld gehen. Vorsicht ist also besser als Nachsicht.
Zahngesundheit – Geschichte

Pixabay / Mopsgesicht
Natürlich handelt es sich bei diesem Zahnleiden um kein modernes Phänomen. Es ist eine Erkrankung, die die Menschheit schon seit Jahrtausenden heimsucht. Nichtsdestominder muss man an dieser Stelle erwähnen, dass die Prävalenz der Parodontitis in den letzten Jahrzehnten immens zugenommen hat. Dies hat sehr simple Gründe – und zwar der erhöhte Konsum von raffiniertem Zucker.
Oftmals denkt man, dass die Menschen in vergangenen Jahrhunderten wesentlich schlechtere Zähne hatten als dies heutzutage der Fall ist. Das ist allerdings nur halb richtig und im Grunde nicht viel mehr als modernes Vorurteil.
Es stimmt zwar, dass die Zähne der Menschen seit der etwa der Renaissance wesentlich schlechter waren, als beispielsweise heutzutage, aber davor hatten die Menschen in aller Regel sehr gute und gesunde Zähne. Ein interessantes Phänomen, dass sich vor allem archäologisch sehr gut beweisen lässt.
Zucker war teuer
Und auch hier hängt es wieder am Zucker. Vor dem Beginn des 16. Jahrhunderts war Zucker, wie wir ihn heute kennen, in Europa nicht oder nur sehr eingeschränkt zu beziehen. Auch in der Anfangszeit des Imports von Zucker war dieser Süßmacher für die breiten Massen schlicht nicht erschwinglich. Es handelte sich um ein astronomisch teures Luxusgut.
Somit kamen vor allem Personen der Oberschicht mit diesem Produkt in Berührung. Sie konsumierten horrende Mengen an Zucker und gaben dieses Mittel beinahe allen Speisen bei – und das in nicht geringen Mengen. Es spielte keine Rolle, ob Fisch, Fleisch oder Gemüse auf dem Speiseplan standen, alles wurde stark gezuckert.
Nach wenigen Jahren dieses Verhaltens fiel den Ärzten auf, dass die Zähne des Adels, der reichen Bürger und des hohen Klerus immer schlechter wurden. Hierüber finden sich sehr viele medizinische Abhandlungen. Insbesondere aus dem frühen 17. Jahrhundert.
Allerdings brachte dieses Phänomen niemand mit dem erhöhten Konsum von Zucker in Verbindung. Tatsächlich bestand hier vollkommen Unverständnis – dies wird vor allem durch folgenden Umstand klar:
Durch die fauligen Zähne entstand bei vielen Menschen ein widerwärtiger Mundgeruch. Um diesem entgegenzuwirken entwickelten Ärzte und Apotheker dieser Zeit ein „Wundermittel“. Hierbei handelte es sich um parfümierte Bonbons, die natürlich ebenfalls stark zuckerhaltig waren und somit den Verfall des Gebisses nur beförderten.
Hinzu kommt noch, dass die Praxis des Zähneputzens zwar bereits bekannt und verbreitet war, man sich dieselben aber mit einer Paste putzte, die unter anderem geriebenen Bimsstein enthielt und somit die Zähne massiv schädigte. Aber auch hier erkannte man abermals keine Verbindung. Nicht zuletzt darum rieten viele Ärzte dazu, die Zähne nur maximal einmal pro Woche zu reinigen.
Die „Zuckerpest“
Im Laufe der Jahre wurde Zucker schließlich immer billiger und auch die niederen Schichten der Gesellschaft konnten diese Luxusgut erwerben, was sie auch fleißig taten. Bald aber schon ereilte sie dasselbe Schicksal wie zuvor den Adel und den hohen Klerus. Ihre Zähne wurde immer schlechter und faulten ihnen in ihren Mündern.
Fehlen viele Zähne und sind die verbleibenden schlecht, verfault oder geschwärzt, so ist in der Regel davon auszugehen, dass es sich um eine Person handelt, die nach etwa 1600 geboren wurde. Sind die Zähne hingegen gut und weisen kaum nennenswerte Schäden auf, so kann man schnell schlussfolgern, dass es sich um ein Individuum handelt, das vor 1500 zu Tode kam. Sicherlich gibt es auch hier Ausnahmen, alles in allem aber, kann man sich dies als kleine Faustregel merken.
Aber wie dem auch sei – es sollte noch einige Jahrhunderte dauern, bis die Menschen bemerkten, dass ein Zusammenhang zwischen schlechten Zähnen und Zucker besteht. Tatsächlich setzte ein breites Verständnis hierfür erst in der zweiten Hälfte des letzten Jahrhundert ein.
Ab 1960
Massive Aufklärungskampagnen sind seit den 1960er und 1970er Jahren bekannt. Traurigerweise konnten diese bis heute nicht allzu viel ausrichten. Immer noch kommt es sehr häufig zu vermeidbaren Zahnerkrankungen.
Zwar wissen viele Menschen nun um die dem Zucker innewohnenden Gefahren, dennoch konsumieren sie nach wie vor immense Mengen dieses Süßungsmittels. Nichtsdestotrotz sind die Zahlen in einigen Regionen der Erde seit einigen wenigen Jahren etwas, wenngleich nicht viel, rückläufig. Dieser Trend ist aber lokal stark eingeschränkt und stellt auf keinen Fall ein globales Phänomen dar.
In dieses Spektrum etwaiger vermeidbarer Zahnerkrankungen fällt auch die hier zu behandelnde Parodontose, bzw. Parodontitis. Sicherlich gibt es einige Fälle, die nicht zu vermeiden gewesen wären, aber wie bei den meisten Zahnkrankheiten, handelt es sich zu großen Teilen um das eigene Verschulden des Leidenden.
Ursachen & Auslöser
Die Ursache für Parodontose ist meist mangelhafte Mundhygiene und Zahnpflege. Die Bakterienflora der Mundhöhle zersetzen Speisereste und bilden dabei Fäulnisstoffe und Zahnbeläge. Dadurch entstehende Zahnfleischentzündungen können auf den Zahnhalteapparat übergreifen.
Im weiteren Verlauf kann es zur Rückbildung der Kieferknochen und zur Lockerung von Zähnen bis hin zum Zahnverlust kommen. Auch mechanische Reize durch schlecht sitzenden Zahnersatz kann zu Parodontose führen.
 Risikofaktoren für die Entstehung einer Parodontose sind Rauchen, Stress, Alkohol, Stoffwechselerkrankungen wie Diabetes mellitus und die hormonelle Umstellung während einer Schwangerschaft. Parodontose kann ansteckend sein, so ist z.B. gegenseitige Ansteckung von Lebenspartnern bekannt.
Risikofaktoren für die Entstehung einer Parodontose sind Rauchen, Stress, Alkohol, Stoffwechselerkrankungen wie Diabetes mellitus und die hormonelle Umstellung während einer Schwangerschaft. Parodontose kann ansteckend sein, so ist z.B. gegenseitige Ansteckung von Lebenspartnern bekannt.
Hierzu eine kurze Übersicht:
- Alkoholkonsum
- Tabakkonsum
- Diabetes
- Laryngitis
- Mandelentzündung
Alkohol & Tabak
Alkoholkonsum
Die Alkoholsucht ist so alt wie die Menschheit selbst. Wo sich unsere Vorfahren noch mit vergoren Beeren berauschten, verfügt man heutzutage über sehr viel geschicktere Methoden, um Alkohol zu produzieren.
Das ist kein ausschließlicher Vorteil. Viele Menschen entwickeln aufgrund des sozialen Drucks eine Abhängigkeit nach Ethanol und bedürfen im Anschluss hieran langwieriger Behandlungen, um die Sucht besiegen zu können.
Tabakkonsum
Tabakrauch enthält neben Nikotin, einer stark süchtig machenden Substanz, zahlreiche weitere gesundheitsschädliche und teils krebserregende Inhaltsstoffe wie Teer, Blei, Arsen, Nitrosamine, Stickoxide und Radon.
In Deutschland sind etwa 44% der Erwachsenen Raucher. Aber wann wird Rauchen zur Sucht?
Anzeichen für Sucht sind starkes Verlangen nach einer Zigarette, Kontrollverlust über das Rauchen, Entzugserscheinungen, die durch Rauchen gelindert werden und Rauchen trotz bekannter schädlicher Folgen. Viele Raucher versuchen immer wieder, mit dem Rauchen aufzuhören, doch die Rückfallquote ist sehr hoch.
Tabak ist neben Alkohol das am weitesten verbreitete Suchtmittel. Jedes Jahr sterben in Deutschland etwa 42.000 Menschen an gesundheitlichen Folgeschäden des Rauchens sowie etwa 3.000 Menschen an Folgen des Passivrauchens.
Diabetes
Bei Diabetes ist das Stoffwechselgleichgewicht von Insulin und Glukose gestört. Nach Aufnahme mit der Nahrung werden Kohlenhydrate zu Glukose und anderen niedermolekularen Zuckern verstoffwechselt. Infolgedessen steigt der Blutzucker-Spiegel und stimuliert die Insulinproduktion der Bauchspeicheldrüse (Pankreas).
 Insulin ist ein Hormon, das von Inselzellen des Pankreas (B-Zellen) gebildet wird. Es reguliert den Transport und die Aufnahme zu/in den/die Körperzellen. Sein natürlicher Gegenspieler bei der Aufrechterhaltung eines konstanten Blutzuckerspiegels ist ein weiteres Pankreas-Hormon, das Glukagon.
Insulin ist ein Hormon, das von Inselzellen des Pankreas (B-Zellen) gebildet wird. Es reguliert den Transport und die Aufnahme zu/in den/die Körperzellen. Sein natürlicher Gegenspieler bei der Aufrechterhaltung eines konstanten Blutzuckerspiegels ist ein weiteres Pankreas-Hormon, das Glukagon.
Ist die pankreatische Insulin-Produktion insuffizient oder sind die peripheren Körperzellen resistent gegenüber seiner Wirkung (periphere Insulinresistenz), so resultieren daraus erhöhte Blutzucker-Werte und die Körperzellen, die eigentlich Glukose zur Energiebereitstellung benötigen, müssen „hungern“. Dies kann je nach Schweregrad der Blutzuckerentgleisung zu akuten oder chronischen Krankheitserscheinungen führen.
Die meisten Gewebetypen des Körpers decken einen Großteil ihres Energiebedarfs durch Glukose. Das Gehirn und Nervensystem sind sogar allein auf die Glukose angewiesen.
Eine akute Hyperglykäme (Erhöhung des Blutzucker-Spiegels) kann einen lebensbedrohlichen Notfall darstellen. Der Körper versucht dann durch eine gesteigerte Diurese (Urinausscheidung) die überschüssige Glukose aus dem Blut zu entfernen. Dieser Kompensationsmechanismus kann allerdings selbst entgleisen und zu einer Dehydrierung und Elektrolytstörungen führen.
Da den Zellen die Glukose nicht mehr zur Energiebereitstellung zur Verfügung steht, müssen diese auf Reserve-Mechanismen zurückgreifen. Eine Möglichkeit besteht in der Metabolisierung von freien Fettsäuren.
Dabei entstehen allerdings sogenannte „Ketonkörper“ als Nebenprodukte, die den Säure-Base-Status in Richtung Azidose verschieben. Man spricht dann von einer Ketoazidose. Die Ketonkörper können im Urin nachgewiesen werden. Unbehandelt kann eine Hyperglykämie zu Nierenversagen, Bewusstlosigkeit bis hin zum Koma führen.
Chronische Blutzuckererhöhungen können lange unbemerkt bleiben. Der Körper versucht, diesen Zustand durch eine Steigerung der Insulin-Produktion und Glukose-Ausscheidung im Urin zu kompensieren. Symptome treten in der Regel dann auf, wenn die Kapazität dieser Kompensationsmechanismen überschritten ist. Im Langzeitverlauf kann die Hyperglykämie zu einer Schädigung der Blutgefäßsystems und einer Vielzahl weiterer Organe führen.
Laryngitis
Bei der Kehlkopfentzündung, oder Laryngitis, handelt es sich um eine entzündliche Erkrankung des Sprachapparates. Besonders betroffen ist hierbei, wie bereits in der Bezeichnung der Krankheit deutlich wird, der Kehlkopf.
Bemerkbar wird dies vor allem durch Einschränkungen beim Sprechen. So klingt die Stimme in der Regel heiser und belegt. Darüber hinaus können Schmerzen in der Vorderseite des Halses sowie Schwierigkeiten beim Schlucken auftreten. Nicht selten sind darüber hinaus Husten und Fieber Teil der Erkrankung.
Verlaufsform
In der Medizin wird die Kehlkopfentzündung in eine akute und eine chronische Verlaufsform unterteilt. Als chronisch gilt hierbei, wenn sich eine Entzündung länger als drei Wochen hält, beziehungsweise innerhalb einer kurzen Periode gestaffelt auftritt. Dies deutet im Wesentlichen auf das Vorliegen einer tiefer gehenden Erkrankung hin.
Während die akute Laryngitis oft auf eine Virusinfektion zurückzuführen ist, stellt die chronische Verlaufsform nicht selten das Symptom einer Tuberkulose, rheumatischen Arthritis oder Sakoidose dar. Ausschlaggebend kann jedoch auch eine permanente Reizung durch Allergien, Rauchen oder übermäßige Beanspruchung des Stimmapparates sein.
Obgleich die Kehlkopfentzündung nicht zwangsläufig einschränkend oder besonders schmerzhaft sein muss, sollte sie unbedingt von einem Arzt näher untersucht und behandelt werden. Die mit ihr einhergehenden Symptome können nämlich auch auf einer schwerwiegendere Erkrankung wie beispielsweise Kehlkopfkrebs hinweisen. Als gängige Untersuchungsmethode gilt vor allem die sogenannte Laryngoskopie, bei welcher eine Art Spiegel endoskopisch in den Rachenraum eingeführt wird.
Die akute Form der Kehlkopfentzündung ist grundlegend leicht zu behandeln. Oftmals reicht hier sogar eine Schonung aus, um Besserung zu erreichen. Aber auch der Einsatz diverser Hausmittel ist hier zu empfehlen. Hingegen scheinen Antibiotika keine rechte Wirkung zu zeigen und werden aus diesem Grund nur in speziellen Fällen notwendig.
Anders gestaltet sich der Sachverhalt bei der chronischen Ausprägung der Laryngitis. Hier gilt eine Behandlung, ob der Vielfältigkeit zugrundeliegender Krankheiten, als sehr komplex und kann sich darüber hinaus über einen längeren Zeitraum erstrecken. Insgesamt gesehen tritt diese Form aber viel seltener auf, als die akute Variante. In den letzten Jahren ließ sich sogar ein signifikanter Rückgang der Fallzahlen beobachten.
Mandelentzündung
Bei einer Mandelentzündung, im Fachjargon auch als Tonsilitis bezeichnet, handelt es sich um eine Entzündung der sog. Tonsillen (Mandeln). Selbige befinden sich im hinteren Rachenraum.
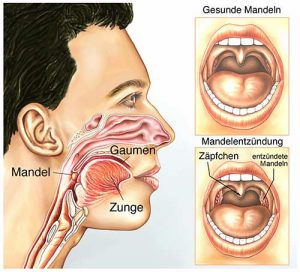
3D Darstellung einer Mandelentzündung
Es handelt sich bei der vorliegenden Krankheit um ein weltweit vorkommendes und seit frühesten Zeiten bekanntes Phänomen. Die Auslöser sind in den meisten Fällen Viren, seltener auch Bakterien. Einer solchen Erkrankung ist mithilfe der Schulmedizin, sowie mithilfe der alternativen Medizin gut zuleibe zu rücken.
Hierbei kommen sowohl medikamentöse als auch operative Therapien zum Einsatz. Der Trend geht allerdings in den letzten Jahren immer weiter von operativen Eingriffen weg. Zumeist bedient man sich konservativer Methoden, sprich Medikamenten.
Auch denkt man häufig, dass lediglich Kinder und Jugendliche an diesem Leiden erkranken können . Das ist grundsätzlich falsch. Zwar liegt die Wahrscheinlichkeit als Erwachsener eine Tonsillitis auszubilden aufgrund verschiedener Faktoren verschwindend gering, aber dennoch besteht eine potentielle dahingehende Chance.
Dennoch kann man alles in allem damit rechnen, dass man nach Beendigung der Pubertät diesem Leiden wohl nicht mehr verfällt.
Alles in allem aber handelt es sich bei der Tonsillitis um eine eher milde Krankheit, die man zwar nicht auf die leichte Schulter nehmen sollte, aber die dennoch auch keinen Grund zur Panik darstellt.
Risikogruppe
Zumeist sind eher ältere Personen Opfer einer Parodontitis. Dies liegt daran, dass es sich um ein mehr oder weniger schleichendes Leiden handelt. Das bedeutet nicht anderes, als dass die Parodontitis sich über Jahre hinweg immer mehr verschlimmert, bis sie schließlich ersichtlich wird.
Dann aber ist es nicht selten bereits zu spät für den Betroffenen und es helfen nur noch schwere Geschütze, um das Leiden im Zaum zu halten. Darum ist Vorsorge hier besser als Nachsorge. Ein Leitsatz, der überdies nicht für alle Erkrankungen der Zähne gilt, sondern auch für Krankheiten im Allgemeinen.
Wer also etwas für sich tun will, und versucht, seine eigenen Zähne so lang als irgend möglich zu behalten, der sollte die oben genannten Tipps beherzigen und seinen gesunden Menschenverstand gebrauchen.
Damit kann man dem schlimmsten bereits aus dem Wege gehen und für sich selbst garantieren, dass man keine allzu gravierenden Probleme mit seinen Zähnen haben wird. Auch die Brieftasche wird sich darüber freuen.
Symptome & Anzeichen
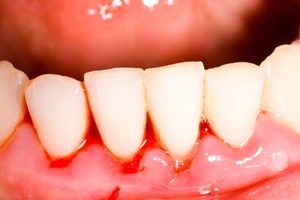
Als Symptome einer Parodontose können Zahnfleischentzündung, Zahnfleischbluten, Mundgeruch, Schmerzen, Schwellung der Zahnfleischränder, Zahnfleischtaschen, Zahnfleischrückgang, Zahnstein, Eiter und lockere Zähne auftreten. Am stärksten treten die Symptome im Bereich der Frontzähne von Ober- und Unterkiefer auf.
Shutterstock/ botazsolti
Hierzu eine Übersicht:
- Kaubeschwerden
- Schluckbeschwerden
- Blutungen im Mundraum
- Starker Mundgeruch
- Verlust der Zähne
- Rückbau der anliegenden Knochen
- Rückbau des Zahnfleiches
Hierzu aber nicht genug. Da die Parodontitis mit vielen anderen Erkrankungen einhergeht, muss man damit rechnen, dass auch die Symptome dieser Leiden bei einem auftreten. Dasselbe gilt übrigens auch für die durch den Konsum von Tabak und Alkohol ausgelösten Symptome.
Dazu im Folgenden noch eine zusammenfassende Übersicht:
Tabakkonsum
Ein Anzeichen für Abhängigkeit vom Rauchen ist Kontrollverlust über das Rauchverhalten, z.B. vergebliche Versuche mit dem Rauchen aufzuhören bzw. weniger zu Rauchen. Weitere Anzeichen sind Entzugserscheinungen, wie starkes Verlangen (craving), Unruhe, Angst, Zittern, Nervosität, Schweißausbrüche, Schlafstörungen und Gewichtsveränderungen, die durch Rauchen bekämpft werden, Vernachlässigung anderer Interessen zugunsten des Rauchens und Rauchen trotz bekannter schädlicher Folgen, gesundheitlicher oder sozialer Art.
Aber nicht nur die Symptome, die im Rahmen eines etwaigen Entzuges entstehen und auftreten können sind hierbei ausschlaggebend. Es gilt darüber hinaus zu beachten, dass Rauchen für eine immense und beinahe nicht zu überschauende Vielzahl von Erkrankungen verantwortlich zu machen ist.
Tatsächlich gehen schätzungsweise 2 von 10 Krankheiten auf das Rauchen von Tabak zurück. Diese Zahlen lagen in der Vergangenheit jedoch weitaus höher. Der stetige Rückgang von Rauchern innerhalb der Bevölkerung hat einiges dazu beitragen können, dass auch die damit einhergehenden Krankheiten zurückgehen.
Das ist eine alles in allem recht positiv wahrzunehmende Entwicklung. Insbesondere Staat und Steuerzahler werden hierdurch entlastet, nicht zuletzt deswegen, weil die hieraus resultierenden medizinischen Betreuungskosten stark zurückgehen. Dennoch sollte man die Situation nicht unterschätzen.
Überblick
Nach wie vor gibt es sehr viele Raucher und nach wie vor erkranken sehr viele Menschen aufgrund dieser Angewohnheit jährlich an sonst leicht vermeidbaren Leiden. Hierzu eine Liste der häufigen Symptome, die eine nach wie vor anhaltende Nikotinsucht bedingen kann :
Übersicht der reinen Symptome
- Schädigungen des Zahnfleisches
- Ausfallen der Zähne
- Geschwüre und Blasen auf der Zunge und generell im Innern des Mundes
- Geschwüre und Blasen im Rachen
- Teerablagerungen in der Lunge und der Luftröhre
- Bildung eines Emphysems
- Verstopfung der Arterien und anderer Gefäße
- Krankhaft beschleunigter Stoffwechsel
- Hoher Blutdruck
- Chronische Schwächung des Immunsystems
- Durchfälle
- Erkrankungen des Darms
- Häufige Entzündungen der Nase, des Halses oder der Lunge
- Minderleistungen der Augen, teilweise partielle oder komplette Blindheit
- Taubheit der Glieder, insbesondere der Beine
- Schwächung der männlichen Potenz
- Minderung der Fruchtbarkeit bei Männern und Frauen
- Minderwuchs (bei nicht voll ausgewachsenen Rauchern)
- Atemnot und generelle stark veringerte körperliche Leistungsfähigkeit
- Verlust oder Reduktion der Sinne für Geruch und Geschmack
- Unregelmäßiger Schlafrhythmus
- Vergilbung der Zähne und der Finger
- Bildung von Falten, Pickeln und allgemein unreiner Haut
- Haarausfall
- Schwarzer Auswurf (Sputum) beim Husten
- Probleme morgens in die Gänge zu kommen
- Blutarmut (Anämie)
- Vergiftungen
Alkoholkonsum
kann leicht, mittelmäßig oder stark ausgeprägt sein. Je nach Ausprägung schwanken auch die die potentiellen Symptome an Intensität. Nichtsdestoweniger gibt es einige klare Indikatoren für eine Vorhandene Alkoholsucht:

Pixabay / wir_sind_klein
- Verlust der Kontrolle über die konsumierte Menge an Alkohol – (Das betroffene Individuum ist völlig außer Stande aufzuhören ethanolhaltige Substanzen zu konsumieren, bis es physisch nicht mehr dazu in der Lage ist, bspw. aufgrund Erbrechens o.ä.)
- Scheitern bei dem Versuch, generell weniger oder gar nichts mehr zu trinken – (Oftmals wollen Alkoholiker aufhören zu konsumieren und sich sich ihres Zustandes durchaus bewusst. Die physische und psychische Abhängigkeit jedoch, verhindern es, dass die ihren Konsum minimieren oder ganz abstinent leben)
- Ein Großteil des Zeitbudgets wird für Alkohol aufgewendet – (Das heißt man verbringt seine tage primär mit der Beschaffung von Alkohol, mit dem Trinken desselben und damit, sich von ihm zu erholen)
- Regelmäßiges oder sporadisches Auftreten von starkem Suchtdruck
- Nicht mehr in der Lage dazu sein, ausstehende Aufgaben zu bewältigen – (darunter fallen Arbeit, Schule und Freundschaftsdienste)
- Unfähigkeit mit dem Trinken aufzuhören, obwohl man um die negativen Effekte weiß
- Zurückfahren von Arbeitszeit, Hobbies oder sozialen Unternehmungen zugunsten von Alkohol
- Trunkenheit in Gefahrensituationen – (Autofahren, Schwimmen, Bedienung schwerer Maschinen, Kinderbetreuung usw.)
- Steigerung der Alkoholtoleranz – (Man braucht für denselben Effekt stets mehr und mehr Alkohol)
- Entzugserscheinung, wenn nicht konsumiert wird oder konsumiert werden kann – (Typisch hierbei sind Übelkeit, Kopfschmerzen, Schwäche, kalter Schweiß uvm.)
Traurigerweise schrecken schwere Alkoholiker bei der Beschaffung ihres Suchtmittels auch oftmals nicht vor verzweifelten und abstoßenden Methoden zurück. So ist Beschaffungskriminalität oftmals ein zu beobachtender Faktor. Auch der Konsum alkoholhaltiger Substanzen wie Parfüm, Benzin, Lösungsmittel, diverse Kosmetika usw. sind oftmals Mittel, die Sucht zu befriedigen, wenn keine anderen Quellen zur Verfügung stehen.
Diabetes
Die Erstmanifestation des jugendlichen Diabetes erfolgt häufig als diabetisches Koma. Ein diabetisches Koma tritt bei Blutzuckerwerten von 700 mg/dl auf und beginnt mit Harnflut, Durst, Müdigkeit, Übelkeit und Benommenheit. Charakteristische Symptome des jugendlichen Diabetes sind rascher Gewichtsverlust, Übelkeit, Polyurie (häufiges Wasserlassen) und Polydipsie (übermäßiger Durst).
Der Altersdiabetes entwickelt sich langsam mit ebenfalls Polyurie und Polydipsie. Außerdem können Harnwegsinfekte, Juckreiz, Pilzerkrankungen, Bluthochdruck und bei Männern eventuell Impotenz auftreten.
Ein über längere Zeit erhöhter Blutzuckerspiegel schädigt die Arterien und kann Spätfolgen wie Arteriosklerose, Koronare Herzkrankheit und Herzinfarkt auslösen. Die Gefäßschäden können außerdem Schäden an Augen, Nieren und Nerven verursachen. Eine gefürchtete Komplikation ist der diabetische Fuß mit Gangrän und Nekrose.
- Verstärkter und dauerhafter Durst
- Häufiges Urinieren
- Extremes Hungergefühl (bisweilen sog. Fressattacken)
- Gewichtsverlust trotz gleichbleibender Ernährung
- Zucker im Urin (Äußert sich durch einen Geruch, der an Limonade erinnert)
- Müdigkeit, Abgeschlafftheit
- Gereiztheit und angeschlagenes Nervenkostüm
- Sehstörungen (verschwommene Sicht, Doppelsichtigkeit usw.)
- Verzögerte Wundheilung (Wunden aller Arten brauchen weitaus länger zum Abheilen, als zuvor)
- Erhöhte Anfälligkeit gegenüber Infektionen
Erkennung
Tatsächlich beobachten viele Menschen zunächst, dass sie sehr häufig an sehr starkem Durst leiden. Diese können sie, selbst bei ausreichender und sogar übermäßiger Zufuhr von Flüssigkeit jedoch nicht Herr werden.
Sollte man also ein solches Phänomen an sich oder einer anderen Person beobachten, so ist es an der Zeit einen Arzt zu konsultieren und sich beraten, bzw. testen zu lassen. Dasselbe gilt für Personen, die einen ungewöhnlich starken Hunger verspüren oder an Heißhungerattacken auf stark zuckerhaltige Lebensmittel leiden.
Darüber hinaus kann es sich lohnen, seinen Urin etwas genauer unter die Lupe zu nehmen. Sollte man nach dem Ablassen desselben einen süßen Geruch bemerken, ist dies in aller Regel ein Anzeichen dafür, dass im Urin zu viel Zucker enthalten ist.
Zucker im Urin ist eines der Hauptmerkmale einer Diabetes. Tatsächlich galt das Trinken des Urins zwecks Feststellung des Zuckergehaltes lange Zeit als einzige probate Methode mittels der eine Zuckerkrankheit diagnostiziert werden konnte. Diese Zeiten sind jedoch glücklicherweise vorbei.
Wie bereits erwähnt sind auch häufig die Augen der Erkrankten betroffen. Hierbei kann es sich lediglich un eine kleine Unannehmlichkeit handeln oder aber um ein gravierendes Problem. Letzteres ist insbesondere dann der Fall, wenn die Sehkraft massiv nachlässt, es zu Entzündungen kommt und man sogar teilweise oder komplett erblindet. Tatsächlich ist es keine Seltenheit, dass Diabetiker früher oder später blind werden.
Weitere Anmerkungen
Darüber hinaus können noch eine ganze Reihe weiterer Symptome auftreten, diese sind allerdings zumeist sehr fallspezifisch und können daher mehr oder weniger vernachlässigt werden. Alles in allem sollte man sich vor Augen führen, dass man hier am besten auf sich selbst und seine etwaigen Symptome achtet.
Man wird als potentiell betroffenes Individuum wohl wissen, ob man zu einer Risikogruppe gehört oder nicht. Auch sollte man merken, wenn sich die eigene Zahngesundheit nach und nach merklich verschlechtert, bzw. wenn es zu den typischen Symptomen wie Zahnfleischbluten und so weiter kommt.
Es ist also darum sehr wichtig, dass man sich nicht komplett auf den Zahnarzt verlässt, sondern sich selbst beobachtet und versucht festzustellen, was mit den eigenen Zähnen falsch sein könnte. Sicherlich ist das kein Aufruf zu einer Selbstdiagnose, aber man weiß selbst am besten, wie es einem geht und was wohl nicht stimmen könnte.
Alles in allem sollte man also, wenn man bemerkt, dass es abwärts geht, noch im richtigen Moment die Reißleine ziehen, um gegen etwaige schlimmere Folgen zumindest etwas gefeit zu sein. Wer das tut, ist sehr gut beraten.
Diagnose & Krankheitsverlauf
Die Diagnose von Parodontitis ist nicht immer ganz einfach. Dies liegt primär an dem Umstand, dass die Symptome gerade zu Beginn der Erkrankung oftmals doch sehr uneindeutig sind. Die hierdurch bedingten Schwierigkeiten wirken sich allerdings nicht allzu negativ auf die Diagnose selbst aus.
Selbst wenn ein Arzt die Diagnose zunächst falsch stellen sollte, wird spätestens nach einem klinischen Test klar, wie das Nehmen einer Kultur, klar, dass es sich um eine Parodontitis handeln muss. Es kommt allerdings nicht sehr oft zu gravierenden fehlerhaften Diagnosen und die meisten Zahnärzte sind in der Lage, eine Parodontitis schnell und effektiv zu erkennen.
 Ist die Krankheit bereits sehr stark vorangeschritten kann es bisweilen ausreichen, wenn der Arzt eine Blickdiagnose durchführt. Allerdings ist kommt dies so gut wie nie vor. Der Zahnarzt wird natürlich lieber auf Nummer sicher gehen.
Ist die Krankheit bereits sehr stark vorangeschritten kann es bisweilen ausreichen, wenn der Arzt eine Blickdiagnose durchführt. Allerdings ist kommt dies so gut wie nie vor. Der Zahnarzt wird natürlich lieber auf Nummer sicher gehen.
Des weiteren kann es bisweilen auch sehr hilfreich sein, eine allgemeine Anamnese durchzuführen. Hierbei handelt es sich um ein tiefer gehendes Gespräch mit dem Patienten, dass der Klärung der Lebensumstände und der Krankengeschichte dient.
An dieser Stelle ist es wichtig, seinem Zahnarzt gegenüber vollkommen ehrlich zu sein und keine Details auszulassen. Hierunter fallen auch Abhängigkeiten nach Nikotin oder Alkohol. Lässt man den Zahnmediziner hierüber im Unklaren kann dies negative Auswirkungen auf die Therapie haben und den Heilungsprozess somit schließlich verlangsamen. Diese Information kann zwecks Stellung einer Diagnose sehr wichtig für den behandelnden Arzt sein.
Des Weiteren ist es auch möglich, eine Erkrankung mit Parodontitis mit Hilfe der recht charakteristischen Symptome, die mit derselben einhergehen, zu bestimmten. Treten immer wieder sehr starke Blutungen des Zahnfleisch auf und das über einen langen Zeitraum, so ist dies ein doch sehr eindeutiger Indikator für Parodontitis. Insbesondere dann, wenn zusätzlich auch noch weitere spezifische Symptome vorliegen, wie sie bereits mehrfach genannt wurden.
Untersuchung & Tests
Nichtsdestoweniger ist es natürlich trotzdem möglich und bisweilen sogar notwendig, dass man klinische Tests durchführt, um die genaue Natur der vorliegenden Krankheit determinieren zu können.
Nach einer eingehenden Anamnese testet der Zahnarzt die Gesundheit des Zahnfleisches und untersucht die Zähne auf harte und weiche Zahnbeläge. Zahnfleischtaschen werden sondiert. Dabei wird der Parodontal Screening Index (PSI) ermittelt. Ein PSI von Null steht für gesundes Zahnfleisch; ein PSI von vier für schwere Parodontitis.
Aus dem Speichel kann eine Kultur zur Bestimmung der Bakterien angelegt werden. Durch Röntgenuntersuchungen kann Ausmaß des Abbaus des Kieferknochens dargestellt werden.
Ist dies der Fall entnimmt man in aller Regel eine Kultur und lässt diese in einem Labor untersuchen. Hierbei achten die Laboranten besonders auf etwaige Anzeichen für einen Befall mit spezifischen Bakterien. Darüber hinaus ist es ebenso möglich, Abstriche anzufertigen.
Dennoch sind klinische Tests, wie bereits erwähnt, in aller Regel nicht immer notwendig und werden darum teilweise ausgelassen. Die Blickdiagnose reicht einem erfahrenen Arzt oftmals schon aus. Bisweilen bietet es sich zudem an, wie bereits erwähnt, eine Anamnese, also ein Patientengespräch durchzuführen.
Alles in allem aber erhält man die Diagnose Parodontitis heutzutage zumeist recht schnell. Dies liegt an den zur Verfügung stehenden diagnostischen Mitteln und der guten Ausblidung der meisten Ärzte.
Häufigkeit & Statistiken
Die Parodontitis ist eine der weltweit am häufigsten vorkommenden Erkrankungen der Zähne. Einige Studien gehen sogar soweit zu proklamieren, dass es sich neben Karies um das zweithäufigste Zahnproblem handelt. Tatsächlich deuten viele Studien auf die Richtigkeit dieser Aussage hin, indem sie sie mehr oder weniger bestätigen.
 Darüber hinaus lassen sich auch in europäischen Familienverbänden bisweilen interfamiliäre Häufungen beobachten. Zwar handelt es sich bei der Parodontitis nicht um eine klassische Erbkrankheit, dennoch lässt sich eine gewisse genetische Prädisposition zu diesem Leiden anhand der Faktenlage nur schwer leugnen.
Darüber hinaus lassen sich auch in europäischen Familienverbänden bisweilen interfamiliäre Häufungen beobachten. Zwar handelt es sich bei der Parodontitis nicht um eine klassische Erbkrankheit, dennoch lässt sich eine gewisse genetische Prädisposition zu diesem Leiden anhand der Faktenlage nur schwer leugnen.
Auch sollte man nicht außer Acht lassen, dass Eltern und / oder das Umfeld nicht nur ihre Gene weitergeben, sondern oftmals auch bestimmte Verhaltensmuster. Das heißt kurzum, dass wenn ein Elternteil beispielsweise einer Risikogruppe angehört, die sich durch eine spezielle Verhaltensweise definiert, ist es nicht unwahrscheinlich, dass auch der Nachwuchs dieses Verhalten in einer gewissen Form adaptiert.
Sicherlich ist dies nicht immer der Fall, gleichwohl lässt es sich recht häufig beobachten. Dies gilt insbesondere in auf Ernährung und die den Konsum gewisser Genussgifte wie Nikotin und Alkohol. Auch Tendenz zu Diabetes kann vererbt werden und somit ein Entstehen von Parodontitis beim Nachwuchs ebenfalls wahrscheinlich machen.
Ethnien & Herkunft
Interessanterweise leiden verschiedene Ethnien, unabhängig davon, ob sie zusätzlich noch zu einer Risikogruppe gehören oder nicht, unterschiedlich oft an dem vorliegenden Leiden. Insbesondere Personen aus dem mittleren Osten oder Personen, mit vorfahren aus diesen Gebieten leiden deutlich häufiger an Parodontitis, als andere Personengruppen. Dasselbe gilt auch für einige afrikanische Stämme. Die genauen Gründe hierfür sind noch nicht gänzlich geklärt.
In Europa und großen Teilen Asien halten sich die Zahlen von Betroffenen glücklicherweise zurück. In den USA jedoch und in Indien sieht die Situation anders aus. Besonders aber in Indien ist die Prävalenz im direkten Vergleich zu anderen Ländern dieser Erde enorm. Gründe hierfür gibt es einige.
Nicht nur der häufig hohe Zuckerkonsum, sondern auch eine angeborene Affinität zu diesem leiden sorgen dafür, dass Menschen indischer Abstammung wesentlich häufiger Opfer einer Parodontitis werden als anderswo auf dieser Welt. Sollte man daher Vorfahren aus dieser Region haben, kann es sehr förderlich sein, sich beim nächsten Besuch beim Zahnarzt gezielt auf eine Parodontitis hin testen zu lassen. Ein Rat, der natürlich auch für alle anderen Personen gilt.
Geschlecht & Alter
Ansonsten spielt das Alter noch eine maßebliche Rolle. Zumeist sind besonders ältere Personen von diesem leiden betroffen. Dies liegt vornehmlich daran, dass die Parodontitis langsam arbeitet. Es bedarf oft Jahre, bis sie stark genug ausgeprägt ist, dass der Betroffene und / oder der Zahnarzt sie erkennt und man eine Behandlung anstrebt.
Alles in allem kann man davon ausgehen, dass man vor Beginn seines 40. Lebensjahres eher seltener Opfer einer allzu schweren Parodontitis wird. Gleichwohl natürlich auch das nicht ganz auszuschließen ist. Hier kommt es auch sehr stark auf die individuelle Lebensführung und orale Hygiene an. Darum sollte man letztere auf keinen Fall vernachlässigen, wenn man nicht Opfer dieser unangenehmen Erkrankung werden will.
Das Geschlecht scheint beim Auftreten dieses Leidens kaum eine Rolle zu spielen. Dennoch sind Männer verhältnismäßig häufiger betroffen. Dies liegt allerdings daran, dass Männer statistisch gesehen häufiger rauchen und mehr Alkohol konsumieren. Wäre dies nicht der Fall, wären beide Geschlechter gleich oft von der Parodontitis betroffen.
Diagnosedaten
Wie bereits schon erwähnt, kann es bisweilen recht schwierig sein, eine Erkrankung mit Parodontitis als solche zu erkennen und anzusprechen. Insbesondere dann, wenn man sich in einem frühen Stadium der Krankheit an einen Mediziner wendet. Ist dies der Fall kann man nicht immer sicher sein, dass der Arzt in der Lage dazu ist, die korrekte Diagnose zu stellen.
pixabay/Jobbeat
Oftmals spricht er die vorliegende Krankheit fälschlicherweise als Zahnstein an. Dies ist gerade dann oft der Fall, wenn er sich nicht genügend Zeit nimmt oder man keine ausreichenden Informationen über sich zur Verfügung stellt. Es sollte darum darauf geachtet werden, dass man dem Arzt alle wichtigen Angaben zur Verfügung stellt, um ihm die Diagnose zu erleichtern.
Sollte man sich, warum auch immer, erst dann einem Mediziner zuwenden, wenn der typische Rückgang des Zahnfleisches der Krankheit bereits begonnen hat, so fällt es in aller Regel sehr viel leichter, eine korrekte Diagnose zu stellen. Es sollte jedoch keinem daran gelegen sein, es überhaupt erst soweit kommen zu lassen.
Die Anordnung klinischer Tests ist nicht immer notwendig. Dies erleichtert den Betroffenen sowie den behandelnden Ärzten auch das Leben immens. Zwar helfen klinische Test oftmals dabei, die Krankheit klar und sicher zu identifizieren, nichtsdestotrotz nehmen sie viel Zeit in Anspruch, die sonst in die Heilung der Erkrankung hätte investiert werden können.
Wie bereits mehrfach erwähnt, sind derlei Testverfahren bei Parodontitis zumeist aber nicht notwendig. In eher seltenen Fällen kann es dennoch notwendig sein, eine bakteriologische Untersuchung anzuordnen, um auf Nummer sicher zu gehen.
Die hieraus gewonnen Daten sind dann aber so gut wie immer sehr eindeutig und man kann sich auf die Korrektheit der Auswertung, sowie der daraus erfolgenden Diagnose verlassen. Ein sehr erfreulicher Umstand für Arzt und Patient.
Komplikationen & Folgen
Komplikationen können im Rahmen einer Parodontitis viele Entstehen. Die meisten gehen natürlich direkt auf den schlechten Zustand der Zähne zurück. So kommt es nicht selten zu massiven Beschwerden während des Kauens oder gar zu einer kompletten Unfähigkeit, dies zu tun.
Nicht selten sind sehr schwer betroffene Personen, die noch nicht behandelt wurden, auf Flüssignahrung oder Brei angewiesen. Alles was nicht besonders kauintensiv ist. Dies ist aber aber natürlich nicht das einzige zu erwartende Problem.
Man muss sich als Betroffener auf einen beinahe permanenten Schmerz einstellen. Das ist nicht nur sehr unangenehm, sondern natürlich auch sehr belastend. Gerade in gesellschaftlichen Situationen. Denn auch das Reden fällt einem dabei sehr schwer.
Darüber hinaus sieht das innere des Mundes meist auch nicht (mehr) besonders attraktiv aus. Das wiederum kann dazu führen, dass der Erkrankte sich immer mehr zurückzieht und von der Gesellschaft absondert.
Ein solcher Rückzug führt nicht selten zu einer Vereinsamung und somit wiederum einer depressiven Verstimmung. Depressionen sind tatsächlich eine häufige Begleiterscheinung kosmetisch entstellender Leiden. Dies gilt in besonderem Maße für Mund und Zähne. Diese gelten inzwischen immer mehr als Aushängeschild einer Person.
Nicht wenige Menschen verzichten deswegen komplett auf eine zahnärztliche Behandlung oder geben sich mit Provisorien und halben Lösungen zufrieden. Dass dies kein besonders gesunder Zustand sein kann, dürfte jedem klar sein. Darum ist abermals jeder an dieser Stelle dazu aufgerufen, ausreichende prophylaktische Maßnahmen zu ergreifen. Hiermit schont man nicht nur sein Gebiss, sondern auch seine Brieftasche. Eine Win-Win Situation.
Rechtzeitig behandeln
Ansonsten bleibt jedoch zu bemerken, dass den meisten Betroffenen sehr gut zu helfen ist, wenn diese sich rechtzeitig behandeln lassen. Nur selten kommt es vor, dass die Krankheit bei einem Betroffenen bereits soweit vorangeschritten ist, dass nur man dieser nur noch mit Brachialgewalt beikommen kann.
Aber selbst wenn dieser Fall wider Erwarten eingetreten sein sollte, ist eine zahnärztliche Behandlung immer noch besser als gar keine Behandlung. Schließlich und endlich ist der Mensch auf seine Zähne mehr oder weniger angewiesen. Sicherlich kann es ausreichen, nur Brei und Suppe zu sich zunehmen, aber auf die Dauer ist das kein allzu großes Vergnügen.
Ansonsten bleibt zu sagen, dass man zwar auf jeden Fall mit Komplikationen rechnen muss, diese aber jeweils vom Schweregrad der vorliegenden Erkrankung selbst abhängen und darüber hinaus auch noch individuell sehr unterschiedlich ausgeprägt sein können.
Allgemeine Vorhersagen sind darum nur sehr schwer zu treffen. Alles in allem aber sollte man sich durchaus auch auf bleibende Unannehmlichkeiten einstellen. Denn auch ein gutes Gebiss erfordert einiges an Arbeit und Wartung und schränkt einen bisweilen sehr ein. Am besten ist es also, man sorgt vor und lässt es erst gar nicht so weit kommen, dass man einer Behandlung bedarf.
Wann zum Arzt?
Wann sollte man zum Zahnarzt gehen?
Die Frage danach, wann man zum Arzt gehen sollte, ist im Grunde sehr schnell beantwortet. Wer denkt, dass er erkrankt ist, sollten sich immer auf dem schnellst möglichen Wege einem Mediziner zur Evaluation zuführen. Dies gilt für alle Krankheiten und nicht speziell nur für Parodontitis oder den Verdacht auf Mumps.
 Da dieses Leiden sehr langsam beginnt und teilweise Jahre braucht, um sich bemerkbar zu machen, kann es bisweilen förderlich sein, etwas genauer nachzuhaken und den Zahnarzt zu bitten, eventuell auch noch auf Parodontitis zu prüfen, wenn man ohnehin schon in der Praxis ist. Dies ist insbesondere dann notwendig, wenn das zu behandelnde Individuum einer Risikogruppe angehört, sprich Raucher, Alkoholiker, Diabetiker usw.
Da dieses Leiden sehr langsam beginnt und teilweise Jahre braucht, um sich bemerkbar zu machen, kann es bisweilen förderlich sein, etwas genauer nachzuhaken und den Zahnarzt zu bitten, eventuell auch noch auf Parodontitis zu prüfen, wenn man ohnehin schon in der Praxis ist. Dies ist insbesondere dann notwendig, wenn das zu behandelnde Individuum einer Risikogruppe angehört, sprich Raucher, Alkoholiker, Diabetiker usw.
Überhaupt sollte man diese Information immer mit dem behandelnden Arzt teilen, vollkommen gleich, ob man sich speziell auf Parodontitis oder eben eine andere Krankheit untersuchen lässt. Unterlässt man es jedoch, dem Mediziner diese Information zukommen zu lassen, so kann es im Rahmen einer Behandlung sehr leicht zu Unstimmigkeiten kommen.
Wie aber bereits schon im Text erwähnt, sollte man sich darauf einstellen, dass der Arzt nicht immer sofort die korrekte Diagnose parat hat. Es kann deswegen nötig sein, dass man die Praxis mehrmals aufsuchen muss, um die Diagnose zu erhalten. Besonders in frühen Stadium der Krankheit.
In finanziell sehr schwierigen Fällen sollte man auch nicht davon absehen, Zuschüsse zu einer Behandlung vom Amt zu beantragen. Dies ist insbesondere dann empfehlenswert, wenn es im Rahmen der Krankheit zu sehr lang andauernden und besonders heftigen Komplikationen kommt, man aber finanziell nicht dazu imstande ist, sich behandeln zu lassen. Denn auf Dauer kann die Parodontitis die Lebensqualität in einem Maße einschränken, dass man kaum mehr Teil der Gesellschaft ist.
Vorsicht statt Nachsicht
Der Weg zum Arzt sollte auf keinen Fall zu unterlassen sein. Das gilt gleichermaßen für erwachsene Patienten, die selbst darüber entscheiden können und ebenso für Kleinkinder, deren Eltern die Entscheidung darüber zu treffen haben.
Bereits der leiseste Verdacht sollte ausreichen, um sich einer ärztlichen Untersuchung zu unterziehen oder sein Kind zu einem Arzt zu bringen und es dort untersuchen zu lassen. Wer sich unsicher ist, ob er selbst oder ob der Nachwuchs ggf. an Parodontitis leidet, sollte nicht lange versuchen, selbst eine Diagnose auf die Beine zu stellen und direkt einen Mediziner konsultieren.
Parodontitis kann sehr schwerwiegend verlaufen und sind deshalb nicht gut in den Händen von medizinischen Laien aufgehoben. Darüber hinaus ist es zum Teil sehr schwierig die Parodontitis von anderen Erkrankungen der Zähne oder des Mundraums zu unterscheiden.
Alles in allem also ist ein Besuch beim Arzt grundsätzlich immer dann zu empfehlen, wenn man irgendwelche Symptome verspürt, die darauf hindeuten, dass sich eine Krankheit, welcher Art auch immer, anbahnt.
Denn hier gilt das alte Sprichwort: „Vorsicht ist besser als Nachsicht.“ Insbesondere aber mit der Gesundheit der eigenen Kinder kann man es kaum übertreiben. Darum ist es bisweilen unabdingbar, dass man einen Kinderarzt oder in diesem Falle einen Zahnarzt zu rate zieht. Und sei es nur, um auf Nummer sicher zu gehen.
Behandlung & Therapie
Es stehen einem Betroffenen eine ganze Reihe potentieller Behandlungsmethoden zur Verfügung. Diese können aber nicht immer eine komplette Heilung garantieren. Vor allem dann nicht, wenn das Leiden die Substanz der Zähne, des Zahnfleisches oder des Halteapparates zu stark beschädigt hat.
In dieses Fällen ist es bisweilen notwendig, die verbleibende Zähne operativ zu entfernen und diese dann durch Prothesen zu ersetzen. Je nach Kassenleistung und Fall besteht die Möglichkeit, ein Gebiss oder performante Prothesen zu erhalten. Dies ist jedoch sehr stark vom individuell vorliegenden Fall abhängig und kann somit nicht verallgemeinert werden.
pixabay/rhein28
Der Zahnarzt entfernt Zahnbeläge und beseitigt Karies. In Patientenschulungen wird der Patient zu häuslicher Zahnpflege motiviert. Blutende Zahnfleischbereiche sollten bei der Zahnpflege nicht ausgespart werden, sondern im Gegenteil besonders gründlich mit der Zahnbürste behandelt werden. Zahnfleischtaschen können durch Kürettage oder durch Lasertherapie gesäubert werden. Sehr tiefe Zahnfleischtaschen werden operativ behandelt.
Zur Geweberegeneration kann der Arzt eine spezielle Folie zwischen Zahnfleisch und Zahnhalteapparat anbringen, in die die Gewebszellen langsam nachwachsen können. Durch operative Eingriffe kann der Kieferknochen modelliert werden ; aus anderen Knochen des Körpers kann dabei Knochenmaterial übertragen werden. Bei Schleimhautdefekten kann auch eine Schleimhauttransplantation erfolgen.
Nach Abschluss der eigentlichen Parodontose-Behandlung findet die Nachbehandlung durch den Patienten ; Ziel ist die Verhinderung von neuen Zahnbelägen.Mundbakterien werden mit Antibiotika und MundspüLungen bekämpft. Zur Unterstützung der Parodontose-Behandlung stehen zahlreiche Mund– und Rachentherapeutika mit entzündungshemmenden Wirkstoffen zur Verfügung.
Dazu gehören Mundspülungen mit Chlorhexidin oder Zahnpasten mit Pflanzenextrakten wie Kamille, Salbei oder Isländisch Moos oder auch Vitamin-A-haltige Zahnpasten. Homöopathie kann ebenfalls zur Parodontose-Behandlung eingesetzt werden: das Mittel Calcium fluoratum in D6 oder D12 stärkt Knochen und Bindegewebe. Zur Vorbeugung gegen Parodontose wird in regelmäßigen Abständen eine Professionelle Zahnreinigung und Kontrolluntersuchung empfohlen.
Medikament & OP‘s
Bei lediglich leichtem Befall ist es bisweilen ausreichend, medikamentös, bzw. punktuell gegen die Parodontitis vorzugehen und eventuell nur einzelne Zähne zu ziehen und zu ersetzen. Das stellt nicht nur eine immense Reduktion der Kosten dar, sondern natürlich auch eine immense Entlastung des Patienten, was Schmerz und dergleichen angeht.
Vor allem aber der Verlust des Knochens muss in den meisten Fällen operativ gestoppt werden. Ein solcher Eingriff ist nicht nur unangenehm, sondern auch mit vielen Einschränkungen verbunden.
Alle operativen Eingriffe im Mundbereich, haben zur Folge, dass man während des Heilungsprozesses keine feste Nahrung zu sich nehmen darf, sowie nur aus einer sehr stark eingeschränkten Auswahl von Getränken verfügt. Auch der Konsum von Genussgiften wie Alkohol und Nikotin sind vollkommen zu vermeiden. Da aber gerade Raucher sehr häufig unter Parodontitis leiden, fällt das nicht wenigen Patienten oftmals doch sehr schwer.
Auch sollte man sich hier keinen Illusionen hingeben. Sicherlich kann eine Operation dabei helfen, den Verlust des Knochens zu bekämpfen und dafür sorgen, dass man länger etwas von seinen Zähnen hat, allerdings sind manche Schäden schlicht irreversibel und man muss lernen damit zu leben. Nicht zuletzt darum ist es am besten, es erst gar nicht auf eine Parodontitis anzulegen und stets dafür zu sorgen, dass man selbst die optimale orale Hygiene ausübt.
Zudem sollte man auch den Kostenfaktor nicht unterschätzen. Zähne sind eine teure Angelegenheit. Die meisten Kassen geben keine allzu großen Zuschüsse, wenn es darum geht, Zahnleiden zu kurieren. Oftmals bleibt der Kassenpatient dann selbst auf seinen Kosten sitzen und kann nur sehr kostengünstige Therapien in Anspruch nehmen, die oftmals keine dauerhafte Lösung darstellen. Eine sehr ungünstige Situation, die jeder zu vermeiden versuchen sollte.
Facharzt & Spezialisten
Zu welchem Arzt sollte man gehen? Fachärzte und Spezialisten bei einer Paradontitis
Bei einer Parodontitis sollte man zunächst einen Zahnarzt und danach ggf. einen Kieferorthopäden aufsuchen, je nachdem, welcher Schweregrad vorliegt und welche Empfehlung der zuständige Zahnarzt ausspricht.
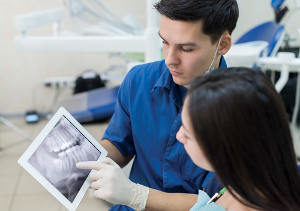 Kieferorthopäden sind, wie der Name schon verrät, auf den menschlichen Kiefer spezialisierte Fachärzte. Sie helfen aber nicht nur bei Problemen mit Brüchen und Beschwerden beim Öffnen und Schließen des Mundes, sondern passen auch Zahnspangen an, legen diese ebenso an und entfernen sie auch, wenn die Zeit gekommen ist. Zudem richten sie etwaige Fehlstellungen und helfen dem Kiefer Jugendlicher sich gesund entwickeln zu können.
Kieferorthopäden sind, wie der Name schon verrät, auf den menschlichen Kiefer spezialisierte Fachärzte. Sie helfen aber nicht nur bei Problemen mit Brüchen und Beschwerden beim Öffnen und Schließen des Mundes, sondern passen auch Zahnspangen an, legen diese ebenso an und entfernen sie auch, wenn die Zeit gekommen ist. Zudem richten sie etwaige Fehlstellungen und helfen dem Kiefer Jugendlicher sich gesund entwickeln zu können.
Da der erste Weg bei Beschwerden an den Zähnen oder im Mundbereich selten zum Kieferorthopäden, sondern zum Zahnarzt oder zum HNO-Arzt geht und der Besuch eines solchen einer Verweisung oder Überweisung bedarf, ergo schon zuvor eine Diagnose gestellt wurde, wird sich der Kieferorthopäde zunächst an nämlicher bedienen.
Er kann daraufhin gezielt überprüfen, ob die ihm vorliegende Diagnose in seinen Augen richtig gestellt wurde und entsprechend reagieren. Sollte die Diagnose des Vorgängers für fehlerhaft oder unrichtig halten, kann er weitere Tests vornehmen, um zu determinieren, welches Gebrechen genau vorliegt und wie er als Kieferorthopäde gezielt und effektiv Abhilfe schaffen kann.
Der Kieferorthopäde
Kieferorthopäden sind, wie bereits eingehend erwähnt, in den Kiefer des Menschen spezialisierte Ärzte. Die haben zumeist Dentalmedizin studiert und darüber hinaus eine etwa dreijährige Zusatzausbildung abgeschlossen, die sie zu weiteren Behandlungen am Kiefer berechtigt.
Orthopäden kennt man sonst landläufig auch als „Knochenärzte“ – ähnlich verhält es sich also mit Kieferorthopäden, allein dass diese sich primär auf den Kieferknochen spezialisiert haben. Dies umfasst zusätzlich natürlich die Zähne, die tatsächlich ihr Hauptgebiet sind. Zwar beschäftigen sie sich auch mit weiteren Leiden im Kiefer- und Mundbereich, wie etwa Brüchen, Schwellungen, Ekzemen und so weiter, aber ihr primäres Augenmerk liegt auf den Zähnen des Patienten.
Oftmals werden Patienten mit besonders gravierenden Fehlstellungen der Zähne von ihrem Zahnarzt an einen Kieferorthopäden verwiesen. Dieser kann, anders als der erwähnte Zahnarzt, ggf. Spangen oder andere Instrumente, die der Korrektur der Stellung der Zähne gelten, anpassen und einbauen.
Da diese oft permanenter Begleiter des Patienten auf Jahre sein können, bedarf es bei ihrer Einpassung höchster Sorgfalt. Werden Zahnspangen falsch eingesetzt oder falsch angepasst, kann es in extremen Fällen zu irreparablen Verschiebungen der Zähne kommen, die nur noch mittels Ziehen gelöst werden können. Darum ist es wichtig, bei der Wahl des Kieferorthopäden darauf zu achten, dass er seine Arbeit und sein Ruf für ihn sprechen. Der kleinste Fehler kann später schlimmste Folgen haben.
Aber dadurch sollte man sich nicht abschrecken lassen. Das deutsche Gesetz für Mediziner ist sehr engmaschig und schwarze Schafe sind schnell entdeckt und ausgesondert. Außerdem garantiert die bis zu dreijährige Zusatzausbildung des Kieferorthopäden die bestmögliche Fähigkeit effektiv Abhilfe bei Beschwerden leisten zu können.
Behandlungsablauf
Wie erfolgt die Behandlung bei einem Kieferorthopäden?
Die Frage nach dem „Wie“ ist in diesem Falle schwer zu beantworten, da die Behandlung überaus individuell ist. Zunächst besucht der Patient einen regulären Zahnarzt, dieser wird ihn, insofern er es als notwendig erachtet, zu einem Kieferorthopäden verweisen. Besonders Kleinkinder, die erste feste Zähne bekommen und / oder Jugendliche sind eine oft gesehene Klientel bei Kieferorthopäden.
Pixabay / AlarconAudiovisual
Behandlungen an sich laufen zunächst ähnlich wie bei regulären Zahnärzten ab. Der Kieferorthopäde betrachtet sich den Kiefer des Patienten eingehend und schlussfolgert daraus mögliche Vorgehensweise, um das Leid des Patienten zu schmälern und ihn effektiv behandeln zu können. Insbesondere Fehlstellungen der Zähne (die sog. Malocclusion), ist ein Problem, mit dem sich besagte Gruppe von Fachärzten oft und eingehend beschäftigen müssen.
Um diese Zähne zu richten, passen sie ihren betroffenen Patienten Zahnspangen an und „installieren“ diese. Hierbei bedarf es äußerster Konzentration und höchsten Fähigkeiten. Denn, wie bereits erwähnt, können die kleinsten Fehler bei dem Anbringen einer permanenten Zahnspange in grotesken Fehlstellungen des Gebisses enden.
Bei Krankheiten im Kieferknochen selbst, können Kieferorthopäden auch Medikamente verschreiben, die einen Heilungsprozess unterstützen. Ebenso können sie Fehlstellungen, insofern dies ohne Operation möglich ist, richten. Sind aber beispielsweise das Innere des Knochens betroffen oder ist eine Fehlstellung nur durch eine Operation zu regulieren, so verweist der Kieferorthopäde seine Patienten an eine Kieferchirurgen.
Chirurgische Eingriffe kann der Orthopäde nämlich nur in geringem Umfang vornehmen, der sich hauptsächlich auf die Entfernung kleiner Geschwüre u.ä. im inneren des Mundes beschränkt.
Darüber hinaus arbeiten Kieferorthopäden viel mit Zahnärzten zusammen, um dem Patienten zu gewährleisten, dass Zahnarzt sowie Kieferorthopäde wissen, was der andere tut und es nicht zu unnötigen Doppelbehandlungen und der gleichen kommt.
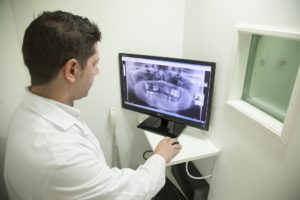
Untersuchungsmethoden
Oftmals bedienen sich Kieferorthopäden der Röntgentechnik, da diese ihnen Einblicke in den Kiefer der Patienten erlaubt. Zudem können sie sehen, wie die bleibenden Zähne bei jüngeren Patienten im Kiefer liegen und ob zu erwarten ist, dass die schief oder unförmig wachsen werden.
Auch die Stellung der Weisheitszähne kann so einfach, schnell und sicher festgestellt werden.
Ein weiteres diagnostisches Mittel, das zudem der Vorbereitung zum Anpassen einer permanenten oder temporären Zahnspange dient, ist das Anfertigen von Abbissen.
Hierzu muss der Patienten auf eine tonartige Substanz beißen und selbige für einen gewissen Zeitraum im Mund behalten. Im Anschluss daran wird sie entfernt und ausgegossen, wodurch der Kieferorthopäde einen exakten Abdruck des zu behandelnden Kiefers gewinnt. Das ist von äußerster Wichtigkeit für die Zahntechniker, die anhand dieses Abdruckes individuelle Zahnspangen und dergleichen erstellen.
Ansonsten verlassen sich Kieferorthopäden primär auf ihre Augen und ihre Erfahrungen. Diese reichen als diagnostische Maßnahme oft vollends aus und führen zu einer zufriedenstellenden Behandlung.
Es gelten bei Kieferorthopäden, wie bei allen anderen Ärzten auch, dieselben Maßregeln zur Auswahl:
Der Arzt sollte einem sympathisch sein. Ein unsympathischer Arzt macht es dem Patienten schwer Vertrauen aufzubauen. Das macht die Behandlung für beide Seiten oft unangenehm und zäh.
Auch sollte man sich umhören und auf die Reputation des Kieferorthopäden achten. Hier beraten einen gerne die überweisenden Zahnärzte usw.
Ebenso sollte man von der Sauberkeit und Hygiene in der Praxis überzeugt sein können. Kommen einem die Räumlichkeiten ungepflegt vor, sollte man nach Möglichkeit einen anderen Kieferorthopäden konsultieren. Alles in allem jedoch ist Zahl schwarzer Schafe in diesem Metier sehr gering und die Wahrscheinlichkeit an eines zu geraten tendiert gegen null.
Vorbeugung & Prävention
Die Vorbeugung ist bei einer Parodontitis das A und O. Wer sich nicht an die entsprechenden Maßregeln und Empfehlungen hält, die darauf abzielen, die orale Gesundheit dauerhaft zu gewährleisten, läuft äußerste Gefahr, dass er früher oder später an einer Parodontitis oder einer anderen ähnlichen Krankheit leiden wird. Daran führt leider kein Weg vorbei.

Shuttertsock/namtipStudio
Dabei fällt eine Prophylaxe glücklicherweise nicht schwer. Wer weitestgehend auf raffinierten Zucker verzichtet, nicht raucht, nur wenige oder am besten gar keinen Alkohol konsumiert und seine Zähne ordentlich pflegt, kann damit rechnen, dass er niemals mit Parodontitis zu tun haben wird. Sicherlich gibt es auch trotzdem Fälle, diese stellen aber klare Ausnahmen dar.
Dabei ist es denkbar einfach, sich gegen die meisten Formen der Parodontitis zu schützen. Man muss lediglich auf Stoffe verzichten, die dazu beitragen, die Gesundheit der Zähne maßgeblich zu schädigen. Hierzu gehören insbesondere Produkte, die Zucker enthalten, Tabakwaren und Alkoholika.
Oftmals reicht es schon, wenn man den Konsum dieser Produkte minimiert, um halbwegs sicher sein zu können, eine Parodistin auf lange Sicht zu verhindern. Um aber noch sicherer zu sein, ist es empfehlenswert, dass man komplett auf diese und ähnliche Produkte verzichtet. Damit hilft man nicht nur seinem Mund und seinen Zähen, sondern auch sich selber und dem Rest seines Organismus.
Zahnarzt Beratung
Wer sich immer noch darüber im Unklaren ist, was er tun kann, um gegen Parodontitis vorzubeugen, der sollte das direkte Gespräch mit seinem Zahnarzt suchen und sich beraten lassen. Dieser wird einen sicherlich gerne und tiefgehend darüber aufklären, was zu tun und was zu unterlassen ist, um dieses leiden erst gar nicht entstehen zu lassen.
Dabei helfen einem einfache Tipps oftmals schon weiter. Hierzu gehören die tägliche Anwendung von Zahnseide, gründliches und korrektes Putzen der Zähne mit einer guten Zahncreme, sowie die Vermeidung einiger gefährlicher Stoffe, die die Gesundheit der Zähne gefährden können.
Das eben erwähnte Putzen der Zähne sollte mindestens zwei mal täglich geschehen. Ein kurzes putzen nach dem Mittagessen wäre darüber hinaus auch nicht schlecht, allerdings haben die wenigsten Personen hierfür die Zeit oder die Möglichkeiten. Darum tut es an dieser Stelle auch oftmals ein spezieller und pflegender Kaugummi.
Wer sich an diese Tipps hält, hat zwar sicherlich keine 100%ige Immunität gegen Parodontitis und andere Erkrankungen der Zähne, läuft aber weitaus weniger Gefahr, Opfer eines solchen Leidens zu werden. Daran sollte jedem gelegen sein.
Tabak & Rauchen
Besonders aber das Rauchen von Tabak stellt ein enormes und oftmals unterschätztes Risiko für die Gesundheit des Munds dar. Nicht nur die Lunge wird durch dieses Laster empfindlich geschädigt, auch der Mund und die Zähne werden massiv in Mitleidenschaft gezogen. Vielen Leuten fällt es aber sehr schwer mit dieser schlechten Angewohnheit zu brechen.
Die Prognose, ob man es schafft mit dem Rauchen aufzuhören oder nicht hängt ganz klar davon ab, ob man wirklich aufhören will oder nicht. Wie bereits schon erwähnt, helfen Produkte, die damit werben einen Entzug zu erleichtern so gut wie nie. Es kommt hier alleine auf den Willen des Individuums an, auch wirklich mit diesem Laster brechen zu wollen und auf sonst gar nichts. Der teuerste Nikotinkaugummi hilft einem nichts, wenn man während man ihn kaut schon die nächste Zigarette anzündet.
Wer nicht wirklich von sich aus aufhören will zu rauchen, der hat keinen Erfolg damit. Weder auf kurze noch auf lange Sicht. Darum sollte man sich nicht von der Werbung oder von den leeren Versprechungen irgendwelcher Kurpfuscher blenden lassen und überteuerte und nutzlose Produkte kaufen. Diese helfen nichts, wenn man keinen Willen zum Aufhören hat. Der Wille zum Aufhören jedoch ist ganz umsonst.
Besteht also ein ausreichend großer Wille und verfügt man über genügend Durchhaltevermögen, so sieht die Prognose sehr gut aus. Ansonsten ist sie eher düster und man kämpft ein leben lang mit der Sucht.
Getränke & Lebensmittel
Dasselbe gilt auch für Alkohol und den Konsum von allzu sehr gezuckerten Speisen oder Getränken. Denn gerade Getränke enthalten oftmals Unmengen von Zucker, gleichwohl man es nicht vermuten mag.
 Bestimmte Säfte beispielsweise, die durch werbekräftige Aufdrucke suggerieren, sie seien besonders gesund enthalten ähnliche hohe Mengen an Zucker wie beispielsweise die oftmals für ihren Zuckerinhalt verschriene Cola.
Bestimmte Säfte beispielsweise, die durch werbekräftige Aufdrucke suggerieren, sie seien besonders gesund enthalten ähnliche hohe Mengen an Zucker wie beispielsweise die oftmals für ihren Zuckerinhalt verschriene Cola.
Darum lieber Finger weg von fertigen Säften und Co. und entweder selbst pressen oder doch beim Wasser bleiben. Hierbei sollte man allerdings auch nicht den Fehler machen und zu sog „Sportwasser“ oder „Fitnesswasser“ greife – denn auch diese Getränke sind hochgradig gesüßt. Man tut weder seinem Körper, noch seinen Zähnen damit etwas Gutes.
Besonders Eltern sind an dieser Stelle gefordert, die Nahrungsgewohnheiten ihres Nachwuchses zu überwachen. Dass Kinder am liebsten nichts anderes täten als den ganzen tag Süßigkeiten zu essen ist klar – dieses Verhalten ist aber äußert gefährlich.
Nicht nur, dass es schnell zu Übergewicht führen kann, sondern auch die Gesundheit der Zähne leidet sehr darunter. Tatsächlich werden jedes Jahr mehr und mehr Fälle von Kindern erfasst, die an für ihr Alter untypischen Erkrankungen der Zähne leiden. Das ist eine bedenkliche Entwicklung, für die hauptsächlich die Eltern verantwortlich zu machen sind. Darum Augen auf, bei der Ernährung der Kinder.
Wer sich aber gut führt, auf Ernährung, Genussgifte und ausreichende Mundhygiene achtet, der sollte keinerlei Probleme damit haben, einer Parodontitis erfolgreich vorzubeugen.
Prognose zur Heilung
Der überwiegende Mehrzahl von Personen mit Parodontitis kann mit Hilfe einer Behandlung geholfen werden. Dadurch fällt die Prognose nicht allzu negativ aus. Nichtsdestoweniger ist es möglich und zudem auch noch sehr wahrscheinlich, dass im Rahmen der Erkrankung gewisse Komplikationen auftreten.
Diese sind oftmals wesentlich gefährlicher und unangenehmer als die Parodontitis selbst und können nicht selten zu einem verfrühten Ausfallen der betroffenen Zähne führen. Deswegen sollte man sich keine allzu großen Gedanken machen, die Krankheit aber auch nicht auf die leichte Schulter nehmen.
Ebenso sollte man aber bedenken, dass man als Person, die auf die Auslöser der Krankheit prophylaktisch verzichtet, kaum Gefahr läuft, an diesem Übel zu erkranken. Die Chancen sind extrem gering. Ein Grund mehr, warum es von absoluter Wichtigkeit ist, einer Prophylaxe nicht aus dem Wege zu gehen.
Es handelt sich dabei nur um eine kleine Überwindung und Feinjustierung der täglichen Abläufe, die einen das ganze Leben lang vor der Parodontitis schützen. Und ein bisschen Verzicht für ein Leben ohne Parodontitis ist wirklich kein schlechtes Angebot.
Je nach Herkunft
Gerade in den Entwicklungsländern leiden aber immer wieder Personen an Parodontitis. Vor allem ältere Männer. Die Wahrscheinlichkeit dafür, dass einem das in Europa passiert ist nur unwesentlich geringer und man sollte sich deswegen durchaus Gedanken über Prophylaxe machen.
Selbst wenn man selbst, trotz einer guten Vorsorge, an Parodontitis leiden sollte, ist es sehr unwahrscheinlich, dass hieraus ernsthafte Gefahren für Leib und Leben des betroffenen Individuums entstehen.
Zwar gibt es keine Medikamente, die speziell gegen die Ursachen von Parodontitis ankämpfen sollen, dennoch aber sehr wohl Arzneien, die hieraus entstehenden Symptome lindern und effektiv angehen. Dennoch ist es nicht gänzlich auszuschließen, dass man als Betroffener nicht damit rechnen muss, dass einem die Zähne ausfallen.
Leben mit Zahnersatz
Zu den gravierendsten Folgen einer Paradentose gehört sicherlich der Verlust der Zähne beziehungsweise einem Teil des Gebisses. Abhängig davon, wieviele Zähne tatsächlich betroffen sind, kann ein Betroffener hernach das Gebiss durch den Zahnarzt ersetzen lassen.
Es bieten sich dafür zwei Möglichkeiten an. Zum einen werden mittels Teilprothese einzelne Zahnreihen beziehungsweise mehrere nebeneinander liegende Zähne ersetzt. Bei einer großflächigeren Schädigung reicht dies oftmals nicht aus und das Gebiss wird komplett nachgestaltet. In diesen Fällen wird eine sogenannte Vollprothese (auch Totalprothese) vom Zahnarzt angefertigt. Diese ersetzt alle Zähne inklusive der Zahnbögen.
Es gibt eine Reihe von Zahnschäden, bei denen die Wurzel des Zahns weit gehend intakt bleibt. Dann rät der Zahnarzt in aller Regel zu einer Implantatprothese, bei welcher die neuen Zähne auf dem Wurzelstumpf verankert werden.
Bei einer Paradentose ist jedoch zumeist die Wurzel stark in Mitleidenschaft gezogen und muss daher entfernt werden. Aus diesem Grund kommt eher eine Prothese infrage, welche auf herausnehmbaren Elementen basiert. Im Volksmund spricht man bei dieser Art des Zahnersatzes häufig von den „Dritten“.
Gerade im jüngeren Alter hat die herausnehmbare Zahnprothese für viele Menschen einen erschreckenden Charakter:
- Können die Zähne beim Lachen einfach herausfallen?
- Ist mit einem künstlichen Gebiss normales Essen überhaupt möglich?
- Wie wird eine Zahnprothese gereinigt?
- Spürt man die Prothese dauerhaft am Kiefer?
Dies ist nur eine Auswahl an Fragen, die sich Patienten stellt, welche von starker Paradentose betroffen sind. Im Folgenden soll daher ein kurzer Überblick über das Leben mit einer Zahnprothese gegeben werden.
Die Zahnprothese
Wie hält eine Zahnprothese?
Viele Patienten haben zunächst einmal Angst davor, dass eine Zahnprothese sich bei einigen Aktivitäten lösen und aus dem Mund fallen könnte. Beispielsweise ist es Betroffenen oft unangenehm laut zu lachen, zu niesen oder einfach herzhaft in einen Apfel zu beißen. Vor einigen Jahren war dies tatsächlich noch problematisch. Inzwischen haben sich jedoch die meisten Haftcremes entscheidend verbessert, so dass ein Herausfallen der Zahnprothese eher unwahrscheinlich ist.
 Zunächst sei darauf hingewiesen, dass eine Zahnprothese theoretisch auch ohne Hilfsmittel wie Haftcreme oder Haftpulver im Mund hält. Da sie speziell für ein Gebiss angefertigt wurde, passt sie sich in der Regel genau den Gegebenheiten des Kiefers an. Nach dem Einsetzen entsteht geradezu ein Vakuum zwischen Kiefer und Unterseite einer Prothese. Dadurch hält sie zunächst fest.
Zunächst sei darauf hingewiesen, dass eine Zahnprothese theoretisch auch ohne Hilfsmittel wie Haftcreme oder Haftpulver im Mund hält. Da sie speziell für ein Gebiss angefertigt wurde, passt sie sich in der Regel genau den Gegebenheiten des Kiefers an. Nach dem Einsetzen entsteht geradezu ein Vakuum zwischen Kiefer und Unterseite einer Prothese. Dadurch hält sie zunächst fest.
Die Schleimbildung der Mundflora bewirkt jedoch, dass mit der Zeit auch Speichel in den kleinen Hohlraum zwischen Prothese und Kiefer fließen kann. Hernach wird der Zahnersatz lockerer, kann jedoch mit einem kräftigen Biss wieder an den Kiefer herangedrückt werden.
Die Zeitspanne zwischen Einsetzen und Lösen der Prothese soll mit Haftcremes entscheidend verlängert werden. Der Gebrauch einer Haftcreme ist denkbar einfach: Sie wird in kleinen Mengen auf der Unterseite der Prothese aufgetragen, bevor diese eingesetzt wird. Über den Tag verteilt lohnt es sich, immer wieder Haftcreme aufzutragen.
Unabhängig davon, ob Haftcreme verwendet wird, oder nicht, ist es sinnvoll hin und wieder die Zähne kräftig zusammen zu beißen. Dies verhindert in aller Regel, dass sich zwischen Prothese und Kiefer zu viel Speichel ansammelt, der schließlich die Saugwirkung der Prothese beeinträchtigt. Zudem hilft es stark zu schlucken, wenn bemerkt wird, dass sich die Zahnprothese lockert. Im Laufe der Zeit werden Betroffene hierfür ein Gefühl entwickeln.
Prothese – Reinigung
Mit einer Zahnprothese verhält es sich im Grunde genommen nicht viel anders, als mit natürlichen Zähnen. Täglich wird sie durch Essen, Rauchen und den Speichel mit Bakterien und Schmutz benetzt. Erfolgt keine regelmäßige Reinigung, dann wird auch der Zahnersatz in der Folge brüchig und verfärbt sich. Aus diesem Grund sollte eine Prothese regelmäßig gereinigt werden. Ärzte empfehlen auch hier, dies täglich zu tun.
Zu gründlichen Erstreinigung einer Voll- oder Teilprothese gibt es spezielle Prothesebürsten. Es sollte darauf geachtet werden, dass diese keine harten Plastik- oder Metallteile enthalten, da hierdurch Schäden am Zahnersatz entstehen könnten.
Im Anschluss an die Bürstenreinigung, wird die Prothese mit warmen Wasser abgespült. Es ist sehr wichtig, dass hierbei alle Rückstände der Prothesenhaftcreme ordentlich beseitigt werden. Außerdem sollte das Wasser niemals zu heiß sein, da sich hierdurch Bestandteile der Prothese lösen könnten.
Nach dem Bürsten und Spülen wird die Prothese in lauwarmes Wasser gelegt, welches mit Zahnprothesenlösung angereichert ist. Hier gibt es eine Reihe verschiedener Produkte auf dem Markt.
Welches geeignet ist, kann mit dem zuständigen Zahnarzt abgesprochen werden. Grundsätzlich funktionieren alle Produkte jedoch ähnlich. Sie dienen dafür, Bakterien abzutöten und die künstlichen Zähne weiß und sauber zu halten.
Ist die Zahnprothese gereinigt, folgt die Reinigung des Mundraumes. Auch hierfür gibt es spezielle, weiche Bürsten, mit denen das Zahnfleisch, die Zunge sowie eventuell noch vorhandene echte Zähne gesäubert werden können.
Zudem sollte der Mund gründlich ausgespült werden. Das verhindert, dass Mundgeruch entsteht oder sich Bakterienherde bilden können. Zudem kann es vorkommen, dass Rückstände von Haftcreme an Kiefer und Zahnfleisch hängen bleiben. Das Reinigen und Bürsten hilft außerdem dabei, Zahnfleischrückgang zu vermeiden, da hierdurch die Durchblutung stark angeregt wird.
Gefühl im Mund
Ist eine Zahnprothese als Fremdkörper im Mund zu spüren?
Besonders in den ersten Tagen nach dem Einsetzen einer Zahnprothese kann es unter Umständen vorkommen, dass Betroffene ein starkes Druckgefühl am Kiefer wahrnehmen. Das ist selbstverständlich nicht ungewöhnlich.
Immerhin handelt es sich bei einer Zahnprothese, unabhängig davon, ob es eine Teil- oder Vollprothese ist, um einen Fremdkörper, an den die Muskeln sowie die Zunge nicht gewöhnt sind. Darüber hinaus wird durch die Saugwirkung, also das Vakuum, das zwischen Prothese und Kiefer erzeugt wird, ein Druck aufgebaut, der zu Beginn stark gespürt wird.
Hiergegen kann zunächst nicht viel getan werden. Betroffene sollten jedoch darauf achten, die Prothese dennoch regelmäßig zu tragen, auch wenn es am Anfang ein wenig unangenehm ist. Schmerzen sollte die Prothese jedoch nicht. Dann müsste sie vom zuständigen Zahnarzt noch einmal angepasst werden.
Wird eine gut sitzende Prothese längere Zeit getragen, gewöhnen sich schließlich die Muskeln und der Kiefer an das Tragegefühl. Schließlich wird sich das Tragen gänzlich normal anfühlen und keine Probleme bereiten. Wie lange dies dauert, ist jedoch von Mensch zu Mensch sehr verschieden.
Während die einen bereits am Ende eines Tages kaum noch den Druck einer Prothese spüren, wird dies bei anderen mehrere Tage oder ein paar Wochen dauern. Hier gilt es folglich, die Zähne zusammen zu beißen und durchzuhalten.
Tätigkeiten & Probleme
Welche Tätigkeiten bereiten mit einer Zahnprothese Probleme?
Gerade zu Anfang werden sich durch das Tragen einer Zahnprothese noch einige Probleme ergeben. Dies fängt in der Regel bereits beim Sprechen an. Die Prothese kann durchaus als Fremdkörper wahrgenommen werden, an den sich die Zunge noch ein wenig gewöhnen muss. Durch den kleinen Bogen an der Rückseite der Prothese wird der Gaumen ein wenig dicker als gewohnt.
Einige Laute, wie beispielsweise die Buchstaben L, N oder S müssen hernach etwas anders gebildet werden, als ohne Prothese. Dann ist es möglich, dass Betroffene zunächst Lispeln oder bestimmte Laute nicht mehr gewohnt bilden können. Dies ist zum einen natürlich anstrengend für die Zunge, zum anderen peinlich gegenüber anderen Menschen.
Eine weitere Tätigkeit, die unter Umständen Probleme bereiten kann, ist das Essen. Hier gilt im Prinzip gleiches, wie im Bezug auf das Sprechen. Der Mund muss zunächst daran gewöhnt werden, dass sich ein Fremdkörper in ihm befindet.
Und natürlich wird das Kauen erst einmal Probleme bereiten. Gerade härtere Lebensmittel, wie zähes Fleisch oder hartes Gemüse können am Anfang problematisch sein, da beim Kauen die Prothese gelockert werden kann.
Es hilft dann, wenn Lebensmittel klein geschnitten werden, sodass die Zähne ein wenig entlastet werden. Mit der Zeit lernen Betroffene schließlich, welcher Bisswinkel sich eignet, damit Nahrung zerkleinert werden kann, ohne dass die Prothese locker wird.
Alternative Medizin
Alternative Behandlungsmethoden gegen Paradontitis
Von alternativen Heilmethoden in Bezug auf eine Parodontitis ist eher abzuraten. Ein Laie kann außer vorzubeugen nur sehr wenig für die Gesundheit seiner Zähne tun. Darum ist es am besten, sich einem Fachmann, sprich einem Zahnarzt zuzuwenden.
Paradontitis Hausmittel
Hilfreiche Hausmittel gegen Paradontose
Es gibt einige einfache und doch sehr wirkungsvolle Hausmittel, die zusätzlich zu einer medizinischen Behandlung der Parodontitis oder vorbeugend gegen eine solche anzuwenden sind:
- Ruhe:
Sich selbst Ruhe zu gönnen ist gerade bei Parodontitis das A und O. Man sollte nichts tun, was einen aufregt und / oder Stress verursacht. Der Körper braucht viel Zeit und Entspannung, um mit diesem Leiden fertig zu werden. Selbst wenn man denkt, dass sich die Symptome abschwächen, sollte man nicht gleich wieder voll in den Alltag einsteigen, sondern sich immer noch Zeit nehmen. Die Krankheit ist noch sehr lange ansteckend, selbst wenn sie bereits überwunden scheint. Im Zweifelsfalle sollte man sich vertrauensvoll an einen Doktor wenden, um Informationen darüber zu erhalten, ob man gesund genug ist, um wieder am Leben teilhaben zu können. - Ausreichend viel Flüssigkeit:
Es ist ein generell guter Ratschlag, immer genügend Flüssigkeit zu sich zu nehmen. Doch gerade bei einer Parodontitis-Erkrankung fördert ausreichender Konsum von klarem Wasser die Durchblutung des Mundraums und ist darum in seiner therapeutischen Funktion nicht zu unterschätzen. - Das Immunsystem stark halten:
Spaziergänge, eine gesunde Ernährung, ausreichend Bewegung und vieles mehr helfen dabei, dass das Immunsystem konstant auf hohem Niveau arbeitet. Hierdurch beugt man automatisch der vorliegenden und vielen anderen Krankheiten vor. - Ausreichende Hygiene:
Eine ausreichende Hygiene kann in Bezug auf alle Erkrankungen sehr wichtig sein. Insbesondere die ausreichend gründliche Reinigung der Zähne ist hierbei sehr wichtig. Darüber hinaus sollte man auf gesteigerte Reinlichkeit achten, wenn man Personen mit Krankheiten pflegt oder sich in einem Krankenhaus aufhält.
Heilkräuter & Heilpflanzen
- Akelei
- Aloe Vera
- Blutweiderich
- Dost / Oregano
- Ehrenpreis
- Eiche
- Heidekraut
- Hibiskus
- Hirtentäschel
- Kamille
- Klette
- Labkraut
- Malve
- Neem
- Olive
- Pfennigkraut
- Schafgarbe
- Schöllkraut

Alle der gerade erwähnten Heilkräuter und Heilpflanzen sind entweder als Tee oder in Form eines Aufguss, getrocknet oder frisch oder zu Pulver zerrieben bzw. in Form einer Tablette darzureichen. Hierbei sind die Arten der Einnahme oftmals nur als geringfügig auf die Wirkung einzustufen.
Auch eine Salbe ist aus den diesen Kräutern und Pflanzen zu erzeugen. Eine solche ist besonders im Falle der Sonnenallergie zu empfehlen, da sie direkt auf die Haut aufzutragen ist. Zur Herstellung einer solchen gebe man die erwähnten Kräuter in zerlassenes Schmalz, wobei es egal ist, ob die Kräuter frisch oder getrocknet sind und lasse diese Mischung auskühlen und verfestigen.
Insofern man eine stärkere oder feinere Salbe oder Creme haben will, ist dieser Prozess beliebig oft zu wiederholen. Darüber hinaus kann man oftmals bereits fertige Präparate bei dem Heilpraktiker der Wahl beziehen und spart sich damit die Arbeit. Auch das Internet bietet so einige gute Quellen für den Bezug von Heilprodukten aus der Natur.
Es empfiehlt sich zudem, vor der Anwendung Rücksprache mit dem zuständigen Mediziner zu halten um etwaige allergische Reaktion schon im Vorfeld ausschließen zu können.
Ätherische Öle
Die eben genannten ätherischen Öle sind im Falle der Parodontitis entweder im Rahmen einer Aromatherapie, aber auch äußerlich anwendbar. Eine äußerliche und / oder innerliche Anwendung derselben ist zur Verbesserung der Heilungschancen teilweise zuträglich Man sollte hier jedoch Vorsicht walten lassen und sich im Vorhinein den Rat eines Fachmanns holen und etwaige Allergien ausschließen. Ebenso sind diese Öle ebenso zur Herstellung einer Salbe zu nutzen.
Trotzdem ist eine Rücksprache mit einem Arzt nach wie vor unerlässlich.
Homöopathie & Globuli
Es sei an dieser Stelle noch einmal darauf hingewiesen, dass es bislang kein Heilmittel für Parodontitis gibt. Lediglich ein Bekämpfen der Symptome ist möglich. Da diese jedoch zum Teil sehr bedrohlich sein können, sollte keine Selbstbehandlung erfolgen, sondern stets ein Arzt zurate gezogen werden.
Eine Behandlung mit homöopathischen Mitteln muss mit diesem hernach abgesprochen werden. Dies trifft vor allem dann zu, wenn noch weitere Medikamente eingenommen werden, die möglicherweise diverse negative Wechselwirkungen auslösen können.
Die hier genannten Präparate dürfen also nur Anwendung finden, wenn dies von einem Arzt abgesegnet wurde.
- Abies nigra
- Silicea
- Alium sativum
- Ferrum picrinicum
- Antimonium crudum
- Flor de piedra
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Schüssler-Salze
sollten auf keinen Fall zur Selbstmedikation bei Parodontitis verwendet werden. Da es sich um eine sehr ernste Erkrankung handelt, die verschiedentliche schwere Komplikationen nach sich ziehen kann, bedarf es stets einer Behandlung durch einen Arzt.
 Mit diesem sollte der Einsatz von Schüssler Salzen zuvor abgesprochen werden, um eventuelle Wechselwirkungen mit anderen Medikamenten auszuschließen.
Mit diesem sollte der Einsatz von Schüssler Salzen zuvor abgesprochen werden, um eventuelle Wechselwirkungen mit anderen Medikamenten auszuschließen.
Geeignet sind die Schüssler-Salze Nr.:
- 4 Kalium Chloratum
- 10 Natrium Sulfuricum
- 13 Kalium arsenicosum
- 16 Lithium chloratum
- 20 Kalium aluminium sulfuricum
- 9 Natrium Phosphoricum
Die genauen Daten zur Dosierung und zur Art der Anwendung sind der Packungsbeilage zu entnehmen oder mit dem zuständigen Heilpraktiker abzuklären.
Diät & Ernährung
Eine spezielle Diät oder Ernährungsweise in Bezug auf Parodontitis gibt es viele und keine. Wie bei den meisten Krankheiten kann jedoch eine gesunde und ausgewogene Ernährung zur generellen Gesunderhaltung des Körpers beitragen.
Hierzu gehört, dass überwiegend Gemüse, nur fettarmes Fleisch und möglichst keine künstlichen Zuckerprodukte konsumiert werden. Außerdem sollte auf den übermäßigen Konsum von Alkohol verzichtet werden.
Kaubeschwerden & Co.
Probleme im Bezug auf Nahrung zeigen sich bei einigen starken Befall der Zähne und damit einhergehenden Kaubeschwerden vor allem darin, dass diese mit einer unkontrollierten Gewichtsabnahme einhergehen. Dies schwächt den Körper insgesamt.
So sollte bei der Nahrungsaufnahme darauf geachtet werden, dass dem Körper genügend Kalorien zugeführt werden. Dafür eignet sich der Konsum von Vollkornprodukten, Nüssen und fettreichem Seefisch. Abhängig ist dies aber selbstverständlich davon, was ein Betroffener verträgt.
 Abzuraten ist aber generell von einer veganen oder vegetarischen Ernährung, wenn eine starke Erkrankung vorliegt. Diese ermöglicht in der Regel nicht die Kalorienmenge, welche für den Patienten während der Therapie notwendig ist.
Abzuraten ist aber generell von einer veganen oder vegetarischen Ernährung, wenn eine starke Erkrankung vorliegt. Diese ermöglicht in der Regel nicht die Kalorienmenge, welche für den Patienten während der Therapie notwendig ist.
Auch sollte die entsprechende Energie nicht aus ungesunden, also stark fettigen oder gezuckerten Lebensmitteln gewonnen werden, da hierdurch weitere Probleme bezüglich der Verdauung eintreten können.
Bei genereller Appetitlosigkeit sollten über den Tag verteilt viele kleine Mahlzeiten eingenommen werden. Dadurch erhält der Körper genug Energie, ohne dass der Patient mit einem Mal üppige Speisen verzehren muss.
Liegen Schluckbeschwerden vor, kann es helfen, wenn die Nahrung püriert wird. Smoothies und dicke Suppen sind zumeist problemlos genießbar, auch wenn eine Verengung im Rachenraum oder Schwellungen am Kehlkopf vorliegen.
Auch der Geruchssinn kann sich während einer Parodontitis verändern. Häufig empfinden Betroffene den Geruch von Speisen als störend. Das gilt gerade, wenn sie unter Schmerzen leiden. Es ist aus diesem Grund vorteilhaft, zubereitetes Essen zunächst einmal abkühlen zu lassen, da hernach die spezifischen Eigengerüche der Nahrungsmittel nicht mehr so stark ausgeprägt sind.
Es gibt keine Diäten oder Ernährungspläne, die speziell für Parodontitis-Patienten erstellt worden wären. Nichtsdestotrotz kann eine allgemeine gesunde Ernährung diesbezüglich sehr förderlich sein und überdies noch vorbeugend wirken.
Allgemeine Tipps
Bedenkenlos konsumieren kann man:
- Obst und Gemüse (insofern keine Allergien vorliegen)
- Meeresfrüchte
- Milchprodukte (jedoch auf den Fettgehalt achten)
- Hülsenfrüchte
- Klares Wasser und Kräutertee (Limonaden usw. sind zu vermeiden)
- Vollkornprodukte
Bei folgenden Lebensmitteln, sollte man eher aufpassen:
- Rotes Fleisch
- Tabakwaren
- Raffinierter Zucker
- Stark fetthaltige Speisen
- Fertiggerichte
- Alkoholika
- Weißes Mehl
- Fast Food
Man sollte außerdem stets im Hinterkopfe behalten, dass Übergewicht eine immense Belastung für den Körper darstellt. Dabei spielt es keine Rolle, ob dieser durch Parodontitis belastet ist oder nicht. Darum ist es wichtig darauf zu achten, stets ein angemessenes Gewicht zu halten, um seine Organismus keinen überflüssigen Strapazen auszusetzen.
Wer sich zudem an eine solche Ernährung hält, kann nicht nur sein Immunsystem dadurch stärken, sondern wirkt auch noch prophylaktisch auf eine ganze Reihe potentieller Krankheiten ein, die aufgrund der gesunden Ernährung erst gar nicht ausbrechen.
Ein Diätologe oder ein Ernährungswissenschaftler können einem zusätzlich dabei helfen, einen perfekten und individuell maßgeschneiderten Ernährungsplan für einen zu erstellen. Es lohnt sich daher immer, einen solchen zu konsultieren, wenn man dauerhaft etwas an seiner Ernährung verändern will.
FAQ – Fragen & Antworten
Hier finden Sie Antworten auf häufig gestellte Fragen zur Paradontitis.
Verliert man bei einer Parodontose immer seine Zähne?
Glücklicherweise nein! Dennoch ist dies nicht auszuschließen. Insbesondere dann nicht, wenn man sich erst sehr spät Hilfe sucht. Ab einem gewissen Zeitpunkt sind die Zähne schlicht nicht mehr zu retten und es ist notwendig, dieselben zu ziehen und durch künstliche zu ersetzen.
Kann ich eine Parodontitis vermeiden?
Ja! Man kann diese Krankheit tatsächlich vergleichsweise gut und effektiv vermeiden, indem man sich an gewisse Maßregeln, die dem Schutz der Zähne und der oralen Gesundheit dienen, hält. Hierzu gehört eine regelmäßige orale Reinigung mit Bürste und Zahnseide ebenso wie der verantwortungsvolle Genuss von zuckerhaltigen Produkten und Tabakwaren sowie Alkoholika. Wer sich daran hält, kann sein Risiko auf Parodontitis um bis zu 95% reduzieren!