Pixabay / IAOM-US
Osteochondrose – Ernsthafte Knochenerkrankung
Das Skelettsystem ist ein beeindruckendes Konstrukt aus ungefähr 214 einzelnen Knochensegmenten, von denen jedes seine spezielle Aufgabe zu erfüllen hat. Alle diese Elemente basieren auf einer extrem ausgeklügelten Morphologie, die sowohl die Funktionstüchtigkeit als auch die Belastbarkeit in die Flexibilität des gesamten Knochengerüstes unterstützt.
Kommt es zu einer krankhaften Veränderung der Knochen, dann können die dadurch angeregten Leiden die Gesundheit und Lebensqualität der Betroffen massiv verringern.
Steckbrief: Osteochondrose
Inhaltsverzeichnis
- 1 Definition Osteochondrose
- 2 Was ist eine Osteochondrose?
- 3 Ursachen & Auslöser
- 4 Symptome & Anzeichen
- 5 Diagnose & Krankheitsverlauf
- 6 Krankheitsverlauf
- 7 Häufigkeit & Diagnosedaten
- 8 Komplikationen & Folgen
- 9 Wann zum Arzt?
- 10 Behandlung & Therapie
- 11 Vorbeugung & Prävention
- 12 Prognose zur Heilung
- 13 Aktivierte Osteochondrose
- 14 Alternative Medizin
- 15 FAQ – Fragen & Antworten
- 16 ICD-Codes:
- 17 Anatomische Begriffe
- Name(n): Osteochondrose; Osteochondropathie
- Art der Krankheit: degenerative Knochenerkrankung
- Verbreitung: weltweit; vermehrt in Industrieländern
- Erste Erwähnung der Krankheit: 1917
- Behandelbar: ja
- Art des Auslösers: Fehlbelastungen im Rückenbereich
- Wieviele Erkrankte: etwa 80 Prozent der Bevölkerung in den westlichen Ländern
- Welchen Facharzt sollte man aufsuchen: Allgemeinmediziner; Hausarzt; Orthopäde; Chirurg; Neurologe
- ICD-10 Code(s): m42.9 Wirbelsäulen-Osteochondrose; m96.-Chondropathien nach medizinischen Maßnahmen; m80-m94 Osteopathien und Chondropathien; m91-m94 Chondropathien; m93.-Sonstige Chondropathien; m93.0; m93.1; m93.2-; M93.20; M93.21; M93.22; M93.23; M93.24; M93.25; M93.27; 93.27; M93.29; m93.8-; M93.80; M93.81; M93.82; M93.83; M93.84; M93.85; M93.86; M93.87; M93.88; M93.89; m93.9*
Table of Contents
Definition Osteochondrose
Abgeleitet von der lateinischen Formulierung Os, Ossa beziehungsweise von der entsprechenden Vorsilbe Ost- oder Osteo- entstand der medizinische Terminus für die Osteochondrose. Gleichbedeutend wie Osteochondrose ist die Bezeichnung Osteochondrosis.
Bei beiden Krankheitsformen liegt eine Störungen der Knochenbildung zugrunde. Der Prozess der Knochenbildung ist die chondrale Ossifikation.
Die chondrale Ossifikation stellt neben der Osteogenese die Voraussetzung für das Entstehen von Knochen, deren Wachstum und deren Heilung nach Defekten dar. Die Osteogenese beschreibt die Knochenbildung eines individuellen Knochenparts. Die Ossifikation, die die allgemeine Ausprägung von Knochen meint, kann auf unterschiedliche Art und Weise vor sich gehen.
Für das Verständnis der Osteochondrose sind relevant:
• desmale Osteogenese oder Ossifikation aus Bindegewebe heraus
• chondrale Osteogenese oder Ossifikation aus Knorpel heraus
• apposotionelle Ossifikation durch das Anlagern von frischen Knochenzellen an vorheriges Knochengewebe
Mit einer Osteochondrose sind pathologische Vorgänge in einem oder in mehreren knöchernen Komponenten gemeint, die degenerativ sind. Das heißt, dass die betroffenen Substanzen mit Fortschreiten der Erkrankungen abgebaut werden.
Typisch für die Osteochondrose ist deren phasenweiser Verlauf, der durch verschiedene Faktoren begünstigt wird. Hierbei finden mannigfaltige Strukturveränderungen feinster Knochengewebe statt, die sich in mehreren Symptomen (Krankheitszeichen, Krankheitsmerkmale, Leiden, Beschwerden) äußern.
Die Osteochondrose ist Ausdruck einer Überlastung von Geweben, die die Bausteine von Knorpel und Knochen sind. Hierbei kommt es zu Störungen, die der Knochenbildung zuteil werden. Aus diesem anormalen Prozess resultiert eine übermäßige Entstehung von knorpeligem Gewebe sowohl an den Knochen als auch an deren gelenkigen Übergängen.
In der Medizin wird von der Osteochondrosis dissecans und der Osterochondrosis intervertebralis gesprochen. Beide Varianten kommen neben einigen weiteren Osteochondrosearten am häufigsten vor.
Was ist eine Osteochondrose?
Der Organismus des Menschen reagiert auf eine falsche Belastung und auf eine übermäßige Beanspruchung, für die er nicht konstruiert ist, mit Verschleißreaktionen oder mit Abnutzungserscheinungen. Diese sind vor allen Dingen am Halte- und Stützapparat zu beobachten.
Die Osteochondrose spiegelt einen derartigen Verlauf wider. Gemeint ist in diesem Zusammenhang bereits die Störung der Knochenbildung, bei der sich der Übergang von den weichen, elastischen Knorpelgewebe zu den widerstandsfähigen, härteren Knochen vollzieht.
 Eine durch einen Verschleiß ausgelöste Osteochondrose ist für Veränderungen an der Wirbelsäule charakterisiert. Diese beinhalten den Rückgang oder den Abbau von knorpeligem Gewebe der Bandscheiben mit einem anschließenden Anbau von Knochen an den Rändern der Wirbelkörper.
Eine durch einen Verschleiß ausgelöste Osteochondrose ist für Veränderungen an der Wirbelsäule charakterisiert. Diese beinhalten den Rückgang oder den Abbau von knorpeligem Gewebe der Bandscheiben mit einem anschließenden Anbau von Knochen an den Rändern der Wirbelkörper.
Eine solche Anbaureaktion kann nur durch die sogenannten Spondylophyten gewährleistet werden. Spondylophyten sind somit eine natürliche Folge einer Degeneration, die indirekt zu einer verbesserten Abstützung der Wirbelkörper beiträgt. Das geht allerdings auf Kosten der Reduzierung der Bandscheibenfaches.
Die Osteochondrose verursacht eine Verminderung der Physiologie (Funktionsweise) der Knorpel und der Knochen. Typisch sind Funktionseinschränkungen an den Wachstumsfugen, der Wirbelsäule (Osteochondrosis intervertebralis), an den Knochen und an den Gelenken.
Von ihrem Ursprung her gilt die Osteochondrose als regelrechter altersbedingter Verschleiß. Die ersten Anzeichen sind meist nach dem 45. Lebensjahr zu bemerken. Das heißt, dass sich in der Regel Schmerzen einstellen und Auffälligkeiten der Motorik (Beweglichkeit) augenscheinlich werden. Das geschieht jedoch erst, wenn die Knochen und die Knorpel einer langanhaltenden Schädigungen unterlagen. Im fortgeschrittenen Stadium machen sich die ersten Entzündungen bemerkbar.
Ab diesem Zeitpunkt ist die Osteochondrose in eine aktivierte Osteochondrose übergegangen. Im umgangssprachlichen Gebrauch wird die Osteochondrose oftmals mit Verschleiß der Bandscheiben benannt, was jedoch nicht ganz exakt ist, denn eigentlich sind die Anteile der Bandscheibe betroffen, die zwischen der Wirbelsäule und den Wirbelkörpern eingeschlossen sind.
Einflüsse & Faktoren
Einflussfaktoren auf eine Osteochondrose:
- Fehlstellungen
- Verletzungen durch Gewalteinwirkung (Traumata)
- Bewegung
- Hormonstoffwechsel
- Erbanlagen
- Körpergewicht
- endokrines Drüsensystem
- Geschlecht
- Lebensalter
Die Osteochondrose ist zunächst ein Alterungsprozess, der bei den Menschen mehr oder weniger stark in Erscheinung treten kann. Dieser Aspekt hat auch mit der Lebensweise zu tun.
Ursachen & Auslöser
Im Zuge der Technisierung des Alltags kommen die von der Natur für den Menschen vorgesehenen Bewegungsabläufe immer mehr zu kurz. Das Bewegungssystem des Menschen ist aber für eine intensive grobe und feine Motorik geschaffen worden. Darüber hinaus hat der durch die Evolution eingerichtete aufrechte Gang in Kombination mit einer ständigen sitzenden oder stehenden Haltung nachteilige Auswirkungen auf die Wirbelsäule.
Durch wenig Bewegung werden die Muskeln nicht angesprochen und bleiben schwach. Unter dieser Voraussetzung muss eine maximale Belastung weitgehend durch die Knochen und die Knorpel abgefangen werden. Darüber hinaus sollten starke Muskeln eigentlich eine Stütze für die eher kleinen Bandscheiben und Wirbelkörper sein. Das ist jedoch nicht möglich, wenn die Muskulatur ihre Stützfunktion nicht erfüllen kann.
Sind Menschen übergewichtig, dann lastet ein besonders hoher Druck auf den Bandscheiben. Sie werden praktisch permanent gequetscht. Das führt zu einer verminderten Durchblutung und damit zu einer Mangelversorgung mit Blut und Nährstoffen. Des Weiteren werden Nervenendigungen abgedrückt. Knorpelzellen und Knochenzellen werden somit geschädigt und können absterben.
Es entwickeln sich zunächst muskuläre Verspannungen, die eine Fehlbelastung der Knochen und Knorpel nach sich ziehen. Infolge dessen werden die Stoffwechselabläufe in den Knorpel- und Knochengeweben gestört. Komplette Abschnitte der Wirbelsäule können so unter Umständen einem unzureichenden Stoffaustausch unterliegen. Dieser kommt in Form von Abbauvorgängen zum Ausdruck. Zusätzlich verstärkt wird dieses negative Ergebnis durch zu wenig aktive Bewegung und eine zu geringe Beanspruchung des Bewegungssystems.
Eine weitere Ursache für eine Osteochondrose ist die Skoliose, also einer Wirbelsäulenerkrankung. Ein charakteristisches äußerlichen Merkmal der Skoliose ist die Formabweichung der Wirbelsäule, was als Fehlkrümmung bezeichnet wird. Diese Formabweichung ruft ein einseitiges Gangbild hervor, durch das die Bandscheiben zwischen den Wirbelkörpern einseitig verschlissen werden.
Risikofaktoren
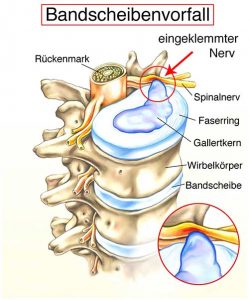
Eine mögliche Ursache ist ein vorausgegangener Bandscheibenvorfall
Angenommen wird außerdem, dass eine bereits in der Vergangenheit vorgelegener Bandscheibenvorfall sowie entzündliche Prozesse an der Bandscheibe und Rheumatische Erkrankungen eine Osteochondrose begünstigen könnten. Ausschlaggebend dafür ist die sogenannte Schonhaltung. Eine Schonhaltung wird automatisch eingenommen, wenn Schmerzen durch Entzündungen vorhanden sind. Einseitige Veränderungen an den Knochen und den Knorpeln sind nicht auszuschließen.
Mit fortschreitendem Alter nimmt das Risiko einer Osteochondrose ebenfalls zu. Bei jungen Menschen kann sich das Gewebe wesentlich schneller von Belastungen erholen. Je älter Menschen werden, desto schlechter gelingt die Regeneration. Das ist auch den schwächer werdenden Muskeln und Sehnen zuzuschreiben.
Im Überblick
Zusammenfassende Übersicht über die Ursachen der Osteochondrose:
- körperliches Übergewicht
- Fehlhaltung
- Schonhaltung
- Skoliose
- Sichelzellanämie
- Cortison
- Gicht
- schwere körperliche Tätigkeiten
- schwache Muskulatur
- einseitige Körperhaltung
- Bandscheibenentzündung
- Ernährungsweise
- Missbrauch von Alkohol
- überstandener Bandscheibenvorfall
- Überbelastung der Wirbelsäule
Anhand dieser Darstellung ist ersichtlich, dass es zahlreiche Risikogruppen gibt, die vor allen Dingen durch ihren Beruf eine Osteochondrose erleiden können, wenn sie nicht für ausreichend ausgleichende Bewegung sorgen.
Die degenerativen Abweichungen sind allerdings in ihrer Gesamtheit der physiologischen Alterung zuzuschreiben. Erreichen die Veränderungen ein Ausmaß und eine Ausprägung, die nicht einem bestimmten altersbedingten Verschleiß zugeordnet werden kann, dann liegen andere Ursachen vor.
Symptome & Anzeichen
Wenn Patienten in die Sprechstunde kommen, äußern sie im Zusammenhang mit einer Osteochondrose abweichende Beschwerdebilder. Die Bandbreite an gesundheitlichen Einschränkungen durch eine Osteochondrose ist ein Grund dafür. Einzelne Symptome sind eher unspezifischer Natur.
Ein Hinweis auf eine Osteochondrose können Schmerzen in verschiedenen Bereichen des Rückens oder anderer Gelenke sein. Rückenschmerzen setzen sich überwiegend in der Halswirbelsäule und in der Lendenwirbelsäule fest.
Regionen wie diese sind prädestiniert für Modifikationen an der dort ansässigen Knorpeln und Knochen. Schmerzen in unterschiedlicher Intensität stammen unmittelbar von den Nerven, die eingeengt werden.
Wenn Schmerzen erwähnt werden, dann können diese entweder akut (plötzlich, abrupt, einschießend, unerwartet) oder chronisch (anhaltend, dauerhaft, sich wiederholend) sein. Akutschmerzen sind hauptsächlich bei einseitigen oder Fehlhaltungen anzutreffen.
Werden sie wahrgenommen, weicht der Körper auf eine Schonhaltung aus, wodurch die Schmerzintensität zurückgeht. Werden die Akutschmerzen jedoch nicht behandelt, werden sie erfahrungsgemäß chronisch.
Eine Osteochondrose bringt Bewegungseinschränkungen mit sich, die vorrangig in der Halswirbelsäule oder auch in jedem anderem betroffenen Areal empfunden werden. Die ersten Symptome, die auf einen Osteochondrose Rückschlüsse ziehen lassen, sind immer Kopfschmerzen, Nackenschmerzen und eine begrenzte Beweglichkeit des Kopfes.
Nicht selten entwickelt sich daraus ein akuter Schiefhals einschließlich Verspannungen und weiterer Schmerzen.
Konzentriert sich die Osteochondrose auf den Nacken, tritt ein Komplex aus Nackenschmerzen, Kopfschmerzen, Verspannungen und einem Bewegungshandicap auf. Der Schmerz wird dann so beschrieben, dass er nicht im Nacken bleibt, sondern dumpf in den Kopf hinein ausstrahlt.
Im Überblick
Überblick über weitere Anzeichen einer Osteochondrose:
- zeitweilige Lähmungserscheinungen
- Knochenschmerzen
- Muskelschmerzen
- Gefühl der Taubheit in Gliedmaßen
- Kribbeln in den Händen
- Schmerzen des Handgelenks
- Schwindel
- Störungen der Empfindlichkeit
- organische Ausfälle neurologischer Art
Ist die Osteochondrose erst im Anfangsstadium, zeichnen sich nur leichte Symptome ab. Diese nehmen jedoch im Laufe der Erkrankung zu, wenn keine Gegenmaßnahmen getroffen werden. Grundsätzlich muss davon ausgegangen werden, dass die Schmerzhaftigkeit der krankhaften Auffälligkeiten zunimmt, je länger die Erkrankung bestehen bleibt. Extrem quälend sich die ansteigenden Schmerzen durch die Kompression der Nerven.
Diagnose & Krankheitsverlauf
Um eine Osteochondrose mit möglichst großer Zuverlässigkeit zu erkennen, ist die Krankengeschichte (Anamnese) zunächst unerlässlich. Die Angaben des Patienten lenken den Facharzt schon in eine bestimmte Richtung (Verdachtsdiagnose), die durch eine weiterführende Diagnostik entweder bestätigt oder entkräftet wird.
Bildgebende Verfahren
Das visuelle Darstellen von degenerativen Schäden an der Wirbelsäule lässt sich durch eine röntgenologische Aufnahme in stehender Position sehr erleichtern. Geröntgt werden dabei mehrere genau definierte Wirbelsäulenabschnitte. Sinnvoll ist die zweidimensionale Aufnahme, bei der sich die Patienten auch zur Seite drehen.
Die Aussage, die der Arzt durch eine Röntgenaufnahme erzielen kann, bezieht sich auf mehrere Gesichtspunkte:
- die Höhe der knorpeligen Bandscheiben
- eine Sklosierung (Verfestigung, Verdichtung, Verhärtung) des Knorpels
- frische Einlagerungen aus Knochenzellen
Bei der Höhe der Zwischenräume der Wirbel und der Stärke der Bandscheibenknorpel sind vor allen Dingen die einseitigen Querschnittsverringerungen interessant. Sie geben einen Aufschluss über den Grad der Erkrankung und darüber, ob bereits eine Osteochondrosis intervertebralis behandelt werden muss.
Computertomografie und Magnetresonanztomografie
Beide Technologien sind geeignet, um die Bandscheiben und die Wirbelkörper eingehend zu beurteilen. Die Schichtbild-Diagnostik ist die ideale Verfahrensweise, um neben diesen dichten Objekten ebenfalls die lockeren Nerven, die Muskeln und die Bänder begutachten zu können. Durch eine Abnutzung begründete Veränderungen am Spinalkanal können gleichzeitig festgestellt werden.
Magnetresonanztomograph (MRT)
Ein MRT oder ein CT gibt dem Untersucher zudem die Möglichkeit, Einlagerungen von Gewebswasser (Ödem) in den Wirbelkörpern zu sehen. Daran lassen sich entzündliche Vorgänge festmachen. MRT und CT sind zentrale Instrumente für eine Differentialdiagnose und für eine Sicherung der Röntgendiagnostik.
Der Spinalkanal oder Rückenmarkskanal ist ein anatomisches Gebilde, in dem das Rückenmark geschützt eingelagert ist. Aus dem Spinalkanal treten durch knochige Öffnungen die Nerven heraus.
Myelografie
Die Myelografie gleicht einer normalen Röntgenuntersuchung, zu der jedoch Kontrastmittel hinzugezogen werden. Sinnvoll ist diese Maßnahme, wenn der Verdacht auf eine Einengung des Rückenmarkskanals vorliegt. Die Patienten erhalten eine Injektion (Spritze) des Kontrastmittels in den Wirbelkanal. Das Kontrastmittel erscheint auf den fertigen Röntgenbildern stark aufgehellt, sodass sich Unterbrechungen der Nerven oder Verengungen ausgezeichnet darstellen lassen.
Nerven & Neurologie
Neurologische Diagnostik des Spinalkanals
Nicht in jedem Fall sind die bildgebenden Methoden so aussagekräftig, dass bereits Klarheit über eine Osteochondrose besteht. Ergänzend zu den genannten medizinisch-technischen Verfahren stützen sich die Ärzte daher auf neurologische Diagnosetechniken (Nervenleitgeschwindigkeit, Elektromyografie).
Bestimmung der Nervenleitgeschwindigkeit oder NLG
Diese Anwendung wurde zur Diagnose von Einengungen des Wirbelkanals erdacht. Sie fundamentiert auf elektrischem Strom. Zwei Elektroden werden längs der Wirbelsäule auf die Haut aufgebracht. Die Intensität des elektrischen Pulses wird an beiden Elektroden erfasst. Durch die Ermittlung der Differenz sind Rückschlüsse auf die Nervenleitfähigkeit und der Aktivität der Muskeln möglich. Die Impulsleitung kann durch eine Blockade oder eine Einengung des Nervenstrangs beeinträchtigt sein.
Elektromyographie
Elektromyografie oder EMG
Die Elektromyografie ist in Zielstellung und Ausführung der Feststellung der Nervenleitgeschwindigkeit äußerst ähnlich. Es kommen anstatt Klebeelektroden lediglich Nadelelektroden zum Einsatz.
Die diagnostischen Wege zur Feststellung einer Osteochondrose und ihrer einzelnen Phasen sind umfangreich und für die Patienten schmerzfrei.
Krankheitsverlauf
Der Verlauf der Erkrankung ist als schleichend zu bezeichnen, zumal die Patienten ohne Schmerzen gar nicht wahrnehmen, dass sie überhaupt unter einer Osteochondrose leiden.
Die Osteochondrose verläuft schleichend
Zu Beginn der degenerativen Krankheit sind die Symptome noch relativ mild und können im Alltag noch mit Schmerzmitteln beseitigt werden. Nach und nach werden die Schmerzen hartnäckiger und belastender. Teilweise wirken Schmerzmittel (Analgetika) gegen die gelegentlichen Schmerzsituationen noch.
Die Schmerzen sind deshalb so plagend, weil die Betroffenen weder in Bewegung noch in Ruhe eine Linderung erfahren. Nur durch anatomisch abnorme Schonhaltungen lassen sich die Schmerzen kurzzeitig dämpfen. Nun treten die Patienten in einen Kreislauf ein, indem die Schonhaltung wieder zu Verspannungen, Kompression und einseitiger Belastung beiträgt. Zu den bereits erkrankten Knochen- und Knorpelpositionen kommen neue hinzu, was wiederum zu Schmerzen führt.
Die Mediziner stützen sich bei der Erklärung der Osteochondrose auf eine Einteilung der Krankheit nach Michael T. Modic in insgesamt drei Stufen. Diese entsprechen gleichzeitig klassischen Schweregraden, die beim fortschreitenden Krankheitsverlauf immer intensiver werden.
Erstes Stadium
Ödemstadium oder aktivierte Phase
- Die Bandscheiben sind zu den Wirbelknochen hin durch eine stabile Grundplatte und eine Deckschicht abgegrenzt. Diese natürliche Barriere kann durch einen Verschleiß verändert werden.
- Es wird ein entzündlicher biochemischer Prozess in Gang gesetzt, der den Gallertkern (Nucleus pulposus) der beschädigten Bandscheibe angreift und zersetzt.
- Die Reaktion der Wirbelkörper auf die anwesenden Entzündungsenzyme ist das Freiwerden von Wasser aus dem umliegenden Gewebe durch den Zelltod und durch eine Verschiebung der Druckverhältnisse im Raum zwischen einzelnen differenzierten Geweben (interstitiell).
- Infolge dessen wird ein enzymatöser Prozess ausgelöst, der mit Ödemen endet. Diese verursachen eine Schwellung und damit eine entsprechende Schmerzhaftigkeit.
- Die Verminderung der Höhe der Bandscheibe im Rahmen einer Bandscheibendegeneration ist eine sogenannte Chondrose. Der Flüssigkeitsgehalt in der Bandscheibe und deren Widerstandsfähigkeit nehmen hierbei rapide ab.
- Diese Phase dauert etwa ein halbes bis zu einem anderthalben Jahr.
Zweites Stadium
- fettige Knochendegeneration
- Zu diesem Zeitpunkt erfolgt der Umbau von Knochenmark zu Fettgewebe (Fettmarkskonversion).
- Neubildungen von Knochengewebe, die Osteophyten, tragen dazu bei, dass eine Stabilisierung von angegriffenem Knochen gewährleistet werden kann.
- Sowohl der Höhenverlust als auch die knöchernen Zubildungen an den Wirbelkörpern (Osteochondrose) sind kennzeichnend. Darüber hinaus kann eine Spondylophytenbildung mit einer randständigen, zackenartigen Gestalt nachgewiesen.
Drittes Stadium
- Verhärtung des Knochens oder Knochensklerose
- Aus dem Fettgewebe des Knochens wird eine subkortikokale Sklerose.
- Im Röntgen sind Spondylophyten in unregelmäßiger, spangenähnlicher, partiell bizarrer Morphologie (Gestalt, Beschaffenheit, Bau) zu sehen.
- Die Verdichtung der Knochensubstanz der Wirbelkörperabschlussplatten (Sklerosierung) macht diesen Vorgang komplett. Die Gelenke an den Wirbeln (Facettengelenke) nehmen an Umfang zu (Spondylarthrosen).
- Die Spinalkanalstenose beginnt.
Nach dem Durchlaufen dieser Stadien ist die Osteochondrose komplett ausgebildet, was eine Behandlung äußerst erschwert und problematisch macht.
Häufigkeit & Diagnosedaten
Die Osteochondrose kann fast schon als echte Volkskrankheit bezeichnet werden, an der in jedem Jahr immer wieder Patienten erneut erkranken. Besonders besorgniserregend ist die Tatsache, dass die Patientinnen und Patienten immer jünger werden. Ein Osteochondrose bei Jugendlichen ist daher schon längst nicht mehr als Seltenheit oder als Ausnahme zu betrachten.

Es gibt immer mehr Neuerkrankungen
Pixabay / geralt
Diagnosedaten der Kliniken sagen aus, dass noch vor etwa 10 Jahren knapp 28.000 Personen an einer Osteochondrose der Wirbelsäule litten. Eine nicht näher bezeichnete Osteochondrose der Wirbelsäule wurde bei etwa 26.000 Patienten diagnostiziert und behandelt. Auf 100.000 Einwohner kamen 2015 34 Betroffene mit einer Osteochondrose der Wirbelsäule ICD10 M42.- an den unterschiedlichsten Körperstellen wie Hüfte, Becken, Oberschenkel und weitere.
Statistiken & Zahlen
Aussagefähige Statistiken weisen darauf hin, dass in Deutschland mindestens 40 Prozent der Bevölkerung von akut oder chronisch verlaufenden Rückenbeschwerden geplagt sind. Dementsprechende Schmerzprozesse sind in der Regel den degenerativen Störungen der Wirbelsäule im Zusammenhang mit einer Osteochondrose zuzuschreiben. Die europäische Gesamtbevölkerung in den westlichen Ländern weist eine Erkrankungshäufigkeit an Osteochondrose von bis zu 75 Prozent auf.
Das Durchschnittsalter bei Rehabilitationsleistungen nach einer abgeschlossenen stationären Behandlung nach einer diagnostizierten Osteochondrose M42.- lag im Jahr 2014 bei 53,2 und im Jahr 2015 bei 53,4.
Eine Arbeitsunfähigkeit wegen einer Osteochondrose der Wirbelsäule mussten pro 1.000 Krankenversicherte im Jahr 2003 zwei Männer und zwei Frauen hinnehmen. Ungefähr 22.000 Krankheitsfälle mit 0,44 Millionen Krankschreibungen bei den Männern und 0,46 Millionen Krankschreibungen bei den weiblichen Berufstätigen wurden registriert.
Auf 1.000 Erwerbstätige kamen im Jahr 2012 zwischen dem 55. und 64. Lebensjahr sechs Frauen und fünf Männer mit einer Arbeitsunfähigkeit wegen Osteochondrose der Wirbelsäule. Bei den berufsbedingten Erkrankungen der Wirbelsäule spielt die Osteochondrose schlussendlich eine große Rolle.
In den Krankenhäusern unterzogen sich im Jahr 2013 rund 27.000 Patienten einer stationären Therapie wegen Osteochondrose ICD10 M42. Bis zum Jahr 2015 konnte bereits ein Anstieg auf ungefähr 28.000 männlichen und weiblichen Personen verzeichnet werden. Auch die Juvenile Osteochondrose des Femurkopfes ICD10 m91.1 verursachte bei 638 Patientinnen und Patienten von 100.000 Erfassten einen Klinikaufenthalt.
Komplikationen & Folgen
Die Risiken, Folgeerkrankungen und Komplikationen einer Osteochondrose können enorme Ausmaße annehmen und in vielen Fällen eine dauerhafte Erwerbsunfähigkeit hervorrufen. Menschen mit Folgeschäden nach einer Osteochondrose müssen ihre Lebensweise massiv umstellen und sich unter Umständen stark einschränken. Vor allen Dingen Personen, die noch mitten im Arbeitsleben stehen, müssen häufig sogar ausscheiden und eine Erwerbsminderungsrente beantragen.
Welche Komplikationen auf die Patientinnen und Patienten zukommen, hängt jeweils vom Schweregrad der Osteochondrose und von deren Typus ab. Bestimmend ist zudem der Zeitpunkt, an dem die Therapie begonnen hat. Je früher, desto geringer sind die zu erwartenden Schwierigkeiten.
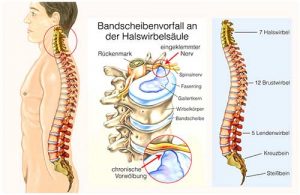
Bandscheibenvorfall der HWS
Klassische Komplikationen bei einer Osteochondrose sind:
- Bandscheibenvorfall
- chronische Schmerzzustände
- Instabilität der Wirbelsäule
- Zersetzung von Knochenstruktur
- Instabilität anderer betroffener Knochen und Gelenke
- Wirbelgleiten
- Infektionen
- frühzeitige Spondylose und Arthrose
Wichtig sind zudem Komplikationen, die sich nach einem operativen Eingriff zur Behebung der Osteochondrose ergeben:
- Störungen der Wundheilung
- Thrombose
- Lähmungen
- Nachblutung
- Einschränkungen der Beweglichkeit
- Lungenembolie
- Verletzungen an umliegenden Nerven
- Knocheninfekte
- Narbenbildung an der Operationsstelle und an der Nervenwurzel
- Rezidive (Rückfälle)
Eine Thrombose basiert auf dem natürlichen Gerinnungsprozess des Blutes. Es entsteht ein Gerinnsel, das einen Thrombus (Blutpfropf) aufbaut. Löst sich dieser und wandert durch den Blutkreislauf, kann ein Blutgefäß teilweise oder komplett verschlossen werden.
Eine Lungenembolie wird durch ein im Blut schwimmendes Gerinnsel ausgelöst, das in der Lungenarterie hängen bleibt. Nach dem Embolus (Blutgerinnsel) fehlt die lebenswichtige Durchblutung der Lunge.
Unbehandelt kann eine Osteochondrose zu einer Erkrankung ausufern, die als Morbus Scheuermann bekannt ist.
Wann zum Arzt?
Wann sollte man zum Arzt gehen?
Um eine erfolgreiche Therapie gegen eine Osteochondrose einzuleiten, sollte ein Arzt so zeitig wie möglich um Rat gefragt werden. Schon bei den ersten plötzlich einschießenden Rückenschmerzen ist es empfehlenswert, diese Sache bei einem Allgemeinmediziner, dem Hausarzt, einem Orthopäden oder einem Chirurgen abklären zu lassen. Diese praktizierenden Fachärzte verfügen über moderne Möglichkeiten, eine eingehende Diagnostik zu realisieren.
Tritt ein Symptom aus der Vielzahl der Beschwerden auf, dann ist ein Arztbesuch vorteilhaft.
Die degenerative Osteochondrose, die umgangssprachlich auch als „Knochensterben“ einen großen Bekanntheitsgrad erlangt hat, ist eine Erkrankung, die wegen ihres schleichenden Verlaufs einer guten Selbstwahrnehmung bedarf. Fällt auf, dass die Rückenschmerzen zwei bis drei Mal in der Woche erscheinen, dann ist es sinnvoll, einen Arzt zu konsultieren. Zu langes Warten ist bei einer Osteochondrose denkbar ungünstig für eine optimale Heilung.
Ein Arzt kann zudem feststellen, welche Art der Osteochondrose vorliegt. Gerade die Degeneration der Halswirbel und der Lendenwirbel muss frühzeitig therapiert werden. Kommt zu den Schmerzen eine verringerte Beweglichkeit hinzu, dann sollte mit dem Arzttermin zeitnah eine Untersuchung anberaumt werden. So können die Patientinnen und Patienten einen operativen Eingriff als letzte Behandlungsvariante noch umgehen. Später kann es schon zu spät sein.
Einen Termin beim Arzt sollte man immer dann vereinbaren, wenn Unsicherheiten auftreten oder wenn ein Verdacht auf eine bestimmte Erkrankung aufkommt. Sind die Rückenschmerzen nicht nachvollziehbar und nehmen die Bewegungsdefizite zu, ist der Arzt ebenfalls der richtige Ansprechpartner.
Behandlung & Therapie
Bei der Entscheidungsfindung für eine angemessene Behandlung der Osteochondrose werden mehrere Kriterien beachtet. Dazu gehört die Art der Osteochondrose beziehungsweise deren Verlaufsform, die bestehenden Symptome und der Grad der Schwere der Erkrankung. Hierbei sind vor allen Dingen die festgestellten Schäden an den knöchernen Zonen bedeutsam. Alle diese Fragen werden im Rahmen der Diagnose beantwortet.
Die Therapie der Osteochondrose beinhaltet verschiedene Zielstellungen, innerhalb derer die Behebung der Schmerzzustände zentral ist. Die konservative Schulmedizin setzt dabei auf die Verschreibung hoch wirksamer Medikamente:
Akute und chronische Schmerzbehandlung
- Analgetika (Schmerzmittel)
- Antiphlogistika (entzündungshemmende Arzneistoffe)
- Muskelrelaxantien (Entspannung der Skelettmuskeln)
Besonders gut vertragen die Patientinnen und Patienten die lokal injizierten (mit einer Spritze) applizierten (verabreicht) Wirksubstanzen. Insbesondere in Ruhe gehen die Schmerzen bald zurück. Erweitert wird diese Schmerztherapie durch wirbelsäulennahe Infiltrationen, die ebenso durch Schmerzkatheter gewährleistet werden können. Eine andere Vorgehensweise ist das minimal-invasive Veröden von Nerven.
Wurde dieser Schmerzfreiheit-Effekt erreicht, kann der nächste Therapieschritt vorgenommen werden.
Physiotherapie
- Wärmeanwendungen
- Elektrotherapie mit elektrischem Strom
- Rückenschule
- Krankengymnastik
- Massage einschließlich Lösen von Nervenblockaden
- Haltungstraining
- Fango (feucht-warme Moorpackungen zur Muskelentspannung
- Muskelaufbau (Stützmuskulatur des Bauches und des Rückens)
Auf diese Weise kann eine aktive Unterstützung der Wirbelsäule in Kombination mit einer Schmerzfreiheit erzielt werden. Es tritt eine Verbesserung der mechanischen Bedingungen an den Wirbelkörpern und eine zunehmende Entlastung der Bandscheiben ein. Die meisten Physiotherapien werden zuerst unter Anleitung erlernt und können von den Patienten selbst zu Hause regelmäßig weitergeführt werden.
Für die Herstellung der physiologischen Beweglichkeit eignen sich außerdem:
- Stoßwellenbehandlung
- Ergotherapie
- Akupunktur
- Sport- und Bewegungstherapie
- Entspannungstherapie
Nennenswert sind in diesem Zusammenhang die unterschiedlichsten alternativen Heilverfahren.
Das Stützkorsett
Tragen eines Stützkorsetts
Eine den Rücken entlastende Orthese oder eine Stützbandage bei einer Osteochondrose wird meist erst in einem fortgeschrittenen Zeitraum verordnet. Die Orthese wird dabei als therapiebegleitend angesehen, um die die Resultate weiterer Behandlungsmaßnahmen positiv zu beeinflussen.
Eine vorübergehende Ruhigstellung mit einem Mieder kann den Linderungsprozess meist beschleunigen.
Eine Orthese ist ein Stützkorsett, das ein Zusammendrücke des entsprechenden Wirbelsäulenabschnittes ermöglicht. Das Korsett oder die Bandage werden über viele Monate hinweg angelegt. Durch die speziellen Materialien fördern diese medizinischen Hilfsmittel die Durchblutung und fördern gleichzeitig die Aktivität der Muskulatur.
Operative Behandlung
Neigt die Osteochondrose zu unerträglichen und anhaltenden Schmerzen, bringt eine chirurgische Stabilisierung der Wirbelkörper einen baldigen Übergang zur schmerzarmen Phase Modic II. Derselbe Effekt ist mit dem Einlegen einer Bandscheibenprothese umsetzbar. Insbesondere die stabilisierenden chirurgischen Verfahren führen durch die Verarbeitung von Federn, Stäben und anderen Komponenten zur raschen Schmerzbehebung.
Dasselbe trifft auf sogenannte interspinöse Spacer zu. Das sind fortschrittliche Implantate, die innerhalb der Wirbeldorne eingepflanzt werden. Unabhängig davon, welche operative Methode für den Patienten gewählt wird, sind alle meist mikrochirurgisch und minimal-intensiven Maßnahmen sowohl psychisch als auch physisch wenig belastend und heilungsfördernd.
Bei einer hochgradigen Läsion der Wirbelkörper sind folgende chirurgische Techniken indiziert (angebracht, begründet, notwendig):
- minmal-invasive, computernavigierte Technologien
- mikrochirurgische operative Prozesse
- endoskopische operative Vorgehensweise (Schlüssellochchirurgie)
Das Spektrum der Operationen reicht von einer Versteifung der Wirbelsäule bis hin zum Setzen eines Implantats. Diese Tätigkeiten sind dann sinnvoll, wenn die Wirbelkörpersegmente schon Verwachsungen aufweisen und einen Druck auf die Nerven ausüben.
Dann sehen die Konzepte der Chirurgen und Orthopäden folgendermaßen aus:
- Austausch verschlissener Bandscheiben durch künstliche Elemente über minimale Einschnitte vom Bauch aus
- Foraminotomie zur Entlastung von Nervenbahnen
- Intralaminäre Dekompression zur Wegnahme der Verengung im Rückenmarkskanal
- Wirbelkörperfusionen oder halbsteife Systeme (Versteifung der Wirbelkörper)
Der zuletzt genannte Punkt dient der Reduzierung von Abnutzungen an den benachbarten Bandscheiben. Nach diesen Behandlungen begeben sich die Patientinnen und Patienten meist in eine Rehabilitationseinseinrichtung, in der sie sich regenerieren können.
Durch die enorme Bandbreite der Therapiemethoden lassen sich ganz individuelle Behandlungsansätze für jeden Patienten mit Osteochondrose finden. Ohne Mitarbeit der Betroffenen und eine gewisse Umstellung von eingefahrenen Lebensgewohnheiten fruchten die medizinischen Bemühungen der Ärzte und der anderen Fachkräfte jedoch nicht.
Vorbeugung & Prävention
Die Osteochondrose ist eine degenerative Krankheit, der prophylaktisch begegnet werden kann. Um einem Nachlassen der Stabilität und der Elastizität der Bandscheiben entgegenzuwirken, sind regelmäßige krankengymnastische Übungen sowie angemessene sportliche Betätigung ideal.
Wer einer Osteochondrose vorbeugen möchte, sollte auf eine gesunde und Vitamin D-reiche Kost achten. Zusätzlich dazu sind Nahrungsergänzungsmittel und Lebensmittel mit viel Mineralien optimal, um die Struktur der Knochen und Knorpel zu kräftigen.

Pixabay / PhotoMIX-Company
Durch eine regelmäßige Zufuhr von Mineralstoffen wird einem Defizit an Mineralien vorgebeugt. Dieser erhöhte Verbrauch an Mineralstoffen kann unter anderem durch durch die Aufnahme ungesunder Fettarten, übermäßig Zucker und fabrikmäßig hergestellten Produkten ausgelöst werden.
Eine Körperhaltung, die eine abwechselnde Entlastung einzelner Wirbelsäulenfragmente beinhaltet und das Vermeiden von Fehlhaltungen und übermäßigen Beanspruchungen sind ein großer Schritt in Richtung Knochen- und Muskelgesundheit.
Wenn es umsetzbar ist, kann ein Wechsel zwischen stehender und sitzender Position durchaus vorteilhaft gegen Osteochondrose sein. Durch die Aufnahme von Mineralstoffen werden Knochen und Knorpel widerstandsfähiger und weniger anfälliger gegen Schädigungen gemacht.
Wirkt auf die Bandscheiben ein wechselseitiges Gewicht, dann können sie sich dementsprechend erholen. Das heißt, dass die Durchblutung und die Zufuhr von Nährstoffen sowie der Transport von Stoffwechselendprodukten reibungslos abläuft. So bleiben die Bandscheiben und die Wirbelkörper unbeschädigt und müssen nicht selbst für Stabilisierung sorgen.
Ein gutes Beispiel für eine harmonische Druckausübung auf die Bandscheiben ist Bauchtanz. Diese Bewegungsabläufe machen deutlich, was die Gesundheit der Bandscheiben fördert.
Der konsequente Abbau von Übergewicht ist eine äußerst wirkungsvolle Maßnahme gegen Osteochondrose. Wird ein zu hohes Körpergewicht verringert, sinkt auch der Druck, der auf die Bandscheiben ausgeübt wird. Die Bandscheiben und die Wirbelsegmente werden somit nachhaltig geschont.
Zusammenfassung
Zusammenfassung der vorbeugenden Maßnahmen:
- ausreichend aktive Bewegung oder Sport
- Ernährung umstellen
- Entspannung für den Körper
- ergonomische Möbelstücke und Hilfsmittel nutzen
- Entspannung für den Geist und die Seele
- schwere Arbeiten vermeiden
- Lasten richtig heben (Kinästhetik)
Für Menschen, die in Berufen arbeiten, in denen ständig gehoben werden muss, eignet sich ein Lehrgang in Kinästhetik. Die Kinästhetik liefert Lösungen zu körperschonenden Handlungen, durch die das Tragen und das Heben erleichtert werden kann. Insbesondere in körperlich anstrengenden Gesundheits-, Handwerks- und Pflegeberufen sind derartige Konzepte hilfreich. Darüber hinaus begünstigen in allen Professionen technische Hilfsmittel rückenschonende Bewegungsvorgänge.
Zur Prophylaxe einer Osteochondrose werden rückenfreundliche, wirbelsäulengerechte Sportarten wie das Schwimmen und das Nordic Walken sowie das Tourenrad fahren, das Wandern und ein angemessenes Training der Rückenmuskulatur und der Bauchmuskeln empfohlen.
Prognose zur Heilung
Die Osteochondrose, bei der es zu einer Sklosierung und zu einer ungleichmäßigen Konturierung der Randbereiche von knorpeligen Gelenkanteilen (Epiphysen) kommt, weist variable Heilungsaussichten auf. Mit den festen Veränderungen an den Wirbelkörpern ist die Prognose ohne fundierte Therapie schlecht. Wird die Osteochondrose so rechtzeitig diagnostiziert und behandelt, dass das erst das Frühstadium erreicht ist, sind die Heilungschancen sehr gut.
Je mehr Zeit allerdings verstreicht, desto komplizierter wird die Therapie. Auch die Aussichten auf vollständige Heilung schwinden. Ein enormer Nachteil bei einer Osteochondrose ist, dass sich einmal stattgefundene Gewebeirritationen (Reizungen) und Abweichungen vom Normalzustand nicht wieder zurückbilden. Das schränkt die Prognose ebenfalls ein.
Erfahrungsgemäß heilen Osteochondrosen in der Lendenwirbel besser aus, als Knochendegenerationen in der Halswirbelsäule. Das Vermeiden auslösender Kriterien ist dabei ungemein effektiv. Genügt das nicht, dann kann in einem fortgeschrittenen Zustand eine Versteifung der Wirbelsäule eine letzte Maßnahme sein.
Eine durch Versteifung stabilisierte Wirbelsäule bringt eine erhebliche Dezimierung der Beweglichkeit mit sich, die überaus gewöhnungsbedürftig ist und etwas Übung verlangt.
Aktivierte Osteochondrose
Die aktivierte Osteochondrose ist ein spezieller Abschnitt im Krankheitsverlauf, der von einer Entzündung begleitet wird. Eine Auswertung der Abbildungen einer Magnetresonanztomografie lässt deutlich erkenne, dass sich in den betroffenen Regionen typische Entzündungszeichen gebildet haben. Im Vordergrund steht hierbei die Schwellung und die Schmerzhaftigkeit. Weitere Anzeichen für einen Entzündungsherd sind die Überwärmung des Gebietes sowie eine Rötung.
Die Entzündung mit ihren Folgen ist ein eindeutiges Merkmal einer aktivierten Osteochondrose.
Die Wirbelkörper werden durch diesen pathologischen bis zu einem gewissen Grad instabil. Schon kleinste Bewegungen erhöhen die Reizung des Areals. Außerdem kommt es durch den Verlust an Höhe an den Bandscheiben zu einem Druck auf die Nervenwurzeln (Spinalstenose). Die aktivierte Osteochondrose ist dem Typ Modic I zuzuordnen.
Im Laufe der Zeit erfolgt der Übergang dieser Phase in den Typ Modic II. Nunmehr empfinden die Patienten keine mit dem ersten Stadium vergleichbaren, durch den Entzündungsprozess provozierte Schmerzen mehr. Lediglich durch den Abbau des gallertigen Kerns der Bandscheibe können Schmerzen ausgelöst werden.
Erosive Osteochondrose
Schreitet die aktivierte Osteochondrose weiter fort, sprechen die Mediziner von einer erosiven Osteochondrose. In diesem Stadium der Degeneration der Bandscheibe sind die aus Knochen bestehenden Endplatten der angrenzenden Wirbelsegmente beteiligt. Der sogenannte Bandscheibenraum wird immer schmäler und enger.
Außerdem beginnt der Knochenabbau beziehungsweise die Entstehung von Spondylophyten. Der Grund ist das Bestreben des Körpers, den Druck, der ganz zentriert auf die Wirbelsegmente und auf die Flächen der Gelenke ausgeübt wird, besser zu verteilen.
Fortgang einer aktivierten Osteochondrose:

Pixabay / jochenpippir
- Spinalstenose in der Halswirbelsäule, der Lendenwirbelsäule oder der Brustwirbelsäule mit variierendem Verlauf
- Rückenmark nimmt fast den kompletten Spinalkanal ein minimale Stenosen erzeugen Schmerzen, Taubheit (neurologische Ausfälle), Brennen, Muskelschwäche
- anganhaltende Kompression und Quetschung des Rückenmarks führt zur irreversiblen (nicht rückgängig machbar, nicht umkehrbar) Beschädigung der Nerven
- Nervengewebe (Nervenfasern und Nervenzellen) kann absterben, weil die Blutzufuhr mangelhaft ist (helle Zonen in CT-Aufnahmen)
- Folgeerkrankung: Myelopathie
- Lendenwirbelsäule Rückenmark füllt nicht den kompletten Spinalkanal aus, es gibt noch Ausweichmöglichkeiten
- erst im fortgeschrittenen Stadium werden Schmerzen deutlich
- Brustwirbelsäule Stenosen sind in diesem Bereich äußerst selten
Eine aktivierte Osteochondrose ist angesichts der Ausmaße nicht zu unterschätzen, obwohl die Anfangsbeschwerden eher leicht sind und harmlos erscheinen.
Alternative Medizin
Alternative Behandlungsmethoden gegen Osteochondrose
Patienten und Patientinnen mit einer Osteochondrose suchen oftmals nach Therapien, die nicht der Schulmedizin zugeordnet werden. Sie möchten sich schonend und sanft behandeln lassen und bauen dabei auf die der Natur und dem eigenen Körper innewohnenden Heilungskräfte und Energien. In der Naturheilkunde ist die Osteochondrose durchaus ein zentrales Thema, zumal es eine Vielzahl an Naturheilmitteln und alternativen Ansätzen gibt, die Linderung mit sich bringen.
Nicht immer suchen die Betroffenen sofort zu Beginn der Erkrankung einen Heilpraktiker, Homöopathen oder Naturheilkundigen auf, sondern sie haben meist einen hohen Leidensdruck. Dieser kann entstanden sein, weil schulmedizinische Verfahren keine zufriedenstellenden Resultate gebracht haben. Deshalb vertrauen die Patienten auf die alternativen Behandlungen.
Wenngleich auch diese keine Wunder vollbringen und abgenutzte, verhärtete Knochenbereiche wieder in den natürlichen, gesunden Urzustand zurückführen kann, so erfahren die Erkrankten jedoch im Rahmen der Schmerztherapie eine Besserung ihres Zustandes.

Hilfreich ist z. B. die Akupunktur
Die Alternative Medizin verfügt über folgende Möglichkeiten:
- Akupunktur
- Osteopathie
- Neuraltherapie
- Schüssler-Salze
- homöopathische Mittel
- Heilbäder
- Kräuterzubereitungen
- Chiropraktik
- Volksheilkunde
- Ayurveda
- Yoga
- Wärmebehandlungen
Osteochondrose Hausmittel
Hilfreiche Hausmittel gegen OsteochondroseWasser
ist gegen Beschwerden durch eine Osteochondrose besonders empfehlenswert. Dazu können die Patienten Bäder vorbereiten, die nicht wärmer als maximal 37 °C sind. Ist das Wasser zu heiß, ist die Belastung des Herz-Kreislauf-Systems zu hoch. Bei Bedarf können dem Badewasser die Durchblutung anregende Zusätze beigegeben werden.
Wirkungsvoll ist ein Sud aus frisch gepflückten, zerkleinerten Kiefernzweigen. Durch deren wohlriechenden Duft kommt es gleichzeitig zu einem Entspannungseffekt. Die Verweildauer in einem solch angenehm duftenden Heilbad sollte zehn Minuten bis eine Viertelstunde nicht überschreiten.
Ein basisches Fußbad oder ein basischer Umschlag entsäuert der Organismus, sodass die Bandscheibenknorpel von sauren Verbindungen befreit werden können. Basische Bäder fördern außerdem die Gewichtsabnahme. Durch den entschlackenden Effekt, den das Wasser mit einem pH-Wert von maximal 8,5 hat, kommt es zu einer Neutralisation der sauren Bestandteile im Organismus.
Hochwertige heilsame Basenbäder, die nicht wärmer als die normale Körpertemperatur von 37 °C sein sollen, werden einfach mit Basenpulver (Natron) hergestellt. In der Woche sollte diese Anwendung etwa drei bis viermal durchgeführt werden. Es genügt eine halbe Stunde bis zu einer Stunde. Abends sind Basenbäder besonders erholsam.
Eine Einreibung durch das Auflösen von Meersalz in lauwarmem Wasser kann im Nacken und in der Lendengegend Schmerzlinderung und Durchwärmung des Gewebes gewährleisten. Eine Einreibung aus Soda, Pflanzenöl und Meersalz hat denselben Effekt.
Heilkräuter & Heilpflanzen
Die Verwendung der Heilkräuter und Heilpflanzen im Rahmen der Phytotherapie bedeutet, dass fast alle Pflanzenteile verarbeitet werden. Daraus können Tees zubereitet werden, die von innen heraus wirken und ihre entzündungshemmenden, entsäuernden Effekte entfalten.
Ganz anders ist es bei Tinkturen, Suds oder Einreibungen aus Kräutern. Diese entfalten ihre Heilkräfte über die Haut. Ob verdünnt oder in konzentrierter Form, Kräutermischungen sind für Waschungen, als Badezusätze, als Einreibungen, für Kompressen oder für SpüLungen hervorragend geeignet. Das Bekämpfen von Schmerzen durch eine Osteochondrose kann beispielsweise durch eine Einreibung mit reichhaltigen Kräutersalben erzielt werden.
Zusätzlich dazu profitieren die Patienten von der erhöhten Durchblutung und teilweise von einer angenehmen Wärmeentwicklung, die nach dem Einziehen aufkommt.
Hilfreiche Heilpflanzen sind:
- Kalmuswurzel
- Schlehendornbeeren
- Arnika
- Rosmarin
- Teufelskralle
- Wacholder
- Beinwell
- Oregano
- Echtes Johanniskraut
- Pfefferminze
- Kiefernknospen
- Eukalyptusblätter
- Bohnenkraut
- Birkenblätter
- Lambertshaselnuss
- Brennnessel
- Angelika
 Weitere Anregungen sind:
Weitere Anregungen sind:
- Saft aus frischem Rettich pressen, als Einreibung für den Rücken nutzen
- ausgekochte Blätter des Holunder als Getränk zu sich nehmen
- Einreibung aus Zitronensaft und Knoblauch
- gekochte Meerrettichblätter für einen Umschlag verwenden
Gegen Osteochondrose können die Patienten und Patientinnen ein traditionelles Getränk einnehmen. Der Schwedenbitter, der von der Kräuterfrau Maria Treben erdacht wurde, setzt sich aus mehreren Kräutern zusammen. Die Anwendungen der Schwedenkräuter betreffen unter anderem die anfänglichen Symptome einer Osteochondrose.
Zur naturnahen Selbstbehandlung einer Osteochondrose eignet sich die Jonen-Salbe. In Einheit mit der perkutanen Regulationstherapie werden die Energieflüsse in Gang gesetzt. Das führt zu einer Verbesserung der Stoffwechselverhältnisse in den Knochen, in den Wirbelkörpern und in den Bandscheiben. Die Jonen-Salbe als äußere Anwendung ist außerdem vorteilhaft gegen Osteochondrose in Verbindung mit der Reflexzonenbehandlung.
Ätherische Öle
Eine ganze Reihe an ätherischen Ölen kann gleichzeitig mehrere Beschwerden lindern. Leiden Patienten unter anhaltenden Rückenschmerzen, dann sind Lavendelöl, Eukalyptusöl, Pfefferminzöl und Rosmarinöl die richtige Wahl. Von diesen ätherischen Ölen werden jeweils 10 bis 15 Tropfen mit 50 Milliliter Mandelöl gemischt und zur Massage verwendet.
Zur Lockerung einer verspannten, verhärteten Rückenmuskulatur sowie als Vorbeugung gegen Verkrampfungen sind Fichtenextrakte, Lorbeeröl, Lavendelöl, Schwarzpfefferöl und Niaouliöl sowie Kokosöl empfehlenswert. Die Mischung basiert auf jeweils fünf Tropfen der Essenzen und 50 Milliliter Kokosöl.
Johanniskrautöl und ätherisches Zimtöl, Thymianöl oder Zedernholzöl sind muskelentspannend, entzündungslindernd und durchblutungsfördernd. Alle diese Zubereitungen sind gleichzeitig therapeutische Badezusätze. Das trifft gleichfalls auf eine Mischung aus Johanniskrautöl und Arnikaöl zu.
Homöopathie & Globuli
Bei beginnenden Schmerzen in den Gelenken, hervorgerufen durch eine Osteochondrose, werden spezielle Homöopathika angewendet. Homöopathika sind besonders dann interessant, wenn Patienten eine individuelle Selbstbehandlung wünschen, bei der sie keine oder nur minimale Nebenwirkungen erwarten müssen.
- Fabiana imbricata D7 drei Globuli täglich
- Castor equi D6 dreimal täglich jeweils fünf Globuli
- Aesculus hippocantum D6 dreimal täglich je fünf Globuli
- Rhux toxicodendron D12 dreimal täglich je fünf Globuli
- Paloondo D6 dreimal täglich je fünf Globuli
Passend zu den üblichen Symptomen einer Osteochondrose können folgende homöopathische Substanzen eingenommen werden:

Pixabay / Jasmin777
- stechende bis dumpfe Schmerzen durch Osteochondrose Potenzierung D12 Acidum sulfuricum fünf Globuli dreimal täglich
- Steifigkeit und Schmerzen in kleinen Wirbelgelenken und anderen kleinen Gelenken Potenzierung D12 Aconitum napellus fünf Globuli dreimal täglich
- Schwellungen, Steifigkeit in den Fingergelenken Bryona Potenzierung D12 fünf Globuli dreimal täglich
- Schmerzen durch Knorpelverschleiß im Rücken Calcium fluoratum Potenzierung D12 fünf Globuli dreimal täglich
- Rückenschmerz entlang der Wirbelsäule Ichthyum Potenzierung D4 fünf Globuli dreimal täglich
- steife Gelenke mit Quetschungs- oder Druckgefühl Rhus toxicodendron Potenzierung D12 fünf Globuli dreimal täglich
- Berührungsempfindlichkeit der Wirbelsäule Arnica Potenzierung D12 fünf Globuli dreimal täglich
- leichte Gelenkschmerzen in den Wirbelkörpern Sulfur Potenzierung D12 fünf Globuli dreimal täglich
- Entzündung mit pochendi dreimal täglich
Zeigen sich Schmerzen an Gelenken entzündungsbedingt und gehen diese mit Fieber, Atemnot oder Schüttelfrost einher, dann sollte eine fachärztliche Untersuchung erfolgen. Dasselbe trifft auf einen Zustand zu, bei dem die Rückenschmerzen anhaltend sind.
Schüssler-Salze
Geeignet sind die Schüssler-Salze Nr.:
- 1 Calcium fluoratum für Gelenke und Bindehaut gegen Gelenkschmerzen
- 11 Silicea (Kieselerde) ist ein Funktionsmittel für Bindegewebe und Knorpel
- 2 Calcium phosphoricum ist Bestandteile von Zähnen und Knochen, hilft gegen Rückenschmerzen und degenerative Abbauprozesse der Knochen
- 8 Natrium chloratum ist in Knochen und Knorpel enthalten, sinnvoll gegen Rheumaähnliche Beschwerden
Die Schüssler-Salze müssen nicht unbedingt einzeln und separat getrennt verabreicht werden. Eine weitaus bessere Wirkung als einzelne Schüssler-Salze haben sogenannte Schüssler-Mischungen, bei denen verschiedene Schüssler-Salze miteinander kombiniert werden. Um eine Entsäuerung der Bandscheibenknorpel gegen Osteochondrose zu bewirken, eignet sich folgende Rezeptur:
Schrotschuss-Methode:
Schüssler-Salze Nr. 1, Nr. 3, Nr. 4, Nr. 7, Nr. 8, Nr. 10 und Nr. 11 in einer Dosierung von 15 Tabletten dreimal pro Tag.[/box]
Diese alternativmedizinische Vorgehensweise ist überaus patientenfreundlich. Die gesamte Tagesration an Medikamenten wird zunächst gesammelt und über 12 Stunden verteilt oral (durch den Mund) eingenommen.
Mit Schüssler-Salzen verfolgen die Therapeuten den Zweck, die Muskulatur und die Knochen sowie die Knochen den Rückens von innen heraus zu stärken. Unter dieser Voraussetzung gelingt es, gewerbliche Schädigungen an den Bandscheibensystemen und an der gesamten Wirbelsäule effektiv und mit möglichst geringen Nebenwirkungen zu reparieren.
Die ausgewählten, bei einer Osteochondrose therapeutisch sinnvollen Schüssler-Salze forcieren zudem die Regeneration der Zellen. Diese bewährten Naturheilmittel beugen schmerzhaften Verkrampfungen sowie Nervenreizungen vor. Akute, sehr heftige Symptome lassen sich mit einer zeitweiligen Steigerung der Dosierung bis zu einer merklichen Behebung der Beschwerden herabmindern.
Diät & Ernährung
- Cocktail aus verschiedenen Vitaminen
- Mischung aus Mineralien wie
- Aufnahme von Spurenelementen wie Zink, Chrom und Selen
- ausreichende Trinkmenge von mindestens 1,5 Liter täglich
- Nahrungszusammenstellung mit viel gedünstetem oder rohem Gemüse
- Kost sollte reich an frischem, ungegartem Obst sein
- Speisezettel durch Beilagen mit wenig Fetten erweitern
- weniger Schweinefleisch essen
- Milchprodukte aus Kuhmilch reduzieren
Für den Aufbau von Knochen- und Knorpelsubstanz benötigt der Organismus Kalzium und Vitamine. Das Kalzium stammt in der Regel aus der Nahrung. Kalzium wandert über die Darmwand über den Blutkreislauf in die Knochen- und Knorpelzellen. Um die Aufnahme von Kalzium zu optimieren, kommt der Stoffwechsel nicht ohne Vitamine aus.
Im Mittelpunkt stehen hierbei das Vitamin D (sorgt für die Absorption des Kalziums aus dem Darm, das Vitamin K (Eiweißbildung für Knorpel und das Vitamin C. Vitamin C hat einen maßgeblichen Anteil an der Produktion von Stützgewebe und Bindegewebe für die Muskulatur und die Gelenke. Das Vitamin unterstützt das Wachstum der Knochen und Wirbel.
Lebensmittel, die den Knochen nicht zuträglich sind, sollten vom Speisezettel gestrichen werden. Dazu gehören auch Genussmittel wie Alkohol, Bohnenkaffee, Zucker und gesättigte Fettsäuren, die überwiegend Teil der tierischen Fette sind.
Zur Genesund einer Osteochondrose können die Patientinnen und Patienten in ihre Ernährung folgende Zutaten einschließen:
- Fisch wie Lachs, Hering und Makrelen
- Meeresfrüchte wie Austern
- Parmesan
- Schwarze Johannisbeeren
- Sanddornbeeren
- Leber
- Leinsamen und Sojabohnen
- Grünkohl sowie Möhren und Brokkoli
Als Getränke eignen sich Mineralwasser und ungesüßte Tees aus Heilkräutern.
FAQ – Fragen & Antworten
Hier finden Sie Antworten auf häufig gestellte Fragen zur Osteochondrose.
Osteochondrosis?
Was ist eine Osteochondrosis?
In der Praxis treten immer wieder Verwechslungen von Osteochondrose und Osteochondrosis auf. Grundsätzlich handelt es sich um die gleichen Krankheiten, wobei es allerdings einen feinen Unterschied zu beachten gibt.
Sowohl eine Osteochondrose als auch eine Osteochondrosis stellen Beeinträchtigungen der sogenannten chondralen Ossifikation dar. Die gesunde Ossifikation ist ein physiologischer Prozess, bei dem vom Körper Knochengewebe gebildet wird, damit der Knochen wachsen kann. Während dieses Vorgangs überführt der Organismus das weiche Knochengewebe in einen gefestigten Knochen.
Ossifikationen sind überwiegend in den Wachstumsfugen (zwischen Epiphyse oder knorpeligem Endbereich eines Gelenks) und der Metaphyse (Abschnitt zwischen Knochenschaft und Epiphyse) und im Innenraum von Gelenken anzutreffen. Ist dieses Ereignis gestört, tritt eine Osteochondrose oder Osteochchondrosis auf.
In Verbindung mit einem zweiten lateinischen Terminus gebrauchen die Mediziner den Begriff Osteochondrose als Osteochondrosis. Ein Beispiel ist die Osteochondrose der Wirbelsäule, für die gleichzeitig die Formulierung Osteochondrosis intervertebralis zutreffend ist.
Vertebra ist der lateinische Begriff für Wirbel ist durch die Formänderung der Bandscheibe und deren Elastizitätsverlust bedingt.
Osteochondrosis dissecans?
Was ist Osteochondrosis dissecans?
Je nachdem, welches Gelenk von einer Osteochondrosis dissecans betroffen ist, prägen sich nekrotische Auffälligkeiten an den Knochen eines Gelenkes aus. Knochenzellen sterben ab. Die Folge dieser krankhaften Erscheinung ist die Abstoßung von Segmenten der involvierten Gelenkflächen. Die Mehrheit der Patientinnen und Patienten mit einer Osteochondrosis dissecans leiden unter massiven Beschwerden in den Kniegelenken, im Sprunggelenk oder im Hüftgelenk.
Auf die Läsionen an den Gelenkflächen reagiert der Organismus mit einem Wachstum von unnatürlichen Knochenstrukturen. Diese gehören eigentlich nicht zum Gelenkt und werden somit als Fremdkörper angesehen. Durch diese Ablagerungen entsteht in den meisten Fällen eine Arthrose (Gelenkabnutzung, Gelenkverschleiß) mit einem Abbau von Gelenkknorpel. Entnimmt man diese Fremdteile operativ, kann man erkennen, dass es keine körperfremdem Substanzen im eigentlichen Sinn sind, sondern abgestorbene Knorpelstücke oder Knochenteile, die lose im Gelenksystem eingebettet sind.
Innerhalb der vier Krankheitsstadien einer Osteochondrosis dissecans beschreiben die Patienten folgende Symptome:
- Schmerzen unter Belastung des Gelenks
- Schwellung des Gelenks, ausgelöst durch einen Gelenkerguss
- Bewegungshemmung, Versteifung des Gelenks
Verantwortlich für einen Gelenkerguss ist die Zunahme von Gelenkschmiere oder eine Körperflüssigkeit (beispielsweise Gewebswasser durch eine Entzündung), die sich im Hohlraum des Gelenks angesammelt hat.
Morbus Scheuermann?
Was ist Morbus Scheuermann?
Hinter dieser Erkrankung verbirgt sich eine Anomalie, die als deformierendes Rückenleiden bezeichnet wird. Charakteristisch für diese juvenile (im Jugendalter) vorkommende Krankheit ist eine Verkrümmung des Rückgrates. Diese Formveränderung kann so weit fortschreiten, dass Wachstumsstörungen in Begleitung mit Schmerzen, einer partiellen Buckelbildung und einer reduzierten Beweglichkeit zutage treten.
Morbus Scheuermann betrifft überwiegend die Brustwirbelsäule. In Ausnahmen kann auch der Lendenbereich involviert sein. Die Ursache für die Deformierung der Wirbelsäule liegt in den sogenannten Keilwirbeln begründet. Diese Wirbelgestalt kommt dadurch zustande, dass die Wirbelkörper, die zur Vorderseite des Körpers gerichtet sind, im Gegensatz zu den nach hinten zeigenden Wirbeln ein verzögertes Wachstum aufweisen.
Typische optisch sichtbare Krankheitsbilder von Morbus Scheuermann sind:
- Rundrücken
- Kyphose (nach rückwärts ausgeprägte Verkrümmung)
- Hyperkyphose (übergroße Kyphose)
- Lordose (Krümmung der Wirbelsäule nach vorn)
- Skoliose (Krümmung der Wirbelsäule zur Seite)
Morbus Scheuermann kann durch folgende Faktoren begünstigt werden:
- anhaltend gebeugte Sitzhaltung
- schwache Muskulatur des Rückens
- zu starke Dreh- und Stauchbelastung
Die Vorderseite der Brustwirbel unterliegt dadurch einer höheren Beanspruchung als der hintere Bereich, was eine Schädigung der Deckplatten und der Bodenplatten der Wachstumszonen an den Wirbelkörpern mit einer ungleichmäßigen Entwicklung nach sich zieht.
Fettmark?
Was ist Fettmark?
Bei der Betrachtung des Aufbaus von Knochen fällt eine fetthaltige Masse auf, die als Fettmark definiert wird. Fettmark ist ein hauptsächlicher Bestandteil von Röhrenknochen. Eingelagert ist das Fettmark in der Diaphyse, die im Inneren über Hohlräume verfügt. Das Fettmark füllt dabei teilweise das Knochengebälk und die Markhöhle aus.
Anatomisch betrachtet ist das Fettmark über und über mit Retikulumzellen durchzogen, die dieser Substanz ihre gelbliche Färbung verleihen. Darüber hinaus sind die Fettmarkzellen prall mit Fett angereichert. Die Funktion des Fettmarks ist die Übernahme der Bildung von Erythrozyten (rote Blutzellen), wenn das rote Knochenmark dazu nicht in ausreichendem Umfang imstande ist. Das kann zum Beispiel bei sehr großen Blutverlusten der Fall sein. Ist diese Phase überstanden, geht das Fettmark wieder in seine „Bereitschaftsposition“ und wird vorübergehend inaktiv. Stellt sich wieder eine Situation ein, dass zusätzlich Erythrozyten gebraucht werden, wandelt sich das Fettmark wieder zu einem Blutproduzenten.
Operative Versteifung?
Was geschieht bei einer operativen Versteifung von Wirbelkörpern?
Im Sprachgebrauch der Mediziner wird eine Versteifung der Wirbelsäule mit Spondylodese benannt. Indiziert ist eine Spondylodese bei speziellen Arten von Rückenschmerzen sowie bei einer Instabilität der Rückgrates. Des Weiteren bietet sich eine Spondylodese an, wenn bei Patienten verschlissene Bandscheiben, Brüche an den Wirbelkörpern, eine Osteochondrose oder ein Wirbelgleiten diagnostiziert wurde.
Diese operative Technik kann an mehreren Wirbelsäulenabschnitten vorgenommen werden. Dazu gehören die Lendenwirbel, die Brustwirbel oder die Halswirbel. Mit modernen mikrochirurgischen und überwiegend computergeführten Verfahren kann die Spondylodese entweder durch den Bauch (ventrale Spondylodese) oder vom Rücken her (dorsale Spondylodese) ausgeführt werden.
Unter der Operation werden die knorpeligen Flächen der Wirbelgelenke mechanisch mit einer Knochenzange geglättet und von Anlagerungen befreit. Bei schweren Verläufen kann es unabdingbar sein, dass ein oder mehrere Wirbelkörper entfernt werden müssen.Ein ausreichender Platz zwischen den Wirbelgelenken wird geschaffen, indem die aus elastischem Knorpel aufgebaute Bandscheibe entnommen wird. Diese wird durch einen Hohlkörper aus einem relativ starren Material ersetzt.
Darüber hinaus kann alternativ zu dieser Methodik Knochengewebe aus dem Beckenkamm des Patienten oder eine sogenannte Knochenersatzmasse eingearbeitet werden. Das eigentliche Versteifen basiert auf dem Einführen von Verplattungen und Schraubverbindungen. Danach wird die Wunde wieder verschlossen.
ICD-Codes:
Diese Codierungen stehen für folgende Osteochondrose-Typen:
- Epiphyseolysis capitis fermoris (nicht traumatisch)
- Kienböck-Krankheit bei Erwachsenen
Sowie Osteochondrosis dissecans:
- Mehrere Lokalisationen
- Schulter (Clavicula, Scapula, Akromioklaviculargelenk, Schultergelenk, Sternoclaviculargelenk)
- Oberarm (Humerus, Ellenbogengelenk)
- Unterarm (Radius, Ulna, Handgelenk)
- Hand (Finger, Handwurzel, Mittelhand, Gelenke zwischen diesen Knochen)
- Becken und Oberschenkel (Becken, Femur, Gesäß, Hüfte, Hüftgelenk, Iliosakralgelenk)
- Unterschenkel (Fibula, Tibia, Kniegelenk)
- Knöchel und Fuß (Fußwurzel, Mittelfuß, Zehen, Sprunggelenk, sonstige Fußgelenke)
- Hals, Kopf, Rippen, Rumpf, Schädel, Wirbelsäule
- Nicht näher bezeichnete Lokalisation
Im Zusammenhang mit nicht näher bezeichneten Osteochondropathien sind weitere Verschlüsselungen verbindlich.
Sonstige näher bezeichnete Osteochondropathien:
- Mehrere Lokalisationen
- Schulterregion (Clavicula, Scapula, Acromioclaviculargelenk, Schultergelenk, Sternoclavikulargelenk
- Oberarm (Humerus, Ellenbogengelenk)
- Unterarm (Radius, Ulna, Handgelenk)
- Hand (Finger, Handwurzel, Mittelhand, Gelenke zwischen diesen Knochen)
- Unterschenkel (Fibula, Tibia, Kniegelenk)
- Sonstige näher bezeichnete Osteochondropathien (Knöchel, Fuß (Fußwurzel, Mittelfuß, Zehen, Sprunggelenk, Sonstige Fußgelenke)
- Sonstige Lokalisationen (Hals, Kopf, Rumpf, Rippen, Wirbelsäule, Schädel)
- Nicht näher bezeichnete Lokalisation
- Osteochondropathie, nicht näher bezeichnet
Nicht näher bezeichnete Osteochondropathien beinhalten beispielsweise die bei Erwachsenen oder bei Jugendlichen auftretenden Knochenkrankheiten wie eine Apophysitis und eine Epiphysitis sowie die Osteochondritis.
Anatomische Begriffe
- Fibula = Wadenbeinknochen
- Tibia = Schienbeinknochen
- Apophysitis = Aufweichung, Entzündung des Fersenbeinknochens
- Epiphysitis = Entzündung der Epiphysenfuge
- Osteochondritis = Entzündung von Knochen und Knorpel
- Radius = Speiche (Unterarm)
- Ulna = Elle (Unterarm)
- Femur = Oberschenkelknochen
- Ilioskralgelenk = Hüftgelenk
- Clavicula = Schlüsselbein
- Scapula = Schulterblatt
- Epiphyseolysis = Ablösung der Epiphyse des Femurkopfes
- -pathie, Morbus = Krankheit
- chondron = Knorpel
- osteo = Knochen
- Myelon = Mark